Osteosynthese

Die Osteosynthese (von altgriechisch ὀστέον ostéon, deutsch ‚Knochen‘ und σύνθεσις sýnthesis, deutsch ‚Zusammensetzung‘) ist die operative Verbindung von zwei oder mehr Knochen oder Knochenfragmenten mit dem Ziel, dass diese zusammenwachsen.
Als eine im Prinzip auf das 19. Jahrhundert zurückgehende Methode versteht man darunter die Reposition und Stabilisierung eines Knochenbruchs durch am oder im Knochen operativ angebrachte Kraftträger.[1]
Allgemeines
[Bearbeiten | Quelltext bearbeiten]Eine Osteosynthese erfolgt in der Regel nach Knochenbrüchen zur Stabilisierung, bei Versteifungsoperationen von Gelenken (Arthrodesen) oder an der Wirbelsäule (Spondylodesen) und nach Osteotomien zur Korrektur von Fehlstellungen. Seltenere Indikationen sind Stabilisierungen bei Knochentumoren oder zur Knochenstabilisierung des frakturgefährdeten Knochens, wie z. B. bei der Glasknochenkrankheit (Osteogenesis imperfecta).
Das Ziel jeder Osteosynthese ist die stabile Fixierung der zueinandergehörigen Knochenfragmente, um eine frühfunktionelle Nachbehandlung mit Teil- und in manchen Fällen sogar Vollbelastung der miteinander fixierten Knochen zu ermöglichen. Dann ist keine weitere Ruhigstellung z. B. im Gipsverband notwendig und Folgeschäden daraus werden vermieden.
Darüber hinaus soll die Osteosynthese die Knochenfragmente in einer korrekten und korrigierten Stellung verbinden, um Fehlstellungen, Verkürzungen und Rotationsfehler zu vermeiden. Besonders bei Knochenbrüchen mit Gelenkbeteiligung („intraartikuläre Frakturen“) sollte eine anatomisch exakte und stufenfreie Wiederherstellung des Gelenkes erfolgen, um einen posttraumatischen Gelenkverschleiß und Fehlstellungen zu vermeiden.
Mit einer Osteosynthese wird eine absolute oder relative Stabilität der Knochenfragmente erreicht. Absolute Stabilität bedeutet, dass unter physiologischer Belastung nach einer Osteosynthese keine Mikrobewegungen im Bruchspalt entstehen. Dies erlaubt eine direkte oder primäre Frakturheilung. Im Gegensatz dazu kommt es bei einer relativen Stabilität zu möglichen Mikrobewegungen im Bruchspalt und so zu einer indirekten oder sekundären Frakturheilung mittels Kallusgewebes. Ist die relative Stabilität nicht ausreichend und sind die Bewegungen zu groß, kann es zu einer hypertrophen Pseudarthrose kommen.
Arten der Osteosynthese
[Bearbeiten | Quelltext bearbeiten]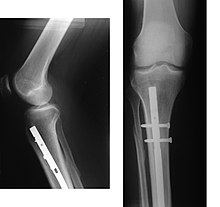
Heute steht eine große Anzahl verschiedener Implantate zur Verfügung. Die Wahl des Verfahrens und des Implantates hängt dabei von vielen verschiedenen Faktoren ab. Je nach Form können Osteosynthesen eingeteilt werden in:
- Draht-Osteosynthese (besonders Kirschnerdraht oder Spickdraht, auch Cerclagen)
- Zuggurtungsosteosynthese
- Schrauben-Osteosynthese mit quer zum Fraktur- oder Osteotomie-Spalt eingesetzten Kompressionsschrauben
- Platten-Osteosynthese, zu der Schrauben zur Verankerung im Knochen gehören
- Fixateur-externe-Osteosynthese
- Intramedulläre Osteosynthese „(Marknagelung)“ mit in den Markraum langer Röhrenknochen eingebrachten Nägeln
- Verbund-Osteosynthese unter Verwendung beispielsweise von Knochenzement zur Augmentation von osteoporotischem Knochen oder mit Auffüllung von Knochendefekten.
Während der Fixateur externe, manche Drahtosteosynthese sowie einige moderne Plattenosteosynthesen perkutan eingebracht werden, ohne dass ein chirurgischer Zugang zum Knochenbruch notwendig ist, erfolgt bei den übrigen Osteosynthese-Verfahren eine größere Hautinzision und Eröffnung des Knochenbruchs zur „offenen Reposition“ mit anschließender interner Fixation, „ORIF“ genannt (open reduction and internal fixation).
Draht-Osteosynthese
[Bearbeiten | Quelltext bearbeiten]Bei der Spickdrahtosteosynthese werden die Bruchstücke (z. B. Hand/Ellenbogen) nach Reposition mittels sogenannter Kirschnerdrähte fixiert. Besonders häufig werden Bohrdrähte bei der Frakturversorgung von kindlichen Frakturen eingesetzt. Hier erlauben die dünnen Drähte eine Osteosynthese über die Wachstumsfugen hinweg, ohne diese nachhaltig zu schädigen. Daher kommt es nach Frakturversorgung mit Bohrdrähten bei Kindern meist nicht zu Wachstumsfehlern. Die Stabilität einer Osteosynthese mit Drähten ist allerdings im Vergleich zu den anderen Verfahren oft geringer. Daher erfolgt die Nachbehandlung oft mit einer zusätzlichen Gipsschiene. Der Vorteil einer Osteosynthese mit Drähten liegt darin, dass sie über relativ kleine Hautschnitte erfolgen kann. Nach Abschluss der Knochenbruchheilung können die Drähte wieder entfernt werden. Häufig werden Drahtosteosynthesen ergänzend zu anderen Verfahren eingebracht, so z. B. bei Frakturversorgung mit Fixateur externe.
Eine weitere Technik benutzt Drähte (Drahtcerclage), die als Umschlingung die beiden Fragmente verbinden und gegeneinander fixieren. Solche Cerclagen werden z. B. zur Osteosynthese bei Brüchen um Endoprothesen (Gelenkersatz) oder nach Durchtrennung des Brustbeins nach Herzoperationen verwendet. Diese Form der Osteosynthese bietet nur eine geringe Stabilität und dient vorwiegend zur Fixierung von Fragmenten in einer gewünschten Position.
Zuggurtungsosteosynthese
[Bearbeiten | Quelltext bearbeiten]Ansonsten werden Drahtosteosynthesen bei Zuggurtungsosteosynthesen[2] angewandt. Das Prinzip ist von dem Aachener Ingenieur und Orthopäden Friedrich Pauwels, dem Erfinder des Verfahrens, aus dem ingenieurtechnischen Prinzip des Spannbetons hergeleitet: Im Verbundbau werden druckfeste mit zugfesten Bauelementen verbunden, was deren Festigkeit wesentlich erhöht. Bei gleichem Volumen ist ein Körper so wesentlich stabiler als Körper, die nur aus einem der beiden Materialien hergestellt werden. Ein Betonbalken, in den zugfeste Stahlstäbe eingegossen sind, kann wesentlich höhere Belastungen aushalten als ein reiner Betonbalken. Wird das zugfeste Element wie beim Spannbeton zusätzlich vorgespannt, so erhöht sich die Belastbarkeit, und man kann bei minimalem Materialaufwand eine maximale Festigkeit erreichen.
Bei einer Zuggurtungs-Osteosynthese mit zugstabilem Draht an druckstabilem Knochen führen die auseinanderziehenden Zugkräfte der Kniestrecksehne durch Kraftumlenkung und asymmetrische Lage der Drahtcerclage (Drahtschlinge) zur Kompression der Fragmente und damit zu einer möglichen knöchernen Heilung. Das Zuggurtungsprinzip wird nur in Beugestellung des Kniegelenks verwirklicht. In Streckstellung kommt es zu einem Klaffen der gelenknahen Frakturflächen. Die gewünschte dynamische Kompression der Fragmente erfordert daher eine frühzeitige Gelenkmobilisation durch Physiotherapie. Eine Ruhigstellung von mit Zuggurtung operierten Patellafrakturen widerspricht dem Prinzip. Die Zuggurtungsosteosynthese wird ausschließlich bei Brüchen der Kniescheibe und am Olekranon (dem ellenbogenseitigen Ende der Ulna) angewandt, bei denen Sehnen an Knochenfragmenten ziehen, ein umlenkendes Gelenkteil (Femurkondyle oder Humerustrochlea) vorhanden ist und damit das Zuggurtungsprinzip wirksam werden kann. Modifiziert und eingeschränkt kann das Verfahren unter Bandspannung auch am Innen- und Außenknöchel angewandt werden. Das Verfahren der Zuggurtung ist sehr kostengünstig und bei perfekter Operationstechnik auch sehr zuverlässig. Eine ausführliche Beschreibung des Verfahrens findet sich bei Patellafraktur.
Schraubenosteosynthese
[Bearbeiten | Quelltext bearbeiten]Eine Stabilisierung der Fragmente im Schaftbereich langer Röhrenknochen durch Schraubenosteosynthese ist selbst unter optimaler Technik alleine nicht ausreichend übungs- oder belastungsstabil wegen der großen Hebelkräfte. Eine gute Anwendung findet sich hingegen bei gelenknahen Brüchen, so bei einfachen Brüchen des Innen- und Aussenknöchels, des Femurkondylus, des Ellenbogengelenks oder im Bereich der Handwurzel, der Finger oder des Fußes.
Als Osteosyntheseverfahren wird bei Schraubenosteosynthesen meist das Zugschraubenprinzip angewandt. Dazu greift das Schraubengewinde nur im kopffernen Frakturteil, im kopfnahen Knochen gleitet die Schraube frei. Diese Anbringung der Schraube führt zu der gewünschten Kompression der Fragmente. Dazu ist eine entsprechende stufenförmige Bohrung durchzuführen. Zur sicheren Positionierung der Schrauben sind diese und die verwendeten Instrumente kanüliert und können daher über einen Bohrdraht verwendet werden. Der Bohrdraht dient als Leitschiene, wird unter Sicht einer Röntgendurchleuchtung eingebracht und nach Vervollständigung der Osteosynthese regelhaft entfernt.
Für bestimmte Brüche ist die alleinige Schraubenosteosynthese das Standardverfahren, wie z. B. für die Versorgung des Kahnbeinbruchs der Hand mit der nach ihrem Erfinder benannten Herbert-Schraube. Diese beinhaltet die Kompressionswirkung in ihrer Konstruktion durch zwei unterschiedliche Gewindesteigungen.
Sehr häufig werden Osteotomien im Vorfußbereich mit Schrauben fixiert, dies führt zu einer übungsstabilen Osteosynthese, so dass der Vorfuß zunächst bis zur Knochenheilung entlastet werden muss. Typische Osteosynthesen sind u. a. die Chevron-Osteotomie oder die Scarf-Osteotomie des ersten Mittelfußknochens bei Hallux valgus oder die verkürzende Weil-Osteotomie des zweiten bis fünften Mittelfußknochens bei Krallenzehen-Fehlstellung.
Plattenosteosynthese
[Bearbeiten | Quelltext bearbeiten]
Bei Plattenosteosynthesen werden Frakturen im Schaftbereich eines langen Röhrenknochens mit einer Metallplatte stabilisiert. An die anatomischen Verhältnisse der Fraktur angepasste Osteosynthese-Platten stehen für alle Frakturformen und für alle Regionen des Körpers zur Verfügung. Meist werden sie bei gelenknahen Frakturen oder bei Frakturen, die das Gelenk betreffen mit Schraubenosteosynthese kombiniert. Man unterscheidet kraftschlüssige und formschlüssige Osteosynthesen.
Winkelstabile Osteosynthese
[Bearbeiten | Quelltext bearbeiten]Muss eine Frakturzone überbrückt werden, ohne dass die Knochenfragmente anatomisch reponiert werden können, benötigt man winkelstabile Platten, die wie ein Fixateur externe wirken, aber unter der Hautoberfläche eingebracht werden. Die Platte wird mit Schrauben im nicht frakturierten Teil des Knochen befestigt und überbrückt damit die Frakturzone. Die auf den Knochen wirkende Kraft (z. B. das Körpergewicht am Femur) wird über die Schrauben am proximalen Teil des Knochens aus dem Knochen in die Platte geleitet, durch die Platte über die Frakturzone geleitet und anschließend über die Schrauben distal der Fraktur wieder zurück in den Knochen geleitet. Der Frakturbezirk ist also nicht am Kraftfluss beteiligt. Es kommt auch nicht zu einer Kompression im Frakturbereich.[3][4]
Konstruktionsprinzip
[Bearbeiten | Quelltext bearbeiten]
Winkelstabile Platten werden als LC-Platten (oder LCP) bezeichnet. LCP steht für Locking Compression Platte. Die Platten zeichnen sich dadurch aus, dass der Kopf der zur Befestigung dienenden Schraube fest in der Platte verankert wird. Dies kann verschiedentlich erreicht werden:
- Bei den meisten Platten geht der mit einem Gewinde versehene Schraubenkopf mit dem Gewinde im Plattenloch eine kraftschlüssige Schraubverbindung ein, wird u. U. sogar beim Eindrehen kalt verschweißt. In diesem Fall muss die Schraube in einem fest vorgegebenen Winkel zur Plattenoberfläche (meist 90°) platziert werden.
- Der mit einem Gewinde versehene Schraubenkopf schneidet sich in das weichere Plattenmaterial hinein
- Die Schraube wird in das Plattenloch hineingedreht Anschließend wird eine Kappe über den Schraubenkopf gesetzt. Diese Kappe besitzt ein Außengewinde und verschraubt sich fest mit dem Gewinde des Plattenloches. Schraubenkopf und Kappe gehen eine kraftschlüssige Verbindung ein.
Die beiden letztgenannten Verfahren erlauben es, die Schraube in gewissen Grenzen zu angulieren, sie muss dann nicht in einem fest vorgegebenen Winkel eingebracht werden. Man spricht von polyaxialen Systemen, während im ersten Fall ein monoaxiales System vorliegt.
Vorteile
[Bearbeiten | Quelltext bearbeiten]Der Vorteil der winkelstabilen Implantaten liegt darin, dass die Fraktur nicht anatomisch reponiert werden muss. Es genügt, den gebrochenen Knochen hinsichtlich Länge, Rotation und Achse auszurichten. Die Trümmerzone muss nicht berührt werden, die Platte kann minimalinvasiv über kleine Schnitte weit weg von der Frakturzone eingebracht werden. Da der Knochen durch die an ihm haftenden Weichteile (Knochenhaut, Muskeln, Sehnen etc.) mit Blut versorgt wird und die endostale Blutversorgung über die Knocheninnenhaut bei einer Trümmerfraktur zusammengebrochen ist, wird die Blutversorgung des Knochens bei diesem Osteosyntheseverfahren praktisch nicht weiter als durch das Trauma ohnehin geschehen, beeinträchtigt. Die Knochenheilung erfolgt indirekt, d. h. durch Ausbildung von Kalluswolken. Ein weiterer Vorteil dieser Platte ist der Umstand, dass sie nicht direkt auf dem Knochen aufliegt, sondern einen kleinen Abstand zwischen Knochen und Platte belässt. Dies wiederum ist bedeutend für die Blutversorgung über die Knochenhaut, die durch die Platte nicht beeinträchtigt wird.[5]
Nachteile
[Bearbeiten | Quelltext bearbeiten]Die Verwendung einer winkelstabilen Platte ist ein technisch sehr anspruchsvolles Konstrukt, v. a. wenn Trümmerzonen überbrückt werden müssen. Die indirekte Knochenheilung der Fraktur setzt ein gewisses Maß an Beweglichkeit der einzelnen Knochenanteile voraus. Diese sogenannte interfragmentäre Beweglichkeit darf ein Mindestmaß und ein maximales Maß nicht überschreiten, wie auch der maximale Abstand der Knochen zueinander nicht zu groß sein darf. Ansonsten kommt es zu einer verzögerten Frakturheilung, zur Ausbildung einer Pseudarthrose oder im schlimmsten Fall zu einem Bruch der Platte. Ein weiterer Nachteil besteht darin, dass die Schraubenköpfe in den Platten mitunter kalt verschweißt sind. Eine Metallentfernung ist dann sehr aufwändig, da die Schrauben aus der Platte herausgebohrt werden müssen.
Nicht winkelstabile Osteosynthese
[Bearbeiten | Quelltext bearbeiten]Herkömmliche Platten sind kraftschlüssige Verfahren. Sie stabilisieren den Knochen dadurch, dass sie die Fragmente mit Schrauben fest an die Platte heranziehen. Ihre Verwendung setzt voraus, dass die Fraktur nahezu anatomisch reponiert ist. Trümmerfrakturen müssen daher gleichsam eines Puzzles nahezu passgenau rekonstruiert werden, da die Platte nur durch die kraftschlüssige Verbindung zwischen Knochen und Platte Kräfte aufnehmen kann. Die Fraktur wird dadurch stabilisiert, dass die Platte fest an den Knochen gepresst wird und Reibungskräfte zwischen Knochen und Platte auftreten. Durch geschicktes platzieren der Schrauben (mehrere Schrauben in unterschiedlicher Richtung) kann jedoch ein formschlüssiges Konstrukt aufgebaut werden, das einen gewissen Widerstand gegen das Ausreißen der Schraube aus dem Knochen bietet: Die Schrauben, die zur Befestigung der Platten verwendet werden, können sich (im Gegensatz zu winkelstabilen Platten) im Plattenloch an sich frei bewegen. Die Bewegung wird dadurch verhindert, dass sie fest angezogen werden und Reibungskräfte zwischen Schraubenkopf und Platte wirken. Kommt es nach der eigentlichen Osteosynthese zu einem sekundären Repositionsverlust (d. h. die Fragmente, die mit den Schrauben gefasst wurden, verändern ihre Position), kann sich die Schraube in der Platte lockern und das Osteosynthesekonstrukt bis zum Versagen der Osteosynthese lockern und die Schrauben sogar aus dem Knochen ausreißen. Daher ist es bei Trümmerfrakturen notwendig, die Fragmente passgenau einzubringen. Dies würde aber eine Ablösung sämtlicher Weichteile von den Fragmenten und damit eine vollständige Zerstörung der wichtigen Blutversorgung der Fragmente bedeuten. Heilungsstörungen werden damit gefördert, weswegen dieses Osteosyntheseverfahren bei Trümmerfraktur zu Gunsten winkelstabiler Implantate verlassen wurde. Auch im osteoporotischen Knochen finden die Schrauben nur geringen Halt oder reißen sogar aus, weswegen in diesem Fall eher winkelstabile Platten zur Anwendung kommen.
Die kraftschlüssigen Platten finden häufig Anwendung bei einfachen Frakturen mit keinem oder nur einem Zwischenfragment. Hier können die Platten ihren Konstruktionsvorteil ausspielen: Die Platte wird zunächst auf einer Seite (A) des gebrochenen Knochens befestigt. Anschließend wird die Fraktur reponiert und die Platte auf der anderen Seite (B) der Fraktur befestigt. Hierbei wir der runde Schraubenkopf exzentrisch in ein ovales Plattenloch gedreht. Das Plattenloch verjüngt sich zum Knochen hin, wodurch der runde Schraubenkopf vom Rand des Loches in die Mitte des Loches gleitet. Die Schraube kann natürlich nicht senkrecht zum gebohrten Loch im Knochen gleiten, vielmehr drückt sie die Platte entlang ihrer Längsachse am Knochen entlang. Dadurch bewegt sich die Platte um wenige Millimeter und zieht dabei das zuvor gefasste Fragment (A) in Richtung der Fraktur. Der Frakturspalt schließt sich, er wird komprimiert. Diese Dynamische Kompressionsplatte (DCP) bewirkt dadurch eine primäre, direkte Knochenheilung. Da die Platte nur funktioniert, wenn sie fest an den Knochen gedrückt wird, kommt es zu Störungen in der Blutversorgung. Diesem Umstand wird begegnet, indem die Unterseite der Platte nicht eben, sondern mit Aussparungen versehen ist. Sie liegt somit nicht mit ihrer gesamten Unterfläche auf dem Knochen auf. Dadurch limitiert sich die Kontaktfläche zwischen Knochen und Platte und damit auch das Areal, in dem die periostale Blutversorgung beeinträchtigt wird. Diese Platten bezeichnet man als LC-DCP (Limited Contact Dynamic Compression Plate).
Durch geeignete Kombination von Schraube und Platte und geschickte Besetzung der ovalen Schraubenlöcher (am der Fraktur zugewandten Ende des Loches, in dessen Mitte oder am der Fraktur abgewandten Ende des Loches) können verschiedene biomechanische Konstrukte verwirklicht werden. So ist es möglich, die Fraktur, wie beschrieben unter Kompression zu setzen, einzelne Fragmente zu befestigen oder Fragmente an der Platte abzustützen (Abstützplatte).
Platten stehen in einer Vielzahl von Formen und Dicken zur Verfügung, so dass es mittlerweile für praktisch jede Fraktur und jeden Knochen passende Platten gibt, die in ihrer Auslegung der Form und den biomechanischen Ansprüchen der Knochenregion Rechnung tragen. Ferner gibt es auch Platten, die das System der Kompression und der Winkelstabilität in sich vereinen, in dem die Platte mit längsovalen Löchern versehen wird, die nur an einem Ende ein Gewinde zur Aufnahme des entsprechend konfigurierten Schraubenkopfes aufweisen.
Fixateur externe
[Bearbeiten | Quelltext bearbeiten]Im Gegensatz zu den anderen hier erwähnten internen Osteosynthese-Verfahren handelt es sich hierbei um ein Konzept, das von außen über Drähte oder Schrauben an den jeweiligen Fragmenten angebracht eine ausreichende Stabilisierung einer Fraktur erlaubt. Der Fixateur externe wird vor allem zur temporären Stabilisierung bei Schwerverletzten (Polytrauma) oder bei schweren Weichteilschäden eingesetzt, wenn eine definitive Versorgung nicht direkt möglich ist. Die Anlage des Fixateurs erfolgt meist unter Verwendung einer Röntgen-Durchleuchtung perkutan, schnell und schonend für den Patienten und erlaubt eine schnelle Fortführung einer intensivmedizinischen Therapie. Mit Erfahrung lässt sich ein Fixateur im Notfall auch ohne Röntgengerät anbringen, was die Anwendung im Notfalleinsatz ermöglicht. Hat sich der Patient stabilisiert, kann im weiteren Verlauf der Fixateur wieder abgenommen werden und es erfolgt eine definitive Osteosynthese z. B. mittels Platte oder Marknagel. Mit einigen Fixateur-Typen kann die Frakturheilung auch komplett unter dem Fixateur erfolgen. Mit dem sogenannten Wagner-Spanner können Schaftfrakturen großer Röhrenknochen auch in örtlicher Betäubung angebracht und definitiv versorgt werden. Auch können Extremitätenverlängerungen durch das expandierbare Konzept durchgeführt werden. Besonders aber mit speziellen Ringfixateuren (Ilizarov-Fixateur, Hexapoden) lassen sich komplexe Frakturen sowie Fehlstellungen und Knocheninfekte korrigieren und zur knöchernen Ausheilung bringen.
Marknagel-Osteosynthese
[Bearbeiten | Quelltext bearbeiten]
Im Unterschied zu Plattenosteosynthese und Fixateur externe befindet der Marknagel sich im Zentrum des frakturierten Knochens und stellt damit die biomechanisch optimale und belastungsstabile (koaxiale) Versorgung solcher Frakturen dar. Eine in der Entwicklungsphase des Nagels durch Küntscher in Hamburg befürchtete biologische Gefährdung durch die Knochenmark-Verdrängung hat sich als nicht relevant herausgestellt. Die Längen- und Torsionsstabilisierung wird erzielt entweder über die Verklemmung eines querelastischen Implantates oder über Verriegelungsschrauben.[6]
Besonders geeignet für die Versorgung von Schaftbrüchen (z. B. Ober- und Unterschenkel) sind Mark- oder Verriegelungsnägel. Diese werden minimalinvasiv, d. h. nur über kleine Schnitte, entlang der Achse des Knochens in die Knochenhöhle (Markraum) eingebracht und durch quere Schrauben auf beiden Seiten der Fraktur verriegelt. Die Vorteile der Marknagelosteosynthese liegen vor allem in der gewebeschonenden Operationstechnik ohne große Zugänge, der meist geschlossenen Reposition ohne Darstellung des Bruches und der in den meisten Fällen primär belastungsstabilen Fixation. Eine frühfunktionelle Nachbehandlung unter Vollbelastung ist abhängig von der Schwere des Knochenbruchs oft möglich.
Auch bei der Verriegelungsnagelung wird das Prinzip der Winkelstabilität eingesetzt, um die Stabilität weiter zu erhöhen und auch gelenknähere Brüche langer Röhrenknochen versorgen zu können. Marknägel können auch zur Verlängerung von Knochen, z. B. nach Heilung eines Bruches in Verkürzung, angewendet werden. Eine Möglichkeit, diese „Winkelstabilität“ zu erreichen, ist die Verwendung einer Hülse in Kombination mit einer speziellen Schraube, so dass ein „Verklemmen“ der Schraube im Nagelloch stattfindet.
Mit sogenannten TENS-Nägeln (Titanium Elastic Nail) kann eine Markraumschienung vorgenommen werden. Bei Kindern werden die TENS jedoch häufig zur Versorgung von Brüchen langer Röhrenknochen (Unterarm, Ober- und Unterschenkel) verwendet. Beim Erwachsenen gibt es nur wenige Indikationen für eine Osteosynthese mittels TENS, z. B. bei einfachen Brüchen des Schlüsselbeines.
Verbundosteosynthese
[Bearbeiten | Quelltext bearbeiten]
Ein zunehmendes Problem stellen osteoporotische Knochenbrüche dar. Hier ist aufgrund der Knochendichteminderung der Halt der Implantate deutlich geschwächt. Bei diesen Brüchen ist ein Prinzip zur Erhöhung der Stabilität einer Platten- oder Marknagelosteosynthese die sogenannte Augmentation. Dabei wird an Stellen mit schlechter Knochenqualität (z. B. Oberarmkopf, hüftgelenksnaher Oberschenkel) spezieller Knochenzement um die Schraubenspitzen herum eingebracht, um ein Versagen der Osteosynthese durch Ausbrechen der Schrauben zu verhindern. Auch an der Wirbelsäule findet dieses Verfahren zunehmend Verwendung.
Komplikationen
[Bearbeiten | Quelltext bearbeiten]Zu den möglichen Komplikationen nach nahezu allen Osteosyntheseverfahren zählt unter anderem der Verlust der erzielten Reposition (Stellung) mit Folgen wie z. B. Achsabweichung und Verkürzung. In seltenen Fällen kann es auch zu einem kompletten Versagen der Osteosynthese mit Lockerung oder Ausbrechen der Implantate kommen. Dies geschieht häufig dann, wenn die Knochenenden nicht adäquat heilen.
Hier ist zu beachten, dass eine durchgeführte Osteosynthese die Knochenbruchheilung nicht beschleunigt, sondern in erster Linie dafür sorgt, dass der Knochenbruch in korrekter Stellung zusammenheilen kann.
Weitere Komplikationsmöglichkeiten sind Infektion, verzögerte oder ausbleibende Frakturheilung, primäre oder sekundäre Fehlstellungen (Länge, Torsion, Vareus/valgus oder Ante-Rekurvationsfehler) oder Allergie gegen das Implantatmaterial.
Verwendetes Material
[Bearbeiten | Quelltext bearbeiten]Die verwendeten Implantate bestehen meist aus Chrom-Cobalt-Molybdän-Legierungen, chirurgischem Stahl oder Titan-Legierungen wie z. B. Ti-6Al-4V, aber auch aus Materialien wie PEEK (Polyetheretherketon), Karbon, Faserverbundwerkstoffe. Bei Chrom-Nickel-Stahl-Legierungen kann es möglicherweise zu Allergien kommen.[7] In seltenen Fällen werden resorbierbare Implantate aus Magnesiumlegierungen[8][9] mit z. B. Zink und Calcium oder unterschiedlichen Polymeren verwendet.
Die Verwendung von Schrauben aus menschlichem Knochen ist ein neueres bisher nicht etabliertes und nicht ausreichend wissenschaftlich untersuchtes Verfahren,[10] bei dem eine spätere Entfernung nicht nötig ist, aber die Komplikationsraten mangels Langzeiterfahrung noch unbekannt sind und auch keine vergleichenden Studien zu etablierten Verfahren vorliegen.[11]
Entfernung der Osteosynthese
[Bearbeiten | Quelltext bearbeiten]
Das Osteosynthese-Material kann später entfernt werden („Metallentfernung“), dies ist aber nicht zwingend und bei einigen tief liegenden oder fest in den Knochen eingewachsenen Osteosynthesen gar nicht oder nur mit großen Schwierigkeiten möglich. Zunächst muss radiologisch ein sicheres Zusammenwachsen der Knochenfragmente festgestellt werden. Eine Entfernung ist besonders dann indiziert, wenn Schmerzen über dem Material bestehen, sich eine Muskel- oder Sehnenreizung gebildet hat, Material in ein Gelenk hinein reicht, spätere Eingriffe ermöglicht werden müssen (wie zum Beispiel Einsatz einer Endoprothese), Nerven- oder Gefäßschäden auftreten oder das Material durch die Haut drückt. Auch wenn eine Infektion vermutet wird, ist eine Entfernung notwendig.
Auf Röntgenbildern findet man nach Entfernung einer osteosynthetischen Versorgung häufig noch Verdichtungslinien (Sklerosesäume), die die ehemaligen Implantate nachzeichnen. An den Grenzflächen des spongiösen Knochens zum eingebrachten Fremdmaterial (z. B. Schraube) sklerosiert der Knochen als Anpassungsreaktion auf die lokal gesteigerte Belastung.
Zahnmedizin und Kieferchirurgie
[Bearbeiten | Quelltext bearbeiten]Spezielle Kieferimplantate aus Titan entsprechen als interne Osteosynthese im hochatrophischen Unterkiefer dem Prinzip der intramedullären Schienung und dienen gleichzeitig als Verankerung für Zahnersatz durch rechtwinklig aufgesetzte Pfosten, die die Gingiva perforieren. Wegen ihrer mikroporös aufgerauten Oberfläche (TPS) und unter frühzeitiger Belastung durch Zahnersatz gehen sie eine intensive bakteriendichte Verbindung mit dem Knochen (Osseointegration) ein, sodass sie dauerhaft im Knochen verbleiben können. Sie werden im Unterkieferknochen in der Regel frakturpräventiv eingesetzt.
Geschichte der Osteosynthese
[Bearbeiten | Quelltext bearbeiten]Eines der ältesten Osteosyntheseverfahren ist die Knochennaht bei einer Fraktur der Kniescheibe wie sie etwa im 17. Jahrhundert schon oder 1877 von Joseph Lister durchgeführt wurde. Lange Zeit wurden Frakturen lediglich mit Schienung und Entlastung des gebrochenen Knochens behandelt.[12] Die ersten Osteosynthesen entstanden im 19. Jahrhundert, welche Ernst Julius Gurlt 1862[13] erstmals zusammenfassend darstellte. Die erste (bekanntgewordene) Schraubenosteosynthese erfolgte 1858 durch Bernhard von Langenbeck bei einem Schenkelhalsbruch.[14] Die heutigen Verfahren wurden in der Mitte des 20. Jahrhunderts[15] entwickelt. Zu den Wegbereitern der eine Ruhigstellung im Gips überflüssig machenden stabilen Osteosynthese mittels Draht und Schrauben zählen der Deutsche Fritz König sowie der Belgier Albin Lambotte und dessen Bruder Élie Lambotte (1856–1912). Albin Lambotte hatte zudem bereits erste Platten konstruiert, die er bei gelenknahen Knochenbrüchen einsetzte. Mit einer Druckplatte[16] führte der Belgier Robert Danis 1930 ein neues Osteosyntheseprinzip ein. Im Jahr 1940 demonstrierte Küntscher dann Marknägel. Maßgeblich zur weiteren Entwicklung hat die 1958 in der Schweiz gegründete Arbeitsgemeinschaft für Osteosynthesefragen (AO) beigetragen.[17] Auch die Osteosynthesekonzepte der jüngeren Geschichte waren in den letzten Jahrzehnten zum Teil erheblichem Wandel ausgesetzt.[18]
Pioniere der Osteosynthese waren:

- Johann Friedrich Dieffenbach (1792–1847)
- Bernhard von Langenbeck (1810–1887)
- Ludwig Rehn (1849–1930)
- Carl Hansmann (1852–1917)
- Fritz König (1866–1952)
- Albin Lambotte (1866–1955)
- Martin Kirschner (1879–1942)
- Robert Danis (1880–1962)
- Heinrich Bürkle de la Camp (1895–1974)
- Friedrich Pauwels (1885–1980)
- Gerhard Küntscher (1900–1972)
- Alfred Nikolaus Witt (1914–1999)
- Martin Allgöwer (1917–2007)
- Maurice Edmond Müller (1918–2009)
- Gawriil Abramowitsch Ilisarow (1921–1992)
- Julius Hackethal (1921–1997)
Literatur
[Bearbeiten | Quelltext bearbeiten]- Carl Häbler: Die Osteosynthese in der berufsgenossenschaftlichen Behandlung. Archiv für orthopädische und Unfall-Chirurgie 38 (1937), S. 283–289.
- Maurice Edmond Müller, Martin Allgöwer, Robert Schneider, Hans Willenegger (Hrsg.): Manual der Osteosynthese. AO-Technik. 2., neubearbeitete und erweiterte Auflage. Springer-Verlag, Berlin/ Heidelberg/ New York 1977, ISBN 3-540-08016-3.
- Dietmar Wolter, Walther Zimmer (Hrsg.): Die Plattenosteosynthese und ihre Konkurrenzverfahren. Von Hansmann bis Ilisarow. Springer, Berlin/ Heidelberg 1991, ISBN 3-540-53536-5.
Weblinks
[Bearbeiten | Quelltext bearbeiten]- Die Geschichte der Osteosynthese (PDF; 277 kB)
Einzelnachweise
[Bearbeiten | Quelltext bearbeiten]- ↑ Thomas Schlich: Osteosynthese. In: Werner E. Gerabek, Bernhard D. Haage, Gundolf Keil, Wolfgang Wegner (Hrsg.): Enzyklopädie Medizingeschichte. De Gruyter, Berlin / New York 2005, ISBN 3-11-015714-4, S. 1083 f., hier: S. 1083.
- ↑ I. Klute, Norbert Michael Meenen: Die Fraktur der Kniescheibe: Moderne Zuggurtungsosteosynthese im Historischen Kontext. Springer, 1998, ISBN 978-3-540-63590-1.
- ↑ S. M. Perren: The concept of biological plating using the limited contact-dynamic compression plate (LC-DCP). Scientific background, design and application. In: Injury. 22(Suppl 1), 1991, S. 1–41.
- ↑ F. Baumgaertel, L. Gotzen: The “biological” plate osteosynthesis in multi-fragment fractures of the para-articular femur. A prospective study. In: Unfallchirurg, 97(2), 1994, S. 78–84.
- ↑ John H Wilber, Friedrich Baumgaertel: Bridge plating. auf: aofoundation.org
- ↑ C. Krettek: Prinzipien der IM Stabilisierung. Teil 1. In: Der Unfallchirurg. Band 104, 2001, S. 639–653.
- ↑ www.aerzteblatt.de.
- ↑ Magnesium macht Implantate sicherer. In: VDI nachrichten. 13. Dezember 2013, abgerufen am 6. September 2020 (deutsch).
- ↑ Dewei Zhao, Frank Witte, Faqiang Lu, Jiali Wang, Junlei Li: Current status on clinical applications of magnesium-based orthopaedic implants: A review from clinical translational perspective. In: Biomaterials. Band 112, 1. Januar 2017, ISSN 0142-9612, S. 287–302, doi:10.1016/j.biomaterials.2016.10.017 (englisch, sciencedirect.com [abgerufen am 6. September 2020]).
- ↑ Iva Brcic, Klaus Pastl, Harald Plank, Jasminka Igrec, Jakob E. Schanda: Incorporation of an Allogenic Cortical Bone Graft Following Arthrodesis of the First Metatarsophalangeal Joint in a Patient with Hallux Rigidus. In: Life. Band 11, Nr. 6, 24. Mai 2021, ISSN 2075-1729, S. 473, doi:10.3390/life11060473, PMID 34073841, PMC 8225087 (freier Volltext) – (englisch).
- ↑ Thorsten Huber, Stefan G. Hofstätter, Rainer Fiala, Florian Hartenbach, Robert Breuer: The Application of an Allogenic Bone Screw for Stabilization of a Modified Chevron Osteotomy: A Prospective Analysis. In: Journal of Clinical Medicine. Band 11, Nr. 5, 3. März 2022, ISSN 2077-0383, S. 1384, doi:10.3390/jcm11051384, PMID 35268475, PMC 8911083 (freier Volltext) – (englisch).
- ↑ Martin L. Hansis: Frakturen. In: Werner E. Gerabek, Bernhard D. Haage, Gundolf Keil, Wolfgang Wegner (Hrsg.): Enzyklopädie Medizingeschichte. De Gruyter, Berlin / New York 2005, ISBN 3-11-015714-4, S. 419.
- ↑ Ernst Julius Gurlt: Handbuch der Lehre von den Knochenbrüchen. 2 Bände. Meidinger Sohn & Co., Berlin 1862–1864.
- ↑ Hermann Ecke, Uwe Stöhr, Klaus Krämer: Unfallchirurgie. In: Franz Xaver Sailer, Friedrich Wilhelm Gierhake (Hrsg.): Chirurgie historisch gesehen. Anfang – Entwicklung – Differenzierung. Mit einem Geleitwort von Rudolf Nissen. Dustri-Verlag Dr. Karl Feistle, Deisenhofen bei München 1973, ISBN 3-87185-021-7, S. 204–216, hier: S. 209.
- ↑ Vgl. etwa Christoph Weißer: Osteosynthese um 1930. Technik, Instrumente und Implantate bei Fritz König, Chirurgische Klinik der Julius-Maximilians-Universität Würzburg. In: Deutsche Gesellschaft für Unfallchirurgie. Mitteilungen und Nachrichten. Band 32, 2010, Heft 62, S. 39–43.
- ↑ Vgl. auch V. Petrokov: Die Biomechanik der Kallusbildung und experimentelle Bewertung der Druckosteosynthese. In: Bruns’ Beiträge zur klinischen Chirurgie. Band 205, 1962, S. 265 ff.
- ↑ Hermann Ecke, Uwe Stöhr, Klaus Krämer: Unfallchirurgie. 1973, S. 209 f.
- ↑ C. Krettek: Wandel in der Fraktur- und Weichteilversorgung. [Changes in fracture and soft tissue management]. In: Unfallchirurgie (Heidelb). Band 125, Nr. 10, 2022, S. 771–775, PMID 36074147.