Interstitielle Zystitis
| Klassifikation nach ICD-10 | |
|---|---|
| N30.1 | Interstitielle Cystitis (chronisch) |
| ICD-10 online (WHO-Version 2019) | |
Die Interstitielle Zystitis/Cystitis – englisch Interstitial Cystitis oder Bladder Pain Syndrome (BPS) bzw. Painful Bladder Syndrome (PBS) – deshalb Kurzform IC/BPS – ist eine nicht heilbare Erkrankung der Blase, die mit einer chronischen Entzündung aller Schichten der Blasenwände einhergeht. Die Interstitielle Cystitis wird von Pollakisurie, urogenitalem Schmerz und ständigem Harndrang charakterisiert. Synonyme für die Erkrankung sind: chronische Interstitielle Zystitis, Hunner-Zystitis nach Guy Hunner, nicht bakterielle Blasenentzündung, abakterielle Zystitis, schmerzhaftes Blasen-Syndrom, Blasenschmerz-Syndrom.
Eine weltweit einheitliche Definition der Erkrankung existiert bislang nicht.[1] In der internationalen Nomenklatur wird meist der Begriff Bladder Pain Syndrome, übersetzt „Blasenschmerzsyndrom“, vorgezogen. Dieser Begriff wird auch in den Leitlinien der European Association of Urology (EAU) und von der Europäischen Gesellschaft zum Studium der Interstitiellen Cystitis / Painful Bladder Syndrome (ESSIC) verwendet.
In den von der Interstitial Cystitis Association (ICA) Deutschland e. V. initiierten und von der Deutschen Gesellschaft für Urologie e. V. (DGU) herausgegebenen S2K-Leitlinie Diagnostik und Therapie der Interstitiellen Cystitis (IC/BPS) heißt es allerdings: „Die alleinige Bezeichnung Bladder Pain Syndrome (BPS) oder Painful Bladder Syndrome (PBS) schränken das Krankheitsbild IC/BPS zu stark ein, da sie ausschließlich den Schmerz in den Vordergrund stellen.“[1] In Deutschland ist die Bezeichnung Interstitielle Cystitis (IC) oder auch (IC/BPS) verbreitet.[2] Der Begriff „Interstitielle Zystitis“ ist der in ICD-10 und Medical Subject Headings verwendete Primärbegriff.
Die DGU definiert IC folgendermaßen: „Die Interstitielle Cystitis (IC/BPS) ist eine nichtinfektiöse chronische Harnblasenerkrankung, die geprägt ist von Schmerzen, Pollakisurie, Nykturie und imperativem Harndrang in unterschiedlicher Ausprägung und Kombination der Symptome und bei gleichzeitigem Ausschluss differenzialdiagnostischer Erkrankungen. Die Diagnose der IC/BPS ist nicht an ein bestimmtes Blasenvolumen oder dauerhafte Schmerzen gebunden.“[1]
Die Symptome der IC/BPS gleichen häufig denen einer akuten oder auch chronisch wiederkehrenden Blasenentzündung und Symptomen anderer Erkrankungen. Deshalb und weil die Krankheit relativ selten und auch unbekannt ist, gibt es häufig Fehldiagnosen. Der Befund Interstitielle Cystitis ist eine Ausschlussdiagnose. Diese wird anhand der Symptomatik, der Befunde einer Blasenspiegelung und eines Miktionsprotokolls gestellt.[3][1][4][5][6][7] Oft wird die richtige Diagnose IC erst sehr spät gestellt. Die Betroffenen haben dann bereits einen jahrelangen Leidensweg sowie zahlreiche Arztbesuche hinter sich. Die Diagnose der IC beruht auf dem klinischen Erscheinungsbild und einer Zystoskopie, bei der nach Hydrodistension (Dehnung der Blase mit Kochsalzlösung) charakteristische Schleimhautblutungen und -einrisse (Mukosa-Cracking) auftreten.[1][4][5][8][7]
Die Lebensqualität der Betroffenen ist signifikant beeinträchtigt. Insbesondere die massiven Schmerzen sowie der oftmals konstante Harndrang haben starke Auswirkungen auf die Patienten. Da der Harndrang auch nachts besteht, ist zudem ein erholsamer Schlaf nicht möglich. Viele Patienten leiden durch die Belastung an starken Erschöpfungszuständen. 79 Prozent sind wiederholt oder dauerhaft arbeitsunfähig.[7]
Häufige Begleiterkrankungen und Symptome sind unter anderem Muskel- und Gelenkschmerzen, Migräne, depressive Verstimmungen, Allergien sowie Magen- und Darmerkrankungen.[9]
Verbreitung/Epidemiologie[Bearbeiten | Quelltext bearbeiten]
IC/BPS betrifft Männer und Frauen aller Kulturen, sozioökonomischer Hintergründe und Altersgruppen. Die vorliegenden Zahlen zur Häufigkeit und Verbreitung der IC sind sehr unterschiedlich, was vermutlich am geringen Bekanntheitsgrad der Erkrankung sowie häufigen Fehldiagnosen und unterschiedlicher Erfassungsmethodik liegt. In den Vereinigten Staaten und Europa sind schätzungsweise etwa 0,5 % der Menschen betroffen. Frauen sind 9-mal häufiger betroffen als Männer.[1][10] Die höchste Prävalenz gibt es bei Personen mittleren Alters; ein Drittel der Patienten hat jedoch bereits vor dem 30. Lebensjahr erste Symptome.[11]
In Deutschland wird die Krankheit sehr selten diagnostiziert.[10]
Ursachen und Krankheitsverlauf[Bearbeiten | Quelltext bearbeiten]
Die tatsächlichen Ursachen der IC sind weitgehend unbekannt. Diskutiert wird unter Medizinern die Möglichkeit einer autoimmunologischen Störung. Fest steht, dass ein initial vorliegender Immun- und Barrieredefekt im Urothel, dem Gewebe der ableitenden Harnwege, vorhanden ist. Die innenliegende Schutzschicht des Urothels, die sogenannte Glycosaminoglycanschicht, kurz GAG-Schicht, ist bei der IC krankhaft verändert und damit durchlässig; die Blasenwand und tieferliegende Gewebeschichten der Blase werden ungeschützt schädigenden Urinbestandteilen ausgesetzt. Dies löst einen chronischen Entzündungsprozess des Organs aus. Zudem verursachen die gereizten Blasenwandnerven ein konstantes, reflexartiges Verkrampfen der Blasenwandmuskulatur.
Beides führt zu starken, stechenden Schmerzen, Muskelkrämpfen und ständigem, schmerzhaften Harndrang. Die Betroffenen können oft nur geringe Harnmengen unter starken Schmerzen produzieren, da ein kontrolliertes Lockern der Muskulatur kaum noch möglich ist. Zudem durchläuft der Urin bei der Miktion die Harnröhre, deren Schutzschicht ebenso geschädigt ist – intensive stechende und brennende Schmerzen sind die Folge. Die Harnblasenkapazität der Erkrankten nimmt insbesondere im fortgeschrittenen Stadium der Erkrankung bis hin zum Endstadium der Schrumpfblase immer weiter ab.[1][12]
Die S2K-Leitlinie nennt als weitere diskutierte ätiopathogenetische Faktoren: Entzündungen, Neuronale Überaktivität (Hyperaktivität), beeinträchtigte Mikrozirkulation, exogene Substanzen (nahezu 90 % der IC/BPS-Betroffenen benennen Lebensmittelunverträglichkeiten), Histaminintoleranz (Unverträglichkeit von mit der Nahrung aufgenommenem Histamin), Infektionen, Dysfunktion des Beckenbodens, viszeraler Crosstalk zwischen Darm und Harnblase (Reizdarmsyndrom), Endometriose (Erkrankung der Gebärmutterschleimhaut), nichtharnblasenassoziierte Faktoren (Begleiterkrankungen), psychosomatische Belastungsstörungen, Mikrobiom (Besiedlungen mit Mikroorganismen).[1]
Genetische Faktoren[Bearbeiten | Quelltext bearbeiten]
Es ist nicht ausgeschlossen, dass auch genetische Faktoren eine Rolle spielen. Es wurden verschiedene Studien durchgeführt, darunter auch Untersuchungen mit familiärem Clustering und Zwillingsstudien. Eindeutige Belege für genetische Faktoren konnten nicht nachgewiesen werden.[1]
Untersuchungsmethoden[Bearbeiten | Quelltext bearbeiten]
Die Diagnostik basiert auf mehreren Säulen: Anamnese, Miktions- und Schmerztagebuch, Urinuntersuchung, urologische und gynäkologische Untersuchung, Biopsie der Blasenwand, Molekulardiagnostik spezifischer Zellproteine.[13][14]
Differentialdiagnose[Bearbeiten | Quelltext bearbeiten]
Die Symptome der IC/BPS ähneln denen anderer urologischer und gynäkologischer Erkrankungen, u. a. Harnwegsinfektionen (HWI), überaktive Blase, sexuell übertragbare Infektionen, Endometriose, Blasenkrebs, chronisches Beckenschmerzsyndrom und chronische Prostatitis.[15] Das ist ein Grund dafür, dass es oft sehr lange dauert, bis Interstitielle Cystitis als richtige Diagnose erstellt wird. Über Differentialdiagnosen können andere Krankheiten mit ähnlicher oder übereinstimmender Symptomatik ausgeschlossen werden.
Leitlinie der American Urology Association (AUA)[Bearbeiten | Quelltext bearbeiten]
Die AUA-Richtlinien empfehlen, mit einer sorgfältigen Anamnese, körperlichen Untersuchungen und Labortests zu beginnen, um die Symptome von IC/BPS sowie andere mögliche Störungen zu beurteilen und zu dokumentieren.[16]
IC-Leitlinie der European Society for the Study of Interstitial Cystitis (ESSIC)[Bearbeiten | Quelltext bearbeiten]
Im Jahr 2008 schlug die ESSIC-Gesellschaft strengere und anspruchsvollere Diagnosemethoden mit spezifischen Klassifizierungskriterien vor.[17][18] Bedingung ist, dass ein Patient Blasenschmerzen haben muss, begleitet von einem weiteren Harnsymptom. Ein Patient mit dem alleinigen Symptom häufiger oder dringender Harndrang würde bei dieser Diagnose ausgeschlossen. Darüber hinaus wird nachdrücklich der Ausschluss von Krankheiten mit ähnlicher Symptomatik durch eine umfangreiche Testreihe verlangt: Diese umfasst (A) eine Anamnese und körperliche Untersuchung, (B) eine Urinanalyse mit Teststreifen, verschiedene Urinkulturen und ein Serum-PSA bei Männern über 40 Jahren, (C) Messung von Durchfluss und post-luides Restharnvolumen durch Ultraschall und (D) Zystoskopie. Häufig wird die Diagnose IC durch eine Zystoskopie in Narkose, bei der eine Hydrodistension (Dehnung der Blase mit Kochsalzlösung) durchgeführt wird, bestätigt bzw. ausgeschlossen. Bei einer vorliegenden IC treten bei diesem Eingriff charakteristische Schleimhautblutungen und -einrisse (Mukosa-Cracking) auf.[19]
Leitlinie Deutsche Gesellschaft für Urologie[Bearbeiten | Quelltext bearbeiten]
Auch diese Leitlinie empfiehlt am Anfang eine ausführliche Anamnese.[1] Es folgen Differentialdiagnosen, um Erkrankungen mit ähnlicher oder übereinstimmender Symptomatik auszuschließen. Dazu gehören Erkrankungen des Muskel/Skelettsystems und des Bindegewebes, gastrointestinale Erkrankungen, gynäkologische Befunde, neurogene Ursachen, psychische Störungen, urologische Ursachen. Biomarker zur Diagnostik werden noch erforscht, aktuell stehen keine anerkannten Biomarker zur Diagnose von IC/BPS zur Verfügung. Zur empfohlenen körperlichen Untersuchung gehören auch ein Schmerzmapping im Bereich der Genitalregion und eine rektale Untersuchung. Außerdem sollte eine Urinuntersuchung erfolgen. Weitere zusätzliche Untersuchungen, die durchgeführt werden sollten, sind Urosonographie, Uroflowmetrie (bei Männern), Zystoskopie. Weitere mögliche Untersuchungen sind Hydrodistension (Dehnung der Harnblase mit steriler Kochsalzlösung zur Bestimmung des anatomischen Fassungsvermögens der Blase) und Flow-EMG (Harnflussmessung mit Beckenbodenableitung). Erwogen werden kann ein Kaliumchlorid-(KCI)-Test. Der KCl-Test, auch bekannt als Kaliumempfindlichkeitstest, verwendet eine milde Kaliumlösung, um die Integrität der Blasenwand zu beurteilen.[20] Erwogen werden kann außerdem eine Biopsie der Harnblasenwand und eine Stuhldiagnostik.
Frage- und Dokumentationsbögen wie „O’Leary-Sant interstitial cystitis symptom and problem indices (ICPI/ICSI)“, „Pelvic Pain and Urgency/Frequency (PUF) patient symptom scale“ oder „Bladder Pain/IC Symptom Score (BPIC-SS)“ dienen dazu, die IC/BPS-Symptome wie Schmerzen und Harnsymptome zu erfassen und zu bewerten.[1]
Pathologie[Bearbeiten | Quelltext bearbeiten]
Im Frühstadium der IC/BPS sind oft noch keine Gewebeveränderungen zu erkennen. Später ist die IC/BPS pathologisch nachzuweisen. Bei der Gewebeuntersuchung wird ein spezielles Verfahren angewandt (Giemsa-Färbung S-100-Immunhistochemie).[21]
Behandlung[Bearbeiten | Quelltext bearbeiten]
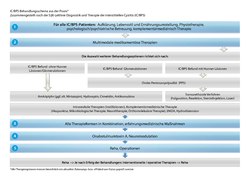
Die derzeit aktuellste Übersicht über die Therapieoptionen zur Behandlung der Interstitiellen Cystitis bietet die deutsche S2K-Leitlinie der DGU. Diese klassifiziert die Behandlungsoptionen unter den Oberbegriffen „Konservative Maßnahmen“, „Orale medikamentöse Therapie“ (Medikamente zur Reparatur der GAG-Schicht, Medikament gegen Schmerz und Harndrang, Antidepressiva, Schmerztherapie etc.), Komplementärmedizin (Akupunktur, Mikrobiologische Therapie etc.), „Intravesikale Therapie“ (Therapien, die direkt in die Harnblase durch einen Katheter eingebracht werden), Transurethrale Verfahren (Injektionen und Instillationen in die Harnblase), Hydrodistension sowie Interventionelle/operative Therapie. Eine weitere Option ist die stationäre Rehabilitation. Die Auswahl der Therapieoptionen hängt von der Anamnese und der Diagnostik ab. Die Therapiekonzepte sollten umfassend, interdisziplinär und multimodal sein.[1]
Schmerztherapie[Bearbeiten | Quelltext bearbeiten]
Eine adäquate Schmerztherapie ist ein grundlegender Faktor der IC-Behandlung. Je nach Schweregrad der Schmerzsymptomatik und individuellem Ansprechen der Patienten wird die orale Gabe selektiver und nichtselektiver nichtsteroidaler Antirheumatika (NSAR), Antikonvulsiva, Novaminsulfon und Opioiden empfohlen. Derzeit liegt noch kein einheitliches Behandlungskonzept zur Schmerztherapie bei der IC/BPS vor.[1][22]
Orale medikamentöse Therapie[Bearbeiten | Quelltext bearbeiten]
Pentosanpolysulfat-Natrium (PPS) ist seit Oktober 2017 in Europa das einzige zur Behandlung von IC zugelassene Arzneimittel und wird deshalb von den Krankenkassen erstattet. PPS kann die Symptome der IC lindern, indem es die geschädigte Blasenwand der Patienten wieder aufbaut und die Durchblutung der Harnblase fördert. Je früher die Behandlung mit Pentosanpolysulfat beginnt, umso besser sind die Erfolge.[1]
Zudem können Analgetika, Antihistaminika, Immunsuppressiva, schmerzlindernde Antidepressiva und Anästhetika in der oralen Therapie zum Einsatz kommen. Dimethylsulfoxid kann zur zusätzlichen Entzündungshemmung eingesetzt werden. Eine begleitende Schmerztherapie wird empfohlen.[1]
Intravesikale Therapie[Bearbeiten | Quelltext bearbeiten]
Bei den intravesikalen Therapien werden Wirkstoffe mittels Katheter in die Blase instilliert. Die intravesikale Therapie hat den Vorteil, hohe Konzentrationen direkt in die Blase einzubringen. Pentosanpolysulfat, das lange auch zur intraversikalen Therapie eingesetzt wurde, steht aktuell auf dem europäischen Markt nicht mehr zur Verfügung.[1]
Zu unterscheiden ist zwischen Blaseninstillationen, die als Medizinprodukte (Hyaluronsäure, Chondroitinsulfat) zugelassen sind und Instillationscocktails, die aus verschiedenen Medikamenten bestehen.[23][24] Blaseninstillationen, die als Medizinprodukte zugelassen wurden, werden nur in Einzelfällen von den Krankenkassen erstattet und werden hauptsächlich angewandt, um den Wiederaufbau der GAG-Schicht zu unterstützen. Regelmäßige Instillationen im wöchentlichen Rhythmus, später alle ein bis zwei Monate sind erforderlich. Bei den Instillationscocktails werden unterschiedliche Medikamente eingesetzt. Unter Umständen ist auch die Instillation lokaler Schmerzmedikation (Lidocain) sinnvoll.
Eine mögliche Ergänzung der intravesikalen Therapie ist die Electromotive Drug Administration (EMDA). Durch die EMDA-Methode können die Medikamente durch Anlage eines Spannungsfeldes am transurethral platzierten Spezialkatheter auf elektrochemischem Wege in tiefere Schichten der Harnblasenwand eingebracht werden.[25][26][27]
Operative Verfahren[Bearbeiten | Quelltext bearbeiten]
Eine in Vollnarkose erfolgte Hydrodistension, die auch erfolgreich zur Diagnose der IC durchgeführt wird, hat bei etwa einem Drittel der Patienten einen therapeutischen Effekt, der etwa 2-3 Monate anhalten kann. Als effektiv erwiesen hat sich auch die sakrale Neuromodulation, bei der ein Neurostimulator („Blasenschrittmacher“) implantiert wird, der elektrische Impulse an die sakralen Spinalnerven abgibt, um so die Symptome der IC zu lindern. Die transurethrale Resektion, bei der erkranktes Gewebe aus der Harnblase abgetragen wird, kann ebenfalls eine Behandlungsmöglichkeit darstellen.
Die Ultima Ratio stellt die Entfernung eines Großteils oder der gesamten Harnblase (Zystektomie) mit künstlichem Harnausgang dar.[1]
Begleitende Therapien[Bearbeiten | Quelltext bearbeiten]
Es gibt verschiedene Therapieoptionen, die begleitend zu den bisher genannten Behandlungsmethoden zum Einsatz kommen können. Da IC-Patienten dauerhaft mit massiven Einschränkungen ihrer Lebensqualität konfrontiert sind, kann Unterstützung in Form von Psychotherapie hilfreich sein, um einen gesunden Umgang mit der Erkrankung und ihre Auswirkungen auf beispielsweise Sozialleben und Partnerschaft zu erlernen. Viele Patienten entwickeln während des Krankheitsverlaufs zudem psychische Erkrankungen, z. B. Depressionen und chronische Erschöpfungszustände, in welchem Fall eine psychotherapeutische Behandlung unerlässlich ist. Da die chronischen Schmerzen bei einer IC häufig zu Fehlhaltungen und massiven Muskelverspannungen führen, hat sich zudem eine begleitende Physiotherapie als sinnvoll erwiesen. Eine spezielle Form der Physiotherapie stellt die Behandlung des Beckenbodens dar, der bei IC-Patienten oft chronisch verspannt ist. Eine entsprechende Therapie zur Lockerung der inneren Muskulatur kann die Symptome der IC lindern. Weitere mögliche physiotherapeutische Behandlungsansätze sind Relaxations- und Myofaszialtechniken sowie Vibrationstherapie.[1]
Komplementärmedizin[Bearbeiten | Quelltext bearbeiten]
Diverse komplementärmedizinische Ansätze können Berichten zufolge die Behandlung der IC unterstützen. Jedoch fehlen hierfür entweder Wirksamkeitsnachweise (z. B. Neuraltherapie oder Orthomolekulare Therapie) oder wirken über den Placeboeffekt (Akupunktur).[1][28]
Stationäre Rehabilitations-Maßnahmen[Bearbeiten | Quelltext bearbeiten]
Eine weitere, die anderen Methoden begleitende Therapieoption stellt die stationäre Rehabilitation dar. Diese wird in spezialisierten urologischen Reha-Kliniken durchgeführt. Im klinischen Umfeld wird dem Patienten eine multimodale Therapie angeboten, die eine aktive Mitarbeit der Betroffenen erfordert. Mitunter ist das ein Weg, um einer drohenden Arbeitsunfähigkeit vorzubeugen und/oder einer sozialen Isolation zu entgehen.[1]
Selbsthilfe[Bearbeiten | Quelltext bearbeiten]
Nicht zuletzt gibt es einige Maßnahmen zur Selbsthilfe, die Patienten ergreifen können, um sowohl ihre generelle Lebensqualität zu verbessern als auch die Schwere von Krankheitsschüben zu vermindern. Ein wichtiger Aspekt ist natürlich eine gesteigerte, kontrollierte Flüssigkeitszufuhr. Auch eine Umstellung der Ernährung ist ratsam. Vielfach berichten Patienten von einer deutlichen Verbesserung der IC-Symptome nach einer Änderung ihrer Ernährungsgewohnheiten.
Weitere Veränderungen des Lebensstils wie Anpassung von Kleidung und sportliche Aktivität sowie eine generell gesunde Lebensführung können ebenfalls einen positiven Effekt auf den Krankheitsverlauf haben. Unterkühlung, starke körperliche Belastung, übermäßiger Stress und generelle Überforderung sollten nach Möglichkeit vermieden werden. Als hilfreich empfinden viele Patienten den Austausch mit anderen Betroffenen.[29]
Heilungsaussicht[Bearbeiten | Quelltext bearbeiten]
Bei der IC handelt es sich um eine chronische Erkrankung. Eine Heilung ist nach aktuellem Erkenntnisstand nicht möglich. Allerdings kann die Weiterentwicklung der Krankheit verhindert oder zumindest verzögert werden, indem die Symptome durch multidisziplinäre Behandlungsansätze gelindert werden (s. Behandlung). Die Therapieerfolge sind umso besser, je früher die IC erkannt und behandelt wird.[30]
Geschichte[Bearbeiten | Quelltext bearbeiten]
Früheste Aufzeichnungen der interstitiellen Cystitis wurden 1836 vom Chirurgen Joseph Parrish aus Philadelphia veröffentlicht. Er beschrieb drei Fälle von schweren Symptomen der unteren Harnwege ohne Blasenstein.[31] Der Begriff interstitial cystitis wurde erstmals 1887 von Alexander Skene, einem New Yorker Arzt, in der Publikation Disease of bladder and urethra in woman verwendet.[32] 1915 erschien eine Veröffentlichung des gynäkologischen Chirurgen und Pathologen Guy Hunner (1868–1957), nach dem bis heute die Hunner-Läsionen, spezielle entzündliche Veränderungen in der Harnblase, benannt sind.[33]
Die erste Richtlinie zur Diagnose und Behandlung der interstitiellen Blasenentzündung wurde 2009 von einem japanischen Forschungsteam veröffentlicht.[34] Die American Urological Association hat 2011 die erste amerikanische klinische Praxisrichtlinie zur Diagnose und Behandlung von IC/BPS veröffentlicht. Die Deutsche Gesellschaft für Urologie veröffentlichte 2018 die S2K-Leitlinie Diagnostik und Therapie der Interstitiellen Cystitis (IC/BPS).[1]
Am 19. August 1993 wurde der ICA-Deutschland e. V. – gemeinnützige Gesellschaft und Förderverein Interstitielle Cystitis – als erste IC/BPS-Organisation in Europa gegründet (weltweit die zweite nach dem ICA in den USA). Der Verein kümmert sich um Aufklärung und Information von Ärzten und Öffentlichkeit, er initiierte zahlreiche Forschungsprojekte und trug mit dazu bei, dass sich Diagnose- und Therapiemöglichkeiten deutlich verbesserten.
In den Vereinigten Staaten ist die interstitielle Cystitis offiziell als Behinderung anerkannt.[35] In Deutschland kann IC/BPS auch als Behinderung anerkannt werden. Strittig ist allerdings häufig der Grad der Behinderung.[36]
Literatur[Bearbeiten | Quelltext bearbeiten]
- Laura M. Bogart, Sandra H. Berry, J. Quentin Clemens: Symptoms of Interstitial Cystitis, Painful Bladder Syndrome and Similar Diseases in Women. A Systematic Review. In: The Journal of Urology, Band 177, 2007, S. 450–456, doi:10.1016/j.juro.2006.09.032; PDF-Reprint durch die Rand Corporation.
- Karl H. Kurth: Interstitielle Cystitis. Ergebnisse Verlag, Hamburg 2004, ISBN 3-87916-069-4.
- Ina Maria Teichgräber: Über die Wirksamkeit der oralen Pentosanpolysulfat-Therapie (SP54) in der Behandlung der Chronisch Interstitiellen Cystitis. (PDF; 1,2 MB) ica-ev.de, Dissertation an der Medizinischen Fakultät der Friedrich-Alexander-Universität Erlangen-Nürnberg, 30. September 2014.
Weblinks[Bearbeiten | Quelltext bearbeiten]
- Leitlinie zur Diagnostik und Therapie der Interstitiellen Zystitis
- Interstitielle Zystitis. urologielehrbuch.de
- Website ICA Deutschland e. V.
- Interstitielle Cystitis. Ärzteblatt
Einzelnachweise[Bearbeiten | Quelltext bearbeiten]
- ↑ a b c d e f g h i j k l m n o p q r s t u Thomas Bschleipfer et al.: S2K-Leitlinie: Diagnostik und Therapie der Interstitiellen Cystitis (IC/BPS). (PDF) Langfassung, 1. Auflage, Version 1, 2018. In: AWMF online. Deutsche Gesellschaft für Urologie, 30. September 2018, S. 1-61, abgerufen am 16. Mai 2021.
- ↑ Sven Michels: Interstitielle Zystitis - eigene Erfahrungen in der Behandlung mit Electromotive-Drug Administration (EMDA) am Klinikum rechts der Isar, München. (PDF) 20. Juni 2013, S. 1, abgerufen am 6. August 2019.
- ↑ Diagnose Interstitieller Zystitis. In: Bundesverband für Gesundheitsinformation und Verbraucherschutz. ICA Deutschland e. V., abgerufen am 6. August 2019.
- ↑ a b Dirk Manski: Interstitielle Zystitis (2/3): Pathologie, Klinik und Diagnosen. In: urologielehrbuch.de. 2019, abgerufen am 1. März 2019.
- ↑ a b D. Engeler et al.: EAU Guidelines on Chronic Pelvic Pain. (PDF) In: uroweb.org. März 2017, abgerufen am 1. März 2019.
- ↑ Interstitielle Cystitis - Edition 2017 - Eine Information des ICA-Deutschland e. V. (PDF) ICA Deutschland e. V., abgerufen am 1. März 2019.
- ↑ a b c Harro Albrecht: Blasenentzündung - Sechzig Mal auf die Toilette. In: Die Zeit, Nr. 43/2018.
- ↑ Interstitielle Cystitis - Edition 2017 - Eine Information des ICA-Deutschland e. V. (PDF) ICA Deutschland e. V., abgerufen am 1. März 2019.
- ↑ gie/EB: Erste Leitlinie zur Diagnostik und Therapie der interstitiellen Zystitis in Arbeit. In: aerzteblatt.de. 5. April 2018, abgerufen am 1. März 2019.
- ↑ a b S. D. Jocham et al.: Die Versorgungssituation von Patienten mit Interstitieller Cystitis in Deutschland: Ergebnisse einer Umfrage unter 270 Betroffenen. (PDF) In: ica-ev.de. März 2017, abgerufen am 1. März 2019.
- ↑ Lothar Hertle, Frank Oberpenning, Arndt van Ophoven: Chronische interstitielle Zystitis. In: aerzteblatt.de. 2002, abgerufen am 11. März 2019.
- ↑ medical-tribune.de
- ↑ Wie wird die interstitielle Cystits diagnostiziert? In: ica-ev.de. ICA Deutschland e. V., abgerufen am 1. März 2019.
- ↑ Interstitielle Zystitis bleibt oft unerkannt. In: Dtsch Arztebl International. 14. September 2012, abgerufen am 1. März 2019.
- ↑ American Urological Association -. In: www.auanet.org. Archiviert vom am 20. September 2018; abgerufen am 7. November 2018 (englisch). Info: Der Archivlink wurde automatisch eingesetzt und noch nicht geprüft. Bitte prüfe Original- und Archivlink gemäß Anleitung und entferne dann diesen Hinweis.
- ↑ Philip M. Hanno et al.: Diagnosis and Treatment Interstitial Cystitis/Bladder Pain Syndrome. (PDF) American Urological Association (AUA) Guideline. In: auanet.org. 5. Dezember 2014, S. 45, archiviert vom (nicht mehr online verfügbar) am 20. September 2018; abgerufen am 8. August 2019 (englisch). Info: Der Archivlink wurde automatisch eingesetzt und noch nicht geprüft. Bitte prüfe Original- und Archivlink gemäß Anleitung und entferne dann diesen Hinweis.
- ↑ J. P. van de Merwe et al.: Diagnostic Criteria, Classification, and Nomenclature for Painful Bladder Syndrome/Interstitial Cystitis: An ESSIC Proposal. (PDF) In: europeanurology.com. European Society for the Study of Interstitial Cystitis (ESSIC), 20. September 2014, abgerufen am 8. August 2019 (englisch).
- ↑ V. Viereck et al.: Unterscheidung des Blasenschmerzsyndroms von der überaktiven Reizblase. (PDF) In: universimed.com. 7. Dezember 2017, abgerufen am 8. August 2019 (englisch).
- ↑ P Tyagi, MP Kashyap, N Kawamorita, T Yoshizawa, M Chancellor, N Yoshimura: Intravesical liposome and antisense treatment for detrusor overactivity and interstitial cystitis/painful bladder syndrome. In: ISRN Pharmacol. 2014. Jahrgang, Nr. 601653, Januar 2014, S. 601653, doi:10.1155/2014/601653, PMID 24527221, PMC 3914518 (freier Volltext).
- ↑ Wie wird die interstitielle Cystits diagnostiziert? In: ica-ev.de. ICA Deutschland e. V., abgerufen am 1. März 2019.
- ↑ Fragen und Antworten. In: ica-ev.de. ICA Deutschland e. V., abgerufen am 1. März 2019.
- ↑ gelbe-liste.de
- ↑ Tutolo M, Ammirati E, Castagna G, Klockaerts K, Plancke H, Ost D, Van der Aa F, De Ridder D: A prospective randomized controlled multicentre trial comparing intravesical DMSO and chondroïtin sulphate 2% for painful bladder syndrome/interstitial cystitis., Int Braz J Urol. 2017 Jan-Feb;43(1):134-141, PMID 28124536.
- ↑ Schwalenberg T, Berger FP, Horn LC, Thi PH, Stolzenburg JU, Neuhaus J: Intravesical Glycosaminoglycan Replacement with Chondroitin Sulphate (Gepan(®) instill) in Patients with Chronic Radiotherapy- or Chemotherapy-Associated Cystitis., Clin Drug Investig. 2015 Aug;35(8):505-12, PMID 26175064.
- ↑ gelbe-liste.de
- ↑ Christine Vetter: Interstitielle Zystitis: Die Schichten der Harnblasenwand aufbauen. In: aerzteblatt.de. 2004, abgerufen am 1. März 2019.
- ↑ Thomas Meißner: Urologen bringen bei Interstitieller Zystitis „Licht ins Dunkel“. In: aerzteblatt.de. 15. Oktober 2004, abgerufen am 1. März 2019.
- ↑ gelbe-liste.de
- ↑ gelbe-liste.de
- ↑ DGU und ICA-Deutschland setzen Meilenstein: Erste Leitlinie zur Diagnostik und Therapie der Interstitiellen Zystitis. In: urologenportal.de. Deutsche Gesellschaft für Urologie, 26. März 2018, abgerufen am 1. März 2019.
- ↑ C. Persu et al.: From interstitial cystitis to chronic pelvic pain. In: Journal of Medicine and Life, 25. Mai 2010; PMC 3019050 (freier Volltext).}
- ↑ D. A. Moutzouris, M. E. Falagas: Interstitial Cystitis:An Unsolved Enigma. In: Clinical Journal of the American Society of Nephrology. Band 4, 2009, S. 1844–1857, doi:10.2215/CJN.02000309, PMID 19808225.
- ↑ Klinikum Lüneburg – Zentrum für Interstitielle Zystitis und Beckenschmerz, Zentrum für Interstitielle Zsystitis und Beckenschmerz. Abgerufen am 1. März 2019.
- ↑ Yukio Homma, Tomohiro Ueda, Takaaki Ito, Mineo Takei, Hikaru Tomoe: Japanese guideline for diagnosis and treatment of interstitial cystitis. In: International Journal of Urology. 16. Jahrgang, Nr. 1, 2009, S. 4–16, doi:10.1111/j.1442-2042.2008.02208.x, PMID 19120522.
- ↑ Policy Interpretation Ruling Titles II and XVI: Evaluation of Interstitial Cystitis. Social Security Administration, abgerufen am 8. März 2019.
- ↑ Mit Sachverstand den Grad der Behinderung mit 60+G anerkannt. (PDF) In: ica-ev.de. ICA Deutschland e. V., abgerufen am 1. März 2019.