Pfeilerwertigkeit


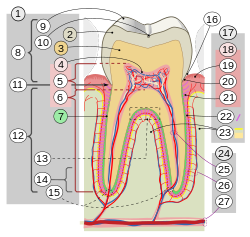
Unter Pfeilerwertigkeit wird die Verwendbarkeit von Zähnen als Pfeilerzähne für festsitzenden oder herausnehmbaren Zahnersatz verstanden. Pfeilerzähne sind Zähne, die die Belastung von ersetzten Zähnen mittragen müssen. Die Pfeilerwertigkeit ist ein Ausdruck der zahnbezogenen Prognose, vor dem Hintergrund einer geplanten Einbeziehung in verschiedene prothetische Restaurationen. Für die Planung von langfristig haltbarem Zahnersatz sind die vorgesehenen Pfeilerzähne zu bewerten. Die Grenzziehungen zwischen Verwertbarkeit und Nichtverwertbarkeit von Zähnen sind schwierig und oft nicht eindeutig. Im klinischen Alltag ist eine angemessene Risikobewertung bei der Zahnersatzplanung unverzichtbar. Sie gehört zu den wichtigsten zahnärztlichen Kompetenzen und hilft, Misserfolge zu reduzieren.[1]
Nomenklatur
[Bearbeiten | Quelltext bearbeiten]Neben der Bezeichnung Pfeilerzahn existieren noch weitere Begriffe für Zähne, die in Zahnersatzbehandlungen einbezogen werden. Dazu gehören neben dem Brückenpfeiler der Ankerzahn, der Zahnpfeiler, das Fixierelement (in der Zahntechnik), der Verankerungszahn (eher für Konstruktionselemente in der Kieferorthopädie) beziehungsweise der Stützzahn oder Klammerzahn (bei herausnehmbarem Zahnersatz für einen Zahn, an dem eine Klammer einer Klammerprothese angebracht wird).
Grundwertigkeit der Zähne
[Bearbeiten | Quelltext bearbeiten]Die Anzahl, die Länge und der Durchmesser der Wurzeln bestimmen zunächst die Grundwertigkeit eines gesunden Pfeilerzahnes. Die Grundwertigkeit wird in drei Klassen eingeteilt:[2]

1 = beste Wertigkeit
2 = mittlere Wertigkeit
3 = eingeschränkte Wertigkeit
| oben rechts | oben links | |||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 3 | 1 | 1 | 2 | 3 | 1 | 3 | 2 | 2 | 3 | 1 | 3 | 2 | 1 | 1 | 3 | Pfeilerwertigkeit |
| 18 | 17 | 16 | 15 | 14 | 13 | 12 | 11 | 21 | 22 | 23 | 24 | 25 | 26 | 27 | 28 | Zahn- |
| 48 | 47 | 46 | 45 | 44 | 43 | 42 | 41 | 31 | 32 | 33 | 34 | 35 | 36 | 37 | 38 | bezeichnung |
| 3 | 1 | 1 | 2 | 2 | 1 | 3 | 3 | 3 | 3 | 1 | 2 | 2 | 1 | 1 | 3 | Pfeilerwertigkeit |
| unten rechts | unten links | |||||||||||||||
(Incisivi (Schneidezähne), Canini (Eckzähne), Prämolaren (kleine Backenzähne), Molaren (große Backenzähne)).
Beispielsweise sind die Zahnwurzeln der unteren Schneidezähne (32–42) sehr dünn und können deshalb keine so hohen Belastungen tragen wie vergleichsweise die unteren Eckzähne (33, 43), die längere und dickere Wurzeln aufweisen.
Belastungswert der Zähne
[Bearbeiten | Quelltext bearbeiten]Der Basler Hochschullehrer Gottlieb Vest hat eine eigene Einteilung der Pfeilerwertigkeit vorgenommen und hat diese als Belastungswert bezeichnet. Der niedrigste Wert liegt bei 1 (niedrigste Belastbarkeit), der höchste Wert bei 6 (größte Belastbarkeit).[3] (Zahnschemata werden aus Sicht des Patienten geschrieben.)
-
Rechts – „Papierform“ – Links
-
Rechts – Bleibendes Gebiss – Links
| oben rechts | oben links | |||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 4 | 6 | 6 | 4 | 4 | 5 | 3 | 4 | 4 | 3 | 5 | 4 | 4 | 6 | 6 | 4 | Belastungswert |
| 18 | 17 | 16 | 15 | 14 | 13 | 12 | 11 | 21 | 22 | 23 | 24 | 25 | 26 | 27 | 28 | Zahn- |
| 48 | 47 | 46 | 45 | 44 | 43 | 42 | 41 | 31 | 32 | 33 | 34 | 35 | 36 | 37 | 38 | bezeichnung |
| 4 | 6 | 6 | 4 | 4 | 5 | 2 | 1 | 1 | 2 | 5 | 4 | 4 | 6 | 6 | 4 | Belastungswert |
| unten rechts | unten links | |||||||||||||||
(Incisivi, Canini, Prämolaren, Molaren).
Der Belastungswert der zu ersetzenden Zähne muss nach Vest dem Belastungswert der Pfeilerzähne entsprechen, also mindestens gleich oder größer als dieser sein, um eine ausreichende Langzeitprognose einer anzufertigenden Brücke zu gewährleisten. Fehlen beispielsweise die unteren vier Frontzähne 32–42, die einen Belastungswert von 2 + 1 + 1 + 2 = 6 aufweisen, so genügen die beiden unteren Eckzähne 33 und 43, die einen Belastungswert von 5 + 5 = 10 aufweisen, als Pfeilerzähne zum Ersatz dieser Zähne. Fehlen jedoch die beiden Molaren 26 und 27 (Belastungswert 6 + 6 = 12), so genügen nach Vest die beiden endständigen Zähne 25 und 28 als alleinige Pfeilerzähne nicht (Belastungswert 4 + 4 = 8). Es sollte deshalb der Zahn 24 in einen Brückenzahnersatz mit einbezogen werden (Belastungswert 4 + 4 + 4 = 12).
Kriterien für die Pfeilerwertigkeit
[Bearbeiten | Quelltext bearbeiten]Im zweiten Schritt werden hinsichtlich der individuellen Verwertbarkeit eines Zahnes zusätzliche Faktoren überprüft.[4]
Parodontaler Zustand
[Bearbeiten | Quelltext bearbeiten]
Der parodontale Zustand eines Zahnes bestimmt in hohem Maße die Pfeilerwertigkeit. Parodontale Erkrankungen machen oft einen Zahn auf Grund des Knochenabbaus der Alveolen nicht verwertbar. Durch Fortschritte in der Parodontologie ist in vielen Fällen eine parodontale Sanierung möglich, die die Verwendbarkeit wiederherstellt. Zahnfleischtaschentiefen von mehr als 6 mm reduzieren die Pfeilerwertigkeit erheblich, weil der Zahn nur noch begrenzt im Kieferknochen verankert ist. Nach Eduard Mühlreiter und Theodore Emile de Jonge-Cohen beträgt die durchschnittliche Wurzellänge zwischen 12 mm (untere Frontzähne) und 16 mm (obere Eckzähne).[5]
Oberfläche des Desmodonts
[Bearbeiten | Quelltext bearbeiten]Als Desmodont (Wurzelhaut) wird das Bindegewebe des Zahnhalteapparates (Parodontium) bezeichnet. Das Ante’sche Gesetz, aufgestellt 1926 durch den kanadischen Zahnarzt Irwin H. Ante, fordert, dass die Gesamtfläche des Desmodonts der im Knochen verankerten Wurzeln der Pfeilerzähne mindestens der (theoretischen) Gesamtfläche des Desmodonts der Wurzeln der zu ersetzenden Zähne entsprechen müsse. Ist dies nicht der Fall, würden die Pfeilerzähne überlastet und es käme in der Folge zu weiterem Knochenabbau an den Pfeilerzähnen.[6] Antes Aussagen sind jedoch nicht evidenzbasiert und daher nicht unbedingt verlässlich. Es wird heutzutage eher als Empfehlung und nicht als ein ‚Gesetz‘ angesehen.[7][8][9]
Eine vereinfachte Regel besagt, dass die Anzahl der Pfeilerzähne der Anzahl der zu ersetzenden Zähne entsprechen müsse. Diese vereinfachte Regel berücksichtigt aber einen eventuellen Knochenabbau an den Pfeilerzähnen nicht.

Der Bonner Hochschullehrer Søren Jepsen hat die Durchschnittswerte der Wurzeloberflächen der Zähne bei gesundem Parodontium vermessen.[10] Mit diesen Anhaltswerten lässt sich für die nach dem Anteschen Gesetz geforderte Summe der Wurzeloberflächen berechnen, ob sie derjenigen der zu ersetzenden Zähne entspricht. Der individuelle Fall muss anhand von Röntgenaufnahmen der noch vorhandenen Zähne mittels Halbwinkeltechnik beurteilt werden. Durch die vielen Wurzelvarianten der Weisheitszähne 18, 28, 38, 48 sind für sie keine Durchschnittswerte angegeben.
| oben rechts | oben links | |||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| 431 | 433 | 220 | 234 | 273 | 179 | 204 | 204 | 179 | 273 | 234 | 220 | 433 | 431 | in mm² | ||
| 18 | 17 | 16 | 15 | 14 | 13 | 12 | 11 | 21 | 22 | 23 | 24 | 25 | 26 | 27 | 28 | Zahn- |
| 48 | 47 | 46 | 45 | 44 | 43 | 42 | 41 | 31 | 32 | 33 | 34 | 35 | 36 | 37 | 38 | bezeichnung |
| 431 | 433 | 207 | 180 | 268 | 168 | 154 | 154 | 168 | 268 | 180 | 207 | 433 | 431 | in mm² | ||
| unten rechts | unten links | |||||||||||||||
(Incisivi, Canini, Prämolaren, Molaren).
Kronen-Wurzel-Relation
[Bearbeiten | Quelltext bearbeiten]Durch parodontale Erkrankungen oder durch Überlastung einzelner Zähne (okklusales Trauma) kommt es zu einem Abbau des Alveolarknochens, in dem die Zähne verankert sind. Gleichzeitig können die Zahnwurzeln durch den gleichzeitig erfolgenden Zahnfleischrückgang sichtbar werden. Als Faustregel gilt, dass die Länge des sichtbaren Teils des Zahnes die Länge der im Knochen verankerten Wurzel nicht überschreiten darf, weil sonst die Hebelkräfte, die auf die Wurzel wirken, zu groß würden, was zu einer Zahnlockerung führen könnte.[11]
Wurzelform
[Bearbeiten | Quelltext bearbeiten]
Eine günstige Wurzelform weisen Zähne mit gespreizten Wurzeln auf, wie sie in der Abbildung an den Molaren zu sehen sind. Ebenso erhöht sich die Pfeilerwertigkeit durch die Form der einzelnen Wurzel, die im günstigen Fall eine zylindrische Form aufweist (in der Abbildung der zweite Zahn von links – Eckzahn 23). Ungünstig sind konisch zulaufende und kurze Wurzeln.
Furkationsgrad
[Bearbeiten | Quelltext bearbeiten]Als Bifurkation (bei zweiwurzligen Zähnen) oder Trifurkation (bei dreiwurzligen Zähnen) wird die Aufteilungsstelle der Zahnwurzeln bei mehrwurzeligen Zähnen bezeichnet. Beim parodontal gesunden Zahn liegen sie innerhalb des Kieferknochens und sind weder sicht- noch sondierbar. Bifurkation und Trifurkation werden in vier Furkationsgrade eingeteilt. Eine freiliegende Furkation, die durch parodontalen Knochenabbau entstanden ist, bildet einen potentiellen Entzündungsbereich, der oftmals schwer zu reinigen ist. Je nach Ausprägung kann eine freiliegende Furkation die Pfeilerwertigkeit reduzieren.[12]

1) Freiliegende Bifurkation (Pfeil);
2) Prämolarisierung und Wurzelkanalbehandlung; 3) Zustand nach Überkronungen mit Stiftaufbauten;
(Darstellung durch Bildbearbeitung);
| Furkationsgrad 0 | Furkation nicht tastbar |
| Furkationsgrad 1 | Furkationseingang palpabel |
| Furkationsgrad 2 | Furkation deutlich, aber nicht durchgängig, sondierbar |
| Furkationsgrad 3 | Furkation sondierbar und beidseitig durchgängig |
Hemisezierte oder prämolarisierte Zähne
[Bearbeiten | Quelltext bearbeiten]
Unter einer Hemisektion versteht man die Durchtrennung eines unteren Molaren mit einer Teilextraktion einer Zahnwurzel. Bei einer Prämolarisierung erfolgt ebenfalls eine Durchtrennung des Molaren, jedoch bleiben beide Wurzeln erhalten. Aus einem Molar werden dadurch zwei Prämolaren. Die Prämolarisierung ist eine Therapiemaßnahme zur Beseitigung einer freiliegenden Bifurkation. Dabei entsteht aus der Bifurkation ein Interdentalraum (Zahnzwischenraum), der einer Reinigung besser zugänglich ist. Ein hemisezierter oder prämolarisierter Zahn hat nur bei vollständiger Wurzellänge und einem hohen Erhaltungsgrad des verbliebenen Kronenrestes eine Pfeilerwertigkeit 3. Die prämolarisierten Zahnanteile sind in diesem Fall für die Versorgung mittels einer beziehungsweise zweier Kronen geeignet, jedoch nur eingeschränkt als Stützpfeiler für eine Brücke oder herausnehmbaren Zahnersatz.[13]
Kippungsgrad
[Bearbeiten | Quelltext bearbeiten]

Gekippte Zähne sind nicht so belastbar wie gerade stehende Zähne. Die Sharpey-Fasern, an denen der Zahn in der Alveole (Zahnfach) aufgehängt ist, werden bei Belastung ungleichmäßig gedehnt und belastet. Durch eine Kippung können Schmutznischen entstehen, die zu Entzündungen führen können. Bei zu starker Kippung ist eine gemeinsame Einschubrichtung für den Zahnersatz schwer zu präparieren. Sie kann durch ein Ausgleichsgeschiebe überwunden werden. Alternativ kann der Zahn durch eine kieferorthopädische Behandlung wieder aufgerichtet werden. Eine Kippung von bis zu 30° ist tolerabel. Eine größere Kippung schränkt die Verwendbarkeit stark ein. Falls keine weiteren wertigkeitsmindernden Faktoren vorliegen, können solche Zähne als endständige Pfeilerzähne Verwendung finden. Zähne mit einem Kippungsgrad von mehr als 40° haben keine Verwertbarkeit als Pfeilerzähne.[4] Optisch kann ein gekippter Zahn durch eine Krone zwar scheinbar aufgerichtet werden, jedoch trifft die Belastung immer auf einen gekippten Zahn.
Zahnbeweglichkeit
[Bearbeiten | Quelltext bearbeiten]Die Zahnbeweglichkeit wird in vier Lockerungsgraden (auch Mobilitätsgraden) gemessen, wobei es vier verschiedene Klassifikationen gibt. Grad 0 und Grad 1 reduzieren die Pfeilerwertigkeit nicht, Grad 2 setzt eine umfassende Therapie des Zahnes voraus oder lässt nur eine Verwendbarkeit als Übergangsversorgung (Interimsversorgung) zu. Bei Grad 3 ist keine Pfeilerwertigkeit gegeben. Die Messungen selbst können unter Zuhilfenahme einer kalibrierten Parodontalsonde oder elektronisch (Periotest) durchgeführt werden.[14]
Klassifikation in der Gesetzlichen Krankenversicherung
[Bearbeiten | Quelltext bearbeiten]| Lockerungsgrad 0 | physiologische Beweglichkeit |
| Lockerungsgrad I | gerade fühlbare Beweglichkeit |
| Lockerungsgrad II | sichtbare Beweglichkeit |
| Lockerungsgrad III | beweglich auf Lippen- oder Zungendruck oder axiale Beweglichkeit |
Die Zahnbeweglichkeit wird im Zahnstatus mit römischen Zahlen abgebildet.
Klassifikation nach Carranza und Takei
[Bearbeiten | Quelltext bearbeiten]| Mobilitätsgrad 0 | normale Beweglichkeit |
| Mobilitätsgrad 1 | etwas mehr als normale Beweglichkeit |
| Mobilitätsgrad 2 | moderat mehr als normale Beweglichkeit |
| Mobilitätsgrad 3 | starke Beweglichkeit, faziooral oder mesiolingual, verbunden mit vertikaler Mobilität |
Klassifikation nach Lindhe und Nymann
[Bearbeiten | Quelltext bearbeiten]| Mobilitätsgrad 0 | normale Beweglichkeit |
| Mobilitätsgrad 1 | horizontale Beweglichkeit von 0,2 bis 1 mm |
| Mobilitätsgrad 2 | horizontale Beweglichkeit von 1 bis 2 mm |
| Mobilitätsgrad 3 | horizontale Beweglichkeit von mehr als 2,0 mm und/oder axiale Beweglichkeit |
Klopfschall
[Bearbeiten | Quelltext bearbeiten]Die Zähne können durch Klopfen, beispielsweise mittels eines Instrumentengriffendes, hinsichtlich ihres Klopfschalls überprüft werden. Ein heller Klopfschall zeugt von einem mitschwingenden Knochen, in dem der Zahn fest verankert ist. Der gesunde Sharpey’sche Faserapparat koppelt den Zahn gut mit dem Kieferknochen, Anzeichen einer reduzierten Primärstabilität des Zahnes ist ein dumpfer Klopfschall. In diesem Fall ist der Periodontalspalt verbreitert, was auf eine reduzierte parodontale Befestigung des Zahnes und damit auf eine reduzierte Pfeilerwertigkeit schließen lässt. Das parodontale Gewebe ist entzündlich infiltriert, die Kopplung zwischen Zahn und Knochen ist nicht oder nur reduziert gegeben.[18]
Endodontischer Zustand
[Bearbeiten | Quelltext bearbeiten]
Eine reizlose Pulpa (umgangssprachlich: „Zahnnerv“) ist Voraussetzung für eine hohe Pfeilerwertigkeit eines Zahnes. Dentin zählt zu den widerstandsfähigsten organischen Materialien. Es besteht aus mineralischen Nanopartikeln und dentalen Tubuli, die in ein dichtes Netz aus Kollagenfasern eingebettet sind. Die inneren Spannungen in der Nanostruktur helfen, die Entstehung und Ausbreitung von Rissen bei Belastung zu begrenzen. Wenn die winzigen Kollagenfasern schrumpfen, werden die eingebetteten Mineralpartikel zunehmend zusammengedrückt. Dabei sorgt die Art und Weise der Kompression dafür, dass die innersten Bereiche des Zahns weitgehend vor Rissen geschützt bleiben, so dass die empfindliche Pulpa nicht beschädigt wird.[19]
Ist der Zahn jedoch pulpitisch (entzündet) oder devital (abgestorben), muss er endodontisch behandelt werden, um (auch) eine entsprechende Pfeilerwertigkeit zu erlangen. Ein endodontisch behandelter Zahn ist spröder und damit bruchgefährdeter als ein vitaler Zahn. Das kann die Pfeilerwertigkeit reduzieren.[20] Nach einer Wurzelkanalbehandlung muss die Wurzelkanalfüllung bis zum physiologischen Apex (Wurzelspitze) reichen und randständig sein. Periapikale Entzündungen (im Knochen im Bereich der Wurzelspitze) führen zu einer Nichtverwertbarkeit des Zahnes, solange die Entzündung nicht abgeheilt oder durch eine Wurzelspitzenresektion (Kappung der Wurzelspitze) beseitigt worden ist.[21]
Kariöse Zerstörung
[Bearbeiten | Quelltext bearbeiten]Das Ausmaß einer kariösen Zerstörung beeinflusst die Verwendbarkeit eines Zahnes als Pfeilerzahn. Ist die klinische Krone fast oder vollständig zerstört, muss sie durch Aufbauten rekonstruiert werden, die wiederum in den Zahnwurzeln fest verankert sein müssen. Die Aufbauten können durch Aufbaufüllungen mit und ohne Retentionsstifte, durch eine adhäsive Befestigung oder durch Stiftaufbauten befestigt werden. Der Durchmesser eines Wurzelstifts muss ein Drittel des Wurzeldurchmessers betragen, die Stiftlänge muss mindestens der Länge der zu ersetzenden Zahnkrone entsprechen. Nur dann ist eine ausreichende Retention des Stifts im Wurzelkanal gewährleistet. Stifte schwächen jedoch die Zahnwurzel, wodurch die Pfeilerwertigkeit reduziert wird. Die Pfeilerwertigkeit hängt dabei von der Art des Aufbaus ab; entscheidend ist hierbei, ob ein aus Gold gegossener Stiftaufbau, ein genormter Parapost-Titanstift mit Compositaufbau, ein Glasfaser- oder Kohlenstofffaserstift mit Compositaufbau oder eine rein adhäsiv befestigte Compositfüllung ohne Wurzelstift zur verwendet wird.
Ferrule-Effekt
[Bearbeiten | Quelltext bearbeiten]Zähne mit stark aufgeweitetem Kanaleingang des Wurzelkanals und jene ohne Fassreifenpräparation sind als kritisch, ja als nicht hinreichend klinisch belastbar zu bewerten. Der Zerstörungsgrad muss einen ausreichenden Randschluss der künstlichen Zahnkrone zulassen. Es genügt nicht, wenn die künstliche Zahnkrone am Rand messerscharf abschließt. Der Kronenrand muss den Zahn bandförmig, in einer etwa 2 mm großen Breite, fest umfassen (Ferrule-Effekt), sonst ist der Zahn bruchgefährdet.[22] Durch Anthony W. Gargiulo et al. wurde im Jahre 1961 die mittlere biologische Breite auf 2,04 mm bestimmt. Davon nehmen das Desmodont 1,07 mm und das Saumepithel etwa 0,97 mm ein.[23][24] Ist der Zahn so weit zerstört, dass diese erforderliche Breite nicht erreicht wird, dann kann – eine ausreichende Wurzellänge vorausgesetzt – mittels einer chirurgischen Kronenverlängerung dieser Ferrule-Bereich („Fassreifen“) geschaffen werden. Bei der chirurgischen Kronenverlängerung wird hierzu der Knochensaum um den Zahn herum abgetragen, bis der Zahnrest etwa 3 mm freiliegt, denn der Kronenrand darf nicht unmittelbar an der Knochengrenze enden. Es muss ein Raum zur Ausbildung einer Zahnfleischpapille in biologischer Breite verbleiben. Durch die chirurgische Kronenverlängerung wird jedoch wiederum der im Kieferknochen verankerte Wurzelanteil verkürzt, wodurch wiederum die Pfeilerwertigkeit reduziert wird.[25][26][27][28] Die Prognose verbessert sich, wenn ein Zahn Approximalkontakte (Kontakt zu Nachbarzähnen) aufweist, was bei endständigen Pfeilerzähnen nur nach einer Seite realisiert werden kann. Approximalkontakte dienen unter anderem der gegenseitigen Abstützung von Zähnen.
Retentionsform
[Bearbeiten | Quelltext bearbeiten]
Zur Verwertbarkeit eines Zahnes und zu dessen Pfeilerwertigkeit gehört, eine Retentionsform durch Zuschleifen (Präparation) des Zahnes herzustellen. Der Halt einer Krone an einem Zahn wird nicht allein durch das Befestigungsmaterial erreicht. Zusätzlich muss eine leicht konische Form (5°- bis 8°-Konuswinkel) für eine Retention der Zahnkrone sorgen.[29] Ebenso ist die Größe der Retentionsfläche maßgeblich für den Halt einer Krone. Ist ein Zahn zu stark zerstört oder wurde bereits bei einer früheren Präparation zu konisch gestaltet oder ist der Kronenstumpf zu kurz, dann sinkt die Pfeilerwertigkeit erheblich.[30] Es besteht insbesondere im Bereich der Molaren die Gefahr, dass sich die Krone vom Zahn löst. Die Gefahr ist im Unterkiefer besonders groß, da einerseits der Zahnersatz starr ist, andererseits der Unterkieferkörper sich bei der Mundöffnung und bei Belastung verwindet. Die Befestigung der Krone am Zahn muss dieser Kräftedifferenz dauerhaft widerstehen können. Die kontrahierten Musculi pterygoidei laterales (äußere Flügelmuskeln) stauchen den Unterkieferbogen mit der mandibulären Symphyse als Fixpunkt, wodurch sich der Unterkiefer um 0,1 bis 1,0 mm verformen kann.[31]
Implantate
[Bearbeiten | Quelltext bearbeiten]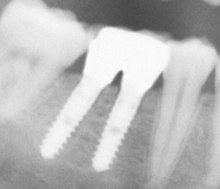
Die Pfeilerwertigkeit von Implantaten entspricht bei ausreichendem Knochenangebot zur Verankerung (zirkulär ≥ 2 mm), nach einer vollständigen Osseointegration (Verknöcherung), ausreichender Länge (≥ 10 mm) und ausreichendem Durchmesser (≥ 4 mm), derjenigen eines gesunden, natürlichen Eckzahnes (Grad 1). Je nachdem, welche Abstriche bei den genannten Kriterien gemacht werden müssen, kann die Pfeilerwertigkeit von Implantaten entsprechend sinken.
Milchzähne
[Bearbeiten | Quelltext bearbeiten]Zum Erhalt eines stark kariösen Milchzahnes kann dieser als Platzhalter (für den noch ausstehenden Durchbruch des bleibenden Zahns) mit einer einfachen, konfektionierten Krone rekonstruiert werden, die nur wenige Monate bis Jahre bis zum Zahnwechsel verbleibt. Milchzähne sind jedoch als Pfeilerzähne grundsätzlich ungeeignet, da sie zu schwach ausgebildete Wurzeln besitzen. Zudem werden die Milchzahnwurzeln während des Zahnwechsels resorbiert. Eine Ausnahme kann ein persistierender Milchzahnmolar bei Nichtanlage des bleibenden Zahnes bilden. Bei entsprechender Indikation kann ein solcher Milchzahn eine künstliche Zahnkrone tragen. Er ist aber auf Grund der kurzen Wurzeln nicht geeignet, als Pfeilerzahn Verwendung zu finden.[32]
Weiche Kriterien für die Pfeilerverwendbarkeit
[Bearbeiten | Quelltext bearbeiten]Zu den weichen Kriterien gehören solche, die an sich die Pfeilerwertigkeit nicht verändern. Die Pfeilerverwendbarkeit kann aber von solchen zusätzlichen Faktoren beeinflusst werden.
Mundhygiene
[Bearbeiten | Quelltext bearbeiten]Es kann sein, dass ein Zahn eine gute Pfeilerwertigkeit aufweist, jedoch eine mangelhafte Mundhygiene des Patienten eine Verwendung verhindert, weil die gewählte Versorgungsform dann kaum Aussicht auf langfristigen Erfolg hat. Beispielsweise kann ein parodontal stark vorgeschädigter Zahn aufwändig einer ausreichenden Pfeilerwertigkeit zugeführt werden. Wenn jedoch die kontinuierliche Nachsorge und Pflege nicht gewährleistet sind, dann bildet die hergestellte Pfeilerwertigkeit nur eine Momentaufnahme.
Geplanter Zahnersatz
[Bearbeiten | Quelltext bearbeiten]

Die Pfeilerwertigkeit ist auch dadurch bestimmt, welcher Zahnersatz mit welcher Zielsetzung geplant ist. Ein Zahn kann beispielsweise eine ausreichende Pfeilerwertigkeit für eine Übergangsversorgung (Interimsversorgung) aufweisen. Derselbe Zahn kann aber für eine langfristige Zahnersatzversorgung ungeeignet sein. Ein Zahn kann auch im Rahmen einer Teleskopversorgung eine ausreichende Pfeilerwertigkeit aufweisen, weil diese bei einem Zahnverlust erweiterungsfähig ist. Die Gesamtversorgung mittels Zahnersatz würde durch den Verlust des Zahnes nicht gefährdet. Derselbe Zahn könnte aber für eine festsitzende Brückenversorgung keine ausreichende Pfeilerwertigkeit mehr besitzen. Bei einem Zahnverlust dieses Pfeilerzahns würde die Brückenversorgung zerstört.[33]
Bei der Planung einer Brücke oder einer Teilprothese ist die Statik zu ermitteln und welchen Kräften die Pfeilerzähne ausgesetzt sein werden. Die Pfeilerzähne sind dahingehend zu bewerten, ob sie den zu erwartenden Belastungen standhalten können, wobei eine fachgerechte Konstruktion vorausgesetzt wird.[34]
Allgemeinerkrankungen
[Bearbeiten | Quelltext bearbeiten]Ein generell erhöhtes Risiko von Knochennekrosen im Bereich des Alveolarfortsatzes, beispielsweise bei Zustand nach einer Strahlentherapie, nach einer Chemotherapie oder als Folge einer Bisphosphonatmedikation, kann die Pfeilerwertigkeit erniedrigen.[35]
Jugendliche Zähne
[Bearbeiten | Quelltext bearbeiten]
Bei Jugendlichen ist das Pulpencavum (Zahnhöhle) weit. Es besteht die Gefahr der Pulpaeröffnung bei der Präparation (Beschleifen) der Zähne zur Aufnahme einer Krone, wodurch eine eingeschränkte Verwertbarkeit als Pfeilerzahn gegeben sein kann. Gegebenenfalls kann eine zahnsubstanzschonende Präparation, wie bei der Marylandbrücke (Adhäsivbrücke), einen jugendlichen Zahn für eine Brückenversorgung verwertbar machen. Dabei wird der Zahn nur auf der oralen (inneren) Seite präpariert (beschliffen). Der zu ersetzende Zahn wird mit einem oder zwei Flügeln am Nachbarzahn adhäsiv befestigt. Der Gemeinsame Bundesausschuss (G-BA) hat hierzu die Richtlinien für die Zahnersatzversorgung 2016 erweitert: „Bei Versicherten, die das 14., aber noch nicht das 21. Lebensjahr vollendet haben, können zum Ersatz von zwei nebeneinander fehlenden Schneidezähnen bei ausreichendem oralen Schmelzangebot der Pfeilerzähne eine einspannige Adhäsivbrücke mit Metallgerüst mit zwei Flügeln oder zwei einspannige Adhäsivbrücken mit Metallgerüst mit je einem Flügel angezeigt sein. Zum Ersatz eines Schneidezahns kann bei ausreichendem oralem Schmelzangebot an einem oder beiden Pfeilerzähnen eine einspannige Adhäsivbrücke mit Metallgerüst mit einem oder zwei Flügeln angezeigt sein. Bei einflügeligen Adhäsivbrücken zum Ersatz eines Schneidezahns sollte der an das Brückenglied der Adhäsivbrücke angrenzende Zahn, der nicht Träger eines Flügels ist, nicht überkronungsbedürftig und nicht mit einer erneuerungsbedürftigen Krone versorgt sein“.[36]
Gegenbezahnung
[Bearbeiten | Quelltext bearbeiten]Die Belastung, die ein Zahn tragen muss, hängt auch von der Gegenbezahnung ab. Ist beispielsweise in einem Kiefer eine Versorgung mit einer Brücke geplant und im Gegenkiefer befindet sich eine Teil- oder Totalprothese, dann ist die Beißkraft reduziert. Dies bedeutet, dass die Pfeilerzähne der Brücke weniger Belastung auffangen müssen als bei einer Gegenbezahnung durch gesunde Zähne oder Implantate. In diesem Fall können auch Zähne mit einer reduzierten Pfeilerwertigkeit als Brückenpfeiler Verwendung finden.[37]
Patientenwünsche
[Bearbeiten | Quelltext bearbeiten]Wenn Patienten Zahnersatzkonstruktionen wünschen, bei denen Zähne mit reduzierter Pfeilerwertigkeit verwendet werden sollen, dann ist eine vorherige Aufklärung über die möglichen Konsequenzen unabdingbar, die auf die reduzierte Verweildauer des Zahnersatzes hinweist. Zeitaufwändige und kostspielige Behandlungen sind in diesen Fällen nach kürzerer Zeit erneut zu erwarten. § 630e BGB, der durch das Gesetz zur Verbesserung der Rechte von Patientinnen und Patienten 2013 eingeführt wurde, präzisiert die Aufklärungspflicht des Zahnarztes. Der Patient muss über sämtliche für die Einwilligung wesentlichen Umstände aufgeklärt werden, insbesondere über Art, Umfang, Durchführung, zu erwartende Folgen und Risiken der Maßnahme sowie ihre Notwendigkeit, Dringlichkeit, Eignung und Erfolgsaussichten im Hinblick auf die Diagnose oder die Therapie. Bei der Aufklärung ist auch auf Alternativen zur Maßnahme hinzuweisen, wenn mehrere medizinisch gleichermaßen indizierte und übliche Methoden zu wesentlich unterschiedlichen Belastungen, Risiken oder Heilungschancen führen können.
Wirtschaftlichkeitsgebot
[Bearbeiten | Quelltext bearbeiten]In Deutschland ist bei der Aufstellung eines Heil- und Kostenplans – unter Berücksichtigung des Wirtschaftlichkeitsgebots der Gesetzlichen Krankenversicherung gemäß § 12 SGB V – die Pfeilerwertigkeit für die geplante Zahnersatzversorgung von entscheidender Bedeutung für die Erlangung eines Festzuschusses. Ist die Prognose des Zahnes fraglich, fällt der Zahn aus der Bezuschussungsfähigkeit heraus.
Literatur
[Bearbeiten | Quelltext bearbeiten]- Peter Pospiech: Pfeilerwertigkeit. In: Peter Pospiech: Die prophylaktisch orientierte Versorgung mit Teilprothesen. Thieme, Stuttgart u. a. 2001, ISBN 3-13-126941-3, S. 146 ff. Eingeschränkte Vorschau (PDF) abgerufen am 8. Februar 2017.
- Peter Pospiech: Der prothetische Pfeiler. In: Wehrmedizin und Wehrpharmazie, Band 57, Nr. 2/3, 2013, S. 63–66; wehrmed.de
- Daniel Pagel: Die Prothetik im parodontal geschädigten Gebiss. Risikoeinschätzung und therapeutische Möglichkeiten. Spitta, Balingen 2014, ISBN 978-3-943996-34-0 (Auszug: Online. Abgerufen am 8. Februar 2017).
- Michael G. Newman, Henry Takei, Perry R. Klokkevold, Fermin A. Carranza: Carranza’s Clinical Periodontology. 12. Auflage. Elsevier, St. Louis MO 2015, ISBN 978-0-323-18824-1.
Weblinks
[Bearbeiten | Quelltext bearbeiten]- S1-Empfehlung: Festsitzender Zahnersatz für zahnbegrenzte Lücken, Deutsche Gesellschaft für Zahn-, Mund- und Kieferheilkunde – dgzmk.de, 1. August 2012; abgerufen am 11. Februar 2017.
Einzelnachweise
[Bearbeiten | Quelltext bearbeiten]- ↑ M. H. Walter, Risiko Pfeilerwertigkeit, Quintessenz Verlag, Berlin (2011). Abgerufen am 30. Juli 2015.
- ↑ Harald Schrenker: Kompromisse und Grenzen in der Prothetik. Spitta, 2003, ISBN 978-3-934211-61-2, S. 43–45. Eingeschränkte Vorschau in Google Books. Abgerufen am 9. Februar 2017.
- ↑ Gottlieb Vest, Lehrbuch der Zahnärztlichen Kronen- und Brückenprothetik: Band 2, Brückenprothetik, Springer Heidelberg, New York 2013, ISBN 978-3-0348-7073-3, S. 101–102.Eingeschränkte Vorschau in Google Books. Abgerufen am 9. Februar 2017.
- ↑ a b P. Pospiech, Checkliste prothetische Versorgung. In: Die prophylaktisch orientierte Versorgung mit Teilprothesen, Thieme-Verlag (2001) ISBN 3-13-126941-3. Eingeschränkte Vorschau in Google Books, S. 144–149. Abgerufen am 3. Februar 2017.
- ↑ Eduard Mühlreiter (Hrsg.), Theodore Emile de Jonge-Cohen, Anatomie des menschlichen Gebisses, Arthur Felix Leipzig 1870.
- ↑ Irwin H. Ante, The fundamental principles of abutments, Michigan State Dental Society Bulletin 1926; Band 8, S. 14–23.
- ↑ M. Lulic, U. Brägger u. a.: Ante’s (1926) law revisited: a systematic review on survival rates and complications of fixed dental prostheses (FDPs) on severely reduced periodontal tissue support. In: Clinical oral implants research. Band 18 Suppl 3, Juni 2007, S. 63–72, doi:10.1111/j.1600-0501.2007.01438.x, PMID 17594371 (Review).
- ↑ Deutscher Zahnärzte Kalender 2009. Deutscher Ärzteverlag, 2008, ISBN 978-3-7691-3401-8, S. 156 (google.com).
- ↑ G. Greenstein, J. S. Cavallaro: Importance of crown to root and crown to implant ratios. In: Dentistry today. Band 30, Nummer 3, März 2011, S. 61–2, 64, 66 passim, PMID 21485881.
- ↑ Søren Jepsen, Wurzeloberfläche der Zähne. In: Bärbel Kahl-Nieke, Einführung in die Kieferorthopädie: Diagnostik, Behandlungsplanung, Therapie: mit 10 Tabellen. Deutscher Ärzteverlag 2010, ISBN 978-3-7691-3419-3. Eingeschränkte Vorschau in Google Books, S. 181–182. Abgerufen am 8. Februar 2017.
- ↑ E. Czochrowska, A. Stenvik, B. Bjercke, B. Zachrisson: Outcome of tooth transplantation: Survival and success rates 17-41 years posttreatment. In: American Journal of Orthodontics and Dentofacial Orthopedics. 121, Nr. 2, 2002, S. 110–119. Digitalisat (PDF)
- ↑ Peter Kolling. Gerwalt Muhle, Kompromisse und Grenzen in der Parodontologie, Spitta Verlag Balingen 2003, ISBN 978-3-934211-62-9, Eingeschränkte Vorschau in Google Books, S. 101–107.
- ↑ Thomas Mayer, Kompromisse und Grenzen in der Endodontologie. Spitta Verlag 2005. ISBN 978-3-934211-84-1, Eingeschränkte Vorschau in Google Books, S. 80.
- ↑ Peter Eickholz, Glossar der Grundbegriffe für die Praxis: Parodontologische Diagnostik Teil 1: Klinische Plaque- und Entzündungsparameter, In: Parodontologie 16 Nr. 1, Quintessenz Berlin u. a. 2005, S. 69–75.
- ↑ PAR-Richtlinien des Bundesausschusses Zahnärzte-Krankenkassen. ( des vom 7. September 2014 im Internet Archive) Info: Der Archivlink wurde automatisch eingesetzt und noch nicht geprüft. Bitte prüfe Original- und Archivlink gemäß Anleitung und entferne dann diesen Hinweis. (PDF; 21 kB) Abgerufen am 30. Juli 2015.
- ↑ F. A. Carranza, H. Takei, Clinical diagnosis, in Clinical Periodontology, Saunders, Elsevier, S. 540–560 (2006). ISBN 0-323-18824-9
- ↑ M. Giargia, I. Ericsson, J. Lindhe, T. Berglundh, A. M. Neiderud: Tooth mobility and resolution of experimental periodontitis. An experimental study in the dog. In: Journal of Clinical Periodontology. Band 21, Nummer 7, August 1994, S. 457–464, ISSN 0303-6979. PMID 7929857.
- ↑ Peter Pospiech: Die prophylaktisch orientierte Versorgung mit Teilprothesen, Georg Thieme 2002, ISBN 978-3-13-126941-6, Eingeschränkte Vorschau in Google Books, S. 150–152.
- ↑ Jean-Baptiste Forien, Claudia Fleck, Peter Cloetens, Georg Duda, Peter Fratzl, Emil Zolotoyabko, Paul Zaslansky: Compressive Residual Strains in Mineral Nanoparticles as a Possible Origin of Enhanced Crack Resistance in Human Tooth Dentin. In: Nano Letters. 15, 2015, S. 3729, doi:10.1021/acs.nanolett.5b00143.
- ↑ Klaus M. Lehmann, Elmar Hellwig, Hans-Jürgen Wenz: Zahnärztliche Propädeutik: Einführung in die Zahnheilkunde; mit 32 Tabellen. Deutscher Ärzteverlag, 2012, ISBN 978-3-7691-3434-6, S. 46. Eingeschränkte Vorschau in Google Books
- ↑ Norbert Schwenzer: Zahn-Mund-Kiefer-Heilkunde: Allgemeine Chirurgie: 59 Tabellen / hrsg. von Norbert Schwenzer und Michael Ehrenfeld. Mit Beitr. von Arzu Agildere … Georg Thieme, 2000, ISBN 978-3-13-593403-7, S. 124. Eingeschränkte Vorschau in Google Books
- ↑ A. Samran, S. El Bahra, M. Kern: The influence of substance loss and ferrule height on the fracture resistance of endodontically treated premolars. An in vitro study. In: Dental materials: official publication of the Academy of Dental Materials. Band 29, Nummer 12, Dezember 2013, S. 1280–1286, doi:10.1016/j.dental.2013.10.003, PMID 24182949.
- ↑ H. H. Takei, R. R. Azzi, T. J. Han: Preparation of the Periodontium for Restorative Dentistry. In: M. G. Newman, H. H. Takei, F. A. Carranza, Carranza’s Clinical Periodontology, 9. Auflage, Philadelphia: W. B. Saunders Company (2002).
- ↑ Anthony W. Gargiulo et al., Dimensions and relations of the dentogingival junction in humans. Journal of Clinical Periodontology (1961) Band 32, S. 261–267.
- ↑ F. Alpiste-Illueca: Morphology and dimensions of the dentogingival unit in the altered passive eruption, in: Medicina Oral Patologa Oral y Cirugia Bucal. 2012, S. e814, doi:10.4317/medoral.18044.
- ↑ M. Nevins, H. M. Skurow: The intracrevicular restorative margin, the biologic width, and the maintenance of the gingival margin. In: The International journal of periodontics & restorative dentistry. Band 4, Nummer 3, 1984, S. 30–49, ISSN 0198-7569. PMID 6381360.
- ↑ U. Brägger, D. Lauchenauer, N. P. Lang: Surgical lengthening of the clinical crown. In: Journal of Clinical Periodontology. Band 19, Nummer 1, Januar 1992, S. 58–63, ISSN 0303-6979. PMID 1732311.
- ↑ A. Padbury, R. Eber, H. L. Wang: Interactions between the gingiva and the margin of restorations. In: Journal of clinical periodontology. Band 30, Nummer 5, Mai 2003, S. 379–385, ISSN 0303-6979. PMID 12716328. (Review).
- ↑ Jan Hajtó, Retention und Widerstandsform bei zementierten Kronen und Brücken, ZMK 2010, Digitalisat Teil 1 Digitalisat Teil 2. Abgerufen am 10. Februar 2017.
- ↑ Harald Schrenker, Kompromisse und Grenzen in der Prothetik, Spitta Balingen 2003, ISBN 978-3-934211-61-2. Eingeschränkte Vorschau in Google Books. S. 43–46. Abgerufen am 8. Februar 2017.
- ↑ K. Sivaraman, A. Chopra, S. B. Venkatesh: Clinical importance of median mandibular flexure in oral rehabilitation: a review. In: Journal of Oral Rehabilitation. 43, 2016, S. 215, doi:10.1111/joor.12361.
- ↑ Peter Gängler, Thomas Hoffmann, Brita Willershausen, Konservierende Zahnheilkunde und Parodontologie: 66 Tabellen, Georg Thieme 2010, ISBN 978-3-13-593703-8, Eingeschränkte Vorschau in Google Books, S. 177.
- ↑ Wolfgang Gernet, Reiner Biffar, Norbert Schwenzer, Michael Ehrenfeld: Zahnärztliche Prothetik. Georg Thieme, 2011, ISBN 978-3-13-165124-2, S. 110. Eingeschränkte Vorschau in Google Books
- ↑ Hans H. Caesar: Die Ausbildung zum Zahntechniker. Verlag Neuer Merkur, 1996, ISBN 978-3-929360-01-1, S. 388 ff. Eingeschränkte Vorschau in Google Books
- ↑ S1-Leitlinie, Empfehlung der Deutschen Gesellschaft für Zahn-, Mund- und Kieferheilkunde (DGZMK) Festsitzender Zahnersatz für zahnbegrenzte Lücken. ( des vom 4. Februar 2017 im Internet Archive; PDF; 318 kB) Info: Der Archivlink wurde automatisch eingesetzt und noch nicht geprüft. Bitte prüfe Original- und Archivlink gemäß Anleitung und entferne dann diesen Hinweis. 2012; abgerufen am 4. Februar 2017.
- ↑ Zahnersatz-Richtlinie: Anpassung in Abschnitt D. II. Nummer 22 und 24 – Adhäsivbrücke (PDF; 474 kB) Gemeinsamer Bundesausschuss, Inkrafttreten am 3. Mai 2016. Abgerufen am 7. Februar 2017.
- ↑ Dominique Schaaf, Überlebenszeitanalysen von Extensions- und überspannten Brücken – Eine retrospektive Longitudinalstudie. Dissertation Justus-Liebig-Universität Gießen, VVB Laufersweiler Gießen 2011; uni-giessen.de (PDF; 1,7 MB) S. 82; abgerufen am 7. Februar 2017.

