Gleason-Score
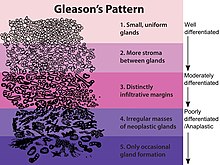
Der Gleason-Score dient der histologischen (feingeweblichen) Beurteilung der Drüsenbeschaffenheit (Morphologie) im Prostatagewebe (vergleiche: Grading). Er dient als Prognosewert beim Prostatakrebs und ist weltweit etabliert. Je höher der Wert, desto höher ist der Grad der Entdifferenzierung und desto schlechter ist die Prognose. Ein niedriger Wert steht daher für Gewebe, welches dem Aufbau und Muster von gesundem Gewebe am ähnlichsten ist. Zur mikroskopischen Einschätzung dient Material einer Prostata-Stanzbiopsie oder einer bereits operativ entfernten Prostata, aus welcher feine Gewebeschnitte angefertigt wurden. Der Gleason-Score selbst errechnet sich aus der Addition zweier Gleason-Grade und wird durch einen Pathologen bestimmt.
Das Scoring-System wurde 1966 von dem amerikanischen Pathologen Donald F. Gleason entwickelt und später nach ihm benannt.[1]
Beurteilung des Gleason-Score
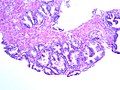
Die Einteilung umfasst ursprünglich fünf Grade, welche sowohl die Form, als auch die Anordnung der Drüsen beschreibt. Die Grade 1 und 2 sollen jedoch nicht mehr vergeben werden.[2] Grad 3 beschreibt kleine ungleichmäßige Drüsen, Grad 5 beschreibt die am schlechtesten differenzierten Tumoren, deren Wachstumsmuster fast jede Ähnlichkeit mit normalem Prostatagewebe verloren haben, Grad 4 liegt dazwischen.[3]
-
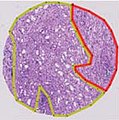
Gleason Grad 3 und 4
-
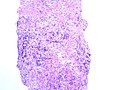
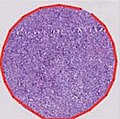
Gleason Grad 5
Der Gleason-Score wird stets durch Addition aus zwei solcher Grad-Einteilungen gebildet. Ist die gesamte Prostata entfernt, so wird der Gleason-Score hier mit Hilfe der beiden häufigsten Gleason-Grade ermittelt (most and second most).[4] Liegt nur ein Wachstumsmuster vor, so wird der Grad mit sich selbst addiert. In der Stanzbiopsie werden der häufigste und der schlechteste Gleason-Grad addiert (most and worst).[5] In diesem Schema beschreibt also der Score 3 + 3 = 6 die am besten differenzierten Tumoren, der Score 5 + 5 = 10 stellt die schlechteste Kombination dar. Da die Bewertung individuell durch einen Pathologen geschieht, ist die exakte Reproduzierbarkeit des Wertes eingeschränkt.
-
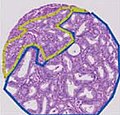
Gleason-Score 3 + 3 = 6
-
Gleason-Score 3 + 4 = 7
-
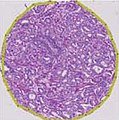
Gleason-Score 4 + 4 = 8
-
Gleason-Score 4 + 5 = 9
-
Gleason-Score 5 + 5 = 10
Bedeutung des Gleason-Score
Der Gleason-Score ist neben der TNM-Klassifikation und dem PSA-Wert der wichtigste Prognosefaktor beim Prostatakarzinom (siehe hierzu auch den Hauptartikel Prostatakrebs). Tumoren mit einem Score von 8 bis 10 sind oft schnell wachsende aggressive Tumoren, die zum Zeitpunkt der Diagnosestellung häufiger fortgeschritten sind. Dies zeigt sich auch in einer deutlich geringeren rezidivfreien Zeit bei hohem Score. Je niedriger der Score, desto geringer ist die Wahrscheinlichkeit, dass der Krebs nach einer erfolgreichen Therapie erneut auftritt.[2]
Eine Möglichkeit, zusätzliche Informationen über die Krebszellen, insbesondere bei guter Differenzierung, zu bekommen, bietet die DNA-Zytometrie.
Siehe auch
- Grading – Einteilung in 5 Differenzierungsgrade (1, 2, 3, 4 und 9).
- TNM-Einteilung – System nach der WHO (abgestufte Werte zwischen 1 und 4). Es dient der Beschreibung der Ausdehnung eines Tumors und trifft Aussagen zu einem möglichen Befall mit Metastasen (Absiedelungen des Tumors).
- Stadienbestimmung (Onkologie), Ann-Arbor-Klassifikation, UICC-Stadien, Dignität (Medizin), International Classification of Diseases for Oncology
Literatur
- P. A. Humphrey: Gleason grading and prognostic factors in carcinoma of the prostate. In: Modern Pathology. Band 17, Nummer 3, März 2004, S. 292–306, ISSN 0893-3952. doi:10.1038/modpathol.3800054. PMID 14976540. (Review).
Einzelnachweise
- ↑ [1]
- ↑ a b Deutscher Ärzteverlag GmbH, Redaktion Deutsches Ärzteblatt: Beurteilung des Prostatakarzinoms: Gleason-Score – Status 2016. 22. August 2016, abgerufen am 3. Februar 2020.
- ↑ Martini-Klinik Hamburg. Behandlung des Prostatakrebs. Abgerufen am 3. Februar 2020.
- ↑ Epstein, J. I., Allsbrook, W. C., Amin, M. B. & Egevad, L. L. The 2005 International Society of Urological Pathology (ISUP) Consensus Conference on Gleason Grading of Prostatic Carcinoma. Am. J. Surg. Pathol. 29, 1228–42 (2005).
- ↑ Jonathan I. Epstein, Lars Egevad, Mahul B. Amin, Brett Delahunt, John R. Srigley: The 2014 International Society of Urological Pathology (ISUP) Consensus Conference on Gleason Grading of Prostatic Carcinoma: Definition of Grading Patterns and Proposal for a New Grading System. In: The American Journal of Surgical Pathology. Band 40, Nr. 2, 1. Februar 2016, ISSN 1532-0979, S. 244–252, doi:10.1097/PAS.0000000000000530, PMID 26492179 (nih.gov [abgerufen am 8. August 2016]).