Lipomatose
| Klassifikation nach ICD-10 | |
|---|---|
| E88.2 | Lipomatose, anderenorts nicht klassifiziert |
| ICD-10 online (WHO-Version 2019) | |
Die Lipomatose (lat.: Lipomatosis) ist bei Menschen und Tieren eine diffuse Zunahme des Fettgewebes (Fettgewebshyperplasie) an bestimmten Stellen des Körpers. So kann der obere Stamm, die Hüften und das Körperinnere betroffen sein (zum Beispiel das Herz bei der Lipomatosis cordis). Abzugrenzen ist die Lipomatosis dolorosa (Dercum’sche Krankheit), sie ist eine besonders bei Frauen im Klimakterium vorkommende Krankheit, die durch das Auftreten zahlreicher kleinerer schmerzhafter Fettgewebsgeschwülste gekennzeichnet ist.
Synonyme und Varianten der Lipomatose[Bearbeiten | Quelltext bearbeiten]
- Symmetrische Adenolipomatose
- Lipomatosis symmetrica
- Diffuse symmetrische Lipomatose; generalisierte symmetrische Lipomatose; multiple symmetrische Lipomatose; umschriebene symmetrische Lipomatose
- Lipomatosis simplex indolens
- Launois-Bensaude-Syndrom, sowie auch Bensaude-Syndrom genannt
- Madelung-Krankheit (Madelung-Fetthals)
Geschichte[Bearbeiten | Quelltext bearbeiten]
Beschrieben wurde die Lipomatose durch die beiden französischen Ärzte Pierre-Emile Launois[1] (1856–1914) und Raoul Bensaude[2] (1866–1938) im Jahr 1898. Der deutsche Chirurg Otto Wilhelm Madelung beschrieb die diffuse symmetrische Lipomatose mit Bevorzugung des Halsbereichs (Madelung-Fetthals).
Klassifikation[Bearbeiten | Quelltext bearbeiten]
Die Klassifikation anhand des Verteilungsmusters des Fettgewebes (nach Donhauser[3])
- I. Typ: Hals-Nacken-Typ (Madelung-Fetthals, lokalisierter Typ)
- I. I. Typ: Schultergürteltyp (pseudoathletischer Typ)
- I. I. I. Typ: Beckengürteltyp (gynäkoider Typ)
- I. V. Typ: Abdomineller Typ.
Pathologie[Bearbeiten | Quelltext bearbeiten]
Die Ursachen für die Lipomatose sind nicht genau geklärt, diskutiert werden latente familiäre Häufung sowie Assoziationen zu verschiedenen Stoffwechselstörungen wie Hyperlipoproteinämie, Diabetes mellitus, Alkoholismus, Hyperurikämie und Hypothyreose. Die Lipomatose zeigt eine häufige Assoziation mit inneren Erkrankungen, wie Polyneuropathie, Lungenkarzinomen, Kaposi-Sarkom, Myalgien, chronischen Leberschäden, Gynäkomastie, Arthralgien und Varikose. Weiterhin wird auch autonomes Wachstum von Fettzellen aufgrund von Resistenz gegenüber Katecholaminen angenommen.
Histologie[Bearbeiten | Quelltext bearbeiten]
Es zeigt sich eine diffuse symmetrische, massive, teigig derbe Vermehrung des Fettgewebes. Da keine Kapsel vorliegt, ist die Abgrenzung der Lipome schwierig. Mikroskopisch zeigt sich eine diffuse, nicht septierte Proliferation reifer univakuolärer Lipozyten mit zungenförmigen Ausläufern in angrenzende Strukturen.
Lokalisation[Bearbeiten | Quelltext bearbeiten]
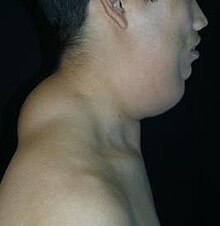
Madelung-Fetthals[Bearbeiten | Quelltext bearbeiten]
Hier stellen sich vorwiegend an der Nacken- und Schulterregion symmetrische, schlecht abgrenzbare Lipome ein. Die Beweglichkeit des Halses ist eingeschränkt. Die Krankheit tritt zwischen dem 30. und 60. Lebensjahr auf. Es sind vor allem Männer mit einer positiven Alkohol- und Leberanamnese betroffen. Bei den Patienten tritt oft eine Dyspnoe durch Larynx- und Tracheakompression auf. Der Madelung-Fetthals ist oft mit Neuropathien vergesellschaftet, und es wurden autosomal-dominante Erbgänge beobachtet.[4]
Weitere Lokalisation[Bearbeiten | Quelltext bearbeiten]
Am Nacken kann der sogenannte Büffelhöcker auftreten, dagegen zeigt sich im Oberarmbereich die Lipomatose als Puffärmellipomatose, auch die Oberschenkelbeugeseiten können gelegentlich betroffen sein.
Klinik[Bearbeiten | Quelltext bearbeiten]
Die Patienten weisen einen pseudoathletischen Habitus auf. Beim Typ III finden sich die Fettablagerungen vorwiegend fettschürzenartig am Bauch und im Beckengürtelbereich. Selten kann die Lipomatose sich ausschließlich an den Fußsohlen lokalisieren. Diese zeigt eine rasche, schubweise Entwicklung und danach stationäre Fettgewebshyperplasie ohne spontane Rückbildungs- oder Entartungstendenz.
Therapie[Bearbeiten | Quelltext bearbeiten]
Bisher ist keine kausale Therapie bekannt. Durch Autonomie des Fettgewebes zeigen Diäten auf die betroffenen Bereiche nur wenig Auswirkung. Operative Reduktion oder Fettabsaugung sind prinzipiell möglich, neigen aber zu hoher Rezidivrate. Bei einigen Patienten wurden Erfolge mit Salbutamol berichtet. Die Behandlung assoziierter Erkrankungen (s. o.) zeigt oft keine Auswirkungen auf die Fettgewebshyperplasien.
Prognose[Bearbeiten | Quelltext bearbeiten]
Bei absoluter Alkoholabstinenz kann es zum Stillstand der Erkrankung kommen. Die Fettgewebshyperplasie ist diätetisch unbeeinflussbar und zeigt eine Resistenz bei der Tumorkachexie.
Literatur[Bearbeiten | Quelltext bearbeiten]
- Peter Altmeyer: therapielexikon dermatologie und allergologie: Therapie kompakt von A–Z. Springer, 2005, ISBN 3-540-23781-X, S. 519ff.
Einzelnachweise[Bearbeiten | Quelltext bearbeiten]
- ↑ Pierre-Emile Launois auf whonamedit.com.
- ↑ Raoul Bensaude auf whonamedit.com.
- ↑ Donhauser u. a.: Benigne symmetrische Lipomatose Launois-Bensaude Typ III und Bureau-Barrière-Syndrom. In: Hautarzt. 1991; 42, S. 311–314.
- ↑ Peter Fritsch: Dermatologie, Venerologie: Grundlagen, Klinik, Atlas. Springer, 2004, ISBN 3-540-00332-0, S. 669.
Weblinks[Bearbeiten | Quelltext bearbeiten]
- Bilder auf dermis.net ( vom 1. Januar 2013 im Internet Archive)