Intrazytoplasmatische Spermieninjektion

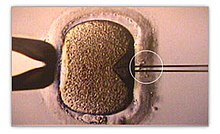

Die Intrazytoplasmatische Spermieninjektion, ICSI ist eine Methode der künstlichen Befruchtung. Dabei wird die Samenzelle, das Spermium des Mannes, direkt in das Zytoplasma (Ooplasma) einer Eizelle eingespritzt. Ein Scheitern der Befruchtung kann annähernd ausgeschlossen werden.
Die ICSI findet meist Anwendung, wenn vorangegangene In-vitro-Fertilisations-Versuche erfolglos blieben oder der Mann eine schlechte Spermienqualität aufweist. Sollten gar keine Spermien im Ejakulat vorhanden sein, besteht die Möglichkeit, diese mittels mikrochirurgischer Maßnahmen aus Hoden (TESE) – oder Nebenhodengewebe (MESA) zu gewinnen und für die ICSI zu verwenden.
Die erste Geburt nach Intrazytoplasmatischer Spermieninjektion fand 1992 am Universitätskrankenhaus Brüssel in Jette statt.[1]
Morphologische Spermienselektion[Bearbeiten | Quelltext bearbeiten]
Die intrazytoplasmatische Injektion morphologisch selektierter Spermien (IMSI) ist eine Weiterentwicklung der ICSI. Die Spermien werden bei 6000facher Vergrößerung (ICSI = 400fach) analysiert und für die Injektion in die Eizelle selektiert. Diese Methode wird speziell für Patienten nach fehlgeschlagenen ICSI-Versuchen angewendet.
Diskussion[Bearbeiten | Quelltext bearbeiten]
Die ICSI-Methode wird aufgrund unterschiedlicher Standpunkte diskutiert. Der häufigste Diskussionspunkt ist, dass durch den direkten Eingriff in die Natur die komplizierten Wechselbeziehungen und die biologische Selektion zwischen Spermium und Eizelle außer Kraft gesetzt wird (so zum Beispiel die Vermeidung der Entwicklung von Embryonen mit Erbkrankheiten). Eine erhöhte Rate von schwerwiegenden Fehlbildungen konnte bisher nicht abschließend bewiesen werden. Studiendaten weisen jedoch auf einen Zusammenhang zwischen Infertilitätsbehandlung und der Rate angeborener Fehlbildungen hin, wobei bisher unklar blieb, ob es an der Behandlung oder der Störung an sich liegt.[2] In der Fachliteratur sind in den letzten Jahren zum Beispiel erste Hinweise auf eine erhöhte Inzidenz von – vergleichsweise seltenen – Syndromen aufgetaucht, wie z. B. Beckwith-Wiedemann-Syndrom, Angelman-Syndrom, Prader-Willi-Syndrom. Alle diese Syndrome stehen in Zusammenhang mit epigenetischen Phänomenen wie Imprinting oder (unüblicher) DNA-Methylierung von Genen. In manchen Fällen kann eine ICSI zu einer Digynie führen, bei der zwei maternale (mütterliche) Chromosomensätze gemeinsam mit einem paternalen (väterlichen) Chromosomensatz in einer Zygote vorliegen. Der Fötus hat dann eine Triploidie Typ II.
Bis zu einer abschließenden Beurteilung dieser Frage wird noch einige Zeit vergehen, da die Syndrome vergleichsweise selten sind. Diese möglichen Probleme der ICSI werden in Zukunft jedoch an Bedeutung gewinnen, da praktisch vor jeder Präimplantationsdiagnostik, die in den deutschsprachigen Ländern zurzeit verboten ist, diese Methode zur Anwendung kommt, um die genetischen Untersuchungen mittels PCR oder In-situ-Hybridisierung zu ermöglichen, da hier der Zeitpunkt der Befruchtung exakt bekannt sein muss, um die Zeitfenster der Untersuchung einhalten zu können.
Derzeit werden in Deutschland drei ICSI-Versuche zur Hälfte von den gesetzlichen Krankenkassen bezuschusst (früher vier zu 100 %). Dies gilt allerdings nur für verheiratete Paare, unverheiratete müssen die Kosten (insgesamt ab ca. 5000 € aufwärts pro Versuch) zu 100 % selbst tragen. Es gibt Empfehlungen der Ethikkommission, das Embryonenschutzgesetz von 1990 an die neuen Techniken anzupassen. Gängige Praxis ist es derzeit, der Frau nach einer Hormonstimulation mehrere Eizellen zu entnehmen und mit den Spermien des Mannes zu befruchten. Da derzeit, im Gegensatz zu anderen Ländern, in Deutschland keine Auswahl der befruchteten Eizellen nach ihrer Entwicklung zum Embryo erfolgen darf, werden dann nach meist nur 3 Tagen bis zu drei Embryonen in die Gebärmutter eingesetzt, der Rest der befruchteten Eizellen wird für spätere Versuche eingefroren oder verworfen. Problematisch ist hierbei, dass nach 3 Tagen in den meisten Fällen noch keine sog. Blastozyste entstanden ist, von der man sich eine bessere Chance auf eine Einnistung erhofft; dieses Stadium wird erst nach ca. 5 Tagen erreicht.
Laut einer Pressemeldung der European Society of Human Reproduction and Embryology (ESHRE) vom Juli 2008 wird die ICSI in Europa zu häufig angewendet. Bei Paaren ohne stark ausgeprägte männliche Infertilität verspricht die ICSI keine besseren Chancen auf eine Schwangerschaft als die In-vitro-Fertilisation (IVF). Zudem ist die ICSI komplizierter und teurer. In Deutschland müssen die Krankenkassen die Kosten für eine künstliche Befruchtung mittels ICSI nur tragen, wenn bestimmte festgelegte Grenzwerte erfüllt werden.[3]
Siehe auch[Bearbeiten | Quelltext bearbeiten]
- Insemination
- Retortenbaby
- Bioethik
- Intrauterine Insemination (IUI)
- Intracytoplasmatische Injektion morphologisch ausgewählter Spermien (IMSI)
- Physiologische intrazytoplasmatische Spermieninjektion (PICSI)
Weblinks[Bearbeiten | Quelltext bearbeiten]
- wunschkinder.net
- Mikrochirurgische epididymale Spermienaspiration (MESA) / testikuläre Spermienextraktion (TESE)
- Öffentliche Petition von 2006 (zugunsten Krankenkassenfinanzierung)
- Erläuterungen zum Ablauf einer ICSI. im Portal familienplanung.de der Bundeszentrale für gesundheitliche Aufklärung (BZgA)
- Erläuterungen zum Verständnis von Erfolgsraten. im Portal familienplanung.de der Bundeszentrale für gesundheitliche Aufklärung (BZgA)
Einzelnachweise[Bearbeiten | Quelltext bearbeiten]
- ↑ Thirty years ago, the very first ICSI baby was born in UZ Brussel. Artikel von Helen Critchley vom 31. Januar 2022 in der Zeitung Brussels Morning (englisch)
- ↑ J. Farhi, B. Fisch: Risk of major congenital malformations associated with infertility and its treatment by extent of iatrogenic intervention. In: Pediatric endocrinology reviews. 4(4), 2007 Jun, S. 352–357. PMID 17643083
- ↑ Kosten der künstlichen Befruchtung. Rechtslupe, 15. September 2011; abgerufen am 15. September 2011.