Endometriumablation
Die Endometriumablation (von griech. ἔνδον = endos (innen), altgr. μέτρα= metra (Gebärmutter) und lat. ablatio – Abtragung, Ablösung) ist eine medizinische Maßnahme zur Entfernung und/oder Zerstörung der Gebärmutterschleimhaut bei dysfunktionellen Blutungen (Hypermenorrhoe, Menorrhagie). Sie dient der Vermeidung einer Hysterektomie, wenn hormonelle Behandlungen nicht möglich sind, oder erfolglos waren. Der Eingriff wird üblicherweise ambulant durchgeführt.
Indikationen[Bearbeiten | Quelltext bearbeiten]
Eine Endometriumablation ist medizinisch bei zu starken, zu häufigen und unregelmäßigen Regelblutungen angezeigt, die hormonell nicht behandelbar und nicht durch submuköse Myome oder Polypen der Gebärmutterschleimhaut bedingt sind. Die Familienplanung sollte abgeschlossen, eine bösartige Erkrankung der Gebärmutterschleimhaut (Endometriumkarzinom) und deren Vorstufen müssen ausgeschlossen sein. Dies erfordert eine feingewebliche Untersuchung der Gebärmutterschleimhaut durch eine Ausschabung, möglichst kombiniert mit einer Gebärmutterspiegelung. Die Methode ist eine Möglichkeit, bei Patientinnen mit hohem Operations- und Narkoserisiko, oder bei Ablehnung einer Hysterektomie, die Gebärmutterentfernung zu vermeiden.[1]
Verfahren[Bearbeiten | Quelltext bearbeiten]
Es gibt unterschiedliche Methoden, deren Grundprinzip jedoch gleich ist. Die Schleimhaut der Gebärmutter wird bis auf die Muskulatur verödet bzw. entfernt. Dadurch kann sich im monatlichen Zyklus keine neue Schleimhaut in der Gebärmutter aufbauen. In der Folge bleibt die Monatsblutung aus oder wird wieder auf ein normales Maß reduziert.[2] Die Verfahren werden auch in Methoden der 1. und 2. Generation unterteilt.
| Methoden der 1. Generation | Methoden der 2. Generation |
|---|---|
| Schlingenresektion | Ballonkatheter (Thermachoice®, Cavaterm®) |
| Rollerball | kryochirurgische Verfahren |
| Nd:YAG-Laser | Hydrothermablation |
| Mikrowellenkoagulation | bipolares dreidimensionales Netz (NovaSure®) |
Die Methoden der 1. Generation unterscheiden sich prinzipiell dadurch von denen der 2. Generation, dass bei Letzteren die gesamte Schleimhaut gleichzeitig und homogen behandelt wird. Zudem sind diese einfacher erlernbar und setzen weniger Erfahrung voraus.[3]
Methoden der 1. Generation[Bearbeiten | Quelltext bearbeiten]
Bei den Verfahren der 1. Generation werden bei einer Gebärmutterspiegelung Instrumente eingeführt und die Gebärmutterschleimhaut mit einer elektrischen Schlinge entfernt, per Laser abgetragen, oder mittels elektrischem Strom oder Mikrowellen verödet.
- Endometriumablation durch Abtragung und Verödung (Koagulation):
-
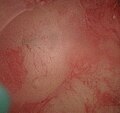
normales Endometrium
-
elektrische Koagulationswalze
-
abgetragenes und verödetes Endometrium
Bei der hysteroskopischen Resektion werden große Schleimhautbereiche mit einer elektrischen Schlinge schichtweise abgetragen und dabei die oberflächliche Myometriumschicht einbezogen. Mittels Rollerball oder einer ähnlichen Elektrode wird das Endometrium allein oder zusätzlich thermisch verödet. Dadurch können auch Schleimhautbereiche in der Nähe zum Eingang in die Eileiter sicher erreicht werden. Nach Empfehlungen der Arbeitsgemeinschaft Gynäkologische Endoskopie der Deutschen Gesellschaft für Gynäkologie und Geburtshilfe ist jedoch die hysteroskopische Abtragung der Schleimhaut mit einer elektrischen Schlinge in Kombination mit der Verödung mittels Rollerball oder Walze derzeit Standard. Vorteil dieser Methode ist auch, dass intrauterine Septen, Myome und Polypen in gleicher Sitzung entfernt werden können.[3]
- Nd:YAG-Laser: Eine hysteroskopische Abtragung der Gebärmutterschleimhaut Endometriums mit dem Laser ist wenig verbreitet. Bei dieser Methode wird die Schleimhaut ebenfalls thermisch verödet.
- Mikrowellenkoagulation: Die thermische Verödung des Endometriums durch Anwendung von Mikrowellen wird vor allem in den Ländern des Commonwealth eingesetzt, in denen sie auch entwickelt wurde.[3]
Methoden der 2. Generation[Bearbeiten | Quelltext bearbeiten]
- Uterus-Ballon-Methode: Bei diesem Verfahren wird ein Ballonkatheter in die Gebärmutter eingeführt und der Ballon mit heißem Wasser gefüllt. Je nach Methode wird die Gebärmutterhöhle 8 bis 15 Minuten erhitzt und die Gebärmutterschleimhaut damit zerstört.
- Hydrothermablation: Bei der hydrothermalen Ablation zirkuliert 90 °C heiße Kochsalzlösung durch die Gebärmutterhöhle, was zu einer Verödung der Schleimhaut führt.
- Kryotherapie: Die Verödung der Schleimhaut wird hier durch Kälteapplikation über eine Sonde erreicht.
- bipolares dreidimensionales Netz: Das auch als Goldnetz-Methode bezeichnete Verfahren nutzt ein dreidimensionales Netz, welches in der Gebärmutterhöhle aufgedehnt wird. Die Verödung des Endometriums geschieht hier über elektrische Wärmeenergie.[3]
Erfolgsrate[Bearbeiten | Quelltext bearbeiten]
Die Rekonvaleszenz nach Endometriumablation beträgt zwischen einem Tag und zwei Wochen. Das Endometrium heilt narbig aus, wodurch es zu einer Amenorrhoe (bei etwa 40 % der Patientinnen) oder einer Verringerung der Blutungsstärke kommt. Der hormonelle Zyklus wird dadurch nicht beeinflusst. Menstruationsschmerzen können sich verringern oder im Idealfall komplett nachlassen
Ein vollständiges Versagen der Methode, das Ausbleiben jeglicher Besserung der Beschwerden, ist selten und wird nur in 5 % berichtet. Allerdings ist bei etwa 20 % der behandelten Frauen ein zweiter Eingriff oder auch eine Hysterektomie nötig. Zur Verbesserung der Erfolgsrate kann eine medikamentöse Vorbehandlung durch Gestagene oder GnRH-Analoga sinnvoll sein.[3]
Die Endometriumablation ist nicht als Form der Kontrazeption geeignet.[3] Da die Schleimhaut nie vollständig entfernt oder zerstört werden kann, ist in seltenen Fällen die Ausbildung eines Endometriumkarzinoms möglich.[4]
Alternativen[Bearbeiten | Quelltext bearbeiten]
Als mögliche Alternativen zur Endometriumablation stehen verschiedene hormonelle Behandlungsmaßnahmen, insbesondere die Hormonspirale zur Verfügung. Wünscht die zu behandelnde Person eine 100%ige Blutungsfreiheit ist eine Hysterektomie zu bevorzugen.[5]
Risiken[Bearbeiten | Quelltext bearbeiten]
Komplikationen treten bei der Endometriumablation selten auf, können jedoch sehr ernst sein:
- Perforation der Gebärmutterwand
- Lungenödem
- TUR-Syndrom
- Verletzung von Nachbarorganen
- Post-Ablation-Syndrom[6]
- Placenta accreta im Falle einer Schwangerschaft
- Lungenembolie
Geschichte[Bearbeiten | Quelltext bearbeiten]
Die Endometriumablation wurde 1979 vom amerikanischen Gynäkologen Milton H. Goldrath entwickelt, der sie zuerst mit einem Nd:YAG-Laser durchführte.[7]
Siehe auch[Bearbeiten | Quelltext bearbeiten]
Literatur[Bearbeiten | Quelltext bearbeiten]
- Liselotte Mettler: Endoskopische Abdominalchirurgie in der Gynäkologie. Schattauer Verlag, 2002, ISBN 3794519655, S. 65–67 in der Google Buchsuche
- Thomas Römer: Endometriumablation. In: Eduard Malik: Gynäkologische Endoskopie pro und kontra. Springer Verlag, 2003, ISBN 379851304X, S. 81-5 in der Google Buchsuche
Weblinks[Bearbeiten | Quelltext bearbeiten]
- Informationen zur Endometriumablation der Arbeitsgemeinschaft Gynäkologische Endoskopie der Deutschen Gesellschaft für Gynäkologie und Geburtshilfe
- Informationen zur Endometriumablation des Deutschen Grünen Kreuzes
- Informationen zur Endometriumablation (EA) der Initiative „Rettet die Gebärmutter“
Einzelnachweise[Bearbeiten | Quelltext bearbeiten]
- ↑ Diethelm Wallwiener, J. Rimbach, Manfred Kaufmann, B. Audeniz, C. Sohn, Gunther Bastert, R. Conradi: Hysteroskopische Endometriumablation zur Vermeidung einer Hysterektomie bei "High-Risk"-Patientinnen. Geburtsh Frauenheilk 54 (1994), 498–501
- ↑ Lethaby A, Hickey M, Garry R, Penninx J: Endometrial resection / ablation techniques for heavy menstrual bleeding. In: Cochrane Database Syst Rev. Nr. 4, 2009, S. CD001501, doi:10.1002/14651858.CD001501.pub3, PMID 19821278.
- ↑ a b c d e f C. Altgassen, B. Bojahr, K. Diedrich, A. Gallinat, R. Kreienberg, G. Kreuz, T. Römer, R. Söder, D. Wallwiener: Endometriumablation – Operative, organerhaltende Behandlung der dysfunktionellen uterinen Blutung. Frauenarzt 51 (2010), 218-22
- ↑ A. Niesel, A. Gallinat, U. Neeb: Endometriumkarzinome nach Endometriumablation - Eine Literaturübersicht. Geburtsh Frauenheilk 63 (2003), 31–36, doi:10.1055/s-2003-37095
- ↑ Thomas Römer: Langzeitergebnisse nach Endometriumablation. In: Hans Georg Bender, Peter Dall: 54. Kongress der Deutschen Gesellschaft für Gynäkologie und Geburtshilfe. Springer Verlag, 2003, ISBN 3540011064, S. 158–162 in der Google Buchsuche
- ↑ Thomas Römer, D. Grabow, J.Müller: Konservatives Management eines Post-Ablation-Syndromes nach transzervikaler Endometriumablation. Geburtsh Frauenheilk 57 (1997), 43–45
- ↑ Milton H. Goldrath: Hysteroscopic endometrial ablation. Obstet Gynecol Clin North Am. 22 (1995), 559-72, PMID 8524537