Gastroschisis
| Klassifikation nach ICD-10 | |
|---|---|
| Q79.3 | Gastroschisis |
| ICD-10 online (WHO-Version 2019) | |
Die Gastroschisis (deutsch auch Bauchspalte genannt, griechisch γαστροσχίσις, von gástro~, „Magen~, Bauch~“ und s-chísis/s-chísma, „die Spaltung“) ist eine vorgeburtlich (pränatal) spontan entstehende meist rechts vom Nabel gelegene Fehlbildung der Bauchwand mit Vorfall von Darmschlingen beim Fetus. Die Besonderheit wird oft mittels Feinultraschall im Rahmen der Pränataldiagnostik diagnostiziert und ist nachgeburtlich (postnatal) in den meisten Fällen operabel.
Entstehung
Die Entstehung der Gastroschisis ist nach wie vor noch nicht geklärt. Es werden zwei Hauptthesen diskutiert:
- Während der Schwangerschaft verlagern sich Teile des Darmes vom Bauch in eine Aussackung der Nabelschnur. Platzt dieser Sack, kann es zu einer Gastroschisis kommen, die entsprechenden Organe schwimmen dann frei im Fruchtwasser.
- Die andere These besagt, dass eine Gefäßfehlbildung der Bauchwand dazu führt, dass diese aufgeht und es so zu einem Loch in der Bauchwand kommt.
Laut einer Untersuchung steigt das Risiko für Gastroschisis am Neugeborenen bei rauchenden Schwangeren um 50 Prozent im Vergleich zu nichtrauchenden Schwangeren.[1]
Begleitfehlbildungen
Im Gegensatz zur Omphalozele betreffen Begleitfehlbildungen bei der Gastroschisis häufig nur den Darm, es sind dabei überwiegend Darmatresien, d. h. nicht durchgängige Stellen des Darmes. Durch spontane Verkleinerung der Lücke in der Bauchwand kann es zu einem Abklemmen der Gefäßversorgung der außen liegenden Darmanteile mit dem Untergang derselben und einem Verlust von größeren Teilen des Darmes kommen.
Diagnostik
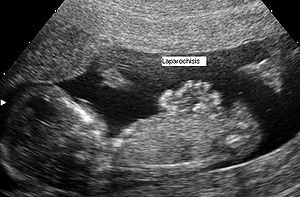
Bereits vorgeburtlich kann die Gastroschisis im Ultraschall festgestellt werden.
Nach der Geburt zeigt sich die typische Fehlbildung der vorderen Bauchwand mit den außen liegenden Darmschlingen.
Vorgehen
Die Schwangerschaft mit einer festgestellten Gastroschisis beim Kind sollte durch entsprechende Spezialisten überwacht werden, damit ein spontanes Verkleinern der Lücke in der Bauchdecke rechtzeitig bemerkt wird. Da die außen verbliebenen Organe im Fruchtwasser liegen und durch die zunehmende Konzentration von kindlichen Ausscheidungen darin geschädigt werden, wird meist eine geplante Geburt vor dem eigentlichen Termin durchgeführt. Die beiden Ziele „maximale Reife des Neugeborenen“ und „minimale Schädigung der Organe“ müssen dabei abgewogen werden.
Einige Zentren diskutieren derzeit den Austausch von Fruchtwasser, um die darin enthaltenen darmschädigenden Substanzen zu minimieren.[2]
Häufig wird bei der Geburt ein Kaiserschnitt vorgenommen. Die Geburt sollte in einem Zentrum mit angeschlossener Neugeborenenintensivstation und Kinderchirurgie erfolgen.
Innerhalb der ersten Stunden nach der Geburt wird eine erste chirurgische Versorgung des neugeborenen Kindes vorgenommen, um die außen liegenden Darmschlingen vor einer Infektion zu schützen. Es wird entweder die direkte operative Therapie durchgeführt, bei der die Darmschlingen direkt in den Bauch gelegt, mögliche Begleitfehlbildungen – soweit sichtbar – korrigiert und die Bauchdecke verschlossen wird. In neuerer Zeit kann auch zunächst auf der Intensivstation die Verlagerung der Darmschlingen in einen sterilen Plastiksack erfolgen, der an der Bauchdecke fixiert und über dem Kind aufgehängt wird. In den folgenden Tagen rutschen die Darmschlingen dann entsprechend der Schwerkraft in den Bauchraum, die Lücke kann dann problemlos mit wenigen Nähten verschlossen werden.
Wird eine direkte operative Therapie durchgeführt, gelingt es bei entsprechender Erfahrung der Klinik in den meisten Fällen, die Darmschlingen bei der ersten Operation komplett in den Bauchraum zu verlagern und die Bauchdecke ohne Fremdmaterial zu verschließen. Muss während der Operation Fremdmaterial eingesetzt werden, da die Bauchhöhle zu klein ist, wird dieses später in einer oder mehreren weiteren Operationen wieder entfernt. Darmverschlüsse (Ileus) sind eine häufige Komplikation.
Verlauf und Prognose
Der postoperative Kostaufbau kann sehr lange dauern (manchmal mehrere Wochen). Während dieser Zeit erhalten die Kinder alle notwendigen Nahrungsbestandteile über eine Infusion.
Insgesamt haben die Kinder eine sehr gute Prognose, allerdings hängt dies von eventuellen Begleitfehlbildungen ab wie Stenosen und Atresien[3][4].
Literatur
- S1-Leitlinie Bauchwanddefekte (Laparoschisis [LS] / Omphalozele [OZ]) der Deutschen Gesellschaft für Kinderchirurgie (DGKCH). In: AWMF online (Stand 2012)
Weblinks
Einzelnachweise
- ↑ A. Hackshaw, C. Rodeck, S. Boniface: Maternal smoking in pregnancy and birth defects: a systematic review based on 173 687 malformed cases and 11.7 million controls. In: Human Reproduction Update. 17, 2011, S. 589–604, doi:10.1093/humupd/dmr022.
- ↑ D. Luton, J. Guibourdenche, E. Vuillard, J. Bruner, P. de Lagausie: Prenatal management of gastroschisis: the place of the amnioexchange procedure. In: Clinics in Perinatology. Band 30, Nummer 3, September 2003, S. 551–72, viii, ISSN 0095-5108. PMID 14533896. (Review).
- ↑ W. Pschyrembel, Klinisches Wörterbuch, Verlag Walter de Gruyter, 265. Auflage (2014) ISBN 3-11-018534-2
- ↑ W. Schuster, D. Färber (Herausgeber): Kinderradiologie. Bildgebende Diagnostik. Springer 1996, ISBN 3-540-60224-0, Band 2, Seite 396