Brachymetatarsie
Die Brachymetatarsie ist eine angeborene Verkürzung eines Mittelfußknochens, gelegentlich an beiden Füßen. Sie ist eine Form der Brachyphalangie, auch wenn eigentlich kein Fingerglied verkürzt ist, und wird als Brachydaktylie Typ E klassifiziert. In alten Texten findet sich auch die Bezeichnung „Brachymetapodie“, während eine Verkürzung an den Mittelhandknochen als Brachymetacarpie bezeichnet wird, und gelegentlich mit einer Brachymetatarsie assoziiert ist.
Erstbeschreibung
[Bearbeiten | Quelltext bearbeiten]Als eigenständiges Syndrom wurde die Brachymetatarsie erstmals 1951 in London am Galton Institut von der britischen Ärztin Julia Bell beschrieben, wozu sie fünfzehn ältere Fallberichte auswertete.[1]
Genetik
[Bearbeiten | Quelltext bearbeiten]Allgemein wird ein autosomal-dominanter Erbgang vermutet. Die Brachymetatarsie kann aber auch mit anderen Symptomen verbunden und Teil eines übergeordneten Syndroms sein, besonders bei generalisierten Skelettdysplasien, beim Turner-Syndrom, Basalzellnävus-Syndrom und in Verbindung mit einer Albright-Osteodystrophie (nicht jedoch beim Albright-Syndrom). Bei der Albright-Osteodystrophie können die Brachymetatarsie (meist des ersten, vierten oder fünften Mittelfußknochens) und eine gelegentlich begleitende Verkürzung eines Mittelhandknochens (Brachymetacarpie) oft die ersten klinischen Zeichen eines dahinter stehenden Pseudohypoparathyreoidismus Typ 1A oder seltener auch Typ 1B sein[2], die bereits bei der Geburt vorhanden sind, während andere Skelettdysplasien oft nicht vor dem 2.–4. Lebensjahr, oft auch erst im Erwachsenenalter auffällig werden.[3] Angaben zur Häufigkeit solcher syndromaler Brachymetatarsien im Vergleich zum isolierten Auftreten liegen nicht vor.
Klinik
[Bearbeiten | Quelltext bearbeiten]
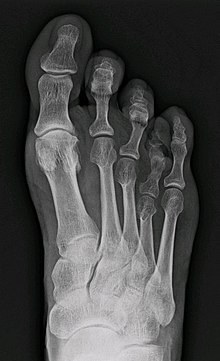
Am häufigsten ist der erste Mittelfußknochen betroffen, wodurch die Großzehe deutlich kürzer ist und der normale Abrollvorgang des Fußes über den Großzehenballen gestört ist und es somit zu einer Mehrbelastung der zweiten und dritten Zehe und einer Metatarsalgie (Vorfußschmerzen) durch Störung des sog. Quergewölbes kommen kann. Allerdings ist der erste Mittelfußknochen bei 40 % aller Menschen leicht kürzer als der zweite Mittelfußknochen, erst bei einer wesentlichen Verkürzung liegt eine Brachymetatarsie I vor.[4]
Daneben können auch alle anderen Mittelfußknochen betroffen sein, der vierte ist neben dem ersten der häufigste verkürzte Mittelfußknochen. Dabei steht die eigentlich nicht verkürzte Zehe mit ihrer körpernäheren (proximaleren) Basis aber nach oben über liegt auf den benachbarten Zehen und bildet manchmal Druckstellen. Dies ist aber oft mehr ein kosmetisches als ein orthopädisches Problem.
Therapie
[Bearbeiten | Quelltext bearbeiten]Die Behandlung einer Verkürzung des ersten Mittelfußknochens dient der Vermeidung einer Überlastung der kleineren Nachbar-Zehen, während eine Verkürzung des zweiten bis fünften Mittelfußknochens eher eine kosmetische Indikation darstellt. In der Regel sollte der Abschluss des Wachstums abgewartet werden, also eine Korrektur nicht vor dem 16. Lebensjahr durchgeführt werden.
Zur Verlängerung erfolgt in der Regel eine basisnahe metaphysäre Osteotomie des verkürzten Mittelfußknochens. Dann wird über einen kleinen Fixateur externe eine langsame Kallusdistraktion durchgeführt, bis die gewünschte Länge erreicht ist. Der Fixateur kann erst entfernt werden, wenn der neue Knochen ausreichend fest und stabil ist.
Bei geringeren Verkürzungen kann auch eine verlängernde Korrekturosteotomie erfolgen, bei der der Mittelfußknochen längs durchtrennt und dann distrahiert wird, und anschließend mittels einer kleinen Osteosynthese fixiert wird. Der Aufwand ist geringer, die Knochenheilung schneller, aber die Komplikationen höher, und es ist keine Nachjustierung der Länge möglich.
Vor einer operativen Korrektur wird eine Kontrolle des Parathormon-Spiegels empfohlen, um einen unentdeckten Pseudohypoparathyreoidismus auszuschließen.[2]
Literatur und Einzelnachweise
[Bearbeiten | Quelltext bearbeiten]- ↑ G. Adler, G. Burg, J. Kunze, D. Pongratz, A. Schinzel, J. Spranger: Leiber – Die klinischen Syndrome. Syndrome, Sequenzen und Symptomenkomplexe. Band 1: Krankheitsbilder, Eintrag Brachydaktylie Typ E, Seite 122; 8. Auflage 1996, Verlag Urban & Schwarzenberg München ISBN 3-541-01718-X
- ↑ a b Amita Sharma, Alfred J. Phillips, Harald Jüppner: Hypoplastic metatarsals – beyond cosmesis New England Journal of Medicine Band 373, Ausgabe 22 vom 26. November 2015, Seiten 2189–2190, doi:10.1056/NEJMc1508520
- ↑ J. A. Herring: Tachdijan's Pediatric Orthopaedics.; Band 3, Kapitel Pseudohypoparathyreoidism Seiten 1703–1704; 3. Auflage; W. B. Saunders Company, Philadelphia (USA) 2002; ISBN 0-7216-5682-X
- ↑ F. Hefti: Kinderorthopädie in der Praxis. Kapitel 3.4.5.9: Brachymetatarsie Seite 417; Springer-Verlag, Berlin 1997, ISBN 3-540-61480-X