Katarakt (Medizin)
| Klassifikation nach ICD-10 | |
|---|---|
| H25 | Cataracta senilis |
| H26 | Sonstige Kataraktformen |
| H28 | Katarakt und sonstige Affektionen der Linse bei anderweitig klassifizierten Krankheiten |
| Q12.0 | Cataracta congenita |
| ICD-10 online (WHO-Version 2019) | |
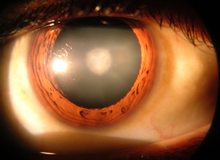
Die Katarakt [] bezeichnet eine Trübung der Augenlinse. Betrachtet man Menschen, die an einer fortgeschrittenen Katarakt erkrankt sind, kann man die graue Färbung hinter der Pupille erkennen, woher sich die Bezeichnung grauer Star ableitet. Die getrübte Linse kann in den meisten Fällen operativ durch ein künstliches Linsenimplantat ersetzt werden.
Wortherkunft
Das grammatisch männliche Wort Katarakt bedeutet „Wasserfall“[1] oder eine durch Blöcke oder Felsriegel gegliederte „Stromschnelle“ und ist im Deutschen seit dem 16. Jahrhundert nachweisbar. Speziell für medizinische Zusammenhänge behielt das entlehnte Wort als Teil der Gelehrtensprache das grammatische Geschlecht der weiblichen lateinischen Form cataracta, welche ihrerseits[1] von der (männlichen) griechischen Substantivierung καταρράκτης (altgriechische Aussprache katarráktēs) ‚herabstürzend‘, diese zu attisch καταρράττειν, katarrháttein ‚herabstürzen‘, entlehnt wurde.[2]
Abgrenzung
Grauer Star ist nicht mit dem grünen Star (Glaukom), einer Reihe von Augenerkrankungen unterschiedlicher Ursache, zu verwechseln (siehe unter Star (Augenheilkunde)).
Geschichte
In der Antike nahmen die Menschen an, bei der Entstehung des grauen Stars würden (im Sinne der hippokratisch-galenischen Humoralpathologie) Substanzen hinter der Pupille herabfließen. Der Begriff Star ist bereits im 8. Jahrhundert im Deutschen vorhanden und bezieht sich auf die „Erstarrung“ der eingeflossenen Masse, die dann operativ behandelt werden sollte. Eine andere Erklärung leitet den Begriff vom Verb „Starren“ ab, wodurch die betroffene Person als „mit offenen Augen blind“ beschrieben werden soll.[3]
Bereits in vorchristlicher Zeit versuchte man den grauen Star operativ zu heilen. Aus babylonischer Zeit ist der Starstich bekannt. Davon abgeleitet ist die Redewendung „jemandem den Star stechen“ mit der Bedeutung „jemandem die Wahrheit offenbaren, jemanden über etwas aufklären“.[3]
Einen Überblick über die Geschichte der operativen Therapie im 18. und 19. Jahrhundert verfasste der Schweizer Augenarzt Alfred Bader.[4]
Symptome
Hauptsymptom ist ein langsamer, schmerzloser Verlust der Sehschärfe (Visus), insbesondere wenn sich die beginnende Trübung in zentralen Bereichen der Linse befindet. Es kommt zu Verschwommensehen und zunehmender Blendungsempfindlichkeit, da durch die Linsentrübung eine diffuse Lichtbrechung erzeugt wird. Ebenfalls reduziert sich die Wahrnehmung von Kontrasten, sodass die Patienten ihre Umwelt „wie durch einen Nebel“ wahrnehmen.
Gelegentlich treten monokulare Doppelbilder auf, die beim Schließen des gesunden Auges weiterhin vorhanden sind. Es werden um Lichtquellen Halos oder Lichthöfe beobachtet. Die Hell-Dunkel-Adaption des Auges ist verlangsamt, und die Fähigkeit, räumlich zu sehen, kann beeinträchtigt sein.
In seltenen Fällen kann es hin und wieder zu einer temporären Verbesserung der Sehfähigkeit im Nahbereich kommen. Hierbei bewirken die Verdickung der Linse und die Verdichtung des Linsenkernes eine zunehmende „Myopisierung“ (Veränderung der Brechkraft hin zu einer Kurzsichtigkeit). Dieser Verbesserung steht allerdings eine entsprechende Verschlechterung des Fernvisus gegenüber. Zudem ist dieser Zustand häufig nur von kurzer Dauer, weil durch die zunehmende Linsentrübung die Sehschärfe in allen Entfernungen abnimmt.
 |
 |
Ursachen und Epidemiologie


Die Ursache des grauen Stars ist häufig unbekannt. In der Regel tritt er erst im Alter auf, kann sich jedoch bereits auch früher entwickeln. Der typische „Altersstar“ bildet sich über Jahre aus, manchmal auch in wenigen Monaten. Besonders in den Ländern Afrikas sind aber aufgrund von Mangelernährung bereits viele Kinder von der Krankheit betroffen.
Ionisierende Strahlung, insbesondere UV-Strahlung, kann die Augenlinse schädigen und so die Entwicklung einer Katarakt begünstigen. Diabetes mellitus, Reaktionen auf Medikamente (vor allem Cortison), Drogen oder Traumata kommen ebenfalls als Ursache in Frage. Auch Rauchen kann die Entwicklung eines grauen Stars begünstigen. Ein Rauchstopp kann langfristig gesehen die Notwendigkeit einer Operation vor allem bei männlichen Rauchern reduzieren, jedoch nicht das generelle Erkrankungsrisiko eines Menschen vermindern.[5] Ebenso kann Vitiligo (Weißfleckenkrankheit) den grauen Star auslösen. Eine verstärkte Kataraktbildung wird auch bei bullöser Ichthyose Siemens beobachtet.
Starkstromeinwirkung und Blitzschlag können einen grauen Star verursachen.[6] Eine durch Infrarot-Strahlung hervorgerufene Katarakt (Feuerstar, Wärmestar oder Glasmacherstar) in Berufen, in denen sehr heiße Materialien verarbeitet werden (Hochofen-Arbeiter, Glasbläser), ist als Berufskrankheit anerkannt.
Röteln während der Schwangerschaft können Verursacher einer Katarakt beim Neugeborenen sein (Rötelnembryopathie). Auch beim Galaktokinasemangel kann eine angeborene Katarakt auftreten. In Fällen von angeborenem Grauen Star muss abhängig von seiner Ausprägung wegen des Risikos einer drohenden Amblyopie bereits im Säuglingsalter die trübe Linse operativ entfernt werden.
Auf molekularer Ebene besteht eine Katarakt in einer Störung der Anordnung der Kristallinproteine, die die Hauptsubstanz der Augenlinse darstellen. Aktuelle Forschungsergebnisse zeigen, dass Lanosterin eine entscheidende Rolle beim Erhalt der lichttransparenten Struktur spielt. Hierin kann ein Ansatz für eine Prophylaxe und eine konservative Therapie liegen.[7]
Während der Ausbildung eines grauen Stars müssen die Brillengläser auf Grund der sich verändernden Brechkraft des Auges häufiger angepasst werden. Empfindet der Patient die Minderung seiner Sehschärfe auch mit optimaler Korrektur als störend und intolerabel, so ist eine Indikation zur operativen Entfernung der Linse und deren Ersatz durch ein künstliches Implantat gegeben. Eine konservative Behandlung des grauen Stars ist nicht bekannt. Die Operation wird meist ambulant durchgeführt, beim Vorliegen zusätzlicher Risiken auch stationär. Ein langes Hinauszögern einer notwendigen Operation hat keine Vor- oder Nachteile hinsichtlich einer späteren Behandlung und deren Erfolgsaussichten. Jedoch wird in der Regel die Linse zunehmend verhärten, sodass ihre Entfernung schwieriger und damit risikoreicher wird. Zudem kann sich der Zustand ohne chirurgische Maßnahmen stetig verschlechtern, fallweise auch bis zur Erblindung.
Einteilung
Im Allgemeinen wird die Katarakt nach der Lokalisation der Trübung eingeteilt.
Bei der Cataracta corticalis kommt es zu Trübungen in der Linsenrinde durch sog. Wasserspalten (d. h. flüssigkeitsgefüllte Vakuolen). Etwa 50 % der Altersstare beginnen mit diesem Läsionsmuster.
Die Cataracta subcapsularis posterior (hintere subkapsuläre Katarakt) macht etwa 20 % der Altersstare aus. Sie schreitet schnell voran, es kommt früh zu Sehstörungen, vor allem beim Sehen in der Nähe.
Die Cataracta nuclearis (Kernkatarakt) ist langsam fortschreitend. Es kommt zu einer bräunlichen Trübung und einer Zunahme der Brechkraft. War ein Patient zuvor altersweitsichtig, so kann es nun vorübergehend zu einer Verbesserung der Sehschärfe in der Nähe kommen, die eine Lesebrille für eine bestimmte Zeit überflüssig machen kann. Im Verlauf können monokulare Doppelbilder auftreten.[8]
Operative Therapie (Kataraktoperation)
Jedes Jahr werden in Deutschland über 650.000 Operationen durchgeführt, bei denen die getrübte Linse durch ein künstliches Linsenimplantat ersetzt wird.[9] Sie zählen zu den am meisten durchgeführten chirurgischen Eingriffen überhaupt.[10] Bis vor einigen Jahren galt als wesentliche Indikation für eine Katarakt-Operation eine deutlich herabgesetzte Sehschärfe auf etwa 0,3 und schlechter. Heute werden auch subjektive Beeinträchtigungen des Patienten wie stark erhöhte Blendungsempfindlichkeit oder herabgesetztes Dämmerungssehen als ausreichender Grund anerkannt, einen entsprechenden Eingriff vorzunehmen.
Der Verzicht einer Kataraktoperation bei bestehender Einschränkung der Sehfähigkeit könnte nicht nur die Lebensqualität senken, sondern auch die Sterblichkeit erhöhen. Zumindest zeigte dies eine australische Studie, bei der zwei Gruppen untersucht wurden, die sich operieren ließen oder die Operation verweigerten.[11] Auf den ersten Blick waren die Unterschiede gering, doch bei Berücksichtigung von Alter, sonstigem Gesundheitszustand, Lebensweise und vielem mehr wurde eine deutlich erhöhte Sterblichkeit bei jenen beobachtet, die trotz Einschränkung der Sehfähigkeit die Kataraktoperation nicht durchführen ließen. Ursachen für die erhöhte Sterblichkeit könnten vermehrtes Risikoverhalten bei geringerer Lebensqualität, Fehler in der Medikamenteneinnahme und Stürze darstellen.
Anästhesie
In der überwiegenden Zahl der Fälle wird eine Kataraktoperation in örtlicher Betäubung durchgeführt. Durch eine Injektionsanästhesie, bei der das Betäubungsmittel neben („Peribulbäranästhesie“) oder hinter („Retrobulbäranästhesie“) den Augapfel injiziert wird, ist das Auge im Idealfall nicht nur völlig schmerzfrei, sondern kann auch nicht mehr aktiv bewegt werden. Bei einer Tropfanästhesie, bei der das Betäubungsmittel auf die Augenoberfläche aufgetropft wird, wird ebenfalls völlige Schmerzfreiheit erreicht, der Patient muss abhängig von der Erfahrung des Operateurs jedoch in der Lage sein, für die Dauer der Operation – etwa 10 Minuten – mehr oder weniger ruhig geradeaus zu schauen. Dementsprechend ist dieses Verfahren nicht für jeden Patienten geeignet.
Eine Kataraktoperation in Allgemeinanästhesie (Narkose) ist augenärztlicherseits selten angezeigt. Mancher Operateur bevorzugt dieses Verfahren, wenn das einzig sehende Auge („letztes Auge“, oculus ultimus) operiert wird, um hierdurch ideale Voraussetzungen für eine sichere und komplikationslose Operation zu gewährleisten. Bei Patienten mit unwillkürlichen Bewegungen (z. B. bei der Parkinsonschen Erkrankung oder beim Restless-Legs-Syndrom) oder psychischen Störungen kann eine Narkose den Eingriff manchmal überhaupt erst ermöglichen. Andere Gründe können absehbare intraoperative Schwierigkeiten sein, die zu einer Erweiterung des Eingriffes zwingen könnten. Häufig ist es jedoch der Wunsch der Patienten, der zu einer Operation in Narkose führt. Die Betäubung und die operative Vorgehensweise müssen in Abhängigkeit von Vor- und Begleiterkrankungen des Auges, von früheren Operationen sowie eventuell von zu erwartenden Risiken und Komplikationen präoperativ ausführlich mit dem Patienten besprochen werden.
Fazialisblock
Häufig wird in der Ophthalmochirurgie bei intraokularen Eingriffen in Ergänzung einer Peri- oder Retrobulbäranästhesie eine artifizielle Lähmung des M. orbicularis oculi mittels eines sogenannten Fazialisblocks herbeigeführt, ein injektives, lokalanästhetisches Verfahren mit unterschiedlichen Techniken und Anästhetika. Ziel hierbei ist es, ein ungewolltes Schließen der Augenlider während der Operation zu verhindern.[12]
Technik
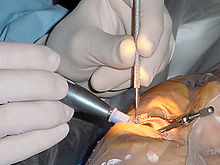
Man unterscheidet zwei verschiedene Vorgehensweisen:
- Die nur noch in Ausnahmefällen angewandte Methode bestand lange Zeit darin, am äußeren Rand der Hornhaut (Cornea) bzw. der angrenzenden Lederhaut (Sclera) einen langen Einschnitt zu machen und die gesamte Linse entweder mit (intrakapsulär) oder ohne die Linsenkapsel (extrakapsulär), d. h. die äußere Hülle der Linse, zu entfernen.
- Heutzutage wird nach kreisrunder Eröffnung (Durchmesser etwa 5 mm) des vorderen Kapselblattes die Linse mittels Ultraschall unter Schonung der übrigen Kapsel zertrümmert (Phakoemulsifikation) und abgesaugt. Anschließend wird in den dann leeren Kapselsack eine Kunstlinse eingesetzt. Diese Kunstlinsen sind – im Gegensatz zu den bis vor 10 bis 15 Jahren ausschließlich gebräuchlichen Plexiglaslinsen – üblicherweise aus elastischen Materialien (beispielsweise Silikone oder Acrylkunststoffe), um sie in zusammengeklapptem oder gerolltem Zustand durch einen etwa 2,5 bis 3 mm großen Schnitt am Rand der Hornhaut einzusetzen, wonach sie sich im Kapselsack entfalten und mittels zweier elastischer Bügel (Haptik) von selbst zentrieren und fixieren.
Nach der Operation wird das operierte Auge mit einem Verband abgedeckt, der bei komplikationslosem Verlauf erstmals am Tag darauf für kurze Zeit abgenommen wird. 90 % der Patienten können nach der Operation besser sehen als vorher:[13] Der erste Eindruck der meisten Patienten ist, dass sie Farben viel kräftiger als vorher sehen und das Bild insgesamt heller bis zu einer leichten Blendung ist. Je nach Wahl der Kunstlinse folgt dann die Erkenntnis, dass man entweder in der Nähe (Hände) oder Ferne ohne Brille scharf sieht. Allerdings ist das Sehvermögen nicht optimal, wenn der Patient unter einer weiteren Augenerkrankung wie AMD leidet.[14]
Einsatz von Kunstlinsen

Ohne ein Linsenimplantat (so genannte Intraokularlinsen) würde man die Welt nach der Linsenentfernung verschwommen wahrnehmen, da das Auge dann etwa 16 bis 18 Dioptrien weitsichtig wäre. Solch eine Linsenlosigkeit (Aphakie) kann mit einer Kontaktlinse oder aber – in geeigneten Fällen – auch durch eine nachträgliche (sekundäre) Kunstlinsenimplantation korrigiert werden. Sogenannte Starbrillen kommen selten und nur noch dann in Frage, wenn andere Verfahren nicht durchführbar sind.
Nach Entfernen der natürlichen Linse kann sich das Auge nicht mehr auf verschiedene Sehdistanzen einstellen (akkommodieren). Daher ist zum Lesen, wie bei der Alterssichtigkeit (Presbyopie), eine Lesebrille erforderlich. Insbesondere für junge Patienten, die bis zur Operation noch über ein volles Akkommodationsvermögen verfügten, stellt dessen Verlust durchaus eine Minderung der Lebensqualität dar. Gegenstand der heutigen Forschung sind daher zum einen Kunstlinsen, die eine gewisse Akkommodationsfähigkeit des Auges ersetzen sollen. Die bisherigen Ergebnisse sind jedoch zurückhaltend zu beurteilen. Multifokale Intraokularlinsen (eingepflanzte Gleitsichtlinsen) bieten die Möglichkeit, ein „Leben ohne Brille“ zu führen, wenn die Nachteile in Form von schwachen Doppelbildern und gemindertem Kontrastsehen in Kauf genommen werden. Zum anderen kann durch entsprechende Wahl der Linsenimplantate ein Zustand der Anisometropie herbeigeführt werden, der es dem einen Auge ermöglicht, in der Ferne scharf zu sehen, und dem anderen, in der Nähe (Monovision oder Goetheblick). Jedoch ist hierbei kein beidäugiges und somit räumliches Sehen möglich.
Mit dem Einsetzen von Intraokularlinsen eröffnet sich die Möglichkeit, Fehlsichtigkeiten (Ametropien) zu korrigieren. Dies ist bei hohen Refraktionswerten ein zusätzlicher Vorteil. In ausgeprägten Fällen ist es jedoch aus medizinischer Sicht meist unumgänglich, beide Augen kurz nacheinander zu operieren, da ab einer Anisometropie (Differenz der Gesamtbrechkräfte beider Augen) von etwa 3 Dioptrien mit Beschwerden zu rechnen ist. Der Patient muss sich vor der Operation entscheiden, ob er nach den Eingriffen ohne Fernbrille, aber mit einer Lesebrille leben möchte oder umgekehrt, damit die geeignete Stärke der Kunstlinsen ausgewählt werden kann. Wenn beide Augen operiert werden müssen, sollte man die Eingriffe in einem Abstand von einigen Wochen, im Einzelfall einigen Tagen durchführen. Postoperativ werden für etwa drei bis vier Wochen antibiotische sowie entzündungshemmende Augentropfen angewendet und je nach Heilverlauf zwei, drei oder auch mehr augenärztliche Kontrollen durchgeführt. Nach der zweiten Operation dauert es nochmals bis zu acht Wochen, bis der Heilungsverlauf soweit abgeschlossen ist und sich eine stabile Situation eingestellt hat, die eine Anpassung neuer Brillengläser erlaubt.
Eine neue Methode der Katarakt-Operation ist das Einsetzen der sogenannten Licht-adjustierbaren Linse (LAL). Bei dieser Linse kann nach der Operation durch eine Bestrahlung mit UV-Licht die Brechkraft nachjustiert werden.
Femtosekundenlaser
Seit 2008 gibt es eine neue Technik bei der Kataraktoperation, die erstmals von Zoltán Z. Nagy (Budapest) beschrieben wurde.[15] Der Femtosekundenlaser, der in der Augenheilkunde schon seit mehreren Jahren bei refraktiven Hornhautoperationen gebräuchlich war, kommt jetzt an immer mehr operativen Zentren zum Einsatz und übernimmt zwei Schritte der Operation, die sonst vom Operateur manuell vorgenommen werden: die Eröffnung der Vorderkapsel (Kapsulotomie) und die Zerlegung (Fragmentierung oder Vor-Fragmentierung) der Linse. Als mögliche Vorteile der Femtosekundenlaser-Kataraktoperation gegenüber der herkömmlichen Phakoemulsifikation gelten die wesentlich präzisere Schnittführung und vor allem die Tatsache, dass nach einer Zerlegung der Linse mit dem Laser weit weniger – oder gar keine – Ultraschallenergie mehr notwendig ist (diese kann unter anderem die empfindliche innere Schicht der Hornhaut, das Endothel, schädigen).[16] An hochspezialisierten Zentren wie der Universitätsaugenklinik Bochum kann inzwischen bei mehr als 90 % der Kataraktoperationen mit dem Femtosekundenlaser ganz ohne Ultraschall („Zero Phako“) operiert werden.[17] An dieser Klinik wurden 2013 erstmals auch Kinder mit angeborener Katarakt erfolgreich mit dem Femtosekundenlaser operiert.[18] Als Nachteile werden unter anderem eine verlängerte Operationsdauer, der Ausschluss bestimmter Patientengruppen sowie die hohen Eigenkosten genannt.[19][20]
Komplikationen
Die Komplikationsrate bei einer Katarakt-Operation ist heutzutage relativ gering (unter 1 von 100 Behandlungsfällen; in seltenen Fällen ist dennoch eine Erblindung möglich), zumal diese der am häufigsten durchgeführte operative Eingriff am Menschen überhaupt ist.[21] Als Komplikationen können bei einer Kataraktoperation intraokulare Infektionen (Infektion im Augeninneren), Verletzung der nur wenige Mikrometer dicken Linsenhinterkapsel mit nachfolgendem Glaskörpervorfall, eine nach Tagen bis Wochen auftretende Schwellung der Netzhautmitte („zystoides Makulaödem“) mit einhergehender Sehverschlechterung und als Spätfolge eine Eintrübung der hinteren Linsenkapsel („Nachstar“) auftreten. Es ist umstritten, ob das Risiko einer späteren Netzhautablösung nach einer (komplikationsfreien) Kataraktoperation signifikant erhöht ist.
Unbestritten ist, dass es bei dem chirurgischen Eingriff regelmäßig zu einer Störung der sogenannten Blut-Kammerwasser-Schranke kommt.[22]
Nachstar

Als Folge einer Kataraktoperation kann es zur Ausbildung einer Trübung der hinteren Linsenkapsel mit entsprechender Sehverschlechterung kommen. Dieser so genannte Nachstar (Cataracta secundaria) entwickelte sich früher in bis zu 50 % der operierten Augen. Moderne Linsendesigns und Operationsverfahren haben die Nachstarrate jedoch im Durchschnitt auf weniger als 4 % gesenkt. Es handelt sich dabei um eine Trübung der hinteren Linsenkapsel entweder infolge einer bindegewebigen Umwandlung der Kapsel (fibrotische Form) oder durch Vermehrung und Ausbreiten von bei der Operation verbliebenen Linsenzellen auf der Kapsel (regeneratorische Form). Nach medikamentöser Weitung der Pupille (Mydriasis) wird die hintere Linsenkapsel mit mehreren Impulsen eines Nd:YAG-Lasers eröffnet und die Trübung wird durch eine nd:YAG-Laser-Kapsulotomie ambulant und schmerzfrei beseitigt. Risiken und Komplikationen dieser Behandlung sind relativ gering.
Veterinärmedizin
Auch bei Tieren ist der operative Ersatz von getrübten Linsen durch ein Implantat möglich und seit Jahren in vielen Fällen Therapie der Wahl. An der veterinärmedizinischen Fakultät der Universität Wisconsin-Madison wurde beispielsweise bei einem blinden Uhu eine Kataraktoperation durchgeführt.[23]
Bei Haushunden ist die Katarakt die häufigste Ursache für Blindheit. Über 100 Rassen sind von erblich bedingten Formen der Katarakt betroffen.[24] Ein autosomal rezessiver Erbgang liegt vor bei Bichon Frisé, Boston Terriern, Staffordshire Bullterriern und Zwergschnauzern; bei Australian Shepherds wird die Katarakt autosomal dominant vererbt.[25] Beim Australian Shepherd wurde eine Mutation des HSF4-Gens als Ursache gefunden, auch bei Staffordshire Bullterrier, Boston Terrier und Französischer Bulldogge ist dieses Gen, allerdings ein anderer Locus, die Ursache.[26]
Einzelnachweise
- ↑ a b Kluge: Etymologisches Wörterbuch der deutschen Sprache. 24. Auflage.
- ↑ cataract. auf: dictionary.reference.com (englisch) (vergleiche auch den Katarrh).
- ↑ a b Klaus Müller (Hrsg.): Lexikon der Redensarten. Orbis, Niedernhausen/Ts. 2001 (Original: Bertelsmann, München), ISBN 3-572-01296-1, S. 573.
- ↑ Alfred Bader: Entwicklung der Augenheilkunde im 18. und 19. Jahrhundert. Mit besonderer Berücksichtigung der Schweiz. Verlag Benno Schwabe & Co., Basel 1933.
- ↑ Birgitta Ejdervik Lindblad, Niclas Håkansson, Alicja Wolk: Smoking Cessation and the Risk of Cataract. In: JAMA Ophthalmology. 2014;132(3), S. 253–257. doi:10.1001/jamaophthalmol.2013.6669.
- ↑ Roche Lexikon Medizin. Urban & Fischer bei Elsevier, 2003, ISBN 3-437-15150-9.
- ↑ Ling Zhao, Xiang-Jun Chen, Jie Zhu, Yi-Bo Xi, Xu Yang, Li-Dan Hu, Hong Ouyang, Sherrina H. Patel, Xin Jin, Danni Lin, Frances Wu, Ken Flagg, Huimin Cai, Gen Li, Guiqun Cao, Ying Lin, Daniel Chen, Cindy Wen, Christopher Chung, Yandong Wang, Austin Qiu, Emily Yeh, Wenqiu Wang, Xun Hu, Seanna Grob, et al.: Lanosterol reverses protein aggregation in cataracts. In: Nature. Juli 2015, doi:10.1038/nature14650 (Online).
- ↑ Johannes Patzelt: Augenheilkunde München 2005, ISBN 3-437-42126-3, S. 53.
- ↑ Kataraktoperation: Risikominderung einer Blutung bei oraler Antikoagulation. In: Dtsch Arztebl. 2005; 102(1–2), S. A-58 / B-49 / C-46
- ↑ Informationsschrift des Bundesverbandes der Augenärzte Deutschlands BVA (PDF; 401 kB)
- ↑ Calvin Sze-un Fong, Paul Mitchell, Elena Rochtchina, Erdahl T. Teber, Thomas Hong, Jie Jin Wang: Correction of Visual Impairment by Cataract‚ Surgery and Improved Survival in Older Persons. In: Ophthalmology. 120, 2013, S. 1720–1727. doi:10.1016/j.ophtha.2013.02.009.
- ↑ Volker Hessemer: Peribulbäranästhesie versus Retrobulbäranästhesie mit Fazialisblock - Techniken, Lokalanästhetika und Zusätze, Akinesie und sensible Blockade, Komplikationen. In: Thieme eJournal aus "Klinische Monatsblätter Augenheilkunde 1994". 204(2), S. 75–89, doi:10.1055/s-2008-1035503.
- ↑ Uniklinik Freiburg
- ↑ Uniklinik Freiburg
- ↑ Z. Z. Nagy: New technology update: femtosecond laser in cataract surgery. In: Clinical Ophthalmology. Juni 2014; 8, S. 1157–1168.
- ↑ K. E. Donaldson u. a.: Femtosecond laser-assisted cataract surgery. In: Journal of Cataract and Refractive Surgery. 2013; 39, S. 1753–1763.
- ↑ H. B. Dick, T. Schultz: On the way to zero phaco. In: Journal of Cataract and Refractive Surgery. 2013; 39, S. 1442–1444.
- ↑ H. B. Dick, T. Schultz: Femtosecond laser-assisted cataract surgerz in infants. In: Journal of Cataract and Refractive Surgery. 2013; 39, S. 665–668.
- ↑ H. B. Dick, T. Schultz: Femtosekundenlaser-assistierte Kataraktchirurgie. In: Der Ophthalmologe. Band 111, Nr. 7, Juli 2014, S. 614–623, doi:10.1007/s00347-014-3033-0.
- ↑ Werner Bachmann, Augenärztliche Genossenschaft Westfalen e. G.: Abrechnungsempfehlung für die Kataraktoperation mittels Femtosekundenlaser.
- ↑ Aqua-Institut, Sektorenübergreifende Qualitätssicherung im Gesundheitswesen (PDF; 962 kB) Kataraktoperation, Abschlussbericht 18. Oktober 2010, abgerufen am 3. Oktober 2012.
- ↑ Ives C.A. Robert, Balder Gloor, Christian Hartmann, Rainer Rochels: 7. Kongreß der Deutschsprachigen Gesellschaft für Intraokularlinsen Implantation. Springer-Verlag, 2013. S. 57. ISBN 978-3-642-50183-8
- ↑ Katarakt: Star trifft Eule. www.euro-focus.de, 13. Februar 2004, abgerufen am 3. Oktober 2013.
- ↑ Cathryn S. Mellersh, Bryan McLaughlin, Saija Ahonen, Louise Pettitt, Hannes Lohi, Keith C. Barnett: Mutation in HSF4 is associated with hereditary cataract in the Australian Shepherd. In: Veterinary Ophthalmology. 12, 2009, S. 372–378, doi:10.1111/j.1463-5224.2009.00735.x.
- ↑ Christina Julia Rabe: Katalogisierung von Phänotypen, Genotypen und Gentests molekulargenetisch charakterisierter Erbfehler beim Haushund (Canis familiaris). Dissertation. München 2009, S. 125–129. (online)
- ↑ Elaine A. Ostrander: Genetics of the Dog. CABI, 2012, S. 219.
Literatur
- Theodor Axenfeld (Begr.), Hans Pau (Hrsg.): Lehrbuch und Atlas der Augenheilkunde. Unter Mitarbeit von R. Sachsenweger u. a. Gustav Fischer Verlag, Stuttgart 1980, ISBN 3-437-00255-4.
- Albert J. Augustin: Augenheilkunde. Springer Verlag, Berlin 2007, ISBN 978-3-540-30454-8.
- David Allen, Abhay Vasavada: Cataract and surgery for cataract. In: BMJ. 2006 Jul 15;333(7559), S. 128–132. Review, PMID 16840470
- J. Albrecht: Kataraktbildung bei Ichthyose Bullosa Siemens. In: Alexander Meves: Intensivkurs Dermatologie. Urban & Fischer, München 2006, ISBN 3-437-41162-4, S. 171.
- Otto Hockwin: Zur Pathogenese und Therapie der Alterskatarakt: Historische Aspekte und neue Vorstellungen. In: Historia ophthalmologica internationalis 2, 1981, S. 115–131.
Weblinks
- Grauer Star – Friedrich-Schiller-Universität Jena
- Leitlinie Nr. 19 des Berufsverbandes der Augenärzte Deutschlands (BVA): Katarakt (Grauer Star) im Erwachsenenalter (PDF; 103 kB)
- Leitlinie Nr. 19a des Berufsverbandes der Augenärzte Deutschlands (BVA): Operation der Katarakt (Grauer Star) im Erwachsenenalter