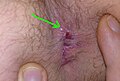
Analfissur
| Klassifikation nach ICD-10 | |
|---|---|
| K60.0 | Akute Analfissur |
| K60.1 | Chronische Analfissur |
| ICD-10 online (WHO-Version 2019) | |
Eine Analfissur (Fissura ani) ist ein in vielen Fällen schmerzhafter Einriss der Haut oder Schleimhaut des Afters. Sie betrifft stereotyp die hintere Kommissur des Analkanals („6 Uhr Steinschnittlage“) und verläuft radiär (strahlförmig).

Ursachen
[Bearbeiten | Quelltext bearbeiten]Allgemeine Ursache ist das Einreißen des Anoderms bei der Passage harten Stuhles (etwa bei chronischer Verstopfung) sowie bei forcierter Defäkation.[1]
Weiterhin können Einrisse bei Entzündungszuständen (anodermale Ekzeme) durch einen Elastizitätsverlust der Analhaut entstehen. Zugrunde liegt häufig eine benachbarte kryptoglanduläre Entzündung, die im Wesentlichen auf flüssigem Stuhl oder vermehrtem analem Schleimabgang beruht, was meist auf chronisch-entzündlichen Darmerkrankungen basiert. Folglich kann sich das Anoderm ebenfalls entzünden und verliert somit an Elastizität, so dass ein vermehrt konsistenter Stuhl zum Einriss (Fissur) führen kann.[1]
Auch können bestimmte Medikamente – v. A. Opioide und Opiate – eine Obstipation auslösen, und somit zuträglich zu einer Entstehung einer Analfissur führen.
Daneben können Sexualpraktiken wie das Einführen von Gegenständen, Fisting oder Analverkehr eine Analfissur verursachen.[2] Auch bei der Geburt eines Kindes kann durch die starke Dehnung die Haut der Analregion einreißen.
Symptome
[Bearbeiten | Quelltext bearbeiten]Heller, stechender Schmerz während und anhaltendes Brennen nach dem Stuhlgang sind typisch. Der Schmerz führt zu einem reflektorischen Spasmus des Schließmuskels, wodurch der Stuhl oft nur forciert und in einem dünnen (bleistiftstarken) Strang abgegeben werden kann. Gelegentlich treten schwache hellrote Blutungen auf. Angst vor dem nächsten Stuhlgang kann zu einer das Leiden verstärkenden Verstopfung beitragen (→ Dyschezie).
Diagnose
[Bearbeiten | Quelltext bearbeiten]Die Diagnose wird normalerweise aus den Angaben des Patienten und der Inspektion des Afters gestellt. Dabei ist die Fissur typischerweise bei 6 Uhr in Steinschnittlage (zum Steißbein hin), seltener bei 12 Uhr (zum Damm hin) sichtbar. Bei der Palpation sind ein tastbares schmerzhaftes Geschwür oder ein derber, schmerzhafter Strang sowie der Sphinkterspasmus richtungsweisend. Gelegentlich können auch geschwollene Analpapillen ertastet werden am Übergang von Schleimhaut zu Haut, welche in schweren Fällen zu einem Analprolaps führen können.
Differenzialdiagnostisch sollten immer Hämorrhoiden ausgeschlossen werden, was häufig schon anhand der Lage der Endarterien bei 3, 7 und 11 Uhr gelingt. Auch eine Analvenenthrombose kann sich differenzialdiagnostisch mit dem Symptomkomplex einer Analfissur überschneiden.
Therapie
[Bearbeiten | Quelltext bearbeiten]Die Therapie der frischen (akuten) Analfissur beginnt mit Stuhlregulation. Bei starken Schmerzen oder Brennen nach dem Stuhlgang kann Auftragen einer Salbe mit Zusatz eines lokal zum Einsatz kommenden Lokalanästhetikums wie Lidocain (z. B. Posterisan, oder Xylocain) erforderlich sein und die Schmerzen so deutlich lindern. Das Auftragen auf die Analschleimhaut kann initial zu einem brennenden Schmerz führen, der aber für gewöhnlich schnell abklingt, und der analgetische Effekt tritt für gewöhnlich nach kurzer Zeit ein. Bei stärkeren Schmerzen kann auch zusätzlich Ibuprofen, oder Metamizol zum Einsatz kommen. Opioide sollten allerdings mit Bedacht angewendet werden, aufgrund ihrer Affinität zu den Darmrezeptoren.
Wie bei den meisten Schleimhautverletzungen heilt eine frische Analfissur zumeist nach wenigen Tagen ab, was auch für den stechenden Schmerz gilt. Bei stärkeren Läsuren und auch der chronischen Form, kann sich der Krankheitsverlauf auf sechs bis acht Wochen oder länger ziehen. Entscheidend ist das Erreichen einer dauerhaft weichen und geformten Stuhlkonsistenz, die wenn nötig auch mit Einsatz von Laxanzien (z. B. Macrogol) erfolgen kann. Eine Abführwirkung durch Rektalia, ist aufgrund des mechanischen Reizes eher zu vermeiden. Eine gute Analhygiene ist Voraussetzung für das Abheilen der Fissur und für die Verringerung des Schmerzes. Dabei wird der Afterbereich unter Zuhilfenahme von pH-neutralen Seifen und einem gut befeuchteten Waschlappen mit lauwarmem Wasser gereinigt. Auch Sitzbäder (wie Tannolact) können eine Linderung der Symptomatik ermöglichen, und zusätzlich zu einer besseren Hygiene und Durchblutung des erkrankten Bereiches beitragen.
Bei einer chronischen Fissur bestehen die Symptome bereits länger als zwei Monate. Zusätzlich zur Stuhlregulation eingesetzte konservative Behandlungsmöglichkeiten und schmerzstillende Salben wie bei der akuten Form verwendet, sind die lokale Anwendung von Salben zur Verbesserung der Durchblutung und zur Entspannung des analen Schließmuskels. Hierfür regelmäßig eingesetzte Wirkstoffe sind Nitroglyzerin oder Calciumkanalblocker wie Diltiazem und Nifedipin. Alternativen sind die Injektion von Botulinumtoxin oder die chirurgische Sanierung.[3] Langfristig betrachtet kann mit konservativer Salbenbehandlung bei jedem zweiten Patienten eine Abheilung erzielt werden, bei chirurgischer Sanierung in rund 90 % aller Fälle.[4]
Das klassische chirurgische Vorgehen besteht in der Ausschneidung (Exzision) der Fissur samt dem vernarbten Gewebe unter Mitnahme der anteiligen Krypten und der vergrößerten Analpapillen bzw. der so genannten Vorpostenfalte (Mariske). Da bei diesem Eingriff in der Regel keine Naht verwendet wird, nimmt die Wundheilung etwa vier bis sechs Wochen in Anspruch. Die Dehnung der analen Schließmuskulatur in Narkose gilt heute als veraltet und schädlich.
-
Fissurektomie Wunde 1,5 Wochen nach OP
-
Fissurektomie Wunde 3,5 Wochen nach OP
-
Fissurektomie Wunde 12,5 Wochen nach OP
Die Teildurchtrennung der Schließmuskulatur (Sphinkterotomie) ist heute keine Therapiemöglichkeit mehr. Problem dieser Methode ist, nach initial guten Therapieerfolgen, das Risiko der Entwicklung einer Stuhlinkontinenz im höheren Lebensalter (zum Teil Jahrzehnte nach dem eigentlichen Eingriff). Dies ist nicht zuletzt durch den im Alter physiologischerweise abnehmenden Schließmuskeltonus bedingt.
Literatur
[Bearbeiten | Quelltext bearbeiten]- M. Kraemer, D. Bussen u. a.: Bundesweite Umfrage zum therapeutischen Vorgehen bei Haemorrhoidalleiden und Analfissur. In: Chirurg. Band 69, 1998, S. 215–218. PMID 9551274
- A. Wittmer, A. Wittmer u. a.: Ätiologie und Therapie der chronischen Analfissur. In: Coloproctology. Band 25, 2003, S. 16–22.
- J. N. Lund, P. O. Nyström u. a.: Evidenzbasierter Algorithmus zur Therapie von Analfissuren. In: Coloproctology. Band 29, S. 1–5.
Weblinks
[Bearbeiten | Quelltext bearbeiten]Einzelnachweise
[Bearbeiten | Quelltext bearbeiten]- ↑ a b chirurgie-portal.de: Analfissur, Analfissuren, Operation.
- ↑ A. Latif, A. Ansar, M. Q. Butt: Morbidity associated with treatment of chronic anal fissure. In: Pakistan journal of medical sciences. Band 29, Nummer 5, September 2013, S. 1230–1235, doi:10.12669/pjms.295.3623, PMID 24353726, PMC 3858918 (freier Volltext).
- ↑ Therapie der Analfissur. aus Peter Buchmann: Lehrbuch der Proktologie, 4. Auflage 2002, Verlag Hans Huber, Bern, 79–89.
- ↑ Langzeitresultate beim Vergleich von Glyzerintrinitrat und Botulinustoxin A bei der Behandlung chronischer Analfissuren. Coloproctology 28 · 2006 · Nr. 5, Verlag: Urban & Vogel.