Gastritis
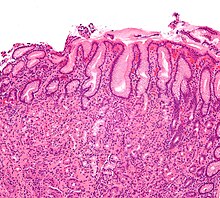
Eine Gastritis (Plural: Gastritiden; von altgriechisch γαστήρ, gastér, „Magen“, mit dem eine Entzündung ausdrückenden Suffix -itis), wörtlich übersetzt eine Magenentzündung, bezeichnet im allgemeinen klinischen Sprachgebrauch eine entzündliche Erkrankung der Schleimhaut des Magens, also eine Magenschleimhautentzündung. Eine veraltete Bezeichnung ist Magenkatarrh.
| Klassifikation nach ICD-10 | |
|---|---|
| K29.- | Gastritis und Duodenitis |
| ICD-10 online (WHO-Version 2019) | |
Klassifikation
[Bearbeiten | Quelltext bearbeiten]
Nach zeitlichem Verlauf
[Bearbeiten | Quelltext bearbeiten]Je nach zeitlichem Krankheitsverlauf unterscheidet man zwischen akuter und chronischer Gastritis. Alle Formen einer akuten Gastritis können subakute Stadien einnehmen oder chronisch werden.
Nach Ursache
[Bearbeiten | Quelltext bearbeiten]Anhand der Ursache (Ätiologie) werden heute verschiedene Untertypen der Gastritis unterschieden:
Typ-A-Gastritis
[Bearbeiten | Quelltext bearbeiten]Die Typ-A-Gastritis ist eine Autoimmunkrankheit, deren Pathogenese noch nicht völlig geklärt ist und bei der Autoantikörper die säureproduzierenden Belegzellen (Parietalzellen) angreifen. Sie macht etwa 5 % der Gastritiden aus. Durch den Zellverlust kommt es in Folge zu einem Anstieg des pH-Wertes im Magen, was die Gastrinproduktion permanent anregt. Gastrin seinerseits regt die neuroendokrinen ECL-Zellen des Magens an und wirkt trophisch. Es kommt zu einer Hyperplasie dieser Zellen. Die erhöhte Gastrinmenge fördert außerdem die Entstehung von Mikrokarzinoiden. Da die Zerstörung der Intrinsic-Factor-bildenden Belegzellen eine verminderte Resorption von Vitamin B12 (Cobalamin) im Ileum nach sich ziehen kann, kann ein Vitamin-B12-Mangel resultieren (perniziöse Anämie).
Typ-B-Gastritis
[Bearbeiten | Quelltext bearbeiten]Der Typ-B-Gastritis liegt eine bakterielle Infektion zugrunde, die zumeist von dem korkenzieherartig geformten Helicobacter pylori (HP) verursacht wird. Sie ist mit einem Anteil von 85 % die häufigste Gastritis-Form. Nach fäkal-oraler Aufnahme breitet sich der Erreger ausgehend vom Mageneingang in Richtung Magenausgang aus. Das Bakterium verursacht chronische Magengeschwüre und wird für die Begünstigung und auch Entstehung von Magenkrebs verantwortlich gemacht.
Diagnostisch wird bei häufigeren Magenbeschwerden eine Gastroskopie (Magenspiegelung) mit gleichzeitiger Duodenoskopie (Zwölffingerdarmspiegelung) empfohlen. An einer entnommenen Gewebeprobe (Bioptat) lässt sich das Bakterium mittels Ureasetest als Verursacher diagnostizieren. Seit einiger Zeit gibt es auch einen Helicobacter-Atemtest, ein bequemes, nicht invasives Messverfahren, bei dem mit hoher Genauigkeit der Befall mit Helicobacter pylori über die Atemluft nachgewiesen werden kann. Weitere Möglichkeiten, das Bakterium nachzuweisen, sind der HP-Antikörper-Nachweis im Serum und der HP-Antigen-Nachweis im Stuhl. Der HP-Antikörper-Nachweis ist inzwischen als Selbsttest in Drogeriemärkten erhältlich, ein Antigen-Nachweis in einer Stuhlprobe muss über den Hausarzt erfolgen. Die Eradikationstherapie wird in erster Instanz mit einer Dreifachkombination aus zwei Antibiotika und einem Protonenpumpenhemmer (z. B. Esomeprazol, Omeprazol) vorgenommen.
Da diese Form der Gastritis meist im Bereich des Magenausgangs (Antrum pyloricum) lokalisiert ist, wird sie auch als Antrumgastritis bezeichnet.
Typ-C-Gastritis
[Bearbeiten | Quelltext bearbeiten]Die Typ-C-Gastritis ist eine chemisch induzierte Gastritis. Sie wird z. B. durch Bestandteile der Gallenflüssigkeit bei Gallenreflux nach Teilresektion des Magens (Billroth-Operation) oder Hiatushernie ausgelöst. Bestimmte nichtsteroidale Antirheumatika (Acetylsalicylsäure (Aspirin), Diclofenac (Voltaren) und Ibuprofen) hemmen die Cyclooxygenase-1 und damit die Bildung von Prostaglandin E2, was zu einer verminderten Produktion der schützenden Schleimschicht führt. Auch Antibiotika können eine Typ-C-Gastritis hervorrufen. Typ-C-Gastritiden haben einen Anteil von etwa 10 %.
Als weitere Ursachen kommen in Frage: Lebensmittelvergiftungen z. B. durch Aflatoxine, übermäßiger Alkoholkonsum, Rauchen, Verätzungen durch Säuren und Laugen. Diese Faktoren zerstören ebenfalls die der Magenschleimhaut aufgelagerte schützende Schleimschicht, so dass die Magensäure Geschwüre der Magenwand hervorruft.
Außerhalb der medizinischen Standardlehrbücher werden zudem noch zwei weitere Formen beschrieben:
Typ-D-Gastritis
[Bearbeiten | Quelltext bearbeiten]Die Typ-D-Gastritis fasst diverse Sonderformen zusammen. Hierunter fallen die Gastritis durch seltene Erreger, die Morbus-Crohn-Gastritis, und die kollagene Gastritis. Auch die Entwicklung einer Gastritis nach schweren körperlichen Erkrankungen und Unfällen wird in der Fachliteratur beschrieben; so beispielsweise das Curling-Ulkus als Folge schwerer, großflächiger Hautverbrennungen.
Typ-R-Gastritis
[Bearbeiten | Quelltext bearbeiten]Die Typ-R-Gastritis (Synonym für C-Gastritis oder C/R-Gastritis der Sydney-Klassifikation) entsteht nicht infolge häufigen Sodbrennens, sondern ist eine reaktive, chemisch induzierte Gastritis zum Beispiel durch Rückfluss von Zwölffingerdarminhalt in den Magen (duodenogastraler Reflux) oder Einnahme von nichtsteroidalen Antirheumatika.
Nach endoskopischen/histologischen Kriterien
[Bearbeiten | Quelltext bearbeiten]Anhand einer Gastroskopie (Magenspiegelung, eingeführt um 1925 von Rudolf Schindler[1]) und histologischer Kriterien bei der Untersuchung der Magenschleimhaut (gewonnen durch eine endoskopische Biopsie[2]) wird unterteilt in erythematöse, exsudative, erosive, hämorrhagische, granulomatöse und atrophische Gastritis.
Symptomatik
[Bearbeiten | Quelltext bearbeiten]Bei der akuten Gastritis bestehen häufig Bauchschmerzen, die sich als Druckgefühl in der Magengegend oder als Schmerzen im Oberbauch äußern. (Die Symptomatik eines „verdorbenen Magens“ entspricht sowohl der akuten Gastritis als auch den Folgen einer zu reichlichen Mahlzeit[3]).
Die auftretenden Bauchschmerzen können aber unter Umständen fehlgedeutet und dann nicht richtig diagnostiziert werden. Weil der Schmerz auch hinter dem Brustbein wahrgenommen werden kann, kommt es zu Überschneidungen mit den Symptomen anderer Erkrankungen, z. B. des Herzens. Typisch sind Schmerzen, die nach dem Essen zunächst besser werden, um dann mit der alten Heftigkeit zurückzukehren. Weitere Anzeichen sind Teerstuhl, Bluterbrechen und Anämie, verursacht durch Blutungen aus der erkrankten Magenschleimhaut. Unspezifische Symptome wie Appetitlosigkeit, Übelkeit, dunkel-wässriger Durchfall und Erbrechen können ebenfalls eine Gastritis – insbesondere auch die chronische Verlaufsform – begleiten.
Die endoskopische und vor allem auch die histopathologische Diagnose einer Gastritis korreliert nicht besonders häufig mit der klinischen Diagnose Gastritis. Die Diagnose ist immer auch anhand der Symptome zu stellen und führt auch nicht immer zu einer Behandlungsnotwendigkeit.
Komplikationen
[Bearbeiten | Quelltext bearbeiten]- Typ A: Atrophie der Magenschleimhaut, perniziöse Anämie, Magenkarzinom
- Typ B: Es können Geschwüre, v. a. des Duodenums (5 %) und im Magen selbst (1 %), auftreten, das Risiko für die Entstehung eines Magenkarzinoms ist erhöht (1:3000), ebenso kann es zum Auftreten von MALT-Lymphomen (B-Zell-Lymphome des mucosa associated lymphatic tissue) mit einem Risiko von 1:40.000 kommen. In manchen Fällen findet sich auch eine chronische idiopathische Nesselsucht und eine idiopathische thrombozytopenische Purpura. Ebenso kann eine ätiologisch unerklärliche Eisenmangelanämie vorhanden sein.
- Typ C: Im Vordergrund stehen hier die Magenblutungen und die Geschwüre.
Therapie
[Bearbeiten | Quelltext bearbeiten]Die Behandlung der Typ-A-Gastritis ist abhängig von der Schwere der Entzündung. Es werden vorzugsweise die Bildung von Magensäure blockende Protonenpumpenhemmer, aber auch säureneutralisierende Antazida und die ebenfalls säureblockenden H2-Antihistaminika (Ranitidin) verabreicht. Häufig ist eine lebenslange Substitution von Vitamin B12 erforderlich. Regelmäßige gastroskopische Kontrollen wegen der möglichen Entstehung von Karzinomen sind notwendig.
Die Therapie der Typ-B-Gastritis ist die oben beschriebene Eradikation des Helicobacter pylori. Die Triple-Therapie aus zwei Antibiotika und einem Protonenpumpeninhibitor wird über sieben Tage gegeben, dadurch wird eine Eradikationsquote von über 90 % erreicht. Die besten Resultate zeigt die Kombination Clarithromycin, Amoxicillin und Protonenpumpeninhibitor (französisches Schema). Nach sechs bis acht Wochen wird der Therapieerfolg anhand einer Gastroskopie oder des HP-Atemtests überprüft. In der Entwicklung befindet sich ein Impfstoff gegen Helicobacter pylori.
Bei der Typ-C-Gastritis ist die Beseitigung der Ursache, also der Verzicht auf Einnahme schädlicher Noxen, wichtig. Auch hier ist adjuvant der Einsatz von Säureblockern indiziert. Lässt sich eine mit Einnahme von nichtsteroidalen Antirheumatika verbundene Langzeittherapie nicht vermeiden, ist ein gesonderter Magenschutz mit Ranitidin oder einem Protonenpumpenhemmer (z. B. Omeprazol) dringend angezeigt.
Verbreitung
[Bearbeiten | Quelltext bearbeiten]Eine Erhebung des Robert Koch-Instituts von 2009 fand einen Anteil von 20,5 % der Erwachsenen in Deutschland, die nach eigener Angabe schon einmal eine ärztlich diagnostizierte Gastritis oder Duodenitis (Zwölffingerdarmentzündung) hatten (Frauen 23,3 %, Männer 17,5 %). 4,1 % waren (auch) in den letzten 12 Monaten betroffen (5,2 % der Frauen und 3,0 % der Männer). Im Alter unter 65 Jahren waren Frauen deutlich stärker betroffen als Männer.[4]
Literatur
[Bearbeiten | Quelltext bearbeiten]- Werner Böcker et al. (Hrsg.): Pathologie. Elsevier, Urban & Fischer; 3. Auflage, München u. a. 2004, ISBN 3-437-42381-9.
- Mediskript 2. Staatsexamen. CD-ROMs. Elsevier, Urban & Fischer, München 2006, ISBN 978-3-437-43884-4.
- Eduard Burgis: Intensivkurs allgemeine und spezielle Pharmakologie. 3. Auflage. Elsevier, 2005, ISBN 3-437-42612-5.
- Gerd Herold und Mitarbeiter: Innere Medizin 2020. Selbstverlag, Köln 2020, ISBN 978-3-9814660-9-6.
- Jürgen F. Riemann, Wolfgang Fischbach, Peter R. Galle, Joachim Mössner: Gastroenterologie in Klinik und Praxis. Das komplette Referenzwerk für Klinik und Praxis. 2010, ISBN 978-3-13-158361-1.
Weblinks
[Bearbeiten | Quelltext bearbeiten]Einzelnachweise
[Bearbeiten | Quelltext bearbeiten]- ↑ Paul Diepgen, Heinz Goerke: Aschoff/Diepgen/Goerke: Kurze Übersichtstabelle zur Geschichte der Medizin. 7., neubearbeitete Auflage. Springer, Berlin/Göttingen/Heidelberg 1960, S. 64.
- ↑ Vergrößerung der diagnostischen Gewebeausbeute in der Endoskopie durch eine veränderte Biopsiemethode – Doppel- bzw. Dreifachbiopsie – und Einführung eines neuen endoskopischen Instruments, der Zytospirale. Abgerufen am 19. Juli 2022.
- ↑ Hans Adolf Kühn: Krankheiten des Magens und Zwölffingerdarmes. In: Ludwig Heilmeyer (Hrsg.): Lehrbuch der Inneren Medizin. Springer-Verlag, Berlin/Göttingen/Heidelberg 1955; 2. Auflage ebenda 1961, S. 767–804, hier: S. 778–784 (Gastritis).
- ↑ Robert Koch-Institut (Hg.): Heft 55 Gastritis, Magen- und Zwölffingerdarmgeschwüre – Gesundheitsberichterstattung des Bundes 2013, S. 32 (PDF; 2 MB), abgerufen am 14. November 2013.