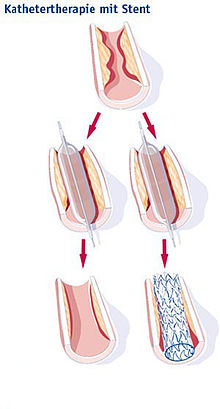
Stent

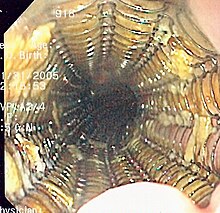


Ein Stent (deutsch Gefäßstütze)[1] ist ein medizinisches Implantat zum Offenhalten von Gefäßen oder Hohlorganen.[2] Es handelt sich meist um eine Spiraldrahtprothese in Röhrchenform aus Metall oder Kunstfasern mit auxetischen oder mechanischen Eigenschaften zur Gefäßerweiterung.
Verwendung finden Stents zum einen in Blutgefäßen, speziell den Herzkranzgefäßen, um nach deren Aufdehnung (PTCA) einen erneuten Verschluss zu verhindern; eine solche Behandlung wird als Stentangioplastie bezeichnet. Zum anderen dienen Stents in der Krebsbehandlung dazu, durch bösartige Tumoren verursachte Verengungen von Atemwegen (Luftröhre), Gallenwegen oder der Speiseröhre nach einer Aufdehnung offenzuhalten.
Herkunft des Wortes und Geschichte[Bearbeiten | Quelltext bearbeiten]
Es gibt mehrere Herleitungen des Wortes Stent:
- Laut Oxford English Dictionary bezeichnete das Wort „stenting“ in der englischen Sprache jahrhundertelang das Versteifen oder Stärken von Kleidungsstücken.
- Medizinhistorisch scheint das Wort Stent auf den englischen Zahnarzt Charles Stent (1807–1885) zurückzugehen. Stent erfand 1856 ein Material, das in der Mund- und Gesichtschirurgie benutzt wurde, um Abdrücke von Zähnen und Kiefern zu formen. 1916 bezieht sich erstmals Jan F. Esser, ein niederländischer plastischer Chirurg, schriftlich auf das von Charles Stent erfundene Material. Esser wird 1920 in einem Lehrbuch Plastic Surgery of the Face von dem englischen Militärarzt H.D. Gillies zitiert, der erstmals das Wort Stent als Nomen für die aus Stents Material hergestellte Form benutzt.
- Die ersten seit 1986 regulär in der Medizin eingesetzten selbst expandierenden Stents wurden als „Wallstent“ bezeichnet und werden weiterhin unter diesem Namen vertrieben.[3][4]
Expandierbare Stents wurden ab Ende der 1970er Jahre von Julio Palmaz in Texas entwickelt,[5] der darauf 1988 ein Patent erhielt und mit der Firma Johnson & Johnson zusammenarbeitete.
Medizinische Aspekte[Bearbeiten | Quelltext bearbeiten]
Blutgefäßstents, die vor allem in die Herzkranzgefäße eingesetzt werden, können sich wieder verschließen. Dies kann zum einen kurze Zeit nach dem Einsetzen des Stents geschehen, da der Stent als Fremdmaterial die lokale Blutgerinnung anregt, sodass sich ein Thrombus im Stent bilden kann. Eine solche In-Stent-Thrombose verläuft häufig fulminant tödlich. Daher ist es wichtig, nach dem Einsetzen des Stents vor allem die Funktion der Blutplättchen (Thrombozyten) zu hemmen. Als Basistherapie hat sich die Thrombozytenaggregationshemmung mit Acetylsalicylsäure etabliert. In der ersten Zeit erfolgt eine zusätzliche Hemmung über einen anderen Angriffspunkt durch Tirofiban intravenös während der Stenteinlage bzw. später mit Clopidogrel, Ticagrelor oder Prasugrel, die wie Acetylsalicylsäure als Tabletten eingenommen werden können. Diese doppelte Hemmung der Blutplättchenfunktion bezeichnet man als duale Thrombozytenaggregationshemmung.
Daneben kann es im Laufe der Zeit zu einem langsamen Verschluss des Stents durch Neubildung von Bindegewebe kommen. Eine solche Restenose soll durch medikamentenfreisetzende Stents (DES, s. u.) verhindert werden, die die Gewebeneubildung hemmen. Da es länger dauert, bis diese Stents mit Endothel überzogen sind und nicht mehr die Blutgerinnung anregen, muss die duale Thrombozytenaggregationshemmung länger erfolgen.[6]
Mittlerweile ist die akute Koronarangiographie mit Aufdehnung der verengten Herzkranzgefäße und Stenteinlage Therapie der Wahl beim akuten Herzinfarkt, falls ein Katheterlabor zeitnah erreicht werden kann.[7] Risiken bei der Stenteinlage in die Herzkranzgefäße bestehen in einer Verletzung des Gefäßes mit Blutung, in einer akuten Thrombose mit Infarzierung des durch das Gefäß versorgten Gewebes sowie in dem unbeabsichtigten Verschluss von Seitenästen des Gefäßes durch den Stent.
In der Augenheilkunde werden Stents im Rahmen der mikroinvasiven Glaukomchirurgie (MIGS) eingesetzt. Dabei wird mit den kleinen Implantaten der Abfluss des Kammerwassers aus dem Auge verbessert und damit der Augeninnendruck gesenkt.[8] Mit dem iStent beispielsweise wird eine Verbindung zwischen der Vorderkammer des Auges und dem natürlichen Abflussweg, dem Schlemmschen Kanal, durch das Trabekelmaschenwerk hindurch geschaffen.[9]
Materialien[Bearbeiten | Quelltext bearbeiten]
Anfangs bestanden die Koronarstents aus rostfreiem Edelstahl der Legierung L512. Kobalt-Chrom- und Kobalt-Nickel-Legierungen werden vom Körper nicht abgestoßen und bieten hohe Festigkeit sowie Duktilität. Platin-Chrom-Stents zeichnen sich durch eine hohe Dichte und damit hohen Kontrast für Röntgenstrahlung aus.[10]
Der Nickelgehalt in aktuellen Koronarstents kann bei Patienten mit einer Nickelallergie u. a. zu einer erhöhten Restenoserate führen. Die Firma MeKo Manufacturing e. K. hat mit Vasculoy die erste nickel- und cobaltfreie Legierung für Stents entwickelt.[11][12]
Mit Medikamenten beschichtete (medikamentenfreisetzende) Stents (drug eluting stents)[Bearbeiten | Quelltext bearbeiten]
Eine Weiterentwicklung ist die Verwendung von Gefäßstents, die mit aktiven Substanzen, z. B. Glucocorticoiden, Zytostatika, Immunmodulatoren oder Antiproliferativa, beschichtet sind.
Ein drug eluting stent (DES) setzt kleine Mengen von Arzneistoffen frei, die die Zellneubildung hemmen. Zwei Wirkstoffe haben sich bei der Behandlung mit medikamentenfreisetzenden Stents durchgesetzt: das Immunsuppressivum Sirolimus und das Krebstherapeutikum Paclitaxel. Solche Stents werden in Deutschland seit 2002 neben dem konventionellen unbeschichteten Stent (bare metal stent/BMS) vor allem zur Therapie der koronaren Herzkrankheit eingesetzt.
Cordis brachte als erstes Unternehmen den medikamentenfreisetzenden Stent Cypher auf den Markt. Mittlerweile haben fast alle großen Unternehmen einen beschichteten Stent auf den Markt gebracht, so zum Beispiel Boston Scientific, Medtronic, Terumo und Abbott. Im Wesentlichen unterscheiden sich die Stents durch die verwendeten Medikamente und Polymere. Für das beschichtete Stahlgerüst kommt meist eine Kobalt-Chrom-Legierung (L605) oder eine Kobalt-Nickel-Legierung zum Einsatz.
Die aktuelle Datenlage zum Vergleich der unterschiedlichen Stentarten ist nicht eindeutig und die Diskussion hierüber ist nicht abgeschlossen. So werden in Studien weiterhin medikamentenfreisetzende Stents mit unbeschichteten Stents, Stents mit Bypass sowie die medikamentenfreisetzenden Stents untereinander verglichen. Außerdem wird nach verschiedenen Patientengruppen differenziert, wie zum Beispiel Patienten mit akutem Herzinfarkt oder Diabetes mellitus.
Metaanalysen zeigen bezüglich der Sterblichkeitsrate von Patienten keinen signifikanten Unterschied zwischen medikamentenfreisetzenden Stents und unbeschichteten Stents, obwohl man eine erhöhte Stentthrombose-Rate im Langzeitverlauf bei Paclitaxel-Stents beobachtet hatte.[13] Es wird momentan empfohlen, die medikamentenfreisetzenden Stents bevorzugt bei erhöhtem Risiko einer Restenose (wie bei Diabetikern), jedoch zurückhaltend bei erhöhtem Risiko einer Stentthrombose einzusetzen.
Medikamentenfreisetzende Stents sollen nicht eingesetzt werden, wenn die Möglichkeit einer verlängerten Clopidogrelgabe z. B. wegen einer anstehenden chirurgischen Behandlung nicht gegeben ist oder wenn damit zu rechnen ist, dass der Patient die Medikation nicht einhält.[14]
Eine Metaanalyse der Technischen Universität München, die alle weltweit vorliegenden Studienergebnisse zu medikamentenfreisetzenden Stents zusammenfasst und somit Daten von insgesamt 3669 Patienten berücksichtigt, scheint eine Überlegenheit des Sirolimus-freisetzenden Stents im Vergleich zu Paclitaxel zu zeigen: Demnach ist das Risiko einer Restenose mit Sirolimus halb so groß wie bei Paclitaxel.[15]
Bioresorbierbare Stents[Bearbeiten | Quelltext bearbeiten]
Hintergrund[Bearbeiten | Quelltext bearbeiten]
Die Verwendung von Drug-eluting Stents aus Metallen bzw. Legierungen hat einige Nachteile. So können mit der Zeit Thrombosen auftreten, das Gefäß ist nicht mehr so flexibel, eine Revaskularisation wird behindert und die Auswertung von Computertomografie-Bildern wird erschwert.[16][17]
Zurzeit werden daher unterschiedliche Arten bioresorbierbarer Stents entwickelt. Der Grundgedanke ist dabei, nur so lange das Gefäß abzustützen, wie dies klinisch notwendig ist. Nach der Stützphase von einigen Wochen bis wenigen Monaten lösen sich diese Stents im Körper des Patienten auf und erlauben im Gegensatz zu den bekannten permanenten Stents wieder die freie physiologische Beweglichkeit des Gefäßes (Vasomotion).
Forscher fanden heraus, dass Bio-Stents das Herzinfarkt-Risiko erhöhen. Ursprünglich hoffte man, durch den Bio-Stent würden Irritationen der Gefäßwand weniger häufig auftreten, da mit dem Implantat kein Fremdkörper im Gefäß verbleibt. Studien aus dem Jahr 2017 zum Stent zeigen jedoch, dass Bio-Stents zu bedeutend mehr Komplikationen führen, insbesondere auch mehr als ein Jahr nach der Implantation. Als Folge nahm die Firma Abbott das Produkt Mitte Juli 2017 weltweit vom Markt.[18][19]
Der erste bioresorbierbare Stent aus einer Magnesiumlegierung wurde von der Firma Biotronik SE & Co. KG entwickelt und hat im Jahr 2016 die CE-Zulassung erhalten.
Materialien[Bearbeiten | Quelltext bearbeiten]
Traditionelle biokompatible Metalle wie Tantal, Titan oder Chrom degradieren zu langsam, da sich im Körper auf ihnen eine Passivierungsschicht bildet. Zudem können die Abbauprodukte nicht verstoffwechselt werden. Jedoch sind Metalle, die eine Rolle im Stoffwechsel spielen, biokompatibel. Die beiden geeignetsten Kandidaten sind daher Legierungen von Magnesium und Eisen. Reines Magnesium degradiert zu schnell.
Der Schwerpunkt der Forschung bei metallischen Stents liegt auf der Steuerung der Korrosion und Passivierung der Legierungen im jeweiligen Einsatzgebiet. Gute Ergebnisse wurden mit biodegradierbarem Metallischen Glas erreicht. Ebenfalls geeignet sind Legierungen aus Magnesium und Metallen der Seltenen Erden, da z. B. Yttrium, Neodym und Gadolinium die mechanischen Eigenschaften verbessern und eine geringe Zytotoxizität zeigen. Hier sind insbesondere die Legierungen WE43 und RESOLOY zu nennen. WE43 ist eine konventionell erhältliche Legierung, die schon lange auf dem Markt ist und intensiv erforscht wurde/wird. RESOLOY ist eine Eigenentwicklung der Firma MeKo Manufacturing e. K. und wird über diese vertrieben.[20]
Statt Metallen können auch abbaubare Polymere für Stents verwendet werden. Ein typisches Material ist Polylactat (PLA). Die Forschung konzentriert sich vor allem darauf, die guten Eigenschaften herkömmlicher permanenter Metallstents mit den polymeren Werkstoffen zu erreichen. Insbesondere die Mechanik und Biokompatibilität stellen für Polymeransätze eine Hürde dar.
Radioaktive Stents[Bearbeiten | Quelltext bearbeiten]
Die Radioaktivität von aktivierten Stents verhindert das überschießende Zellwachstum der Innenhaut des Blutgefäßes und beugt der Restenose vor. Um unerwünschte Nebenwirkungen, wie z. B. das Auswaschen von Medikamenten oder von Radionukliden in den Blutkreislauf, zu verhindern, werden Techniken wie die Ionenimplantation oder auch die Aktivierung des Grundmaterials (Neutronenaktivierung) verwendet. Dennoch ergeben sich in der Praxis strahlenschutztechnische Probleme.
Der erste radioaktive Stent wurde 1992 am Forschungszentrum Karlsruhe (FZK, heute KIT) produziert; er war ein Stent aus Stahl, dessen Legierungselemente aktiviert wurden.
Die wichtigsten Nuklide in Bezug auf die Stentbeschichtung sind Palladium-103 und Phosphor-32. Das radioaktive Isotop des Phosphors wurde erstmals mit Ionenimplantation in das Grundmaterial des Stents eingebracht. Hierbei erreichte man eine homogene Verteilung über den gesamten Stent und eine gute Haftung auf dem Grundmaterial. In klinischen Studien wurde die Wirksamkeit dieses Produkts bestätigt.
Um einen Stent mit Palladium zu versehen, wird zuerst eine Goldschicht durch Galvanisieren auf dem Stent aufgebracht. Diese dient als Haftvermittler für das Palladium, welches ebenfalls galvanisch auf dem Stent abgeschieden wird. Im Anschluss wird das Palladium mit einer letzten Goldschicht abgedeckt, um ein Auswaschen zu verhindern. Auch wird auf diese Weise die unerwünschte niederenergetische Gammastrahlung des Palladiums absorbiert.
Aktuell spielen radioaktive Stents in der medizinischen Praxis keine Rolle. Bereits seit 2007 erfolgt entsprechend (in Deutschland) auch keine zusätzliche Vergütung (Zusatzentgelt) mehr.[21]
Fallzahlen und Kosten[Bearbeiten | Quelltext bearbeiten]
Im EU-Durchschnitt werden pro 100.000 Einwohner 191 Stents im Jahr implantiert; in Deutschland sind es 624 (3,3-mal so viel). In keinem Land der Welt werden laut OECD mehr Stents eingesetzt als in Deutschland.[22] Eine Studie, die Anfang November 2017 in der Fachzeitschrift The Lancet erschien, ergab, dass ein Stent im Vergleich zu keinem Stent – bei Patienten ohne Herzinfarkt – kaum Vorteile bietet. In deutschen Kliniken werden jährlich über 500.000 Stents eingesetzt. Die Krankenkassen erstatten für einen Stent 3182 Euro, in schwierigen Fällen 4135 Euro.[23]
Weblinks[Bearbeiten | Quelltext bearbeiten]
Einzelnachweise[Bearbeiten | Quelltext bearbeiten]
- ↑ In: Frankfurter Allgemeine Zeitung. 6. Januar 2010, S. N1.
- ↑ Peter Reuter: Springer Lexikon Medizin. Springer, Berlin u. a. 2004, ISBN 3-540-20412-1 (Lemma Stent).
- ↑ Rorsman B: His invention saves millions of lives. Chalmers University of Technology, archiviert vom am 3. August 2017; abgerufen am 25. Juli 2017 (amerikanisches Englisch). Info: Der Archivlink wurde automatisch eingesetzt und noch nicht geprüft. Bitte prüfe Original- und Archivlink gemäß Anleitung und entferne dann diesen Hinweis.
- ↑ Bilardo C: Hans Wallsten, inventor of the stent. In: Invivo Magazine. Abgerufen am 28. September 2016 (englisch).
- ↑ Palmaz JC, Sibbitt RR, Reuter SR, Tio FO, Rice WJ: Expandable intraluminal graft: a preliminary study. Work in progress. In: Radiology. 156. Jahrgang, Nr. 1, Juli 1985, S. 73–77, doi:10.1148/radiology.156.1.3159043, PMID 3159043 (englisch).
- ↑ Thomas Michel: Treatment of Myocardial Ischemia. 1941. In: Laurence L. Brunton, John S. Lazo, Keith L. Parker: Goodman & Gilman's The Pharmacological Basis of Therapeutics. 11. Auflage. McGraw-Hill, New York 2006, ISBN 0-07-142280-3, S. 842.
- ↑ Leitlinien Herzinfarkttherapie: Akutes Koronarsyndrom mit persistierender ST-Streckenhebung (STEMI). (PDF; 2,1 MB)
- ↑ Grace Richter, Anne Coleman: Minimally invasive glaucoma surgery: current status and future prospects. Clin Ophthalmol 2016:10 189–206
- ↑ Ronald D. Gerste: Mikroinvasive Glaukomchirurgie - Geeignete Ergänzung der Kleinschnitt-Kataraktchirurgie. Ophthalmochirurgie 2015; 27:103
- ↑ Stent ist nicht gleich Stent. Abgerufen am 7. September 2020.
- ↑ Ralf Köster, Dieter Vieluf, Magret Kiehn, Martin Sommerauer, Jan Kähler, Stephan Baldus, Thomas Meinertz, Christian W. Hamm: Nickel and Molybdenum contact allergies in patients with coronary in-stent restenosis, doi:10.1016/S0140-6736(00)03262-1
- ↑ Cihangir Aliağaoğlu, Hakan Turan, İsmail Erden, Hülya Albayrak, Hakan Özhan, Cengiz Başar, Zehra Gürlevik, Ayşegül Alçelik: Relation of Nickel Allergy with in-Stent Restenosis in Patients Treated with Cobal Chromium Stents, doi:10.5021/ad.2012.24.4.426
- ↑ In: The Lancet. 2007 Sep 15;370(9591), S. 937–948.
- ↑ Medikamente freisetzende Koronarstents und mit Medikamenten beschichtete Ballonkatheter – Positionspapier der DGK doi:10.1007/s12181-011-0375-6
- ↑ In: J Am Coll Cardiol. 2007 Oct 2;50(14), S. 1373–1380.
- ↑ P. W. Serruys, J. A. Ormiston, Y. Onuma et al.: A bioabsorbable everolimus-eluting coronary stent system (ABSORB): 2-year outcomes and results from multiple imaging methods. In: Lancet. 373, Nr. 9667, 14. März 2009, S. 897–910. PMID 19286089, doi:10.1016/S0140-6736(09)60325-1
- ↑ J. A. Ormiston, P. W. Serruys, E. Regar et al.: A bioabsorbable everolimus-eluting coronary stent system for patients with single de-novo coronary artery lesions (ABSORB): a prospective open-label trial. In: Lancet. 371, Nr. 9616, 15. März 2008, S. 899–907. PMID 18342684, doi:10.1016/S0140-6736(08)60415-8
- ↑ Bio-Stents scheitern im Praxistest. In: Neue Zürcher Zeitung, 3. November 2017, abgerufen am 5. November 2017.
- ↑ Biologisch abbaubare Stents erhöhen Herzinfarkt-Risiko. In: heilpraxisnet.de, 4. November 2017, abgerufen am 4. November 2017.
- ↑ Jan-Marten Seitz, Ulrike Bormann, Kelly Collier, Eric Wulf, Rainer Eifler: Application of a Bioactive Coating on Resorbable, Neodymium Containing Magnesium Alloys, and Analyses of their Effects on the In Vitro Degradation Behavior in a Simulated Body Fluid. In: Advanced Engineering Materials. Band 14, Nr. 6, 2012, ISSN 1527-2648, S. B311–B321, doi:10.1002/adem.201180078 (wiley.com [abgerufen am 7. September 2020]).
- ↑ [1]
- ↑ Health at a Glance 2009 | OECD Indicators 4.6. Kardiovaskuläre Eingriffe (Bypassoperationen und Koronarangioplastien). oecd.org, abgerufen am 12. September 2023.
- ↑ sueddeutsche.de 28. Februar 2018: Wie ein deutscher Herzspezialist 200 000 Aktienoptionen aus Singapur bekam