Trigeminusneuralgie
| Klassifikation nach ICD-10 | |
|---|---|
| G50.0 | Trigeminusneuralgie |
| IHS/ICHD-II Code | 13.1 |
| ICD-10 online (WHO-Version 2019) | |

Die Trigeminusneuralgie (auch Tic douloureux, von französisch tic ‚[nervöses] Zucken', und douloureux ‚schmerzhaft‘) ist eine Form des Gesichtsschmerzes (Gesichtsneuralgie, Prosopalgie, lateinisch prosopalgia). Es handelt sich um einen äußerst schmerzhaften Reizungszustand des fünften Hirnnervs, des Nervus trigeminus, der aus drei Nervenästen besteht, die den Stirnbereich, den Oberkiefer und den Unterkiefer versorgen. Die Bezeichnung als Tic douloureux weist auf das gelegentlich den Schmerz begleitende reflektorische Zucken der Gesichtsmuskulatur hin. Davon abzugrenzen sind der atypische Gesichtsschmerz und andere Gesichtsschmerzen.
Formen[Bearbeiten | Quelltext bearbeiten]
Man unterscheidet eine klassische oder idiopathische von einer symptomatischen Trigeminusneuralgie: Bei der idiopathischen Trigeminusneuralgie, die den atypischen Gesichtsschmerz auslöst, ist die Ursache weitgehend unbekannt, bei der symptomatischen Trigeminusneuralgie kann dagegen eine Ursache gefunden werden. Allerdings findet man auch bei der idiopathischen Trigeminusneuralgie häufig ein anatomisches Korrelat – es besteht ein enger Kontakt zwischen einem Gefäßast und einem Ast des Nervus trigeminus, so dass dieser Umstand als Ursache vermutet werden kann.[1] Die symptomatische Trigeminusneuralgie kann beispielsweise die Folge eines Entzündungsprozesses, z. B. bei der Multiplen Sklerose (MS),[2] oder eines Hirntumors sein. Diese Unterscheidung ist klinisch relevant, weil sich das therapeutische Vorgehen unter anderem danach richtet. Entzündungen des Nervus trigeminus bezeichnet man als Trigeminusneuritis und können mit einer Lähmung der Kaumuskulatur und Hypästhesie verbunden sein.[3]
Epidemiologie[Bearbeiten | Quelltext bearbeiten]
Idiopathische Trigeminusneuralgie[Bearbeiten | Quelltext bearbeiten]
Die idiopathische Trigeminusneuralgie tritt erstmals nach dem 40. Lebensjahr auf. Die Inzidenz liegt bei Frauen bei 5,9 auf 100.000 Personen pro Jahr, bei Männern bei 3,9 auf 100.000 Personen pro Jahr.[4] Am häufigsten sind der zweite (Nervus maxillaris) und dritte Trigeminusast (Nervus mandibularis) alleine (18 % bzw. 15 %) oder kombiniert (ca. 40 %) betroffen. Beidseitige Trigeminusneuralgien sind mit ca. 3 % selten.
Symptomatische Trigeminusneuralgie[Bearbeiten | Quelltext bearbeiten]
Die symptomatische Trigeminusneuralgie tritt erstmals vor dem 40. Lebensjahr auf. Sehr viel häufiger finden sich der Befall des 1. Trigeminusastes (Nervus ophthalmicus) sowie beidseitige Nervenschmerzen.
Symptome[Bearbeiten | Quelltext bearbeiten]
Die Erkrankung war bereits im Altertum und im Mittelalter bekannt, etwa bei Avicenna.[5] Einer der ersten exakten Beschreiber der Trigeminusneuralgie war 1773[6] John Fothergill.[7]
Charakteristisch ist der spontane oder getriggerte, blitzartig einschießende Schmerz im Bereich eines oder mehrerer Trigeminusäste (meist zweiter und dritter Ast, selten der erste Ast). Der Schmerz hält meist für wenige Sekunden an, selten bis zu zwei Minuten. Ebenfalls können auf die Schmerzattacke vegetative Erscheinungen im Versorgungsgebiet des entsprechenden Trigeminusastes folgen, etwa Rötung oder Sekretion der Tränen- und/oder Speicheldrüsen beziehungsweise der Nase. Diese Erscheinungen können, besonders nach langer und ausgeprägter Attacke, differentialdiagnostisch gegen das Vorliegen einer idiopathischen Trigeminusneuralgie sprechen. Die Attacken treten mehrmals pro Tag über Wochen, manchmal 3 bis 4 mal pro Minute, und über Monate auf; zu Beginn sind auch wochen- bis monatelange schmerzfreie Intervalle möglich.
Als Auslöser können wirken: Kauen, Sprechen, Schlucken, Zähneputzen, Berührung im Gesicht, kalter Luftzug, Bewegungen der Gesichtsmuskulatur.
Bei der idiopathischen Trigeminusneuralgie besteht zwischen den einzelnen Schmerzattacken Schmerzfreiheit, hingegen können bei der symptomatischen Trigeminusneuralgie auch zwischen den Attacken Missempfindungen oder ein dumpfes Schmerzgefühl bestehen bleiben. Bei der symptomatischen Trigeminusneuralgie kommt es häufiger zur Beteiligung des ersten Trigeminusastes und einem beidseitigen Auftreten. Diese Patienten haben häufig eine Gefühlsstörung im Versorgungsgebiet des betroffenen Trigeminusastes.
Jahrelang geplagte Patienten entwickeln oft ein Vermeidensverhalten und gehen beispielsweise nicht mehr ins Freie (wenn kalte Luft als Auslöser wirkt), waschen oder rasieren sich im betroffenen Gesichtsbereich nicht mehr, wenn schon leichte Berührung als Auslöser wirkt. Begleitet wird die Trigeminusneuralgie häufig von einer depressiven Verstimmung. Die Suizidrate ist bei Betroffenen signifikant erhöht.
Stärke der Schmerzen[Bearbeiten | Quelltext bearbeiten]
Die Schmerzen, die bei der Trigeminusneuralgie auftreten, gehören neben dem Cluster-Kopfschmerz zu den stärksten für den Menschen vorstellbaren Schmerzen. Sie werden häufig auf einer Schmerzskala von 0 bis 10 mit der höchsten Stufe angegeben. Eine klinische Einteilung der Schmerzen kann für die Trigeminusneuralgie anhand der BNI Klassifikation[8] erfolgen, welche eine Hilfestellung zur Abschätzung der Notwendigkeit einer Operation gibt.
Pathogenese[Bearbeiten | Quelltext bearbeiten]
Bei über 70 % der Patienten kann intraoperativ ein pathologischer Gefäß-Nerven-Kontakt nachgewiesen werden.[9][10] Zumeist handelt es sich dabei um den Kontakt zwischen der Arteria cerebelli superior und der Wurzel des Nervus trigeminus im Bereich des Hirnstamms. Durch die herzrhythmische Ausdehnung des Gefäßes kommt es zur lokal umschriebenen Demyelinisierung des Nerven.[11] Das bedeutet nicht, dass bei allen Personen mit pathologischem Gefäß-Nerven-Kontakt ein vaskulär bedingtes Schmerzsyndrom vorliegen muss. Neben dieser Theorie besteht die Hypothese einer funktionellen Störung im Kerngebiet des Nervus trigeminus sowie die Hypothese einer Störung im schmerzverarbeitenden System.
Bei der symptomatischen Trigeminusneuralgie führen beispielsweise Raumforderungen und Demyelinisierungsvorgänge im Rahmen der Multiplen Sklerose zu den typischen Schmerzen.
Differentialdiagnosen[Bearbeiten | Quelltext bearbeiten]
- atypischer Gesichtsschmerz
- Odontogene Infektion
- Glossopharyngeusneuralgie
- alle Formen von Kopfschmerzen (v. a. Trigemino-autonome Kopfschmerzerkrankungen)
- Kraniomandibuläre Dysfunktion
- Paratrigeminales Syndrom
- Trigeminusneuropathie (typisch: Dauerschmerz + Gefühlsstörungen, kein Triggereffekt, oft nach Gesichtsverletzungen)
Therapie[Bearbeiten | Quelltext bearbeiten]

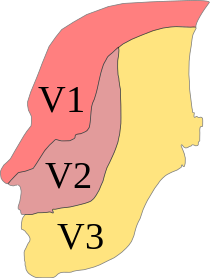
V1 = Nervus ophthalmicus;
V2 = Nervus maxillaris;
V3 = Nervus mandibularis.
Es stehen sich konservative und operative Therapiemöglichkeiten gegenüber. Zuerst wird immer ein konservativer, also medikamentöser Therapieversuch erfolgen, da alle operativen Eingriffe (mitunter schwerwiegende) Nebenwirkungen aufweisen – ganz abgesehen von der Operabilität des Patienten.
Eine gezielte Behandlung der Trigeminusneuralgie, deren Therapie zu den ältesten Schmerztherapien gehört, war erst möglich, nachdem Fothergill seine Beschreibung der Erkrankung publiziert hatte und damit eine exakte diagnostische Abgrenzung ermöglichte. In der Vergangenheit wurden häufig operative Maßnahmen im Bereich des Gesichtsschädels durchgeführt, weil die Schmerzen bzw. die Funktion des Nervus facialis falsch gedeutet wurden. Georges Mareschal, der Kriegschirurg Ludwigs XIV., führte Ende des 17. Jahrhunderts Durchschneidungen peripherer Trigeminusäste durch – eine Methode, die Ende des 19. Jahrhunderts wieder von Langenbeck und von von Bergmann aufgegriffen wurde, aber häufig zur Anaesthesia dolorosa führte. Noch Anfang des 19. Jahrhunderts, etwa 1822 von von Klein, wurden Durchtrennungen des Nervus facialis empfohlen.[12] Auch die Entfernung von Zähnen oder die Spülung der Kieferhöhlen zeigten keinen therapeutischen Erfolg. Trotzdem müssen pathologische Veränderungen im Zahn-, Mund- und Kieferbereich zuvor ausgeschlossen beziehungsweise therapiert werden – auch um andere Ursachen auszuschließen. Psychotherapeutische Verfahren konnten in ihrer Wirksamkeit ebenfalls nicht belegt werden.
Konservative Therapie[Bearbeiten | Quelltext bearbeiten]
- Mittel der ersten Wahl: Carbamazepin/Oxcarbazepin
- Mittel der Wahl zur Akuttherapie: Phenytoin (Natriumkanalblocker)
- Daneben gibt es noch eine Reihe weiterer Medikamente, die in ihrer Wirksamkeit in Studien oder empirisch belegt worden sind, wie Baclofen als Zusatztherapie, Lamotrigin, Pregabalin und Gabapentin. Möglicherweise hat auch Levetiracetam einen therapeutischen Effekt.
- Misoprostol ist zur Behandlung der Trigeminusneuralgie bei Multipler Sklerose wirksam.
- Opiate sind nur unzureichend wirksam und nicht in Langzeitstudien untersucht, weshalb die Expertengruppe 2001 ihre Verwendung nicht empfiehlt.[13]
Operative Therapie[Bearbeiten | Quelltext bearbeiten]
Auch hier stehen verschiedene Therapieoptionen zur Verfügung. Früher erfolgte (Ende des 17. Jahrhunderts) die Durchtrennung peripherer Trigeminusäste. Auch Anfang des 19. Jahrhunderts wurde der Nervus facialis (in Unkenntnis seiner Funktion) empfohlen. Auch Langenbeck und von Bergmann führten am Ende des 19. Jahrhunderts wieder periphere Trigeminusdurchschneidungen durch. Zur Vermeidung einer Anaesthesia dolorosa führte Victor Horsley 1891 die erste präganglionäre Wurzeldurchschneidung durch, ein Verfahren zur Trigeminusoperation, das von Fedor Krause, der 1893 erstmals das Ganglion Gasseri zur Behandlung der Trigeminusneuralgie exstirpiert[14] hatte, Hardley, William Gibson Spiller, Charles Harrison Frazier[15] und anderen angewendet bzw. propagiert wurde.[16]
Verfahren ohne Schädelknocheneröffnung im/am Ganglion Gasseri[Bearbeiten | Quelltext bearbeiten]
Hierunter werden die seit Anfang des 20. Jahrhunderts in Europa[17] vorgenommene Schädigung des Ganglion Gasseri durch Hitze (temperaturgesteuerte Koagulation)[18], durch chemische Substanzen (Glyzerinrhizolyse),[19] und durch mechanischen Druck (Ballonkompression)[20] zusammengefasst. Alle Verfahren sind mit einer frühen Erfolgsquote von mehr als 90 % sehr gut wirksam.[21][22] Nach zehn Jahren liegt die deutliche Schmerzlinderung bzw. Schmerzfreiheit noch bei 70 bis 80 %. Als Nebenwirkung treten Gefühlsstörungen (evtl. auch schmerzhaft) im Versorgungsgebiet des Trigeminus sowie in seltenen Fällen Gehirnhautentzündungen (1 bis 5 %, je nach Therapieverfahren) auf.
Verfahren zur Entlastung des Nervus trigeminus im Kleinhirnbrückenwinkel[Bearbeiten | Quelltext bearbeiten]
Bei der Operation nach Jannetta wird entweder ein Muskelkissen oder körperfremdes Material zwischen den Nervus trigeminus und das komprimierende Gefäß eingebracht. Die frühe Erfolgsquote von 98 Prozent belegt die Wirksamkeit (Schmerzfreiheit bzw. deutliche Schmerzlinderung). Nach 20 Jahren beträgt diese Erfolgsrate noch über 67 Prozent. In 11 Prozent der Fälle musste innerhalb von sechs Jahren erneut operiert werden, wobei die Erfolgsrate nach diesen Re-Operationen deutlich niedriger als nach der Erstoperation lag (nach fünf Jahren nur noch bei 51 Prozent). Als Nebenwirkung treten in 3 bis 30 Prozent der Fälle Gefühlsstörungen (meist in Form einer Verminderung des Gefühls) im Trigeminusgebiet sowie in bis zu 5 Prozent der Fälle eine Taubheit auf dem gleichseitigen Ohr auf.
Radiochirurgische Behandlungsverfahren[Bearbeiten | Quelltext bearbeiten]
Die Radiochirurgie ist eine nicht-invasive Behandlungsmethode, die hochpräzise gebündelte Strahlen verwendet, um gezielte Schäden im Bereich des betroffenen Trigeminusnervs zu verursachen. Dieses Verfahren zielt darauf ab, die Nervenleitung zu stören und die Übertragung der schmerzhaften Signale zu reduzieren, ohne das umliegende Gewebe zu beeinträchtigen. Die frühe Erfolgsrate liegt bei etwa 86 Prozent, sinkt jedoch nach knapp drei Jahren auf etwa 75 Prozent ab.[23] Es handelt sich um eine relativ junge Therapieoption, so dass Langzeitergebnisse noch abgewartet werden müssen.
Literatur[Bearbeiten | Quelltext bearbeiten]
- H. Iro, F. Waldfahrer: Gestörte Sensibilität Trigeminus. In: Laryngo-Rhino-Otologie. Band 84, 2005, S. 179–193, ISSN 0935-8943, doi:10.1055/s-2005-861141.
Weblinks[Bearbeiten | Quelltext bearbeiten]
- Leitlinie Trigeminusneuralgie der Deutschen Gesellschaft für Neurologie. In: AWMF online (Stand 2012)
- Deutsches Ärzteblatt; Therapiemöglichkeiten der Trigeminusneuralgie – Chirurgische Verfahren im Fokus (PDF)
Einzelnachweise[Bearbeiten | Quelltext bearbeiten]
- ↑ K. Poeck, W. Hacke: Neurologie. 12. Auflage, Springer-Verlag, Berlin 2006, ISBN 3-540-29997-1.
- ↑ S. Love, T. Gradidge, H. B. Coakham: Trigeminal neuralgia due to multiple sclerosis: ultrastructural findings in trigeminal rhizotomy specimens. In: Neuropathology and applied neurobiology. Band 27, Nummer 3, Juni 2001, S. 238–244, ISSN 0305-1846. PMID 11489143.
- ↑ Immo von Hattingberg: Die wichtigsten Mononeuritiden und -neuralgien (Mononeuritis-neuralgie, mononévrite-névralgie). In: Ludwig Heilmeyer (Hrsg.): Lehrbuch der Inneren Medizin. Springer-Verlag, Berlin/ Göttingen/ Heidelberg 1955; 2. Auflage ebenda 1961, S. 1334–1336, hier: S. 1334 (Trigeminusneuritis und -neuralgie).
- ↑ S. Katusic, C. M. Beard u. a.: Incidence and clinical features of trigeminal neuralgia, Rochester, Minnesota, 1945–1984. In: Annals of neurology. Band 27, Nummer 1, Januar 1990, S. 89–95, ISSN 0364-5134. doi:10.1002/ana.410270114. PMID 2301931.
- ↑ Wolfgang Seeger, Carl Ludwig Geletneky: Chirurgie des Nervensystems. In: Franz Xaver Sailer, Friedrich Wilhelm Gierhake (Hrsg.): Chirurgie historisch gesehen. Anfang – Entwicklung – Differenzierung. Dustri-Verlag, Deisenhofen bei München 1973, ISBN 3-87185-021-7, S. 229–262, hier: S. 249.
- ↑ Paul Diepgen, Heinz Goerke: Aschoff: Kurze Übersichtstabelle zur Geschichte der Medizin. 7., neubearbeitete Auflage. Springer, Berlin/Göttingen/Heidelberg 1960, S. 32.
- ↑ Johann Ferdinand Heyfelder: De prosopalgia Fothergilli adnexa singularis huius morbi historia. Medizinische Dissertation, Breslau 1820.
- ↑ BNI Klassifizierung für Trigeminusschmerzen. Auf: ars-neurochirurgica.com; zuletzt abgerufen am 19. August 2023.
- ↑ A. Delitala, A. Brunori, F. Chiappetta: Microsurgical posterior fossa exploration for trigeminal neuralgia: a study on 48 cases. In: Minimally invasive neurosurgery: MIN. Band 44, Nummer 3, September 2001, S. 152–156, ISSN 0946-7211. doi:10.1055/s-2001-18124. PMID 11696884.
- ↑ G. Zorman, C. B. Wilson: Outcome following microsurgical vascular decompression or partial sensory rhizotomy in 125 cases of trigeminal neuralgia. In: Neurology. Band 34, Nummer 10, Oktober 1984, S. 1362–1365, ISSN 0028-3878. PMID 6541308.
- ↑ S. Love, H. B. Coakham: Trigeminal neuralgia: pathology and pathogenesis. In: Brain : a journal of neurology. Band 124, 12. Dezember 2001, S. 2347–2360, ISSN 0006-8950, PMID 11701590 (Review).
- ↑ Wolfgang Seeger, Carl Ludwig Geletneky: Chirurgie des Nervensystems. In: Franz Xaver Sailer, Friedrich Wilhelm Gierhake (Hrsg.): Chirurgie historisch gesehen. Anfang – Entwicklung – Differenzierung. Dustri-Verlag, Deisenhofen bei München 1973, ISBN 3-87185-021-7, S. 229–262, hier: S. 249–250.
- ↑ Leitlinie Trigeminusneuralgie der Deutschen Gesellschaft für Neurologie. In: AWMF online (Stand 2012)
- ↑ Paul Diepgen, Heinz Goerke: Aschoff/Diepgen/Goerke: Kurze Übersichtstabelle zur Geschichte der Medizin. 7., neubearbeitete Auflage. Springer, Berlin/ Göttingen/ Heidelberg 1960, S. 51.
- ↑ William Gibson Spiller, Charles Harrison Frazier: The division of the sensory root of the trigeminus for the relief of tic douloureux. A clinical study […]. In: Univ. Pennsylv. M. Bull. Band 24, 1901, S. 341 ff.
- ↑ Wolfgang Seeger, Carl Ludwig Geletneky: Chirurgie des Nervensystems. In: Franz Xaver Sailer, Friedrich Wilhelm Gierhake (Hrsg.): Chirurgie historisch gesehen. Anfang – Entwicklung – Differenzierung. Dustri-Verlag, Deisenhofen bei München 1973, ISBN 3-87185-021-7, S. 229–262, hier: S. 249–250.
- ↑ Vgl. dazu Wolfgang Seeger, Carl Ludwig Geletneky: Chirurgie des Nervensystems. In: Franz Xaver Sailer, Friedrich Wilhelm Gierhake (Hrsg.): Chirurgie historisch gesehen. Anfang – Entwicklung – Differenzierung. Dustri-Verlag, Deisenhofen bei München 1973, ISBN 3-87185-021-7, S. 229–262, hier: S. 250.
- ↑ W. H. Sweet: Specific neural stimulation for inhibition of pain. In: Proceedings of the Australian Association of Neurologists. Band 5, Nummer 3, 1968, S. 459–461, ISSN 0084-7224, PMID 4179480.
- ↑ S. Håkanson: Trigeminal neuralgia treated by the injection of glycerol into the trigeminal cistern. In: Neurosurgery. Band 9, Nummer 6, Dezember 1981, S. 638–646, ISSN 0148-396X. PMID 7322329.
- ↑ S. Mullan, T. Lichtor: Percutaneous microcompression of the trigeminal ganglion for trigeminal neuralgia. In: Journal of neurosurgery. Band 59, Nummer 6, Dezember 1983, S. 1007–1012, ISSN 0022-3085. doi:10.3171/jns.1983.59.6.1007. PMID 6631493.
- ↑ H. D. Jho, L. D. Lunsford: Percutaneous retrogasserian glycerol rhizotomy. Current technique and results. In: Neurosurgery clinics of North America. Band 8, Nummer 1, Januar 1997, S. 63–74, ISSN 1042-3680, PMID 9018706.
- ↑ D. J. Skirving, N. G. Dan: A 20-year review of percutaneous balloon compression of the trigeminal ganglion. In: Journal of neurosurgery. Band 94, Nummer 6, Juni 2001, S. 913–917, ISSN 0022-3085, doi:10.3171/jns.2001.94.6.0913, PMID 11409519.
- ↑ D. Kondziolka: Gamma knife thalamotomy for disabling tremor. In: Archives of neurology. Band 59, Nummer 10, Oktober 2002, S. 1660; author reply 1662–1660; author reply 1664, ISSN 0003-9942, PMID 12374506.