Hirnblutung
| Klassifikation nach ICD-10 | |
|---|---|
| I60.- | Subarachnoidalblutung |
| I61.- | Intrazerebrale Blutung |
| I62.- | Sonstige nichttraumatische intrakranielle Blutung |
| I62.0- | Subdurale Blutung (nichttraumatisch) |
| I62.1 | Nichttraumatische extradurale Blutung Nichttraumatische epidurale Blutung |
| S06.2 | Diffuse Hirnverletzung |
| S06.3 | Umschriebene Hirnverletzung |
| S06.4 | Epidurale Blutung |
| S06.5 | Traumatische subdurale Blutung |
| S06.6 | Traumatische subarachnoidale Blutung |
| S06.8 | Sonstige intrakranielle Verletzungen |
| ICD-10 online (WHO-Version 2019) | |
Als Hirnblutung oder intrakranielle Blutung (Haemorrhagia cerebri) werden Blutungen im Inneren des Hirnschädels, also im Bereich des Gehirns (intrazerebrale Blutung) oder der Hirnhäute (extrazerebrale Blutung) bezeichnet. Erstere entsteht meist plötzlich, insbesondere bei Menschen mit Bluthochdruck, und äußert sich als Schlaganfall. Im weitesten Sinne zählen zu Hirnblutungen auch die Subarachnoidalblutung, Epiduralblutung und Subduralblutung, die beim Schädel-Hirn-Trauma oder Gefäßanomalien auftreten. Hirnblutungen können lebensbedrohlich sein. Viele Patienten mit einer Hirnblutung können neurochirurgisch erfolgreich behandelt werden. Die Inzidenz der Hirnblutung in Deutschland liegt zwischen 10 und 12 je 100.000 Einwohnern.[1]
Ursachen[Bearbeiten | Quelltext bearbeiten]
- Trauma
- Bluthochdruck
- Gefäßtumoren
- Hirntumoren
- Zerebrales Aneurysma (Hirnaneurysmata)
- Vaskulitis
- Gerinnungsstörung
- Behandlung mit Antikoagulantien (Blutgerinnungshemmern)
- Zerebrale Amyloidangiopathie[2]
- Gefäßmalformationen
Wenn sich keine Ursache nachweisen lässt, spricht man von spontanen Hirnblutungen.[3]
Vor allem traumatisch bedingte Hirnblutungen kommen gehäuft bei Alkoholkranken vor, da sie in betrunkenem Zustand häufig Stürze erleiden, bei denen sie mangels Schutzreflexen mit dem Kopf aufprallen. Zudem können Menschen mit einer Alkoholabhängigkeit bei entsprechendem Leberschaden eine gestörte Blutgerinnung haben, was Blutungsereignisse begünstigt und verkompliziert. Die Stammganglienblutung ist eine sogenannte Loco-typico-Blutung (typische Lokalisation für die Blutung). Die Gefäße machen in diesem Bereich einen „Knick“, was die Entstehung einer Blutung begünstigen kann.
Intrakranielle, intrazerebrale Blutungen[Bearbeiten | Quelltext bearbeiten]
Die intrazerebrale Blutung liegt im Gehirn und resultiert in einer Beeinträchtigung der Hirnfunktion, für die das betroffene Hirngewebe benötigt wird. Durch Größe und Lokalisation der Blutung wird deren raumforderndes Verhalten bestimmt. Gefürchtet ist die mit einer Mortalität von 50 bis 60 % im ersten Jahr nach der Blutung einhergehende[4] Hirnmassenblutung, die große Teile des Gehirns zerstört und zu einer Einklemmung führen kann.
Intrakranielle, extrazerebrale Blutungen[Bearbeiten | Quelltext bearbeiten]
Epiduralhämatom[Bearbeiten | Quelltext bearbeiten]
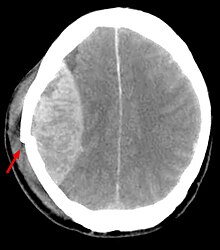
Ein Epiduralhämatom oder epidurales Hämatom entsteht aufgrund einer intrakraniellen Blutung in den Epiduralraum zwischen Schädelknochen und Dura mater, ausgelöst durch ein Trauma, meist mit Fraktur der Schädeldecke, und verursacht eine Kompression des Gehirns.
Zwei Formen mit prognostisch unterschiedlicher Disposition werden unterschieden:
Beim arteriellen Epiduralhämatom reißen die innen auf dem Schädelknochen liegenden arteriellen Gefäße, insbesondere die Arteria meningea media. Typischerweise folgt ein symptomarmes oder symptomfreies Intervall (Latenz), welches schon Victor von Bruns 1854[5] bekannt war,[6] aber auch komplett fehlen kann, für Minuten bis Stunden. Die Blutung schreitet fort und drückt zunehmend die harte Hirnhaut (Dura mater) und das Gehirn nach innen. Übelkeit, Erbrechen, Bewusstlosigkeit und Pupillenerweiterung auf der betroffenen Seite sind die Folgen. Es besteht Lebensgefahr. Im Krankenhaus erfolgt meist eine Not-Operation mit Eröffnung des Schädels (Trepanation) oder sogenannter Krönlein-Bohrung (benannt nach Rudolf Ulrich Krönlein) hinter und vor dem Ohr in der Höhe der Augenbrauen der betroffenen Seite zur Druckentlastung. Bereits Bruns formulierte eine absolute Indikation für die frühestmögliche Trepanation beim Epiduralhämatom.[7] Bei rechtzeitiger Therapie liegen die Überlebenschancen bei etwa 70 % (20 % mit Behinderungen).
Bei einem venösen Frakturhämatom hingegen sickert bei einer Fraktur des Schädelknochens venöses Blut aus dem Bruchspalt in den Epiduralraum. Die Blutung ist, wenn progredient, dann nur langsam und gering.
Subduralhämatom[Bearbeiten | Quelltext bearbeiten]

Als Subduralhämatom oder subdurales Hämatom (SDH) wird ein durch Verletzung von Venen entstandener Bluterguss (Hämatom) unter (lateinisch sub) der harten Hirnhaut (lateinisch Dura) zwischen Dura mater und Arachnoidea bezeichnet.
Das akute subdurale Hämatom tritt bei schweren Schädelverletzungen begleitend mit weiteren Schäden auf. Es muss bei entsprechender Größe und Dynamik unter Öffnung des Schädels (Trepanation) entlastet werden und endet ohne Operation, insbesondere bei bestehender Mittellinienverlagerung,[8] meist tödlich.
Das chronische Subduralhämatom oder chronische subdurale Hämatom entsteht typischerweise durch leichte Schädel-Hirn-Traumata, definitionsgemäß nach mindestens zwei Wochen,[9] wobei meist (in 50 Prozent der Fälle) bei Exploration kein Trauma zu eruieren ist. Hohes Alter und Gerinnungshemmung (durch Medikamente oder alkoholische Leberschädigung) begünstigen seine Entstehung. Bei älteren Menschen kommt es zu einer physiologischen Hirnvolumenminderung und somit zu einem Zug an den Brückenvenen, die dann durch leichte Traumen beschädigt werden können. Der Abfluss des Blutes über besagte Brückenvenen kann durch das Subduralhämatom behindert werden, so dass es zusätzlich zu einer venösen Kongestion des Hirnteiles kommt, über dem das Subduralhämatom liegt. Kopfschmerzen, Druckgefühl, Desorientierung, Bewusstseinsstörung, aber selten auch Lähmungen, insbesondere Halbseitenlähmungen,[10] können die Folge sein. Auch das chronische Subduralhämatom wird nach außen drainiert, hier ist die Prognose besser als beim akuten.
Erste Beschreibungen von Subduralhämatomen verfassten Johann Jakob Wepfer (1681) und unter anderem Morgagni (1747) und Benjamin Bell (1787).[11]
Subarachnoidalblutung[Bearbeiten | Quelltext bearbeiten]
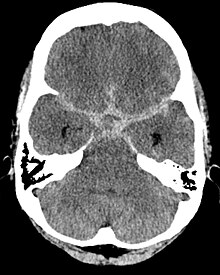
Die Subarachnoidalblutung (SAB) liegt unter der Spinnengewebshaut (Arachnoidea), die das Gehirn einkleidet. Diese Art von Blutung ist arterieller Natur und hat als führendes Leitsymptom ein plötzliches Kopfschmerzereignis (Vernichtungskopfschmerz) mit Übelkeit und Erbrechen.
Zu einer Subarachnoidalblutung kann es bei einer Ruptur eines Aneurysmas (arterielle Gefäßwandfehlbildung, die zu einer Gefäßaussackung mit mangelhafter Muskelschicht führt) der Arterien vom Circulus arteriosus cerebri (Willisi) oder den daraus hervorgehenden großen Arterien kommen. Bei einer Subarachnoidalblutung ist im Gegensatz zu den beiden anderen Blutungsarten Blut im Liquor cerebrospinalis nachweisbar.
Je nach Ursache der Blutung wird die Subarachnoidalblutung unterschiedlich behandelt, von operativ bis endovaskulär.
Rehabilitation[Bearbeiten | Quelltext bearbeiten]
Zur Begrenzung der Folgeschäden nach einer Hirnblutung sind, abhängig vom Schweregrad, oft langjährige Rehabilitationsmaßnahmen notwendig. Bei der stationären und ambulanten Rehabilitation wird versucht, neurologische und körperliche Funktionsstörungen zu mindern oder abzustellen. Außerdem soll das Risiko einer weiteren Hirnblutung gesenkt und Folgeschäden begrenzt werden. Die Einnahme blutdrucksenkender Medikamente (z. B. Ambrisentan, Bunazosin und Gallopamil) durch den Patienten ist in der Regel ein Therapiebestandteil nach einer bluthochdruckbedingten Hirnblutung.
Siehe auch[Bearbeiten | Quelltext bearbeiten]
Literatur[Bearbeiten | Quelltext bearbeiten]
- Immo von Hattingberg: Kreislauferkrankungen des Zentralnervensystems und Gedecke Hirnverletzungen. In: Ludwig Heilmeyer (Hrsg.): Lehrbuch der Inneren Medizin. Springer-Verlag, Berlin/Göttingen/Heidelberg 1955; 2. Auflage ebenda 1961, S. 1315–1326, hier: S. 1319–1321 (Gehirnblutung, Aneurysmen der Gehirnarterien und Arachnoidalblutungen und Subarachnoidalblutungen) und 1324 f. (Epidurales Hämatom und Chronisches subdurales Hämatom).
- Max Sprenger: Tsunami im Kopf. Flachgelegt von einer Hirnblutung. Aber ich hol mir mein Leben zurück. adeo Verlag in der Gerth Medien GmbH, Asslar 2019. ISBN 978-3-86334-219-7 (schwere Hirnblutung eines Teenagers und Schilderung hochdramatischer Umstände aus Patientensicht.)
Weblinks[Bearbeiten | Quelltext bearbeiten]
Einzelnachweise[Bearbeiten | Quelltext bearbeiten]
- ↑ Hirnblutung. auf: wicker-klinik.de, abgerufen am 28. September 2018.
- ↑ T. Hagen: Die intrazerebrale Blutung im Rahmen der Amyoidangiopathie. In: Der Radiologe. 1999; 39, S. 847–854.
- ↑ Vgl. etwa P. Franz, Arno Villringer: Spontane intrakranielle Blutungen. In: Der Internist. Band 30, 1989, S. 104–109.
- ↑ Manio von Maravic: Neurologische Notfälle. In: Jörg Braun, Roland Preuss (Hrsg.): Klinikleitfaden Intensivmedizin. 9. Auflage. Elsevier, München 2016, ISBN 978-3-437-23763-8, S. 311–356, hier: S. 316–318 (Hirnmassenblutung).
- ↑ Victor von Bruns: Die chirurgischen Krankheiten und Verletzungen des Gehirns und seiner Umhüllung. In: Victor von Bruns (Hrsg.): Handbuch der praktischen Chirurgie für Ärzte und Wundärzte. Band 1. H. Laupp, Tübingen 1854.
- ↑ Wolfgang Seeger, Carl Ludwig Geletneky: Chirurgie des Nervensystems. In: Franz Xaver Sailer, Friedrich Wilhelm Gierhake (Hrsg.): Chirurgie historisch gesehen. Anfang – Entwicklung – Differenzierung. Dustri-Verlag, Deisenhofen bei München 1973, ISBN 3-87185-021-7, S. 229–262, hier: S. 244.
- ↑ Victor von Bruns: Die chirurgischen Krankheiten und Verletzungen des Gehirns und seiner Umhüllung. 1854, S. 924 und 928.
- ↑ Ars Neurochirurgica: Akutes Subduralhämatom.
- ↑ Dagmar Reiche: Roche Lexikon Medizin. 5. Auflage. Urban & Fischer, Elsevier, München u. a. 2003, ISBN 3-437-15150-9.
- ↑ Manio von Maravic: Neurologische Notfälle. In: Jörg Braun, Roland Preuss (Hrsg.): Klinikleitfaden Intensivmedizin. 9. Auflage. Elsevier, München 2016, ISBN 978-3-437-23763-8, S. 311–356, hier: S. 342 f. (Epidurales Hämatom, Subdurales Häamtom).
- ↑ Wolfgang Seeger, Carl Ludwig Geletneky: Chirurgie des Nervensystems. In: Franz Xaver Sailer, Friedrich Wilhelm Gierhake (Hrsg.): Chirurgie historisch gesehen. Anfang – Entwicklung – Differenzierung. Dustri-Verlag, Deisenhofen bei München 1973, ISBN 3-87185-021-7, S. 229–262, hier: S. 245.