Trachom
| Klassifikation nach ICD-10 | |
|---|---|
| A71 | Trachom |
| ICD-10 online (WHO-Version 2019) | |
Ein Trachom (griechisch τράχωμα, „raues Auge“), auch Conjunctivitis (granulosa) trachomatosa, (ägyptische) Körnerkrankheit, Ägyptische Augenentzündung, ägyptische Augenkrankheit oder trachomatöse Einschlusskonjunktivitis genannt, ist eine bakterielle Entzündung des Auges mit Chlamydia trachomatis (Serotyp A bis C), die mit Erblindung enden kann.
Historisches
[Bearbeiten | Quelltext bearbeiten]Das Trachom wurde bereits im Alten Ägypten im Papyrus Ebers beschrieben und Avicenna gebrauchte den in Ägypten heute noch für die körnige Bindehautentzündung geläufigen Krankheitsnamen ar-ramaḍ al-ḥubaibi.[1] Während der sogenannten Ägyptischen Expedition (1798 bis 1801) im Rahmen der bis 1815 andauernden napoleonischen Kriege erkrankten erstmals Europäer in größerer Zahl an der auch von dem an Napoleons Unternehmungen teilnehmenden Militärchirurgen Dominique Jean Larrey[2] untersuchten „ägyptischen Augenkrankheit“. Dreitausend französische Soldaten waren betroffen, und viele von ihnen erblindeten.[3] Zur Behandlung infizierter britischer Soldaten wurden Augenkrankenhäuser in England eingerichtet, wohin sehr viele trachomkranke Patienten gelangten. Als Folge der napoleonischen Kriege verbreitete sich die Krankheit in Europa.[3] Im 19. Jahrhundert war der Augenarzt Friedrich Hermann de Leuw bekannt als Spezialist für die Behandlung der Krankheit.[4] Irland war besonders stark betroffen, 1930 waren dort in einigen Waisenhäusern ein Viertel der Kinder erkrankt; in Dublin wurden jährlich 100 neue Fälle behandelt.[5] Bei der Einwanderung in die USA war ein Trachom ein Ausschlusskriterium, das zur Rücksendung von Immigrationswilligen führte, die auf Ellis Island untersucht wurden.[6]

Seit Mitte des 20. Jahrhunderts ist eine effektive Therapie der Krankheit mittels Antibiotika möglich.[3] 1995 wurde die Zahl der aufgrund von Trachomen erblindeten Menschen mit 5,87 Millionen angegeben, davon lebten 1,17 Millionen in China, 1,36 Millionen im übrigen Asien und 1,38 Millionen in Afrika südlich der Sahara.[7] 1996 beschloss die Weltgesundheitsorganisation WHO ein Programm zur Bekämpfung der Krankheit, die bis 2020 beseitigt werden sollte. 1998 wurde die Zahl der betroffenen Menschen mit 146 Millionen angegeben und die Zahl der in Risikogebieten lebenden Menschen mit 500 Millionen.[8] Auch 2008 wurden rund 500 Millionen Menschen als gefährdet eingestuft, bei 55 Millionen Infizierten.[6] 2016 wurde die Zahl der durch Trachom sehbehinderten Menschen mit 2,2 Millionen angegeben, von denen 1,9 Millionen vollständig erblindet waren.[3] 2020 verschob die WHO das Zieldatum für die Auslöschung der Krankheit auf 2030.[9]
Häufigkeit
[Bearbeiten | Quelltext bearbeiten]Das Trachom ist in Industriestaaten sehr selten, jedoch in tropischen (Entwicklungs)ländern mit mangelnden hygienischen Verhältnissen die häufigste Augenerkrankung. 2018 war es die Infektionskrankheit, die am häufigsten zur Erblindung führte. 2021 lebten 136 Millionen Menschen in Gebieten, in denen sie vom Trachom gefährdet waren.[9] 2020 wurden 42.045 Menschen operativ wegen eines fortgeschrittenen Stadiums der Krankheit behandelt, und 32,8 Millionen erhielten Antibiotika.[9]
Ursache
[Bearbeiten | Quelltext bearbeiten]Die Erkrankung wird durch eine Infektion mit Chlamydia trachomatis (Serotypen A, B und C) über direkten Kontakt zwischen Schleimhäuten der Augen, Nase und des Mundes hervorgerufen. Sie kann durch gemeinsame Benutzung von Waschlappen oder Handtüchern oder durch Fliegen übertragen werden.
Symptome
[Bearbeiten | Quelltext bearbeiten]Die meisten Betroffenen erkranken im frühen Kindesalter am Trachom. Die Erkrankung gliedert sich in vier Stadien. Nach fünf bis zwölf Tagen Inkubationszeit treten als erstes Stadium die Symptome einer beidseitigen Konjunktivitis mit Fremdkörpergefühl, tränenden Augen und Ausfluss von serösem Sekret aus dem Auge auf.
Im zweiten Stadium zeigen sich an der Bindehaut des Oberlides nicht mit Blutgefäßen versorgte, gelbweißliche, wenig erhabene Lymphfollikel. Durch diese Lymphfollikel wirkt die Oberfläche der Bindehaut des Oberlides rau, woher auch die Bezeichnung Trachom stammt. Außerdem führen diese entzündlichen Veränderungen dazu, dass das Oberlid anschwillt, schwerer wird und in der Folge herabhängt. Es wird von einer Ptosis trachomatosa gesprochen. Daneben können Blutgefäße der Augenbindehaut am oberen Rand der Hornhaut in die Hornhaut, die normalerweise keine eigenen Blutgefäße aufweist, einsprossen und einen sogenannten Pannus trachomatosus bilden.
Im dritten Stadium schmelzen die Lymphfollikel an der Bindehaut des Oberlides ein und platzen. An ihrer Stelle entstehen nun Narben.
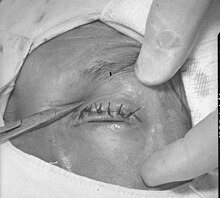
Im vierten Stadium ziehen sich die im dritten Stadium entstandenen Narben an der Bindehaut des Oberlides zusammen. Dadurch ziehen sie den Lidrand des Oberlids mit seinen Wimpern nach innen zum Augapfel, ein sogenanntes Narbenentropium entsteht. Nun scheuern die Wimpern bei jedem Lidschlag und jeder Augenbewegung an der Hornhaut des Auges. Es wird von einer Trichiasis gesprochen. Dieses stetige Scheuern führt zu Verletzungen der Hornhaut, die sich infizieren und unter Bildung von Narben abheilen. Je mehr Narben an der Hornhaut entstehen, desto mehr nimmt die Beeinträchtigung des Sehens zu. Ohne Behandlung erblinden die Betroffenen.
Diagnose und Therapie
[Bearbeiten | Quelltext bearbeiten]Die Diagnose des Trachoms wird anhand des Beschwerdebildes gestellt. Zur Behandlung der Infektion werden lokale oder systemische Antibiotika (nur intrazellulär wirkende Antibiotika, z. B. Makrolide oder Tetracycline) eingesetzt. Die mit Stand 2019 empfohlene Behandlung ist eine Einzeldosis Azithromycin.[10] Ist bereits eine Lidfehlstellung aufgetreten, muss die Lage des Oberlids mittels einer Operation normalisiert werden. Ist die Hornhaut schon stark vernarbt und das Sehen deutlich eingeschränkt, kann eine Keratoplastik mit Ersatz der Hornhaut durchgeführt werden.
In Ländern mit schlechter medizinischer Versorgung zupfen sich Erkrankte die Wimpern aus, um deren Scheuern auf der Hornhaut zu verhindern.[11]
Differentialdiagnose
[Bearbeiten | Quelltext bearbeiten]- Paratrachom
- Conjunctivitis follicularis
- Conjunctivitis vernalis
Prophylaxe
[Bearbeiten | Quelltext bearbeiten]Insbesondere eine Verbesserung der hygienischen und sozioökonomischen Lebensumstände zusammen mit einem ausreichenden Trinkwasserangebot würde zur Verminderung der Häufigkeit der Erkrankung beitragen.
Prognose
[Bearbeiten | Quelltext bearbeiten]Die Prognose hängt vom Krankheitsstadium ab. Bei Behandlungsbeginn in frühen Stadien ist die Prognose gut. Eine Erblindung tritt vor allem dann auf, wenn die Erkrankung über Jahre nicht behandelt wird und es häufig zu erneuten Infektionen kommt.
Global Programme for the Elimination of Trachoma
[Bearbeiten | Quelltext bearbeiten]Therapie und Prophylaxe des Trachoms sind in der SAFE-Strategie des Global Programme for the Elimination of Trachoma der WHO zusammengefasst:
- S = Surgery, Chirurgie der Lider, um das Scheuern der Wimpern zu beseitigen
- A = Antibiotika
- F = Facial Cleanliness, Sauberkeit des Gesichts zur Vermeidung von Schmierinfektionen
- E = Environmental Improvement, Verbesserung der Hygiene, sauberes Wasser.
Die Zahl der Erkrankten hat durch das Programm signifikant abgenommen.[3]
Meldepflicht
[Bearbeiten | Quelltext bearbeiten]In Österreich ist das Trachom eine anzeigepflichtige Krankheit gemäß § 1 Abs. 1 Epidemiegesetz 1950. Die Anzeigepflicht bezieht sich auf Erkrankungs- und Todesfälle. Zur Anzeige verpflichtet sind unter anderen Ärzte und Labore (§ 3 Epidemiegesetz).
Siehe auch
[Bearbeiten | Quelltext bearbeiten]Weitere durch Chlamydia trachomatis verursachte Erkrankungen sind die weit verbreitete, aber deutlich unterschätzte (Okulo-)genitale Chlamydieninfektion (Hauptursache der eileiterbedingten Sterilität der Frau), diese wird durch die Serotypen D-K verursacht, sowie das durch die Serotypen L1-L3 verursachte Lymphogranuloma venereum (Lymphogranuloma inguinale).
Literatur
[Bearbeiten | Quelltext bearbeiten]- M. Sachsenweger: Augenheilkunde. (= Duale Reihe). 2. Auflage. Georg Thieme Verlag, Stuttgart 2003, ISBN 3-13-128312-2, S. 81–83.
- Klaus Jacob: Transversale Tarsotomie beim trachomatösen Entropium des Oberlides. In: Klinische Monatsblätter für Augenheilkunde. 153. Band, 6. Heft, Enke Verlag, Stuttgart 1968.
Einzelnachweise
[Bearbeiten | Quelltext bearbeiten]- ↑ Vgl. Kamal Sabri Kolta: Zur Geschichte der altägyptischen Augenkrankheit „Trachom“. In: Christa Habrich, Frank Marguth, Jörn Henning Wolf (Hrsg.) unter Mitarbeit von Renate Wittern: Medizinische Diagnostik in Geschichte und Gegenwart. Festschrift für Heinz Goerke zum sechzigsten Geburtstag. München 1978 (= Neue Münchner Beiträge zur Geschichte der Medizin und Naturwissenschaften: Medizinhistorische Reihe. Band 7/8), ISBN 3-87239-046-5, S. 41–50.
- ↑ Nicolai Guleke: Kriegschirurgie und Kriegschirurgen im Wandel der Zeiten. Vortrag gehalten am 19. Juni 1944 vor den Studierenden der Medizin an der Universität Jena. Gustav Fischer, Jena 1945, S. 27–28.
- ↑ a b c d e Mehrdad Mohammadpour, Mojtaba Abrishami, Ahmad Masoumi, Hassan Hashemi: Trachoma: Past, present and future. In: Iranian Society of Ophthalmology (Hrsg.): Journal of Current Ophthalmology. Band 28, Nr. 4. Wolters Kluwer, Dezember 2016, S. 165–169, doi:10.1016/j.joco.2016.08.011, PMID 27830198, PMC 5093790 (freier Volltext) – (elsevier.com [abgerufen am 14. Mai 2022]).
- ↑ Carl Hans Sasse: Geschichte der Augenheilkunde in kurzer Zusammenfassung mit mehreren Abbildung und einer Geschichtstabelle (= Bücherei des Augenarztes. Heft 18). Ferdinand Enke, Stuttgart 1947, S. 10 (Behandlung der Körnerkrankheit mit einem aus Grünspan, Zwiebeln, Myrrhe, Öl und Gazellenkot) und S. 50 f. und 57.
- ↑ F. S. Lavery: The Trachoma Problem. In: Irish Journal of Medical Science. 1930, ISSN 0021-1265, S. 649–660 (cabdirect.org).
- ↑ a b Joseph A. Cook: Eliminating Blinding Trachoma. In: New England Journal of Medicine. Band 358, Nr. 17, 24. April 2008, ISSN 0028-4793, S. 1777–1779, doi:10.1056/NEJMp0708546.
- ↑ B. Thylefors, A. D. Négrel, R. Pararajasegaram, K. Y. Dadzie: Global data on blindness. In: Bulletin of the World Health Organization. Band 73, Nr. 1, 1995, ISSN 0042-9686, S. 115–121, PMID 7704921, PMC 2486591 (freier Volltext).
- ↑ Joseph A. Cook: Trachoma. In: World Health Organization WHO (Hrsg.): Bulletin of the World Health Organization. 76 Suppl 2, 1998, ISSN 0042-9686, S. 139–140, PMID 10063695, PMC 2305658 (freier Volltext).
- ↑ a b c Trachoma. In: World Health Organization > Fact sheets >. World Health Organization WHO, 7. März 2022, abgerufen am 14. Mai 2022 (englisch).
- ↑ Jennifer R Evans, Anthony W Solomon, Rahul Kumar, Ángela Perez, Balendra P Singh: Antibiotics for trachoma. In: Cochrane Database of Systematic Reviews. 25. September 2019, doi:10.1002/14651858.CD001860.pub4, PMID 31554017, PMC 6760986 (freier Volltext).
- ↑ Jedes Blinzeln schmerzt, Freundesbrief der Christoffel-Blindenmission August 2020