Katecholamine
| Natürliche Katecholamine |
|---|
 Adrenalin |
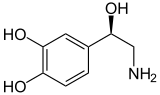 Noradrenalin |
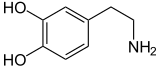 Dopamin |
Katecholamine (auch Catecholamine oder Brenzcatechinamine) sind eine biologisch und medizinisch wichtige Gruppe chemischer Stoffe, die das Dopamin und seine Derivate umfasst. Die Bezeichnung ist ein Trivialname und leitet sich von dem diesen Stoffen gemeinsamen Molekülbestandteil Brenzcatechin (1,2-Dihydroxybenzol, englische Bezeichnung ist Catechol (Kurzform von Pyrocatechol), nach IUPAC wird es auch 1,2-Dihydroxybenzen oder Benzen-1,2-diol genannt) und der ihnen gemeinsamen Aminogruppe ab. Katecholamine kommen in der Natur vor, werden aber auch künstlich hergestellt. Die wichtigsten natürlichen Katecholamine sind Dopamin, Noradrenalin und Adrenalin. Sie treten als Überträger von Nervenimpulsen (Neurotransmitter) im Zentralnervensystem und vegetativen Nervensystem auf und wirken unter anderem bei der Kampf-oder-Flucht-Reaktion des Körpers mit. Noradrenalin und Adrenalin sind zusätzlich Hormone. Alle drei werden auch als Arzneistoffe verwendet. Therapeutisch wichtig sind ferner die künstlich hergestellten Katecholamine Isoprenalin, Dobutamin, Dopexamin und α-Methylnoradrenalin. Alle Katecholamine wirken über G-Protein-gekoppelte Rezeptoren, entweder durch Adrenozeptoren oder Dopamin-Rezeptoren.
Forschungsgeschichte[Bearbeiten | Quelltext bearbeiten]
Den Katecholaminen sind in der Forschung einige Prioritäten zuzuordnen. Adrenalin war das erste Hormon, das aus einer endokrinen Drüse extrahiert, rein dargestellt, in seiner Struktur einschließlich der Stereochemie geklärt und künstlich synthetisiert wurde. Es war außerdem neben dem Acetylcholin der erstentdeckte Neurotransmitter (bei Amphibien). Die Katecholamine waren die ersten Neurotransmitter im Zentralnervensystem, deren Bahnen sichtbar gemacht wurden, zum Beispiel durch Immunhistochemie. Bei Forschungen über die Wirkung des Adrenalins (und des Glucagons) wurde das cyclische Adenosinmonophosphat als second messenger entdeckt. Es folgte die Entdeckung der G-Proteine. Ein Adrenozeptor, nämlich der β2-Adrenozeptor, war der erste Hormon- oder Neurotransmitterrezeptor, dessen Gen kloniert wurde.
Physiologie[Bearbeiten | Quelltext bearbeiten]
Biosynthese[Bearbeiten | Quelltext bearbeiten]

Die Biosynthese der körpereigenen Katecholamine wurde 1939 von dem deutschen Pharmakologen Peter Holtz und dem deutsch-britischen Pharmakologen Hermann Blaschko aufgeklärt. Sie findet im Nebennierenmark und den „catecholaminergen“ Nervenzellen statt. Sie geht von der Aminosäure Tyrosin aus, die zunächst mittels des Enzyms Tyrosinhydroxylase zu Levodopa umgewandelt wird. Im nächsten Schritt entsteht aus Levodopa mit Hilfe der Aromatische-L-Aminosäure-Decarboxylase Dopamin. Dies kann durch die Dopamin-beta-Hydroxylase zu Noradrenalin hydroxyliert werden. Den optionalen letzten Schritt, die Methylierung von Noradrenalin zu Adrenalin, katalysiert die Phenylethanolamin-N-Methyltransferase. Freigesetzte Katecholamine werden durch Aufnahme in Zellen und anschließende Wiederspeicherung oder Abbau durch Monoaminoxidase oder Catechol-O-Methyltransferase, und vermutlich auch durch die Renalase inaktiviert.
Wirkungen[Bearbeiten | Quelltext bearbeiten]
Grobe Einteilung im niedrigen und mittleren Dosisbereich:
- Adrenalin
- steigert Blutdruck, Herzfrequenz und Bronchodilatation.
- Noradrenalin
- steigert vor allem den Blutdruck, nicht so sehr die Herzfrequenz.
- Isoprenalin
- steigert vor allem die Herzfrequenz, nicht so sehr den Blutdruck.
- Dopamin
- steigert die Muskelverkrampfungsfähigkeit (positiv inotrop).
- Dobutamin
- steigert die Muskelverkrampfungsfähigkeit (positiv inotrop).
Nebenwirkungen[Bearbeiten | Quelltext bearbeiten]
- Alle führen in höherer Dosis zu Herzrhythmusstörungen (arrhythmogen).
- Alle sind in hoher Dosis giftig für das Herz-Kreislauf-System (kardiotoxisch).
- Noradrenalin wirkt in hoher Dosis kreislaufzentralisierend.
Katecholamine in der Diagnostik[Bearbeiten | Quelltext bearbeiten]
Die aus dem Nebennierenmark und aus den sympathischen Nerven freigesetzten Katecholamine Noradrenalin und Adrenalin werden zu etwa 1 % unverändert im Harn ausgeschieden. 80–85 % der Katecholaminausscheidung erfolgen als Vanillinmandelsäure und ca. 15 % als Metanephrine.
Bei Verdacht auf Phäochromozytom ist die Bestimmung von freien Metanephrinen im Harn notwendig, da diese Tumoren meist große Mengen Noradrenalin produzieren. Die Bestimmung der Metanephrine erfolgt dabei im Urin, der über 24 Stunden gesammelt wurde. Zusätzlich wird meist eine Bestimmung im Blutserum vorgenommen.
Katecholamine in der Therapie[Bearbeiten | Quelltext bearbeiten]
Die Katecholamine Adrenalin, Noradrenalin, Dobutamin stehen auch als Medikamente zur Verfügung. Sie werden in der Intensiv- und Notfallmedizin verabreicht. Indikationen sind unter anderem die Herz-Lungen-Wiederbelebung (Reanimation), Schockzustände und schwere allergische Reaktionen.
Katecholamine sind stark wirksam und werden meist intravenös gegeben. Eine alternative Verabreichungsform bei der Reanimation stellt die endotracheale Gabe von Adrenalin dar. Dies ist dann sinnvoll, wenn ein Endotrachealtubus, aber kein intravenöser Zugang zur Verfügung steht. Die Resorptionsgeschwindigkeit ist vergleichbar, die Dosis muss jedoch angepasst werden. Die endotracheale Applikation ist der intravenösen deutlich unterlegen. So lässt sich die Resorptionsgeschwindigkeit nicht zuverlässig bestimmen, es kann zu Depotbildungen kommen, die nach der Wiederkehr einer spontanen Blutzirkulation noch zu Herzrhythmusstörungen führen. In den 2005er Richtlinien des ERC wurde daher die endobronchiale Gabe nur noch im Ausnahmefall empfohlen (und nicht wie früher als Regelmaßnahme). Seit den Guidelines 2010 wird die endotracheale Gabe in den aktuellen Leitlinien nicht mehr empfohlen. Der Wirkungseintritt ist mit der venösen Gabe zwar vergleichbar, Wirkungsdauer und Wirkdosis sind jedoch schlecht steuerbar. Untersuchungen haben gezeigt, dass der intraossäre Gefäßzugang effektiv, in der Handhabung einfach und häufig ohne Komplikationen zu etablieren ist. Alle gängigen Notfallmedikamente können über einen intraossären Zugang appliziert werden.[1]
Bei der Katecholaminanwendung zur Kreislaufstabilisierung in der Intensivmedizin ist auf eine sehr gleichmäßige Zufuhr in den Körper zu achten, da sonst erhebliche Druck- und Herzfrequenzspitzen, bzw. (bei Unterbrechung der Zufuhr) Blutdruck- und Herzfrequenzabfälle auftreten können. Die gleichmäßig langsame Zufuhr wird üblicherweise mit Spritzenpumpen durchgeführt. Eine invasive Blutdruckmessung über einen arteriellen Zugang und EKG-Überwachung ist unabdingbar, da diese Stoffe ein erhebliches arrhythmogenes Potential haben (d. h. Herzrhythmusstörungen bis hin zum Kammerflimmern auslösen können). Bei der Anwendung kann es zu Herzinfarkten und Hirnblutungen durch zu hohen Blutdruck kommen.
Die Wirksamkeit der Katecholamine beim kardiogenen Schock ist bisher nicht eindeutig belegt. Auch sonst beruht der Einsatz der Katecholamine in der Intensivmedizin meist lediglich auf Erfahrung. Randomisierte Vergleichsstudien fehlen, da die Katecholamine bereits vor der verbreiteten Akzeptanz der Kriterien der wissenschaftlichen, nachweisorientierten Medizin zur Verfügung standen und ihre Anwendung oft als einziger Weg erscheint, das Überleben zu sichern, weshalb sich viele Studienarten aus ethischen Gründen verbieten.
Literatur[Bearbeiten | Quelltext bearbeiten]
- J. W. Daly, B. Witkop: Neuere Untersuchungen über zentral wirkende endogene Amine. In: Angewandte Chemie. Band 75, Nr. 12, 1963, S. 552–572, doi:10.1002/ange.19630751207.
- P. B. Molinoff, J. Axelrod: Biochemistry of catecholamines. In: Annual Review of Biochemistry. Band 40, Nr. 1, 1971, S. 465–500, doi:10.1146/annurev.bi.40.070171.002341.
- U. Trendelenburg, N. Weiner: Catecholamines I und II. Handbook of Experimental Pharmacology 90/I und II. Springer-Verlag, Berlin 1988. ISBN 3-540-18904-1 und 3-540-18904-2.
Weblinks[Bearbeiten | Quelltext bearbeiten]
- Katecholamin. Roche Lexikon Medizin
- Jassal, D’Eustachi/: Catecholamines biosynthesis. reactome.org (englisch)
Einzelnachweise[Bearbeiten | Quelltext bearbeiten]
- ↑ Notfallskript. (Memento des vom 3. April 2017 im Internet Archive) Info: Der Archivlink wurde automatisch eingesetzt und noch nicht geprüft. Bitte prüfe Original- und Archivlink gemäß Anleitung und entferne dann diesen Hinweis. (PDF; 750 kB) Uni Heidelberg, S. 42.