Beatmung
Die Beatmung (oder das Beatmen) ist eine künstliche Lungenventilation. Sie dient der Unterstützung oder dem Ersatz unzureichender oder nicht vorhandener Spontanatmung. Ihre lebenserhaltende Funktion ist zentraler Bestandteil in der Anästhesiologie, der Notfallmedizin und der Intensivmedizin. Die Beatmung erfolgt in der Ersten Hilfe als Atemspende, in der Notfallmedizin oft per Beatmungsbeutel und in der Intensivmedizin mittels Beatmungsgeräten. Bei der maschinellen Beatmung wird unterschieden zwischen der kontrollierten Beatmung und der assistierten Beatmung. Daneben werden Techniken der künstlichen Ventilation in der konservativen Behandlung der Schlafapnoe angewendet, zum Beispiel CPAP-Therapie.
Klinische Anwendung
[Bearbeiten | Quelltext bearbeiten]Beatmung, gegebenenfalls unter zusätzlicher Sauerstoffzufuhr, wird dann angewandt, wenn die Spontanatmung ausfällt (Apnoe) oder insuffizient wird. Dies kann unter anderem in Narkose, bei Vergiftungen, Kreislaufstillständen, neurologischen Erkrankungen oder Kopfverletzungen auftreten, außerdem bei Lähmung der Atemmuskulatur aufgrund von Rückenmarksläsionen oder der Wirkung von Medikamenten. Eine Reihe von Lungenerkrankungen oder Thoraxverletzungen sowie Herzkrankheiten, Schock und Sepsis können ebenfalls eine Beatmung erforderlich machen.
Abhängig von der klinischen Situation kann die Beatmung über wenige Minuten, aber auch über Monate hinweg fortgeführt werden. Während die Rückkehr zur Spontanatmung in der Routine-Narkose selten ein Problem darstellt, ist die Entwöhnung (das sogenannte Weaning) eines Intensivpatienten nach längerer Beatmungsdauer ein schwieriger Prozess, der Tage oder Wochen in Anspruch nehmen kann.
Einige Patienten mit schweren Hirnschäden, Rückenmarksverletzungen oder neurologischen Erkrankungen erlangen die Fähigkeit zur Spontanatmung nicht zurück und bedürfen daher der andauernden Beatmung (Heimbeatmung).
Die Überwachung der Effizienz der Beatmung erfolgt sowohl durch die Beobachtung des Patienten, als auch durch Pulsoximetrie, Blutgasanalyse und Kapnometrie.
Techniken
[Bearbeiten | Quelltext bearbeiten]Über- und Unterdruck-Beatmung
[Bearbeiten | Quelltext bearbeiten]Während der Austausch von Sauerstoff und Kohlendioxid zwischen Blut und Alveolen durch Diffusion stattfindet und keine äußere Anstrengung erfordert, muss die Atemluft durch die Atemwege aktiv dem Gasaustausch zugeführt werden. Bei der Spontanatmung wird in der Pleurahöhle durch die Atemmuskulatur ein Unterdruck erzeugt. Der dabei entstehende Druckunterschied zwischen atmosphärischem Druck und intrathorakalem Druck erzeugt einen Luftstrom.
- Bei der (historischen) Unterdruck-Beatmung mit Eisernen Lungen wird dieser Mechanismus imitiert. Die eiserne Lunge erzeugt einen Unterdruck in einer Kammer, die den Körper umschließt und am Hals abgedichtet wird. Heutzutage findet lediglich die Kürass-Ventilation eine gewisse Anwendung in der Heimbeatmung, dabei wird mittels einer Art Weste ein Unterdruck im Brustkorb erzeugt.
- Alle modernen Techniken der Beatmung sind Überdruck-Beatmungen: Luft wird durch externen Überdruck intermittierend in die Lungen gepresst und nach Erreichen eines gewünschten Atemvolumens oder Druckes passiv wieder ausgeatmet.
Bereits 1955 konnte von Jürgen Stoffregen gezeigt werden, dass bei beiden Verfahren dieselbe transpulmonale Druckdifferenz besteht.
Mund-zu-Mund- und Beutelbeatmung
[Bearbeiten | Quelltext bearbeiten]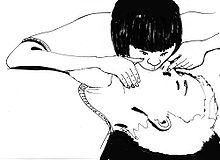
Die einfachste Form der Beatmung ist die Atemspende, die in der Laienreanimation angewandt wird. Hierunter versteht man die Beatmung mit der Ausatemluft des Helfers, also entweder die „Mund-zu-Mund-“ oder „Mund-zu-Nase-Beatmung“. Diese Technik ist jedoch begrenzt, da mit ihr keine mit Sauerstoff angereicherte Luft gegeben werden kann: Nur 16 Prozent Sauerstoffanteil können so erreicht werden; im Vergleich dazu hat Raumluft 21 Prozent Sauerstoff, Beatmungsgeräte können bis zu 100 Prozent Sauerstoff erreichen. Durch den direkten Kontakt mit Körperflüssigkeiten besteht bei der Mund-zu-Mund-Beatmung immer das geringe Risiko der Krankheitsübertragung, dieses kann man durch die Verwendung einer Beatmungshilfe minimieren.

Professionelle Helfer sollten daher zu Hilfsmitteln wie dem Beatmungsbeutel greifen, sofern die Technik beherrscht wird. Ein Beatmungsbeutel besteht aus einer Gesichtsmaske, die über Mund und Nase des Patienten gestülpt wird, um einen dichten Abschluss zu erreichen; einem elastischen, kompressiblen Beutel und einem Ventil, welches den Luftstrom lenkt. Eine Sauerstoffquelle kann an ein Reservoir am Beutel angeschlossen werden, um eine höhere Sauerstoffkonzentration zu erreichen. Diese einfache Technik kann ausreichen, einen ateminsuffizienten oder apnoeischen Patienten über Stunden zu beatmen.
Maschinelle Beatmung mittels mechanischer Ventilatoren
[Bearbeiten | Quelltext bearbeiten]
In der Anästhesiologie und Intensivmedizin werden routinemäßig Beatmungsgeräte benutzt. Diese mechanistischen Ventilatoren ermöglichen eine Vielzahl unterschiedlicher Beatmungsweisen, die von Modi assistierter Spontanatmung (ASB) bis zur vollständig kontrollierten Beatmung reichen. Moderne Geräte erlauben eine kontinuierliche Adaption der Invasivität entsprechend dem Zustand des Patienten.
Bei beatmeten Patienten besteht eine Neigung zum Kollaps von Lungenbläschen (Alveolen) und Entstehen einer Atelektase. Durch Aufrechterhaltung eines gewissen Druckes am Ende der Exspirationsphase eines jeden Beatmungszyklus', positiver endexspiratorischer Druck (PEEP) genannt, wird versucht, die Lungenbläschen weit offenzuhalten. Darüber hinaus kommen Beatmungsverfahren mit PEEP-Modus bei Krankheitsbildern wie beispielsweise Pneumonie, ARDS und Lungenödem zum Einsatz.
Eine besondere Form der intensivmedizinischen Beatmung stellt die Hochfrequenzoszillationsventilation (HFOV) dar, eine auch (hochfrequente) Jetbeatmung[1] genannte Hochfrequenzbeatmung. Hierbei wird in einem continuous-flow-System ein kontinuierlicher Blähdruck erzeugt, der auch ein Offenhalten der Alveolen ermöglicht. Dieses Verfahren kommt insbesondere bei hypoxämischem Lungenversagen (ARDS) zur Anwendung.
Die sogenannte Eiserne Lunge spielt in der modernen Medizin keine Rolle mehr.
Nichtinvasive Beatmung (NIV)
[Bearbeiten | Quelltext bearbeiten]Als Alternative zur Intubation (und somit zur „invasiven“ Beatmung) kann unter bestimmten Voraussetzungen eine nichtinvasive Beatmung (englisch non-invasive ventilation, NIV) eingesetzt werden.[2][3][4] Darunter wird eine meist automatische (maschinelle) Beatmung über Gesichtsmasken, Mund-Nasen-Masken oder Beatmungshelme verstanden, bei der keine künstlichen Atemwege wie Endotrachealtubus oder Trachealkanüle als Schläuche in den Körper eingeführt werden und bei der auf eine Sedierung weitgehend (falls die erhebliche zusätzliche psychische Belastung vor allem bei Beginn einer NIV dies zulässt) verzichtet werden kann, wobei Nachteile der invasiven Beatmung (z. B. Infektionen bei immunsupprimierten Patienten) vermieden werden sollen.[4]:S. 308–311 und 313
Nichtinvasive Beatmungsformen setzen eine möglichst luftdichte Verbindung zwischen Beatmungsgerät und Luftwegen voraus, sodass je nach Patient verschiedene Gesichtsmasken, Mund/Nase-Masken, Nasenmasken (bei geschlossenem Mund) oder Ganzkopfhelme eingesetzt werden. Auch auf der Intensivstation kommen dabei Einstellungen des Beatmungsgeräts zum Einsatz, die eine vorhandene Spontanatmung unterstützen können (meist eine druckunterstützte Beatmung wie etwa Proportional Assist Ventilation).[4]:S. 310 f.
Anwendungsgebiete
[Bearbeiten | Quelltext bearbeiten]Die nichtinvasive Beatmung, ursprünglich entwickelt in der internistischen Intensivmedizin zur Behandlung von Patienten mit chronischer Atemwegsobstruktion (COPD),[5] wird eingesetzt bei akuter Atemnot durch Verschlechterung einer bestehenden COPD, bei mit erhöhtem Kohlenstoffdioxid im Blut einhergehendem Lungenödem (wobei sie insbesondere bei kardiogenem Lungenödem mit akuter hypoxämischer respiratorischer Insuffizienz die Hämodynamik stabilisieren kann), Lungenentzündung, Asthma sowie bei der Behandlung einer respiratorischen Insuffizienz (vor allem zur Verminderung der Atemarbeit beim Versagen der Atemmuskulatur sowie bei akuter hypoxämischer respiratorischer Insuffizienz nach großen chirurgischen Eingriffen, aber auch zur Wiedereröffnung und zur Stabilisierung von atelektatischen Lungengebieten beim hypoxischen bzw. hypoxämischen Lungenversagen) im Rahmen einer Intensivbehandlung, wobei bei ausgeprägter Atelektasenbildung (und intrapulmonalem Rechts-links-Shunt) die Effektivität begrenzt ist. Durch den rechtzeitigen Einsatz der nichtinvasiven Beatmung (als Therapieversuch – über ein bis zwei Stunden – immer gerechtfertigt, wenn keine Kontraindikationen vorliegen) kann das Einführen eines Beatmungsschlauches in die Luftröhre vermieden werden. Somit ist die NIV auch bei der Entwöhnung von einer invasiven Beatmung und zur Vermeidung einer erneuten Intubation geeignet.[4]:S. 308–310 und 312 f.
Zudem existieren auch Anwendungen der nichtinvasiven Beatmung im Bereich der Heimbeatmung. Die CPAP-Therapie z. B. beim Schlafapnoe-Syndrom kann im weitesten Sinne auch zur NIV gezählt werden, wobei technisch die CPAP nur eine passive Aufrechterhaltung eines Überdruckes in der Ausatmungsphase darstellt. Eine Beatmung im Sinne einer aktiven Unterstützung der Einatmung ist CPAP nicht.
Für die außerklinische Notfallbehandlung von Schwerverletzten mit unzureichender Sauerstoffsättigung des Blutes wird eher eine invasive Beatmung unter Narkose empfohlen, da damit eine bessere Abschirmung des Patienten vor Schmerz und Stress gewährleistet ist.[4]:S. 313
Gegenanzeigen
[Bearbeiten | Quelltext bearbeiten]Die NIV darf nicht angewendet werden bei fehlender Spontanatmung, Verlegung der Atemwege, Blutungen im Magen-Darm-Trakt, Darmverschluss und beim nicht durch Hyperkapnie bedingten Koma.[4]:S. 313 f.
Vor- und Nachteile
[Bearbeiten | Quelltext bearbeiten]Wie aus der Tabelle zu entnehmen ist, besteht der Vorteil der NIV darin, dass keine Schläuche in die Atemwege eingeführt werden müssen und dadurch Komplikationen wie insbesondere die Lungenentzündung verringert werden. In mehreren Studien konnte gezeigt werden, dass durch den Einsatz der nicht-invasiven Beatmung eine im Vergleich zum Gesamtkollektiv niedrigere Mortalität erreicht und die Rate von Intubation und Beatmung gesenkt werden kann.[6] Als Hauptnachteil der NIV ist der fehlende Schutz der Lungen vor Magensaftaspiration zu nennen, weshalb die NIV bei Patienten mit Aspirationsrisiko nicht eingesetzt werden sollte.
| Komplikationen/Besonderheiten | invasive Beatmung (z. B. Intubation) | nichtinvasive Beatmung (NIV) |
|---|---|---|
| beatmungsbedingte Lungenentzündung | Anstieg des Risikos ab dem 3. – 4. Tag der Beatmung | selten |
| schlauchbedingte zusätzliche Atemarbeit | ja (während Spontanatmung und im Falle unzureichender Tubuskompensation) | nein |
| Schäden an der Luftröhre oder Kehlkopf | ja | nein |
| Beruhigungsmedikament | häufig notwendig | selten notwendig |
| zeitweise Pausierung | selten möglich | häufig möglich |
| Essen und Trinken | kaum möglich (nur bei Tracheostoma) | ja |
| Sprechen | nein | ja |
| Sitzen | selten möglich | ja |
| Entwöhnungsprobleme | 10–20 % | keine |
| Zugang zu den Atemwegen | direkt | erschwert |
| Druckstellen im Gesicht | nein | gelegentlich |
| CO2-Rückatmung | nein | selten |
| Entweichen von Beatmungsluft | kaum | meist vorhanden |
| Luftschlucken | kaum | gelegentlich |
Tabelle angepasst nach[7]
Technik und Anwendung
[Bearbeiten | Quelltext bearbeiten]Bei einer akuten Verschlechterung einer COPD oder Asthma besteht meistens eine Überforderung der Atmungsmuskulatur durch zu hohe Widerstände beim Einatmen. Daher sollte mit NIV die Einatmung aktiv unterstützt werden. Eine nichtinvasive Beatmung lässt sich im Allgemeinen mit jedem modernen Beatmungsgerät durchführen.[4]:S. 310 f. Die Druckunterstützung in der Einatmungsphase sollte am Beatmungsgerät so eingestellt werden, dass der Gesamt-Einatmungsdruck in den Luftwegen 15–25 (bzw. der Unterstützungsdruck 5 bis 8) cmH20 beträgt. In der Ausatmungsphase sollte ein Druck zwischen 3 und 9[4]:S. 311 cmH20 (PEEP) gehalten werden. Dadurch wird der Patient bei der Einatmung unterstützt und der durch die Erkrankung vorhandene intrinsische PEEP kompensiert.[7]
Bei einer akuten Verschlechterung der Atmungsfunktion durch ein Lungenödem oder Lungenentzündung werden die Lungenbläschen nicht mehr belüftet und fallen zusammen. Deshalb sollte bei der NIV ein Druck zwischen 10 und 15 cm H20 in der Ausatmungsphase (PEEP) gehalten werden, um die Lungenbläschen zu eröffnen bzw. offen zu halten. Eine Druckunterstützung bei der Einatmung ist nur dann notwendig, wenn es sekundär zu einer Erschöpfung der Atemmuskulatur kommt.[7]
Für Intensivstationen und spezialisierte Pflegeheime stehen verschiedene Beatmungsgeräte mit NIV-Funktion zur Verfügung. Für den Einsatz von NIV außerhalb des Krankenhauses im Rettungsdienst stehen bisher nur einzelne spezielle Beatmungsgeräte zur Verfügung: Dies sind z. B. Dräger Oxylog 2000+/3000, Weinmann Medumat Transport, Cardinal Health LTV 1200.[8]
High-Flow-Systeme, Nasale High-Flow-Sauerstofftherapie (NHF)
[Bearbeiten | Quelltext bearbeiten]Als reines CPAP-System ohne die Möglichkeit zur Druckunterstützung existieren high-flow-Systeme die über einen hohen Gasfluss einen PEEP erzeugen (z. B. Fa. Vygon CPAP Boussignac Ventil).[9] In ähnlicher Weise kann, wenn die NIV nicht toleriert oder sie wegen anatomischer Besonderheiten nicht adäquat durchführbar ist, bevor auf eine invasive Beatmung übergegangen werden muss, die Anwendung einer nasalen (über eine Nasenbrille applizierten) High-Flow-Sauerstofftherapie (NHF) mit 40 bis 60 Liter Sauerstoff/Minute (statt konventionell 2 bis 12 l/min) versucht werden (bei gebessertem Zustand des Patienten wird eine Reduktion auf maximal 20 l/min empfohlen). Die NHF stellt somit sowohl eine Alternative zur NIV als auch zur konventionellen Sauerstofftherapie dar. Vor allem für den Einsatz der NHF-Sauerstofftherapie beim hypoxischen Lungenversagen nach operativen Eingriffen liegen klinische Studienergebnisse vor und Therapieversuche mit diesem Verfahren werden hierbei empfohlen (Gemäß der Leitlinie von 2015 bei mildem bis moderatem Lungenversagen sowie alternativ zur NIV bei akuter hypoxämischer respiratorischer Insuffizienz bei Patienten nach herzchirurgischen Eingriffen und bei immunsupprimierten Patienten). An wirksamen Mechanismen werden die erhöhte Sauerstoffkonzentration in der Einatemluft, ein Auswaschen von Kohlendioxid aus den anatomischen Totraum, eine Wiedereröffnung (Rekrutierung) atelektatischer Lungenbezirke durch kontinuierlichen Atemwegsdruck sowie die Erwärmung und Befeuchtung des verabreichten Atemgases diskutiert.[4]:S. 308 f. und 314[10]
Sichern der Atemwege
[Bearbeiten | Quelltext bearbeiten]
Mechanische Beatmung kann nur dann erfolgreich und sicher erfolgen, wenn die Atemwege des Patienten offengehalten (gesichert) werden und wenn die Luft ungehindert in die Lungen und wieder heraus strömen kann. Außerdem müssen Leckagen vermieden (oder durch einen höheren Atemgasfluss kompensiert[11]) werden, damit Luftstrom und Druckverhältnisse den eingestellten Werten entsprechen.
Ein weiteres Risiko ist die Aspiration, bei der Mageninhalt über die Speiseröhre (Ösophagus) und Luftröhre (Trachea) in die Lungen gelangt. Durch Verlegung der Luftwege oder durch den Säuregehalt des Mageninhalts kann es zu schweren Beeinträchtigungen der Lungenfunktion bis zum ARDS kommen.
Maßnahmen zur Atemwegssicherung hängen von der Situation des individuellen Patienten ab, den wirksamsten Schutz bietet allerdings die endotracheale Intubation. Alternativen sind supraglottische Atemwegshilfen, die oberhalb der Stimmritze (Glottis) zu liegen kommen. Verfügbar sind Larynxmaske, Larynxtubus und Combitubus, sie werden oft bei der schwierigen oder nicht möglichen Intubation als Alternative eingesetzt. Die nicht-invasive Beatmung erfolgt über eine Maske oder einen speziellen Helm.
Die Tracheotomie (Luftröhrenschnitt) bezeichnet einen chirurgischen Eingriff, bei dem durch die Halsweichteile ein Zugang zur Luftröhre geschaffen wird. Indikationen zur Tracheotomie können die Notwendigkeit einer Langzeitbeatmung, neurologische Erkrankungen mit Störungen des Schluckreflexes, Strahlenbehandlung am Kopf oder Hals oder Kehlkopflähmungen sein.
Beatmungsinduzierte Lungenschäden und lungenprotektive Beatmung
[Bearbeiten | Quelltext bearbeiten]Im Allgemeinen wird die Prognose des Beatmungspatienten von der zugrundeliegenden Erkrankung und deren Ansprechen auf die Therapie bestimmt. Aber auch die Beatmung selbst kann ernsthafte Probleme verursachen, die ihrerseits den Aufenthalt auf einer Intensivstation verlängern und manchmal zu bleibenden Schäden oder gar zum Tod führen können. Daher wird die Beatmungstechnik darauf hin ausgerichtet, diese Beatmungsschäden zu verhindern. Dazu gehört unter anderem, die Beatmungsdauer so kurz wie möglich zu halten.
Infektiöse Komplikationen, hier besonders Pneumonien, treten gehäuft bei Patienten auf, die länger als einige Tage beatmet bleiben. Die endotracheale Intubation unterläuft die natürlichen Abwehrmechanismen gegen Lungeninfektionen, insbesondere den Prozess der „mukozilliären Clearance“. Dieser kontinuierliche Transport von Sekreten aus den Lungen in die oberen Luftwege dient der Abfuhr von Bakterien und Fremdkörpern. Die intubationsbedingte Ausschaltung dieses Mechanismus gilt als Hauptfaktor bei der Entstehung von Pneumonien.
Es gibt Hinweise darauf, dass Sauerstoff in höheren Konzentrationen (> 40 %) auf Dauer selbst zu Schäden am Lungengewebe beatmeter Patienten führen kann. Daher empfiehlt es sich, die niedrigste angemessene Sauerstoff-Konzentration einzustellen. Allerdings kann bei Patienten mit schweren Störungen des pulmonalen Gasaustausches eine hohe Sauerstoffkonzentration überlebensnotwendig sein.
Die meisten Beatmungsformen gründen auf der Anwendung von Überdruck auf die Lungen. Das Gewebe erkrankter Lungen kann durch die dabei entstehende mechanische Belastung (Überdehnung, Scherkräfte, zu hohe Spitzendrücke, zu niedriger PEEP, zu hohe Beatmungsvolumina) sowie durch entzündliche Prozesse zusätzlich geschädigt werden. Die dadurch verursachte Verschlechterung des pulmonalen Gasaustauschs kann dann wiederum eine noch aggressivere Beatmung erfordern.
„Lungenprotektive Beatmung“ ist ein Sammelbegriff für Strategien zur Minimierung der beatmungsinduzierten Lungenschäden. Viele von ihnen basieren auf Ventilatoreinstellungen zur Vermeidung von Überdehnung und zyklischem Kollabieren der Lungen.
Grundlagen der maschinellen Beatmung
[Bearbeiten | Quelltext bearbeiten]Grundsätzlich wird unterschieden zwischen der kontrollierten (mandatorischen) Beatmung (CMV), bei der die Atemarbeit des Patienten vollständig übernommen wird, und der unterstützten (augmentierten) Spontanatmung, bei der Atemfrequenz und Atemtiefe, also das Atemhubvolumen (Tidalvolumen, VT), durch den Patienten kontrolliert werden.
Die mandatorische Ventilation (MV) lässt sich in volumengesteuerte mechanische Ventilation, druckkontrollierte mechanische Ventilation und demandatorische mechanische Ventilation unterteilen, die sich durch unterschiedliche inspiratorische und exspiratorische Steuerungen unterscheiden:
- Bei der Volumensteuerung wird festgelegt, wie viel Luft der Patient einatmet und die Abgabe dieses vorgewählten Volumens beendet die Inspiration. Es resultieren Druckverhältnisse in der Lunge, die sich aus deren Zustand und dem eingeatmeten Volumen ergeben. Beatmungsformen sind beispielsweise CMV-Beatmung (kontrollierte Beatmung) und (S)IMV.
- Drucksteuerung: Die druckkontrollierte Ventilation legt fest, wie viel Druck in der Lunge vorherrschen darf und ordnet das Atemzugvolumen unter. Das Erreichen des vorgewählten Drucks beendet hier die Inspiration. Das heißt, der maximale Druck in der Lunge ist konstant, während das Volumen variiert. Auch diese Form lässt sich mit CMV und SIMV festlegen.
- Demandatorische Ventilation ist eine Mischform der beiden vorgenannten, es lässt sich sowohl das einzuatmende Volumen als auch eine Druckgrenze festlegen. Bei dieser Form besteht Volumeninkonstanz; Eigenventilation des Patienten ist möglich aber nicht zwingend. Als bevorzugte Beatmungsform hat sich BiPAP/BIPAP durchgesetzt. Je nach Hersteller des Beatmungsgerätes wird BiPAP auch als Bi-Vent, BiLevel oder BIPHASE bezeichnet.
- Flowsteuerung: Das Unterschreiten eines vorgegebenen Inspirationsflows beendet die Inspiration.
- Zeitsteuerung: Nach Ablauf einer vorgewählten Zeit wird die Inspiration bzw. Exspiration beendet.
- Patiententrigger: Nach Erkennen eines spontanen Einatemversuchs des Patienten wird die Exspiration beendet.[12]
Augmentierte Spontanatmung kann man in CPAP, Druckunterstützung und proportionaler Druckunterstützung finden.
- CPAP bietet keine Atemassistenz. Der Patient muss selbständig atmen, es wird ihm nur ein Druck im Beatmungssystem zur Verfügung gestellt, an dem er sich bedienen kann. Durch den konstant positiven Atemwegsdruck kann jedoch die Gasaustauschoberfläche in der Lunge des spontan atmenden Patienten erhöht werden.[13]
- Druckunterstützung gibt Assistenz bei der Atmung. Diese Hilfestellung ist konstant, also bei jedem Atemzug im gleichen Maße vorhanden. ASB ist die Methode der Wahl. Die proportionale Druckunterstützung (PAV) ist eine adaptierte Atemassistenz, richtet sich in der Unterstützung nach dem Patienten und ist inkonstant, also bei jedem Atemzug unterschiedlich.
Intermittierende mandatorische Ventilation ist die Mischform von mandatorischer und augmentierter Ventilation. Der Beatmete kontrolliert Frequenz und Atemtiefe. In aller Regel erfolgt die Atemunterstützung durch ASB.
Nomenklatur der maschinellen Beatmung und Atmungsunterstützung
[Bearbeiten | Quelltext bearbeiten]Aufgrund einer fehlenden Standardisierung auf dem Gebiet der maschinellen Beatmung und der hohen Anzahl von Anbietern sind diverse Bezeichnungen für Beatmungsformen entstanden. Diese Bezeichnungen beziehen sich zum Teil auf identische Beatmungsformen. Sie können jedoch auch von Hersteller zu Hersteller unterschiedliche Ausprägung und Bedeutung haben. Folgende Aufzählung ist nicht abschließend:
- AC (VC/PC) Assist Control
- AF Auto Flow
- ALV Adaptive Lung Ventilation – automatische atemzugweise Anpassung von Atemzugvolumen, Frequenz und Inspirations- zu Expirationsverhältnis[14]
- APCV Assistierte Pressure Controlled Ventilation – druckkontrollierte, vollständig mechanische Ventilation
- APRV Airway Pressure Release Ventilation
- ASB Assisted Spontaneous Breathing – unterstützte Spontanatmung
- ASV
- Adaptive Support Ventilation – Closed-Loop-Beatmung, eine Weiterentwicklung von MMV
- Adaptive Servoventilation – eine nichtinvasive Beatmung bei zentralem Schlaf-Apnoe-Syndrom
- ATC Automatic Tube Compensation – Automatische Tubuskompensation
- BiPAP
- BiPAP (+ASB / +PS) Biphasic Positive Airway Pressure – zweiphasische positive Atem-Druckunterstützung
- BiPAP (+ASB) Bilevel Positive Airway Pressure – zweiphasische positive Atem-Druckunterstützung bei der NIV
- BiLevel (+ASB) Bilevel Positive Airway Pressure – zweiphasische positive Atem-Druckunterstützung
- CCSV - Chest Compression Synchronized Ventilation
- CMV
- CPAP (SPN, +ASB / +PS) Continuous Positive Airway Pressure – kontinuierlicher positiver Atemwegsdruck
- CPPV Continuous Positive Pressure Ventilation – kontinuierliche Überdruckbeatmung
- EPAP Expiratory Positive Airway Pressure – positiver exspiratorischer Atemwegsdruck
- Hochfrequenzbeatmung
- HFPPV High Frequency Positive Pressure Ventilation – Hochfrequenzüberdruckbeatmun
- HFOV High Frequency Oscillatory Ventilation – Hochfrequenzbeatmung
- HFPV High Frequency Percussive Ventilation
- HFV High Frequency Ventilation – Hochfrequenzbeatmung
- IPV Intrapulmonary Percussive Ventilation – Hochfrequente offene Überdruckbeatmung, invasiv, noninvasiv
- ILV Independent Lung Ventilation – seitengetrennte Überdruckbeatmung
- IMV Intermittent Mandatory Ventilation – intermittierende Totalsubstitution einzelner Atemzüge[16]
- IPAP
- IPPV Intermittent Positive Pressure Ventilation – intermittierende Überdruckbeatmung
- IRV Inversed Ratio Ventilation – Beatmung mit umgekehrten Atemphasen / mit umgekehrtem Zeit-Verhältnis
- LFPPV Low Frequency Positive Pressure Ventilation – Niedrigfrequenzüberdruckbeatmung[17]
- Man (Spon) manuelle Beatmung
- MMV (VC + AF) Mandatory Minute Volume – vorgegebenes maschinelles Minutenvolumen
- NIV Noninvasive Ventilation - nichtinvasive Beatmung
- NPPV Noninvasive Positive Pressure Ventilation – nichtinvasive Überdruckbeatmung
- NPV Negative Pressure Ventilation (Negative Druckbeatmung, Unterdruckbeatmung); z. B. bei der Küraß-Methode
- PAV Proportional Assist Ventilation – proportional druckunterstützte Beatmung
- PC Pressure Control – druckkontrollierte, vollständig mechanische Ventilation
- PCMV (P-CMV) Pressure Controlled Mandatory Ventilation – druckkontrollierte, vollständig mechanische Ventilation
- PLBV – Pursed Lip Breathing Ventilation[18]
- PCV Pressure Controlled Ventilation – druckkontrollierte, vollständig mechanische Ventilation
- aPCV Assisted Pressure Control Ventilation – Assistierte druckkontrollierte Beatmung
- PEEP Positive Endexpiratory Pressure – positiver endexspiratorischer Druck
- PNPV Positive Negative Pressure Ventilation – Wechseldruckbeatmung
- PPS Proportional Pressure Support – proportional druckunterstützte Beatmung (Draeger), siehe auch PAV
- PRVC (+ASB / +PS) Pressure Regulated Volume Controlled – Druckgeregelte volumenkontrollierte Beatmung (Weinmann), siehe bei Fa. Draeger = Autoflow
- PS Pressure Support
- PSV Pressure Support Ventilation – Druckunterstützte Spontanatmung, siehe auch ASB
- S-CPPV Synchronized Continuous Positive Pressure Ventilation – synchronisierte kontinuierliche Überdruckbeatmung
- S-IPPV Synchronized Intermittent Positive Pressure Ventilation – synchronisierte intermittierende Überdruckbeatmung
- SIMV (VC/PC +ASB / + PS) Synchronized Intermittent Mandatory Ventilation – synchronisierte intermittierende maschinelle Beatmung
- SPN (+PPS / +CPAP) Spontan Atmung
- VCMV (V-CMV) Volume Controlled Mandatory Ventilation – volumenkontrollierte, vollständig mechanische Ventilation
- VCV Volume Controlled Ventilation – volumenkontrollierte, vollständig mechanische Ventilation
- ZAP Zero Airway Pressure – Spontanatmung unter Atmosphärendruck
Beatmungsparameter
[Bearbeiten | Quelltext bearbeiten]Die Einstellung der Beatmungsparameter erfolgt ausgehend von Größe, Gewicht und klinischem Zustand des Patienten und wird anhand von Klinik, Vitalparametern, Blutgasanalysen, Pulsoximetrie und Kapnometrie validiert.
Die wichtigsten und mittels Monitoring zu überwachenden[19] Beatmungsparameter sind unter anderem:
Sauerstoffkonzentration
[Bearbeiten | Quelltext bearbeiten]Die Sauerstoffkonzentration ist (abhängig vom Hersteller) in Grenzen von 21 % bis 100 % am Gasgemisch einstellbar. Sie wird sowohl in Prozent als auch als FiO2, der inspiratorischen Sauerstoff-Fraktion (Dezimalwert), angegeben. Eine Beatmung mit 100 % Sauerstoff (FiO2[20] = 1,0) wird beispielsweise bei lebensbedrohlichen Zuständen, bei der Präoxygenierung vor einer Intubation oder vor endotrachealem Absaugen des Patienten vorgenommen.
Atemfrequenz
[Bearbeiten | Quelltext bearbeiten]Die Atemfrequenz beschreibt die Anzahl der applizierten Beatmungszyklen pro Minute, übliche Vorgaben liegen zwischen 8 und 30/min. Speziell für die Neonatologie entwickelte Geräte erreichen weitaus höhere Beatmungsfrequenzen. Der Einstellbereich liegt hier üblicherweise bei 8 bis 150/min.
Die Atemfrequenz kann auf einen Absolutwert oder auf einen Minimalwert eingestellt werden. Die Einstellung auf einen Minimalwert wird verwendet, um eine assistierte Beatmung durchzuführen.
Tidalvolumen
[Bearbeiten | Quelltext bearbeiten]Das Tidalvolumen (VT) entspricht dem Luftvolumen pro Atemzug, dem Atemzugvolumen (AZV), und ist das eingestellte Volumen, das pro Atemhub appliziert werden soll. Das Tidalvolumen der selbstständigen Spontanatmung beträgt beim Erwachsenen etwa 0,5 l. Bei der volumengesteuerten Beatmung (VCV) kann dieser Wert genau auf den Patienten eingestellt werden, man kann sich hierbei an die Faustformel von 7–8 ml pro Kilogramm idealem Körpergewicht halten. Dieser Parameter ist der wichtigste Parameter bei volumenabhängiger Beatmung.
Atemminutenvolumen
[Bearbeiten | Quelltext bearbeiten]Das Atemminutenvolumen gibt das Volumen an, das pro Minute (als Minutenvolumen, MV) bei der Beatmung appliziert wird. Es wird meist in l/min angegeben, hängt stark von der gewählten Beatmungsform ab und muss an die Bedürfnisse des Patienten angepasst sein.
- ,
hierbei ist die Atemfrequenz.
Inspirationsflow (Flow)
[Bearbeiten | Quelltext bearbeiten]Der Flow ist der Wert für die Menge des in den Patienten einfließenden Gases bezogen auf die Zeit. Ein hoher Flow sorgt also für eine schnelle Belüftung, ein niedriger für eine bessere Verteilung der Atemgase in der Lunge. Der Inspirationsflow kann konstant, abnehmend (dezelerierend) oder zunehmend (akzelerierend) sein. Vorteile dieser unterschiedlichen Flowformen werden seit 40 Jahren sehr kontrovers diskutiert.
Maximaler Inspirationsdruck
[Bearbeiten | Quelltext bearbeiten]Bei der volumengesteuerten Beatmung mit konstantem Flow ergibt sich ein kurzfristiger Spitzendruck, der in der Plateauphase (inspiratory hold) auf den sogenannten Plateaudruck abfällt. Die inspiratorischen Beatmungsdrücke sind bei der volumengesteuerten Beatmung ein Freiheitsgrad und abhängig von Tidalvolumen, Widerstand (Resistance) und Dehnbarkeit (Compliance) der Lunge.
Der eingestellte Druck (P max) wird bei der druckgesteuerten Beatmung durch einen hohen Flow am Anfang der Inspirationsphase rasch erreicht, dann nimmt der Flow wieder ab. Es kann nachfolgend so lange Beatmungsgasgemisch vom Gerät zugeführt werden, bis die Inspirationszeit abgelaufen ist. Hier ist das Tidalvolumen der Freiheitsgrad. Der Flow wird bei dieser Form als dezelerierender (langsamer werdender) Flow bezeichnet.
Adjuvante Maßnahmen und Therapien (Beispiele)
[Bearbeiten | Quelltext bearbeiten]- Lagerungsdrainagen
- Endotracheales bzw. bronchoskopisches Absaugen
- Physiotherapie (Atemgymnastik bzw. Atemphysiotherapie; siehe Pneumologische Rehabilitation#Einzelne Maßnahmen)
- Bauchlagerung
- Atemgaskonditionierung
- Minitracheotomie
- Extrakorporale Membranoxygenierung
- pECLA – Pumpenlose extrakorporale Membranoxygenation
- Flüssigkeitsbeatmung (engl. liquid ventilation)
- Seitengetrennte Beatmung (independent lung Ventilation); siehe Endotracheale Intubation
Geschichte
[Bearbeiten | Quelltext bearbeiten]

Frühe Beschreibungen verschiedener Maßnahmen zur Beatmung von Menschen finden sich bei Hippokrates, Avicenna und Paracelsus. Aus dem 1. Jahrhundert v. Chr. berichten in Rom wirkende Ärzte (Asklepiades von Bithynien) sogar von einer Tracheotomie. Im 16. Jahrhundert hatte Vesal bei Versuchstieren mit eröffnetem Brustkorb über die Luftröhre die Tiere eine Weile (endotracheal) beatmen und am Leben halten können.[21] 1763 wandte Smellie ein flexibles Metallröhrchen zur Intubation der Trachea an, Fothergill nahm einen Blasebalg zu Hilfe. Im 18. Jahrhundert soll laut Mayrhofer[22] die intratracheale Insufflation bei Menschen als Maßnahme zur Wiederbelebung von Ertrunkenen und Erstickten empfohlen worden sein.[23] 1876 wurde die erste Eiserne Lunge gebaut, die bis weit ins 20. Jahrhundert hinein von großer Bedeutung sein sollte. Um 1900 entstand die Laryngoskopie und bereitete den Weg für die heute übliche endotracheale Intubation.[24] Der Chirurg Rudolph Matás hatte 1900 eine Modifikation des so genannten Fell-O’Dwyer-Apparats entwickelt, mit der eine Narkose mit künstlicher Beatmung möglich war. Im Jahr 1905 entwickelte Franz Kuhn, nachdem er die endotracheale Narkose systematisch ausgearbeitet hatte, eine Apparatur zur Überdruckbeatmung.[25] Seit 1908 wurde der Pulmotor vertrieben und verwendet. Bis etwa Mitte des 20. Jahrhunderts wurde die Rückendruck-Armzug-Methode angewendet. Um diese Zeit entstanden die ersten maschinellen Respiratoren der Firmen Puritan Bennett, Bird, Blease, Dräger, Engström, Emerson usw. Ab Ende der 1980er Jahre wurden Geräte[26] entwickelt, die auch den Ansprüchen einer modernen Beatmung von Neu- und sogar Frühgeborenen gerecht wurden.
Literatur
[Bearbeiten | Quelltext bearbeiten]- F. Bremer: 1×1 der Beatmung. 4. Auflage. Lehmanns Media, Berlin 2014, ISBN 978-3-86541-577-6.
- Harald Keifert: Das Beatmungsbuch. Invasive Beatmung in Theorie und Praxis. 4. Auflage. WK-Fachbücher, Elchingen 2007, ISBN 978-3-9811420-0-6.
- Peter Lawin, Klaus Peter, Ralf Scherer (Hrsg.): Maschinelle Beatmung: gestern – heute – morgen. Symposium in Münster. Georg Thieme Verlag, Stuttgart / New York 1984 (= INA. Band 48).
- Walied Abdulla: Interdisziplinäre Intensivmedizin. Urban & Fischer, München u. a. 1999, ISBN 3-437-41410-0, S. 5–12.
- R. Larsen, Thomas Ziegenfuß: Beatmung. Grundlagen und Praxis. 2. Auflage. Springer, Heidelberg 1999, ISBN 3-540-65436-4.
- Wolfgang Oczenski, Alois Werba, Harald Andel: Atmen – Atemhilfen. Atemphysiologie und Beatmungstechnik. 6. Auflage. Thieme, Stuttgart 2003, ISBN 3-13-137696-1.
- Eckhard Müller: Beatmung. Wissenschaftliche Grundlagen, aktuelle Konzepte, Perspektiven Thieme, Stuttgart 2000, ISBN 3-13-110241-1.
- H. Becker, B. Schönhofer, H. Burchardi: Nicht-invasive Beatmung. Thieme, Stuttgart 2002, ISBN 3-13-137851-4.
- S. Schäfer, F. Kirsch, G. Scheuermann, R. Wagner: Fachpflege Beatmung. Elsevier, München 2005, ISBN 3-437-25182-1.
- Martin Bachmann: Beatmung. Jörg Braun, Roland Preuss (Hrsg.): Klinikleitfaden Intensivmedizin. 9. Auflage. Elsevier, München 2016, ISBN 978-3-437-23763-8, S. 95–130.
- Ernst Bahns: Mit dem Pulmotor fing es an. Die Geschichte der maschinellen Beatmung. Drägerwerk, Lübeck 2014.
Weblinks
[Bearbeiten | Quelltext bearbeiten]- Informationen bei emedicine.com (engl.)
- Ein Simulator, welcher kontrollierte Beatmungsformen auf einem Respirator zu trainieren ermöglicht.
Einzelnachweise
[Bearbeiten | Quelltext bearbeiten]- ↑ Vgl. etwa M. G. Rockemann, M. Doehn: Gewinnung endexspiratoricher Luft für die Kapnographie bei hochfrequenter Jetbeatmung. In: Anästhesie Intensivtherapie Notfallmedizin. Band 20, Nr. 2, 1985, S. 95–97.
- ↑ Nichtinvasive Beatmung als Therapie der akuten respiratorischen Insuffizienz. Hrsg. von der Deutschen Gesellschaft für Pneumologie und Beatmungsmedizin. In: AWMF online. 2015.
- ↑ AWMF: S3-Leitlinie Invasive Beatmung und Einsatz extrakorporaler Verfahren bei akuter respiratorischer Insuffizienz. (Dezember) 2017, Kapitel 2 (Indikationen zur invasiven Beatmung).
- ↑ a b c d e f g h i Rolf Dembinski: Nichtinvasive Beatmungsformen. In: Anästhesiologie & Intensivmedizin. Band 60, Nr. 6. Aktiv Druck & Verlag, Juni 2019, S. 308–315, doi:10.19224/ai2019.308 (ai-online.info [PDF; 189 kB; abgerufen am 4. April 2020]).
- ↑ S. Nava und andere: Noninvasive mechanical ventilation in the weaning of patients with respiratory failure due to chronic obstruktive pulmonary disease. A randomised, controlled trial. In: Annals of Internal Medicine. Band 128, 1998, S. 721–728.
- ↑ J. V. Peter und andere: Noninvasive ventilation in acute respiratory failure – a meta-analysis update. In: Critical Care Medicine. Band 30, 2002, S. 555–562.
- ↑ a b c S3-Leitlinien: Nichtinvasive Beatmung als Therapie der akuten respiratorischen Insuffizienz Stand 2008 (awmf.org).
- ↑ Asthma bronchiale und chronisch obstruktive Lungenerkrankung mit akuter Exazerbation. In: Der Anaesthesist. Band 58, Nr. 6, Juni 2009, S. 611–622, doi:10.1007/s00101-009-1536-x.
- ↑ P. Kruska, T. Kerner: Akute respiratorische Insuffizienz – Präklinische Therapie obstruktiver Ventilationsstörungen. In: Anästhesiologie, Intensivmedizin, Notfallmedizin, Schmerztherapie. 46, 2011, S. 726–733, doi:10.1055/s-0031-1297179.
- ↑ O. Roca u. a.: Current evidence for the effectiveness of heated and humidified high flow nasal cannula supportive therapy in adult patients with respiratory failure. In: Critical Care. Band 20, 2016, Art.-Nr. 109, doi:10.1186/s13054-016-1263-z.
- ↑ Ernst Bahns: Mit dem Pulmotor fing es an. Die Geschichte der maschinellen Beatmung. Drägerwerk, Lübeck 2014, S. 66 f. (Neue Beatmungstechnik mit EV-A).
- ↑ M. Baum: Technische Grundlagen der Beatmung. In: J. Kilian, H. Benzer, F. W. Ahnefeld (Hrsg.): Grundzüge der Beatmung. Springer, Berlin u. a. 1991, ISBN 3-540-53078-9, 2., unveränderte Auflage, ebenda 1994, ISBN 3-540-57904-4, S. 185–200; hier: S. 189–198.
- ↑ D. Weismann: Formen der Beatmung. In: J. Kilian, H. Benzer, F. W. Ahnefeld (Hrsg.): Grundzüge der Beatmung. Springer, Berlin u. a. 1991, ISBN 3-540-53078-9, 2., unveränderte Auflage, ebenda 1994, ISBN 3-540-57904-4, S. 201–211, hier: S. 203–205.
- ↑ N. Weiler, B. Eberle, F. Latorre, S. v. Paczynski, W. Heinrich: Adaptive Lung Ventilation (ALV). Evaluierung eines neuen closed loop-gesteuerten Beatmungsalgorithmus bei Eingriffen in überstreckter Seitenlaqe. In: Der Anaesthesist. Band 45, 1996, S. 950–956.
- ↑ The influence of controlled mandatory ventilation (CMV) … PMID 9466092
- ↑ D. Weismann: Formen der Beatmung. In: J. Kilian, H. Benzer, F. W. Ahnefeld (Hrsg.): Grundzüge der Beatmung. Springer, Berlin u. a. 1991, ISBN 3-540-53078-9; 2., unveränderte Auflage, ebenda 1994, ISBN 3-540-57904-4, S. 201–211, hier: S. 203–208.
- ↑ W. Koller, T. H. Luger, Ch. Putensen, G. Putz: Blutreinigende Verfahren in der Intensivmedizin. In: J. Kilian, H. Benzer, F. W. Ahnefeld (Hrsg.): Grundzüge der Beatmung. Springer, Berlin u. a. 1991, ISBN 3-540-53078-9, 2., unveränderte Auflage, ebenda 1994, ISBN 3-540-57904-4, S. 404–419, hier: S. 404–407.
- ↑ Vigaro. In: novamed.de. Abgerufen am 24. Oktober 2017.
- ↑ D. Weismann: Formen der Beatmung. In: J. Kilian, H. Benzer, F. W. Ahnefeld (Hrsg.): Grundzüge der Beatmung. 2., unveränderte Aufl. Springer, Berlin u. a. 1994, ISBN 3-540-57904-4, S. 201–211, hier: S. 209 f. (Beatmungsmonitoring).
- ↑ Inspiratorische Sauerstofffraktion.
- ↑ Friedrich Wilhelm Gierhake, Julius Muasya Kyambi: Lunge und Pleurahöhle. In: Franz Xaver Sailer, Friedrich Wilhelm Gierhake (Hrsg.): Chirurgie historisch gesehen. Anfang – Entwicklung – Differenzierung. Mit einem Geleitwort von Rudolf Nissen. Dustri-Verlag Dr. Karl Feistle, Deisenhofen bei München 1973, ISBN 3-87185-021-7, S. 153–163, hier: s. 156.
- ↑ Otto Mayrhofer: Die endotracheale Narkose. In: Rudolf Frey, Werner Hügin, Otto Mayrhofer: Lehrbuch der Anästhesiologie und Wiederbelebung. 2. Auflage. Springer, 1971.
- ↑ Friedrich Wilhelm Gierhake, Julius Muasya Kyambi: Lunge und Pleurahöhle. 1973, S. 156.
- ↑ Vgl. auch Otto Mayrhofer, K. Hassfurter: Kurzwirkende Muskelerschlaffungsmittel, Selbstversuche und klinische Erprobung am narkotisierten Menschen. In: Wiener klinische Wochenschrift. Band 63, 1951, S. 885 ff.
- ↑ H. Orth, I. Kis: Schmerzbekämpfung und Narkose. In: Franz Xaver Sailer, Friedrich Wilhelm Gierhake (Hrsg.): Chirurgie historisch gesehen. Anfang – Entwicklung – Differenzierung. Dustri-Verlag, Deisenhofen bei München 1973, ISBN 3-87185-021-7, S. 1–32, hier: S. 21 und 26.
- ↑ Ernst Bahns: Mit dem Pulmotor fing es an. Die Geschichte der maschinellen Beatmung. Drägerwerk, Lübeck 2014, S. 48–51.

