Isotretinoin
| Strukturformel | ||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
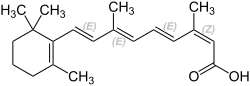
| ||||||||||||||||||||||
| Allgemeines | ||||||||||||||||||||||
| Freiname | Isotretinoin | |||||||||||||||||||||
| Andere Namen | ||||||||||||||||||||||
| Summenformel | C20H28O2 | |||||||||||||||||||||
| Externe Identifikatoren/Datenbanken | ||||||||||||||||||||||
| ||||||||||||||||||||||
| Arzneistoffangaben | ||||||||||||||||||||||
| ATC-Code | ||||||||||||||||||||||
| Wirkstoffklasse |
Aknemittel (nicht-aromatisches Retinoid) | |||||||||||||||||||||
| Eigenschaften | ||||||||||||||||||||||
| Molare Masse | 300,44 g·mol−1 | |||||||||||||||||||||
| Aggregatzustand |
fest | |||||||||||||||||||||
| Schmelzpunkt | ||||||||||||||||||||||
| Sicherheitshinweise | ||||||||||||||||||||||
| ||||||||||||||||||||||
| Soweit möglich und gebräuchlich, werden SI-Einheiten verwendet. Wenn nicht anders vermerkt, gelten die angegebenen Daten bei Standardbedingungen (0 °C, 1000 hPa). | ||||||||||||||||||||||
Isotretinoin, auch bekannt als 13-cis-Retinsäure, ist ein cis-Isomer des Tretinoins und gehört zu den Retinoiden der ersten Generation (nicht-aromatische Retinoide). Als pharmazeutischer Wirkstoff gegen starke Akne wurde Isotretinoin 1982 von Roche auf den Markt gebracht. Das entsprechende Arzneimittel bekam den Namen Accutane.
Natürliches Vorkommen
[Bearbeiten | Quelltext bearbeiten]Die 13-cis-Retinsäure ist als Konfigurationsisomer der Retinsäure Teil des Vitamin-A-Metabolismus. Für das menschliche Blutplasma wurden Konzentrationen von 1–2 ng/ml beschrieben. Nach Supplementierung von Vitamin A konnte ein signifikanter Anstieg der Plasmakonzentrationen dieses Metaboliten beobachtet werden.[3]
Anwendung als Arzneistoff
[Bearbeiten | Quelltext bearbeiten]Als Arzneistoff wurde Isotretinoin in Deutschland, Österreich und der Schweiz für die Therapie der Akne zugelassen. Daneben kommt es u. U. auch bei gramnegativer Follikulitis,[4] Rosazea, Psoriasis (Schuppenflechte), seborrhoischem Ekzem bzw. Dermatitis[5] und aktinischer Keratose zum Einsatz. Acne inversa spricht auf Isotretinoin so gut wie nicht an.[6]
Isotretinoin wird in Form von Monopräparaten sowohl topisch wie systemisch angewandt. Wegen der erheblichen Risiken und Nebenwirkungen werden in der Regel nur schwere und therapieresistente Krankheitsverläufe systemisch behandelt.
Der Wirkstoff ist in vielen Ländern, darunter China, Deutschland, Kolumbien, Indien, Türkei oder Vereinigte Arabische Emirate, zugelassen, wobei die entsprechenden Präparate meist unterschiedliche Namen haben.[7]
Zur verbesserten Wirkung auf mittelschwere, entzündliche Formen der Acne vulgaris wurde eine topisch anzuwendende Gel-Formulierung in Kombination mit dem Antibiotikum Erythromycin entwickelt.
Isotretinoin wird derzeit in einer Phase-II-Studie für die Behandlung von Kindern mit refraktärem oder wiederkehrendem Neuroblastom verabreicht.
Experimentell wurde Isotretinoin auch gegen Feigwarzen erfolgreich eingesetzt, welche von dem humanen Papillomvirus verursacht werden. Es gibt jedoch derzeit nur wenige Studien über die Anwendung von Isotretinoin bei Genitalwarzen, und diese Therapie ist derzeit off-label.[8][9]
Wirkungsmechanismen
[Bearbeiten | Quelltext bearbeiten]Bei systemischer Isotretinoin-Therapie verringert sich die Größe der Talgdrüsen. Menge und Zusammensetzung der Talgdrüsenlipide normalisieren sich. Die Akne soll hierüber zur Abheilung gebracht werden. Dennoch sind Rezidive (Rückfälle) möglich. Eine Studie aus dem Jahre 1998 bezifferte die Rezidivrate drei Jahre nach der ersten Therapie auf 61 % der behandelten Fälle.[10]
Eine immunmodulierende Wirkung tritt durch Hemmung der Granulozytenmigration und Stimulation der Langerhans-Zellen ein. Isotretinoin hat auch einen direkten Einfluss auf Lymphozyten.
Isotretinoin bewirkt eine verbesserte Ausreifung der Keratinozyten. Dies trifft auch auf Zellen zu, die Zeichen einer malignen Entartung aufweisen („tumorprotektive Wirkung“). Diese Tumor-schützenden Effekte werden auch nach UV-Bestrahlungen beobachtet.
Isotretinoin wird zu 99,9 % an Proteine gebunden. Die Plasmahalbwertszeit beträgt 17–50 Stunden. Die Metabolisation erfolgt bei topischer Anwendung in den Keratinozyten, bei systemischer Aufnahme in der Leber. Die Ausscheidung erfolgt über Leber und Niere.
Nebenwirkungen
[Bearbeiten | Quelltext bearbeiten]Bei systemischer Aufnahme können diverse Körperorte von unerwünschten Wirkungen betroffen sein. Die Nebenwirkungen topischer Anwendung bleiben begrenzt auf das behandelte Hautareal.
Haut und Haar
[Bearbeiten | Quelltext bearbeiten]Sehr häufig sind Entzündungen der Haut (Dermatitis), Hautschuppung, Juckreiz, Hautausschlag mit Rötung und erhöhte Hautverletzlichkeit mit dem Risiko von Narbenbildung durch Schürfwunden zu beobachten. Trockene Haut (Xerosis cutis), insbesondere Lippen (Cheilitis), Schälung der Haut, Schleimhautentzündungen und Nasenbluten treten häufig auf. Die Lichtempfindlichkeit der Haut ist erhöht. Isotretinoin ist unter Einwirkung von Sonnenlicht nicht stabil und kann daher bei topischer Anwendung phototoxische Reaktionen hervorrufen. Bei systemischer Aufnahme kommt es in einigen Fällen zu Haarausfall. Am Anfang einer Isotretinoin-Therapie kann es vorübergehend zur Verschlechterung des Hautbildes durch zusätzliche Entzündungen kommen. Als Ursache werden die immunmodulatorischen Eigenschaften des Wirkstoffes vermutet.
Leber
[Bearbeiten | Quelltext bearbeiten]Bei systemischer Aufnahme besteht die Gefahr von Leberfunktionsstörungen und Fettstoffwechselstörungen, was eine engmaschige Kontrolle der Leberwerte notwendig macht. Sehr häufig kommt es zur Erhöhung der Transaminasen. Sehr selten treten Leberentzündungen (Hepatitis) auf.
Nervensystem und Psyche
[Bearbeiten | Quelltext bearbeiten]Bei systemischer Therapie treten häufig Kopfschmerzen auf. Sehr selten kommt es zur Erhöhung des Schädelinnendrucks (intrakranieller Hirndruck), zu Krämpfen und Schläfrigkeit. Eine Beeinflussung des Hirnstoffwechsels konnte 2005 nachgewiesen werden.[11] In vitro erhöhte Isotretinoin die Bildung von Proteinen und Zellmetaboliten, von denen bekannt ist, dass sie die Bildung von Serotonin herabsetzen.[12] Depressionen und erhöhte Suizidalität sind in der Diskussion. Eine prospektive Kohortenstudie aus Kanada fand 2007 keine Korrelation zwischen der Isotretinoinanwendung und der Entwicklung von Depression.[13] Die im selben Jahr veröffentlichte, systematische Übersichtsarbeit von Marqueling und Zane fand keine Korrelation zwischen der Isotretinoinanwendung und suizidalem Verhalten. Auch unterstützte die von den Autoren ausgewertete Literatur keinen Kausalzusammenhang zwischen dem Einsatz von Isotretinoin und dem Auftreten von Depression.[14] Eine Studie von 2016 fand keinen Zusammenhang zwischen Isotretinoin und Depressionen oder Angstzuständen.[15] Eine systematische Übersichtsarbeit aus dem Jahr 2015 fand in einigen Studien eine verstärkte Symptomatik bei bipolarer Störung und in wenigen Studien einen möglichen Zusammenhang zwischen Isotretinoin und Psychose sowie Schizophrenie.[16]
Blut und Lymphsystem
[Bearbeiten | Quelltext bearbeiten]Erhöhte Blutsenkungsgeschwindigkeit und Blutarmut werden bei systemischer Therapie sehr häufig beobachtet. Ebenso Thrombozytopenie und Thrombozytose. Häufig kommt es zur Neutropenie (Mangel weißer Blutkörperchen). Sehr selten erkranken Lymphknoten (Lymphadenopathie).
Augen
[Bearbeiten | Quelltext bearbeiten]Sehr häufig können sich die Augen therapiebedingt trocken und leicht gereizt anfühlen und Entzündungen der Lidränder und der Bindehaut auftreten.[17] Eine Vergleichsstudie fand 2009, dass die Augentrockenheit mit der angewendeten Wirkstoffdosis zusammenhängt, zumindest während der Behandlungsperiode.[18] Die Störung der Meibom-Drüsenfunktion ist eine primäre Ursache von Augentrockenheit. 2013 fanden Ding et al. in vitro Hinweise, dass Isotretinoin auf die Meibom-Drüse vergleichbar wirken könnte wie auf die Talgdrüse. Sie stellten fest, dass Isotretinoin die Zellproliferation unterdrückt, den Zelltod induziert und die Expression von 6726 Genen signifikant verändert. Diese Effekte könnten zumindest teilweise für die mit Isotretinoinanwendung zusammenhängende Störung der Meibom-Drüsenfunktion verantwortlich gemacht werden.[19] Augentrockenheit kann mit Tränenersatzflüssigkeit behandelt werden. In sehr seltenen Fällen müssen Kontaktlinsenträger aufgrund trockener Augen für die Dauer der systemischen Behandlung mit Isotretinoin eine Brille tragen.[20] Sehr selten treten Verschwommensehen, grauer Star, Farbenblindheit, Hornhauttrübung, Nachtblindheit, Hornhautentzündung, Veränderung des Augenhintergrundes mit Schwellung (Papillenödem) als Zeichen eines Pseudotumor cerebri und Lichtscheuheit (Photophobie) auf. In der Regel gehen die das Auge betreffenden Nebenwirkungen innerhalb von einem Monat nach Absetzen des Wirkstoffes zurück.[21] Sehstörungen, die nach dem Ende der systemischen Anwendung von Isotretinoin fortbestehen, treten selten auf.[20] Beschrieben wurden Fälle von bleibender Veränderung der Dunkeladaptation mit signifikantem Verlust der Sehfähigkeit bei Nacht.[21]
Stütz- und Bewegungsapparat
[Bearbeiten | Quelltext bearbeiten]Sehr häufig kommt es zu reversiblen Muskel- und Gelenkschmerzen. Es gibt Einzelberichte von Rhabdomyolysen mit Beteiligung der Herzmuskulatur unter der Therapie, insbesondere bei zeitgleicher starker körperlicher Belastung, sodass Sport im Therapiezeitraum kritisch zu betrachten ist. Im Rahmen der routinemäßigen Labordiagnostik im Verlauf sollte auch die Kreatinkinase (CK) mitbestimmt werden.[22] Sehr selten treten Gelenkentzündungen, vorzeitiger Schluss der Knochenwachstumsfugen, überschießende Knochensubstanzbildung (Hyperostose und Exostose) sowie die Verkalkung von Bändern und Sehnen (Kalzinose) auf. Die Fachinformation zum Arzneimittel gibt an, dass Knochenveränderungen wie der vorzeitige Schluss der Knochenwachstumsfugen, Hyperostosen und die Kalzifizierung von Sehnen und Bändern erst nach mehrjähriger Anwendung in sehr hohen Dosen bei der Behandlung von Keratinisationsstörungen aufgetreten seien. Die Höhe der Dosierung, die Therapiedauer und die totale kumulative Dosis hätten bei den betroffenen Patienten im Allgemeinen weit über denen gelegen, welche für die Aknetherapie empfohlen werden.[17] Eine Vergleichsstudie, die im Rahmen einer niedrigdosierten Therapie über 36 Monate durchgeführt wurde, zeigte 1992, dass in der Isotretinoingruppe signifikant mehr Patienten neue Hyperostosen im Bereich der Wirbelsäule entwickelten als in der Placebogruppe. Auch waren in der Isotretinoingruppe signifikant mehr Patienten von einem Fortschreiten bereits existierender hyperostotischer Auffälligkeiten betroffen als in der Placebogruppe. Die Autoren schlossen daraus, dass die niedrigdosierte Langzeitbehandlung mit Isotretinoin vergleichbare hyperostotische Skelettveränderungen induzieren kann, wie schon früher von höheren Dosen berichtet wurde.[23] Die Exposition des Körpers mit unphysiologisch hohen Isotretinoindosen gilt als ein vermuteter, pathogenetischer Faktor für die Diffuse idiopathische Skeletthyperostose (DISH).[24]
Niere und Harnwege
[Bearbeiten | Quelltext bearbeiten]Eine häufigere Nebenwirkung ist Blut- und/oder Eiweißausscheidung im Urin, was aber meist reversibel ist. Sehr selten kommt es zu einer Glomerulonephritis.
Magen-Darm-Trakt
[Bearbeiten | Quelltext bearbeiten]Seit der Zulassung von Isotretinoin wurde bei einzelnen damit behandelten Patienten die Entwicklung chronisch-entzündlicher Darmerkrankungen beschrieben. Neuerlichen Untersuchungen zufolge besteht eine Assoziation zwischen dem Auftreten von Colitis ulcerosa und einer vorherigen Therapie mit Isotretinoin. Das absolute Risiko, durch eine Isotretinoin-Therapie an einer Colitis ulcerosa zu erkranken, ist dennoch sehr gering. Eine Assoziation mit dem Auftreten von Morbus Crohn konnte nicht bestätigt werden.[25]
Wechselwirkungen
[Bearbeiten | Quelltext bearbeiten]Die gleichzeitige Einnahme von Isotretinoin und Tetracyclinen kann einen Pseudotumor cerebri zur Folge haben, da sowohl Isotretinoin wie auch die Tetracycline den Schädelinnendruck erhöhen. Die Kombination von Isotretinoin mit anderen Keratolytika kann lokale Reizungen verstärken. Zur Vermeidung einer Vitamin-A-Überdosierung darf Isotretinoin nicht zusammen mit hochdosiert Vitamin-A-haltigen Arznei- und Nahrungsergänzungsmitteln eingenommen werden. Auch Leber und Leberprodukte können hohe Vitamin-A-Dosen enthalten, was bei der Verzehrmenge zu berücksichtigen ist.
Gegenanzeigen
[Bearbeiten | Quelltext bearbeiten]Isotretinoin darf systemisch nicht an Personen verabreicht werden, die an einer Fettstoffwechselstörung (Hyperlipoproteinämie) oder Hypervitaminose A leiden.[26] Bei topischer Anwendung sind Erkrankungen wie akute Ekzeme, Rosazea oder periorale Dermatitis auf der zu behandelnden Hautoberfläche ein Hinderungsgrund.[27] Ungeachtet der Verabreichungsform ist auch eine bekannte Unverträglichkeit gegenüber dem Wirkstoff oder Präparatsbestandteilen eine Gegenanzeige.
Schwangerschaft und Stillzeit
[Bearbeiten | Quelltext bearbeiten]Bei gebärfähigen Frauen darf Isotretinoin nicht bzw. nur nach Ausschluss einer Schwangerschaft (einschließlich vier Wochen über die Behandlung hinaus) systemisch angewandt werden. Anderenfalls drohen schwere Fehlbildungen beim Fetus. Anwenderinnen des Wirkstoffs müssen monatlich einen erneuten Schwangerschaftstest durchführen und dem Arzt vorlegen. Außerdem muss eine doppelte Verhütung, in der Regel Antibabypille plus Präservativ, während der gesamten Behandlungszeit sichergestellt werden.
Wegen der teratogenen Wirkung von Isotretinoin darf während und bis vier Wochen nach Ende der systemischen Therapie kein Blut gespendet werden – das ungeborene Kind einer Empfängerin der Blutspende könnte gefährdet werden.[20]
Die Unbedenklichkeit topischer Anwendung während Schwangerschaft und Stillzeit ist nicht hinreichend untersucht, sodass auch hiervon abgeraten wird.
Handelsnamen
[Bearbeiten | Quelltext bearbeiten]Systemisch: Aknenormin (D), Ciscutan (A), Curakne (CH), Isoderm (D), IsoGalen (D), Isotret-HEXAL (D), Roaccutan (CH), Trétinac (CH)
Topisch: Isotrex Creme/Gel (A, D), Roaccutan Gel (CH)
Topisch, Kombination mit Erythromycin: Isotrexin Gel (A, D)
Einzelnachweise
[Bearbeiten | Quelltext bearbeiten]- ↑ Eintrag zu CIS-RETINOIC ACID in der CosIng-Datenbank der EU-Kommission, abgerufen am 24. Februar 2020.
- ↑ a b c Datenblatt 13-cis-Retinoic acid bei Sigma-Aldrich, abgerufen am 6. April 2011 (PDF).
- ↑ Thomas Arnhold: 1.4.5.1 Biosynthese von Retinsäuren In: Untersuchungen zum Metabolismus von Vitamin A / Retinoiden im Hinblick auf eine Risikoabschätzung ihrer teratogenen Wirkung beim Menschen; S. 16; Dissertation; Braunschweig, 7. März 2000 (Volltext).
- ↑ Gramnegative Follikulitis täuscht Akne vor, doch Therapie ist anders. In: Ärzte Zeitung vom 25. Januar 2006. Ärzte Zeitung Verlagsgesellschaft mbH.
- ↑ Otto Braun-Falco, Helmut Heinrich Wolff: Seborrhoisches Ekzem – Therapie. In: Dermatologie und Venerologie, 5. Auflage, S. 401; Springer 2005. ISBN 978-3-540-40525-2 (eingeschränkte Vorschau in der Google-Buchsuche).
- ↑ jne: Bei intertriginösen Entzündungen an Acne inversa denken. In: Dtsch Arztebl 1999; 96(16): A-1061 / B-883 / C-827.
- ↑ Isotretinoin. In: drugs.com. Abgerufen am 26. Juni 2015 (englisch).
- ↑ S Georgala, A C Katoulis, C Georgala, E Bozi, A Mortakis: Oral isotretinoin in the treatment of recalcitrant condylomata acuminata of the cervix: a randomised placebo controlled trial. In: Sexually Transmitted Infections. 80. Jahrgang, Nr. 3, 2004, S. 216–218, doi:10.1136/sti.2003.006841.
- ↑ Virendra N. Sehgal MD, Govind Srivastava MD, Kabir Sardana MD: Isotretinoin – unapproved indications/uses and dosage: a physician's reference. In: International Journal of Dermatology. 45. Jahrgang, Nr. 6, 2006, S. 772–777, doi:10.1111/j.1365-4632.2006.02830.x.
- ↑ G. M. White et al.: Recurrence rates after the first course of isotretinoin. In: Archives of Dermatology 1998; 134:376–378. PMID 9521042 (Volltext).
- ↑ Bremner et al.: Functional Brain Imaging Alterations in Acne Patients Treated With Isotretinoin. In: Am J Psychiatry 162:983-991; 2005. doi:10.1176/appi.ajp.162.5.983, PMID 15863802.
- ↑ K. C. O’Reilly et al.: 13-cis-Retinoic Acid Alters Intracellular Serotonin, Increases 5-HT1A Receptor, and Serotonin Reuptake Transporter Levels In Vitro. In: Experimental Biology and Medicine, 232:1195-1203 (2007). PMID 17895527, Volltext.
- ↑ J. Cohen, S. Adams, S. Patten: No association found between patients receiving isotretinoin for acne and the development of depression in a Canadian prospective cohort. In: Can J Clin Pharmacol. 2007;14(2):e227–e233. PMID 17556790.
- ↑ A. L. Marqueling, L. T. Zane: Depression and suicidal behavior in acne patients treated with isotretinoin: a systematic review. In: Seminars in Cutaneous Medicine and Surgery. 2007;26(4):210–220. doi:10.1016/j.sder.2008.03.005, PMID 18395669.
- ↑ B. Suarez, A. Serrano, Y. Cova, T. Baptista: Isotretinoin was not associated with depression or anxiety: A twelve-week study. In: World journal of psychiatry. Band 6, Nummer 1, März 2016, S. 136–142, doi:10.5498/wjp.v6.i1.136, PMID 27014604, PMC 4804262 (freier Volltext).
- ↑ M. Ludot, S. Mouchabac, F. Ferreri: Inter-relationships between isotretinoin treatment and psychiatric disorders: Depression, bipolar disorder, anxiety, psychosis and suicide risks. In: World journal of psychiatry. Band 5, Nummer 2, Juni 2015, S. 222–227, doi:10.5498/wjp.v5.i2.222, PMID 26110123, PMC 4473493 (freier Volltext).
- ↑ a b Fachinformation Roaccutan® Kapseln In: compendium.ch, Juni 2013.
- ↑ T. Cumurcu, E. Sezer, R. Kilic, Y. Bulut: Comparison of dose-related ocular side effects during systemic isotretinoin administration. In: Eur J Ophthalmol. 2009;19(2):196–200. PMID 19253234.
- ↑ J. Ding, W. R. Kam, J. Dieckow, D. A. Sullivan: The influence of 13-cis retinoic acid on human meibomian gland epithelial cells. In: Invest Ophthalmol Vis Sci. 2013 26;54(6):4341–4350. PMID 23722388. PMC 3694789 (freier Volltext).
- ↑ a b c Bundesinstitut für Arzneimittel und Medizinprodukte: Isotretinoin: Was Sie wissen müssen – Informationsbroschüre für Patientinnen und Patienten (PDF; 213 kB).
- ↑ a b S. P. Mollan, M. Woodcock, R. Siddiqi, J. Huntbach, P. Good, R. A. H. Scott: Does use of isotretinoin rule out a career in flying? In: Br J Ophthalmol. 2006; 90(8): 957–959. doi:10.1136/bjo.2006.092833. PMID 16723361. PMC 1857209 (freier Volltext).
- ↑ Rhabdomyolyse nach Isotretinoin (Aus der UAW-Datenbank); Deutsches Ärzteblatt, Jg. 110, Heft 6, 8. Februar 2013.
- ↑ J. A. Tangrea, R. F. Kilcoyne, P. R. Taylor, W. E. Helsel, M. E. Adrianza, A. M. Hartman, B. K. Edwards, G. L. Peck: Skeletal hyperostosis in patients receiving chronic, very-low-dose isotretinoin. In: Arch Dermatol. 1992;128(7):921–925. doi:10.1001/archderm.1992.01680170053004, PMID 1626958.
- ↑ Fábio A. Nascimento et al.: Diffuse idiopathic skeletal hyperostosis: A review. In: Surg Neurol Int. 2014, 16;5(Suppl 3):S122–S125. doi:10.4103/2152-7806.130675 (zurzeit nicht erreichbar), PMID 24843807, PMC 4023007 (freier Volltext).
- ↑ S. D. Crocket, C. Q. Porter, C. F. Martin, R. S. Sandler, R. D. Kappelman: Isotretinoin Use and the Risk of Inflammatory Bowel Disease: A Case–Control Study. In: Am J Gastroenterol. 2010, doi:10.1038/ajg.2010.124, PMID 20354506.
- ↑ Beipackzettel von Roaccutan® 10 mg Kapseln, Stand: August 2003. Abrufbar im Arzneimittelinformationssystem des Bundes und der Länder (Online) ( vom 5. Juli 2013 im Internet Archive).
- ↑ Beipackzettel Isotrex Creme 0.05%, Stand: Juni 2005. Abrufbar im Arzneimittelinformationssystem des Bundes und der Länder.