Herpes-simplex-Enzephalitis
| Klassifikation nach ICD-10 | |
|---|---|
| B00.4+ | Enzephalitis durch Herpesviren |
| G05.1* | Enzephalitis, Myelitis und Enzephalomyelitis bei anderenorts klassifizierten Viruskrankheiten |
| ICD-10 online (WHO-Version 2019) | |
Die Herpes-simplex-Enzephalitis (auch als HSV-Enzephalitis oder als Herpes-Enzephalitis bezeichnet) ist eine Entzündung des Gehirns aufgrund einer Infektion mit Herpes-simplex-Viren (HSV-1 und HSV-2) und gehört daher zu den Herpes-simplex-Erkrankungen. Sie ist die häufigste Form einer sporadischen Herdenzephalitis in außertropischen Ländern. Obwohl nur etwa 5–10 % aller Virus-Enzephalitiden auf eine HSV-Infektion zurückgehen, ist sie aufgrund ihrer Schwere die häufigste tödlich verlaufende Virus-Enzephalitis. Die jährliche Inzidenz liegt in Mitteleuropa bei 0,2 bis 0,4 Erkrankungen pro 100.000 Einwohnern.[1]
Erreger und Pathogenese[Bearbeiten | Quelltext bearbeiten]

Mehr als 95 % der Fälle werden durch das Herpes-simplex-Virus 1 verursacht, lediglich bei einer HSV-Enzephalitis im Zuge einer Herpes-simplex-Infektion des Neugeborenen (Herpes neonatorum) ist das Herpes-simplex-Virus 2 häufiger zu finden. Die Herpes-simplex-Enzephalitis tritt sporadisch, weltweit und ohne Geschlechtspräferenz auf. Zwischen dem 20. und 30. Lebensjahr tritt die Erkrankung am häufigsten auf. Ab dem 30. Lebensjahr nimmt die Krankheitshäufigkeit mit zunehmendem Alter ab. Etwa ein Drittel der Erkrankungen treten im Rahmen einer Erstinfektion auf, in allen anderen Fällen handelt es sich um eine Reaktivierung des lebenslang in den Nervenzellganglien persistierenden Erregers. Die Häufigkeit einer Herpes-simplex-Enzephalitis korreliert nicht mit häufigen Rezidiven eines Lippenherpes.
Die Herpes-simplex-Viren erreichen das Gehirn am häufigsten durch axonalen Transport über den Nervus olfactorius und infizieren über den Tractus olfactorius frontale und temporale Hirnareale. Durch kontinuierliche und axonale Ausbreitung werden weitere Nervenzellen erreicht, die durch die Vermehrung des Virus zerstört werden. Betroffene Regionen sind dann das Limbische System, der Gyrus cinguli, Thalamus, die Stammganglien und schließlich Pons, Mittelhirn und im Endstadium die Medulla oblongata. Selten kann die Infektionsausbreitung auch über andere Hirnnerven erfolgen (Nervus trigeminus, Nervus abducens und Nervus vagus). Dabei kommt es zu einer raschen Ausbreitung im Rautenhirn und einer in wenigen Tagen tödlich verlaufenden Rhombenzephalitis.
Bei einer sehr seltenen Sonderform der Herpes-simplex-Enzephalitis ist der Erreger ein primär nicht-humanes Virus aus der gleichen Gattung Simplexvirus, das Herpesvirus simiae (Herpes-B-Virus, Cercopithecine Herpesvirus 1). Das Virus besitzt eine sehr große Nähe zum HSV-1. Es hat als natürlichen Wirt Makaken, von denen es typischerweise durch Bisse oder Schleimhautkontakt mit infizierten Ausscheidungen (Speichel, Kot) auf den Menschen übertragen werden kann. Der Verlauf der Herpes-B-Enzephalitis ist dem der HSV-Enzephalitis sehr ähnlich, in vielen Fällen häufig rascher im Verlauf. Als Virustatika unterdrücken 5-Ethyldeoxyuridin und Penciclovir in vitro das Herpesvirus simiae effizienter als Aciclovir[2], das auch häufig in der Therapie der Herpes-B-Infektion nicht wirksam ist.
Klinischer Verlauf[Bearbeiten | Quelltext bearbeiten]
Eine HSV-Enzephalitis zeichnet sich durch einen raschen Verlauf verschiedener Stadien aus: Nach einem Prodromalstadium von ein bis vier Tagen, das mit unspezifischen Symptomen einer Virusinfektion und Fieber einhergehen kann, kommt es häufig zu psychotischen Symptomen mit Einschränkung der Sprachfunktion (Wernicke-Aphasie), Verhaltensänderung, Verwirrtheit und Desorientiertheit.[3] Auch Wahrnehmungsstörungen besonders der Geruchsempfindung können auftreten. Das Fieber kann auf etwa 39 °C ansteigen, eine besondere, schmerzhafte Nackensteifigkeit (Meningismus) ist möglich. Daraufhin kann es schnell zu verschiedenartigen Krampfanfällen kommen, zunächst möglicherweise nur fokal, schließlich generalisiert (Grand mal). Diese epileptischen Symptome können innerhalb weniger Stunden in einen soporösen oder komatösen Zustand übergehen. Einen tödlichen Verlauf kann die Infektion sehr rasch oder erst nach Monaten nehmen, wenn der ansteigende Hirndruck zu einer Einklemmung hinterer Hirnteile führt oder lebenswichtige Hirnareale schwer geschädigt werden. In einzelnen Fällen wurde eine Herpes-simplex-Infektion der Netzhaut des Auges (Herpes-simplex-Retinitis) nach einer Herpes-simplex-Enzephalitis beobachtet.[4] In diesen Fällen gelangt das Virus über den Sehnerv in die Netzhaut, die beide anatomisch Teil des Gehirns sind.
Die HSV-Enzephalitis durch das HSV-2 ist häufiger durch eine eher mildere Verlaufsform gekennzeichnet und überwiegend nicht lebensbedrohend[5], da das Virus sich weniger gut in Ganglien und anderem Nervengewebe des Gehirns vermehren kann als das HSV-1. Das HSV-2 ist besser an Neuronen des Spinalkanals angepasst, so dass es häufiger als Erreger einer Myelitis und atypischen Enzephalitis des Hirnstammes[6] oder Meningitis gefunden wird.[7]
Selten tritt eine chronische Verlaufsform der Herpes-simplex-Enzephalitis auf, die eher symptomarm verläuft und erst nach Jahren zu schwereren kognitiven oder neurologischen Ausfällen führen kann. Diesen Krankheitsverlauf findet man eher bei Kindern.[8][9]
Diagnostik[Bearbeiten | Quelltext bearbeiten]
Jeder Patient mit Fieber, Kopfschmerzen, plötzlich einsetzenden fokalen neurologischen Ausfällen und einsetzender Bewusstseinseintrübung ist verdächtig auf eine HSV-Enzephalitis und damit ein Notfall. Der Beginn einer, wenn auch kalkulierten, Therapie darf durch langwierige diagnostische Maßnahmen nicht verzögert werden. Dennoch ist eine Diagnosesicherung geboten, da nicht nur unterschiedliche spezifische Therapien einzuleiten sind, sondern auch die Prognose und die Folgeschäden abgeschätzt werden können.
Laboruntersuchungen[Bearbeiten | Quelltext bearbeiten]

Da im Blut nicht unbedingt eine Entzündungskonstellation vorliegen muss und auch eine Erreger-Diagnostik aus Blutserum zwecklos ist, wird nach Beurteilung des klinischen Verlaufes und einer neurologischen Untersuchung (einschließlich Beurteilung des Augenhintergrundes und des Hirndruckes) eine Lumbalpunktion zur Gewinnung von Liquor vorgenommen. Im Liquor findet sich typischerweise eine Vermehrung von Lymphozyten (lymphozytäre Pleozytose) und auch Plasmazellen sowie eine Eiweißerhöhung als Ausdruck der gestörten Blut-Liquor-Schranke. Da es im Hirngewebe regelmäßig auch zum hämorrhagischen Zelluntergang kommt, finden sich nicht selten auch Siderophagen. Die Konzentrationen neuronaler Schadensmarker wie der Neuronenspezifischen Enolase können erhöht sein.
Ebenfalls im Liquor kann die Diagnose durch einen direkten Erregernachweis des Herpes-simplex-Virus mittels PCR gesichert werden, der sehr sensitiv (> 95 %) und spezifisch ist.[10] Die Virus-DNA ist ab dem ersten oder zweiten Tag nach Beginn der Symptome bereits im Liquor nachweisbar, ein negatives Ergebnis schließt die Diagnose jedoch nicht aus.[11] Ist der Nachweis von HSV-DNA im Liquor positiv, so ist eine Differenzierung zwischen HSV-1 und HSV-2 anzustreben. Durch eine frühe Anbehandlung mit Aciclovir kann der Nachweis nach wenigen Tagen bereits misslingen. Der Nachweis einer intrathekalen Anti-HSV-Antikörperproduktion (Antikörper-Index), der frühestens eine Woche nach Erkrankungsbeginn ein Ergebnis liefern kann, vermag die Diagnose zu unterstützen, jedoch nicht zu beweisen; so kann zum Beispiel die intrathekale Produktion von Anti-HSV-IgG oder -IgM bei der Multiplen Sklerose zu falsch positiven Ergebnissen des Antikörper-Index führen.
Apparative Untersuchungen[Bearbeiten | Quelltext bearbeiten]
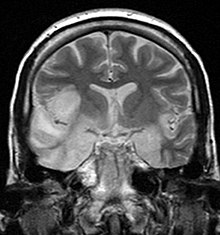
In der Magnetresonanztomographie, die für die Diagnose meist richtungsweisend ist, sind temporal und basal enzephalitische Herde mit dem Einsetzen zentralnervöser Symptome erkennbar. Die Computertomographie des Schädels weist in den ersten Tagen der Symptomatik regelhaft noch keine Auffälligkeiten auf. Auch Ableitungen im EEG zeigen erst nach fünf bis elf Tagen pathologische Allgemeinveränderungen im Sinne einer Enzephalitis, typischerweise mit epileptiformen Mustern über den frontalen und temporalen Regionen.
Hirnbiopsie[Bearbeiten | Quelltext bearbeiten]
Die neurochirurgische Entnahme und neuropathologische Untersuchung einer Hirngewebsprobe (Biopsie) stellt die letzte diagnostische Möglichkeit dar. Sie war früher von zentraler diagnostischer Bedeutung[12], wird heute aber nur in Ausnahmefällen durchgeführt und dient insbesondere der Abgrenzung gegenüber anderen entzündlichen Erkrankungen des zentralen Nervensystems.[13]
Differentialdiagnose[Bearbeiten | Quelltext bearbeiten]
Als mögliche andere Ursachen einer ähnlichen Symptomatik kommen fast alle Formen der viralen Enzephalitis oder Meningoenzephalitis in Frage. Dies gilt vor allem für eine schwer verlaufende Enzephalitis durch das Varizella-Zoster-Virus oder verschiedene enzephalitische Flaviviren; zu diesen Erkrankungen gehören zum Beispiel die Frühsommer-Meningoenzephalitis und die Japanische Enzephalitis. Die durch Enteroviren verursachte, häufige Enzephalitis beim Erwachsenen kann akut eine schwere Symptomatik zeigen, heilt jedoch bei Immunkompetenten nach wenigen Tagen ohne Komplikationen aus. Als bakterielle Differentialdiagnose ist besonders bei Kindern an die Meningitis durch Meningokokken zu denken. Eine seltene zentralnervöse Listeriose kann der Symptomatik einer Herpes-simplex-Enzephalitis sehr ähnlich sein.[14]
Neuropathologie[Bearbeiten | Quelltext bearbeiten]
Histologisch handelt es sich bei der Herpes-simplex-Enzephalitis um eine nekrotisierende hämorrhagische Meningoenzephalitis. So finden sich im akuten Stadium zunächst aus Lymphozyten und Granulozyten bestehende, entzündliche Infiltrate der Leptomeningen des Hirngewebes, letztere häufig perivaskulär. Typisch sind Hirngewebseinblutungen. Im weiteren Krankheitsverlauf treten die entzündlichen Veränderungen zunehmend in den Hintergrund und Gewebsuntergänge mit massenhaft Makrophagen (typischerweise Lipophagen, in späteren Krankheitsstadien auch Siderophagen) bestimmen das histologische Bild. Bereits lichtmikroskopisch können intranukleäre Einschlusskörperchen vom Typ Cowdry A in aufgeblähten Zellkernen von Oligodendrozyten und Nervenzellen auffallen;[15] elektronenmikroskopisch sind innerhalb der betroffenen Zellkerne Viruskapside nachweisbar. Unter Umständen kann der Erregernachweis immunhistochemisch unter Verwendung von gegen Strukturproteine von HSV-1 bzw. HSV-2 gerichteten Antikörpern oder über den Nachweis von HSV-DNA an bioptisch oder autoptisch gewonnenem Hirngewebe gelingen.[16]
- Histologie der Herpes-simplex-Enzephalitis:
-
Nekrotisierende hämorrhagische Meningoenzephalitis mit dichten perivaskulär betonten entzündlichen Infiltraten. Hämatoxylin-Eosin-Färbung. Vergrößerung 200x.
-
Nachweis dichter T-lymphozytärer entzündlicher Infiltrate (braun gefärbt) in der immunhistochemischen Färbung für CD3. Chromogen Diaminobenzidin, Gegenfärbung mit Hämatoxylin. Vergrößerung 200x.
-
Nachweis zahlreicher Makrophagen (braun gefärbt) in der immunhistochemischen Färbung für CD68. Chromogen Diaminobenzidin, Gegenfärbung mit Hämatoxylin. Vergrößerung 200x.
Therapie[Bearbeiten | Quelltext bearbeiten]
Bereits beim Verdacht einer HSV-Enzephalitis wird die spezifische Therapie mit einer intravenösen Gabe von Aciclovir begonnen und für mindestens drei Wochen fortgesetzt. Als Alternativen bei einer möglichen Resistenz des Virus gegen Aciclovir gelten Foscarnet oder Ganciclovir. Um bei noch nicht gesicherter Diagnose auch eine mögliche bakterielle Ursache der Symptome frühzeitig zu behandeln, ist die zusätzliche Gabe von Cephalosporinen, eventuell in Kombination mit Ampicillin, bei Verdacht auf Listeriose sinnvoll. Ein im Zuge der Infektion auftretendes Hirnödem wird medikamentös behandelt; in Einzelfällen wurde eine Druckentlastung durch neurochirurgische Eingriffe versucht, um gleichzeitig auch Nekroseherde zu entfernen.[17]
Prognose[Bearbeiten | Quelltext bearbeiten]
Unbehandelt verläuft eine HSV-Enzephalitis in bis zu 80 % der Fälle tödlich. Bei einem frühzeitigen Einsatz von Virustatika sinkt die Sterblichkeit auf weniger als 20 % der Patienten. Bei etwa der Hälfte der überlebenden Kinder und Erwachsenen verbleiben trotz adäquater Behandlung dauerhafte neurologische Schädigungen. Häufig sind Gedächtnisstörungen, Änderungen der Persönlichkeit und Verhaltensauffälligkeiten sowie epileptische Anfälle.[18][19] Eine Pilotstudie ergab bei zehn von 26 untersuchten Patienten Hinweise auf das Vorliegen depressiver Störungen.[20]
Literatur[Bearbeiten | Quelltext bearbeiten]
- R. Marre, T. Mertens, M. Trautmann, E. Vanek: Klinische Infektiologie. München/ Jena 2000, ISBN 3-437-21740-2, S. 228 ff.
- N. Suttorp, M. Mielke, W. Kiehl, B. Stück: Infektionskrankheiten. Stuttgart 2004, ISBN 3-13-131691-8, S. 362 ff.
- R. E. Levitz: Herpes simplex encephalitis: a review. In: Heart Lung. (1998) 27(3), S. 209–212. PMID 9622408
Weblinks[Bearbeiten | Quelltext bearbeiten]
- Leitlinie Virale Meningoenzephalitis der Deutschen Gesellschaft für Neurologie. In: AWMF online (Stand 14. August 2018)
Einzelnachweise[Bearbeiten | Quelltext bearbeiten]
- ↑ E. Schmutzhard: Viral infections of the CNS with special emphasis on herpes simplex infections. In: J. Neurol. (2001) 248(6), S. 469–477. (Review) PMID 11499636
- ↑ F. Focher u. a.: Sensitivity of monkey B virus (Cercopithecine herpesvirus 1) to antiviral drugs: role of thymidine kinase in antiviral activities of substrate analogs and acyclonucleosides. In: Antimicrob Agents Chemother. (2007) 51(6), S. 2028–2034. PMID 17438061
- ↑ Wilson: Viral encephalopathy mimicking functional psychosis. In: Am J Psychiatry. 1976;133(2), S. 165–170. PMID 175665
- ↑ J. Maertzdorf u. a.: Herpes simplex virus type 1 (HSV-1)--induced retinitis following herpes simplex encephalitis: indications for brain-to-eye transmission of HSV-1. Ann. Neurol. (2001) 49(1), S. 104–106. PMID 11198277
- ↑ L. H. Omland u. a.: Herpes simplex virus type 2 infections of the central nervous system: A retrospective study of 49 patients. In: Scand. J. Infect. Dis. (2008) 40(1), S. 59–62. PMID 17852910.
- ↑ H. Nakajima u. a.: Herpes simplex virus type 2 infections presenting as brainstem encephalitis and recurrent myelitis. In: Intern. Med. (1995) 34(9), S. 839–842. PMID 8580553
- ↑ F. Frantzidou u. a.: Aseptic meningitis and encephalitis because of herpesviruses and enteroviruses in an immunocompetent adult population. In: Eur. J. Neurol. (2008) Jul 12 (Epub). PMID 18637823
- ↑ W. G. Leen u. a.: Chronic herpes simplex virus encephalitis in childhood. In: Pediatr. Neurol. (2006) 35(1), S. 57–61. PMID 16814088
- ↑ S. Love u. a.: Chronic granulomatous herpes simplex encephalitis in children. In: J. Neuropathol. Exp. Neurol. (2004) 63(11), S. 1173–1181. PMID 15581185.
- ↑ F. D. Lakeman, R. J. Whitley: Diagnosis of herpes simplex encephalitis: application of polymerase chain reaction to cerebrospinal fluid from brain-biopsied patients and correlation with disease. National Institute of Allergy and Infectious Diseases Collaborative Antiviral Study Group. In: J. Infect. Dis. (1995) 171(4), S. 857–863. PMID 7706811
- ↑ A. Linde u. a.: Specific diagnostic methods for herpesvirus infections of the central nervous system: a consensus review by the European Union Concerted Action on Virus Meningitis and Encephalitis. In: Clin. Diagn. Virol. (1997) 8(2), S. 83–104. (Review) PMID 9316731
- ↑ MacCallum u. a.: Early diagnosis of herpes-simplex-encephalitis by brain biopsy. In: Lancet. 1964;2(7355), S. 332–334. PMID 14172330.
- ↑ Whitley u. a.: Diseases that mimic herpes simplex encephalitis. Diagnosis, presentation, and outcome. NIAD Collaborative Antiviral Study Group. In: JAMA. 1989;262(2), S. 234–239. PMID 2544743
- ↑ B. A. Cunha u. a.: Listeria monocytogenes encephalitis mimicking Herpes Simplex virus encephalitis: the differential diagnostic importance of cerebrospinal fluid lactic acid levels. In: Heart Lung. (2007) 36(3), S. 226–231. PMID 17509430
- ↑ G. Feichter, Günter Klöppel, Wolfgang Remmele: Pathologie: ein Lehr- und Nachschlagebuch. Springer, Berlin u. a. 2012, ISBN 978-3-642-02323-1.
- ↑ Wiethölter: Entzündliche Erkrankungen. In: Pfeiffer u. a. (Hrsg.): Neuropathologie. 3. Auflage. Springer, Heidelberg u. a. 2002, ISBN 3-540-41333-2.
- ↑ R. Sánchez-Carpintero u. a.: Temporal lobectomy in acute complicated herpes simplex encephalitis: technical case report. In: Neurosurgery. (2008) 62(5), S. E1174–5. PMID 18580790
- ↑ McGrath u. a.: Herpes simplex encephalitis treated with acyclovir: diagnosis and long term outcome. In: J Neurol Neurosurg Psychiatry. 1997;63(3), S. 321–326. PMID 9328248
- ↑ Lahat u. a.: Long term neurological outcome of herpes encephalitis. In: Arch Dis Child. 1999;80(1), S. 69–71. PMID 10325763
- ↑ C. Fazekas u. a.: Depressive symptoms following herpes simplex encephalitis--an underestimated phenomenon? In: Gen. Hosp. Psychiatry. (2006) 28(5), S. 403–407. PMID 16950375


