Scharlach
| Klassifikation nach ICD-10 | |
|---|---|
| A38 | Scharlach |
| ICD-10 online (WHO-Version 2019) | |

Der Scharlach oder (lateinisch) Scarlatina (englisch scarlet fever) ist eine plötzlich auftretende (akute) Kinderkrankheit mit einem Hautausschlag, die vor allem im Alter von vier bis sieben Jahren auftritt. Dabei handelt es sich um eine bakterielle Infektionskrankheit durch β-hämolysierende Streptokokken. Die Krankheit beginnt nach einer Inkubationszeit von ein bis drei Tagen typischerweise mit Fieber, Schüttelfrost, Erbrechen und einer Rachenentzündung (Pharyngitis), kann aber auch von Bauch- oder Kopfschmerzen begleitet sein. Nach ein bis vier Tagen zeigt sich der charakteristische Ausschlag mit dicht beieinander stehenden, stecknadelkopfgroßen, intensiv rot gefärbten, leicht erhabenen Flecken.
Geschichte[Bearbeiten | Quelltext bearbeiten]
Der vermutlich bereits im Altertum existierende und im 9. Jahrhundert nach Europa eingeschleppte Scharlach war vor Einführung der Antibiotika als Infektionskrankheit hoch gefährlich. Die ersten morphologischen Beschreibungen sind 1556 von Giovanni Filipo Ingrassia von Palermo (als Rossania) und 1578 von Jean Coyttard (Purpurfieber) belegt. Die Abgrenzung der harmlosen Form des Scharlach (febris scarlatina „Scharlachfieber“[2]) erfolgte 1676 durch den Engländer Thomas Sydenham.[3][4][5][6] Der in Breslau geborene Mediziner und Wittenberger Professor Daniel Sennert wurde neben seinen innovativen Methoden auch durch seine die Diagnose ermöglichenden Beschreibung des Scharlachs bekannt.[7] Eine weitgehende Aufklärung der lange Zeit umstrittenen Ätiologie erfolgte 1924 durch das amerikanische Forscherehepaar Gladys und George Dick, nach dem der Dick-Test (positiv bei Hautrötung nach intrakutaner Toxinineinspritzung) benannt ist.[8][9] Um 1902 erfolgten erste Versuche der Serumbehandlung des Scharlachs durch den österreichischen Kinderarzt Paul Moser.[10]
Besonders in den Schwellenländern Osteuropas ist der Scharlach wieder regelmäßig epidemisch im Vormarsch.
Am 3. April 2009 wurde auch für England eine Scharlach-Epidemie gemeldet. Die Häufigkeit der Erkrankung übersteigt die Zahlen der letzten 20 Jahre. Für die hochgefährlichen Scharlacherkrankungen (Scarlatina maligna) wurde eine hohe Sterblichkeit gemeldet und eine nationale Notfall-Warnung ausgesprochen.[11]
Erreger[Bearbeiten | Quelltext bearbeiten]

Scharlach wird durch Bakterien, und zwar Streptokokken der Lancefield-Gruppe A ausgelöst (v. a. Streptococcus pyogenes). Die Ansteckung erfolgt meist durch Tröpfchen- und Kontaktinfektion über Mund und Rachen. Auch über offene Wunden kann der Erreger übertragen werden (Wundscharlach). Viele Gesunde tragen unbemerkt den Keim in sich und sind die primäre Infektionsquelle.
Es gibt drei verschiedene Toxine: speA (oder SPE-A), speB (SPE-B) und speC (SPE-C). Die Bakterien müssen einen Bakteriophagen (d. h. ein Bakterienvirus) besitzen, der die Produktion eines Scharlach-Toxins bewirkt; bekannt sind die – mit Stand September 2020 noch nicht vom International Committee on Taxonomy of Viruses (ICTV) bestätigten – Kandidaten „Streptococcus-Phage T12“ (Akronym: T12, Familie: Drexlerviridae, Morphotyp: Siphoviren)[12][13] für speA, und „Bakteriophage CS112“ (ΦCS112) für speC.[14][15] Die betreffenden (Phagen-)Gene sind (in Kursivschrift): speA, speB respektive speC.[16] Durch die Infektion mit pyrogene Exotoxine bildenden pyogenen Streptokokken kommt es zu einer eitrigen Mandelentzündung, die mit einem Antibiotikum behandelt werden kann. Der für Scharlach typische Ausschlag tritt auf, wenn das Toxin in die Haut gelangt.[17] In der Folge besteht eine Immunität gegen das jeweilige Toxin. Wegen der drei verschiedenen Toxine (SPE-A, -B und -C) können Menschen im Lauf des Lebens mehrfach an Scharlach erkranken. Mehrfachinfektionen können ebenfalls durch die nicht lebenslange Immunität bedingt sein.[18] Aufgrund wiederkehrender natürlicher Auffrischungen („Boostering“) durch die hohe Verbreitung der Erreger hält die Immunität jedoch lange an.[19] In jedem Fall verhindert Immunität gegen die Scharlachtoxine nicht die zugrunde liegende Infektion mit den eigentlichen A-Streptokokken, von denen mehr als 80 Serotypen existieren.[20]
Symptome[Bearbeiten | Quelltext bearbeiten]

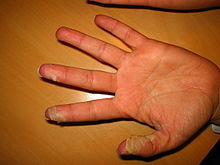
Die Krankheit beginnt nach einer Inkubationszeit von ein bis drei Tagen (selten länger) typischerweise mit Fieber (Scharlachfieber), Schüttelfrost, Erbrechen und einer Rachenentzündung (Pharyngitis), kann aber auch von Bauch- oder Kopfschmerzen begleitet sein. Der Rachen ist dabei typischerweise tief rot, und die Gaumenmandeln sind geschwollen (Scharlach-Angina), im weiteren Verlauf treten fleckige weißliche Beläge auf. Es kommt zu Schluckschmerzen und Schwellung submandibulärer Lymphknoten. Die Zunge ist zunächst weiß belegt, später lösen sich die Beläge, und die Zunge erscheint glänzend rot mit hervorstehenden Geschmacksknospen. Dies wird als Himbeerzunge[1] oder Erdbeerzunge bezeichnet. Dieses Symptom kann mit der Himbeerzunge beim Kawasaki-Syndrom verwechselt werden und dieses muss deshalb in Erwägung gezogen werden.
Nach einem bis vier Tagen zeigt sich der charakteristische Ausschlag mit dicht beieinanderstehenden, stecknadelkopfgroßen, intensiv rot gefärbten, leicht erhabenen Flecken. Bevorzugte Stellen sind die Achseln und die Leisten, es kann aber auch der ganze Körper befallen sein, allerdings bleibt das Mund-Kinn-Dreieck frei. Diese periorale Blässe wird mitunter umgangssprachlich auch als Milchbart[21] bezeichnet. Etwa 14 Tage nach Beginn kann es zu einer ebenfalls charakteristischen Abschuppung der Haut an den Finger- oder Zehenkuppen oder auch an den gesamten Handflächen und Fußsohlen kommen. Dadurch lässt sich manchmal die Scharlachdiagnose auch noch im Nachhinein stellen.
Das Auftreten eines solchen scarlatiniformen Exanthems beweist noch nicht, dass der Betroffene an Scharlach erkrankt ist. Auch viele andere Erkrankungen, allen voran diverse Viruserkrankungen, sowie allergische Reaktionen auf Medikamente oder andere Substanzen können einen solchen Ausschlag zur Folge haben.
Der Verlauf dieser Krankheit kann sowohl schwer, also mit starken Schmerzen, hohem Fieber und deutlichen Ausschlägen, als auch leicht ausfallen, wobei lediglich leichte Halsschmerzen und wenige Auffälligkeiten auftreten. Scharlach kann auch ohne Fieber, rote Zunge und Ausschlag auftreten, sodass er nicht immer als Scharlach erkannt wird. Immer ist jedoch eine mehr oder weniger ausgeprägte Mandelentzündung oder – falls die Mandeln schon entfernt wurden – eine Rachenentzündung vorhanden.
Behandlung[Bearbeiten | Quelltext bearbeiten]
Scharlach spricht gut auf eine orale Behandlung mit Penicillin V an. Wegen des erhöhten Risikos von Komplikationen und Spätfolgen bei unbehandelten oder zu früh abgebrochenem Verlauf sollte diese Therapie auch konsequent zehn Tage lang durchgeführt werden. Liegt eine Penicillin-Allergie vor, kann auf ein Makrolidantibiotikum wie Erythromycin oder Clarithromycin ausgewichen werden. Laut RKI[22] ist "ein auf 5 Tage verkürztes Regime mit oralen Cephalosporinen für Kinder gleichwertig", sehr hilfreich in Zeiten der Knappheit bei Penicillin V-Säften!
Daneben gehören zur Behandlung symptomatische Maßnahmen wie Fiebersenkung, Linderung der Schluckbeschwerden durch Gurgeln oder lokal schmerzlindernde Lutschtabletten.
Prävention[Bearbeiten | Quelltext bearbeiten]
Als Prävention wird zur Kontaktvermeidung zu Erkrankten während der potentiellen Ansteckungszeit geraten, bei unvermeidbaren Kontakten zu regelmäßigem Händewaschen mit Seife zur Vermeidung einer Schmierinfektion. Eine präventive Behandlung von Kontaktpersonen mit Antibiotika wird nur für an einer Abwehrschwäche oder unter schweren Grundkrankheiten leidenden und somit besonders gefährdeten Menschen empfohlen.[23]
Erkrankte Personen sollten während der ansteckenden Phase den Kontakt mit anderen Personen möglichst einschränken und sich insbesondere beim Husten und Niesen von diesen abwenden. Besonders empfohlen wird, nicht in die Handfläche, sondern in ein Papiertaschentuch o. ä. zu niesen oder zu husten und dieses im Anschluss unmittelbar in einen Abfallbehälter mit Deckel zu entsorgen.[24]
Eine Schutzimpfung gegen Scharlach existiert derzeit nicht.[25] Ein ehemaliges Produkt namens Diphtherie-Scharlach-Impfstoff Behring bestand aus einer Mischung zu gleichen Teilen von Diphtherie-Impfstoff Al. F. T. und Scharlach-Adsorbat-Impfstoff.[26] Dieser seit 1949[27] produzierte Dreifachimpfstoff verlor aber durch die Einführung von Antibiotika an Bedeutung und wird seit Mitte der 1960er Jahre nicht mehr verimpft.[28]
Ansteckung[Bearbeiten | Quelltext bearbeiten]
Scharlach ist ansteckend, sobald und solange ein Patient den entsprechenden Erreger in sich trägt, mindestens jedoch bereits zwei bis vier Tage, bevor die ersten Symptome auftreten. Die Ansteckungsgefahr hält mindestens bis zum Abklingen der Symptome an. In der Regel dauert dies bis zu zwei Wochen nach Beginn der Beschwerden. Bei einer Antibiotikabehandlung geht man davon aus, dass nach 24 Stunden keine Ansteckungsgefahr mehr besteht. Etwa jeder Fünfte ist Keimträger, ohne selbst krank zu sein.[29] Gesunde Keimträger spielen jedoch als Krankheitsüberträger eine geringere Rolle.[30]
Komplikationen[Bearbeiten | Quelltext bearbeiten]
Als Komplikationen gefürchtet sind vor allem die sogenannten Streptokokken-Nacherkrankungen: die Poststreptokokken-Glomerulonephritis und das rheumatische Fieber mit rheumatischer Endokarditis. Dabei handelt es sich um immunologische Erkrankungen durch die Abwehrreaktion des Immunsystems gegen die Scharlach-Erreger, die etwa vier bis sechs Wochen nach Erkrankung auftreten können.
Ferner gibt es Hinweise darauf, dass die Streptokokken-Infektion zu neuropsychiatrischen Autoimmunerkrankungen führen kann (siehe PANDAS, Tourette-Syndrom, Chorea minor).
Des Weiteren kann das gefährliche Streptokokken-induzierte toxische Schocksyndrom auftreten, sollten die Erreger in die Blutbahn gelangen.
Rechtslage/Meldepflicht[Bearbeiten | Quelltext bearbeiten]
In Deutschland dürfen gemäß § 34 des Infektionsschutzgesetzes sich an Scharlach und Streptococcus pyogenes Erkrankte sowie einer Infektion verdächtigte Personen nicht in Gemeinschaftseinrichtungen (z. B. Schulen) aufhalten. Die Leitung der Gemeinschaftseinrichtung hat gegenüber dem Gesundheitsamt eine Meldepflicht bzw. Benachrichtigungspflicht. Nach dem Recht Sachsens[31] und Thüringens[32] besteht eine namentliche Meldepflicht bezüglich Erkrankung und Tod an Scharlach.
In Österreich unterliegen Erkrankungs- und Todesfälle an Scharlach der Anzeigepflicht gemäß § 1 Abs. 1 Z 2 des Epidemiegesetzes 1950.
In der Schweiz gibt es keine grundsätzliche Meldepflicht beim Auftreten von Erkrankungs- und Todesfällen an Scharlach. Für Scharlach gilt wie für andere nicht meldepflichtige Krankheiten, dass sie nur dann gemeldet werden müssen, wenn das erwartete Ausmaß für den betreffenden Zeitraum oder Ort überschritten wird.[33][34]
Rezeption[Bearbeiten | Quelltext bearbeiten]
Auch in die Dichtung fand die Krankheit Eingang: Um 1830 entstanden die Kindertodtenlieder des Dichters Friedrich Rückert, nachdem zwei seiner Kinder an Scharlach verstorben waren.
Siehe auch[Bearbeiten | Quelltext bearbeiten]
- Exanthem#Vierte Krankheit: Filatows oder Dukes Krankheit (Rubeola scarlatinosa)
Historische Literatur[Bearbeiten | Quelltext bearbeiten]
- Johann H. Behne: Der Scharlach. Medizinische Dissertation Würzburg 1825.
- D. F. Erhard: Ueber die äußerliche Anwendung des kalten Wassers als Heilmittel im Scharlachfieber. Beck, Nördlingen 1824 (Digitalisierte Ausgabe der Universitäts- und Landesbibliothek Düsseldorf)
- William Charles Wells: Observations on the Dropsy, which succeeds Scarlet Fever (Read November 4, 1806). In: Transactions of a Society for the Improvement of Medical and Chirurgical Knowledge. Band 3, London 1812, S. 167–186.
- Karl Wurm, A. M. Walter: Infektionskrankheiten. In: Ludwig Heilmeyer (Hrsg.): Lehrbuch der Inneren Medizin. Springer-Verlag, Berlin/Göttingen/Heidelberg 1955; 2. Auflage ebenda 1961, S. 9–223, hier: S. 78–84.
Weblinks[Bearbeiten | Quelltext bearbeiten]
- Scharlach – Informationen des Robert Koch-Instituts
- Scharlach bei infektionsschutz.de, Bundeszentrale für gesundheitliche Aufklärung (BZgA)
- Mike McRae: A Historical Epidemic Has Been Making a Scary Comeback Due to a Bacterial 'Clone', auf: sciencealert vom 7. Oktober 2020 (englisch)
- Nadja Podbregar: Scharlach: Rückkehr durch „Superantigene“, auf scinexx.de vom 8. Oktober 2020
- Bahman Sotoodian; William D James (Hrsg.): Scarlet Fever, auf eMedicine vom 21. Juni 2019 (englisch)
- Supercharged Bacterial “Clones” Spark Scarlet Fever’s Global Re-emergence, auf SciTechDaily vom 6. Oktober 2020, Quelle: University of Queensland (englisch)
Einzelnachweise[Bearbeiten | Quelltext bearbeiten]
- ↑ a b Pschyrembel – Klinisches Wörterbuch. 266. Auflage. De Gruyter, Berlin 2014, S. 1897.
- ↑ Vgl. etwa Franz Heinrich Meinolphus Wilhelm: Historiam febris scarlatina anno 1766 Herbipoli epidemice grassantis programmatis loco recenset, […]. Nitribit, Würzburg 1768.
- ↑ Max Micoud: Die ansteckenden Krankheiten. Klinische Beobachtung. In: Illustrierte Geschichte der Medizin Band 4, S. 2196.
- ↑ Albrecht N. Rauch: Krankheitsnamen im Deutschen. Eine dialektologische und etymologische Untersuchung der Bezeichnungen für Diphtherie, Febris scarlatina, Morbilli, Parotitis epidemica und Varicellae. Stuttgart 1995 (= Zeitschrift für Dialektologie und Linguistik. Beiheft 84).
- ↑ Paul Richter: Beiträge zur Geschichte des Scharlachs. In: Sudhoffs Archiv. Band 1, 1908, S. 161–204.
- ↑ Werner Köhler: Scharlach. In: Werner E. Gerabek, Bernhard D. Haage, Gundolf Keil, Wolfgang Wegner (Hrsg.): Enzyklopädie Medizingeschichte. De Gruyter, Berlin/New York 2005, ISBN 3-11-015714-4, S. 1289.
- ↑ Norbert Conrads: Anna Würster, die erste privilegierte Medizinerin Schlesiens (1657). In: Konrad Goehl, Johannes Gottfried Mayer (Hrsg.): Editionen und Studien zur lateinischen und deutschen Fachprosa des Mittelalters. Festgabe für Gundolf Keil zum 65. Geburtstag. Königshausen & Neumann, Würzburg 2000 (= Texte und Wissen. Band 3), ISBN 3-8260-1851-6, S. 1–15, hier: S. 2.
- ↑ Karl Wurm, A. M. Walter: Infektionskrankheiten. In: Ludwig Heilmeyer (Hrsg.): Lehrbuch der Inneren Medizin. Springer-Verlag, Berlin/Göttingen/Heidelberg 1955; 2. Auflage ebenda 1961, S. 9–223, hier: S. 78.
- ↑ Green Art Lab Alliance: Scharlach.
- ↑ Paul Diepgen, Heinz Goerke: Aschoff/Diepgen/Goerke: Kurze Übersichtstabelle zur Geschichte der Medizin. 7., neubearbeitete Auflage. Springer, Berlin/Göttingen/Heidelberg 1960, S. 60.
- ↑ Group A streptococcal infections: third update on seasonal activity, 2008/09, The National Archives – UK Government Web Archive, Health Protection Report, News Archives Volume 3 No 13; 3. April 2009, Abruf 24. Juli 2017.
- ↑ NCBI: Bacteriophage T12 (species)
- ↑ Thomas B. Broudy, Vincent A. Fischetti: In Vivo Lysogenic Conversion of Tox− Streptococcus pyogenes to Tox+ with Lysogenic Streptococci or Free Phage. In: Infect Immun., Band 71, Nr. 7, Juli 2003, S. 3782 –3786; doi:10.1128/IAI.71.7.3782-3786.2003, PMC 161974 (freier Volltext), PMID 12819060.
- ↑ Stephen C. Goshorn, Patrick M. Schlievert: Bacteriophage association of streptococcal pyrogenic exotoxin type C. In: J Bacteriol. Band 171, Nr. 6, Juni 1989, S. 3068–3073. doi:10.1128/jb.171.6.3068-3073.1989, PMC 210016 (freier Volltext), PMID 2566595.
- ↑ SIB: Viral exotoxin. ViralZone
- ↑ Tlou Mmolawa: Molecular analysis of temperate prophages in Salmonella enterica serovar Typhimurioum DT 64 isolated in Australia (PDF; 21 MB) Doktorarbeit an der University of Adelaide, Januar 2001.
- ↑ Mims, Dockrell: Medizinische Mikrobiologie und Infektiologie. Elsevier, 2006.
- ↑ Infektionen bei Kindern und Jugendlichen. DGPI Handbuch, herausgegeben von der Deutschen Gesellschaft für Pädiatr. Infektiologie. Georg Thieme Verlag, 2013; S. 97.
- ↑ Erreger. RKI Merkblatt, Robert Koch-Institut.
- ↑ Hahn, Kaufmann, Schulz, Suerbaum: Medizinische Mikrobiologie und Infektiologie. Springer, 2009, S. 209.
- ↑ Ausbildung-Heilberufe – Scharlach: Prüfungsfragen, Abruf 23. Juli 2017.
- ↑ RKI - RKI-Ratgeber - Streptococcus pyogenes-Infektionen. Abgerufen am 29. April 2024.
- ↑ „Scharlach“ – Wie kann ich mich schützen? infektionsschutz.de, Bundeszentrale für gesundheitliche Aufklärung (BZgA); abgerufen am 23. Juli 2017.
- ↑ "Scharlach" – Was muss ich bei einer Erkrankung beachten? bei infektionsschutz.de der Bundeszentrale für gesundheitliche Aufklärung (BZgA), Abruf 23. Juli 2017.
- ↑ Präventiv- und Bekämpfungsmaßnahmen. RKI Merkblatt, Robert Koch-Institut.
- ↑ Rudolf Franck: Moderne Therapie in Innerer Medizin und Allgemeinpraxis - Ein Handbuch der Medikamentösen, Physikalischen und Diätetischen Behandlungsweisen der Letzten Jahre. Springer Verlag
- ↑ Die Vierfach-Spritze. In: Der Spiegel. 16. September 1958, abgerufen am 15. Februar 2023.
- ↑ R. H. Regamey, H. Stickl: Die Scharlachschutzimpfung. In: A. Herrlich (Hrsg.): Handbuch der Schutzimpfungen. Springer Berlin Heidelberg, Berlin, Heidelberg 1965, ISBN 978-3-642-92898-7, S. 530–542, doi:10.1007/978-3-642-92897-0_18.
- ↑ Reservoir. RKI Merkblatt, Robert Koch-Institut.
- ↑ Berufsverband der Kinder- und Jugendärzte e. V. Scharlach.
- ↑ Verordnung des Sächsischen Staatsministeriums für Soziales und Verbraucherschutz über die Erweiterung der Meldepflicht für übertragbare Krankheiten und Krankheitserreger nach dem Infektionsschutzgesetz. Vollzitat: Verordnung des Sächsischen Staatsministeriums für Soziales und Verbraucherschutz über die Erweiterung der Meldepflicht für übertragbare Krankheiten und Krankheitserreger nach dem Infektionsschutzgesetz vom 3. Juni 2002 (SächsGVBl. S. 187), die zuletzt durch die Verordnung vom 9. November 2012 (SächsGVBl. S. 698) geändert worden ist. In: revosax.sachsen.de. Staatsministerin für Soziales, abgerufen am 16. November 2020 (Fassung gültig ab: 16. Dezember 2012).
- ↑ Thüringer Verordnung über die Anpassung der Meldepflicht für Infektionskrankheiten (Thüringer Infektionskrankheitenmeldeverordnung - ThürIfKrMVO -) Vom 15. Februar 2003. Fundstelle: GVBl. 2003, 107. (Zum 17.11.2020 aktuelle verfügbare Fassung der Gesamtausgabe, Stand: letzte berücksichtigte Änderung: zuletzt geändert durch Verordnung vom 4. Februar 2015 (GVBl. S. 3)).
- ↑ Meldepflichtige übertragbare Krankheiten und Erreger. (PDF; 4 MB) Leitfaden zur Meldepflicht 2020. Bundesamt für Gesundheit BAG, Abteilung Übertragbare Krankheiten, 23. Februar 2020, S. 8, abgerufen am 8. März 2020.
- ↑ Dies ergibt sich aus dem Epidemiengesetz (EpG) in Verbindung mit der Epidemienverordnung und Anhang 1 bzw. Anhang 3 der Verordnung des EDI über die Meldung von Beobachtungen übertragbarer Krankheiten des Menschen.