„Phagentherapie“ – Versionsunterschied
| [ungesichtete Version] | [ungesichtete Version] |
Hmjaag (Diskussion | Beiträge) |
Hmjaag (Diskussion | Beiträge) |
||
| Zeile 55: | Zeile 55: | ||
Einige [[Pharmaunternehmen]] sind dabei Phagenenzyme, z.B. [[Endolysine|Endolysin]] gegen [[Methicillin-resistenter Staphylococcus aureus|methicillinresistente Staphylococcus aureus (MRSA]]) zu entwickeln,<ref>{{Literatur |Titel=niederländisches Biotech-Unternehmen Micreos bringt erstes bakterientötendes Enzym zur Behandlung von MRSA am Menschen auf den Markt |Sammelwerk=wallstreet-online.de |Datum=2014-11-06 |Online=http://www.wallstreet-online.de/nachricht/7147978-moeglichkeiten-kampf-bakterielle-infektionen-niederlaendisches-biotech-unternehmen-micreos-bringt-erstes-bakterientoetendes-enzym-behandlung-mrsa-menschen-markt |Abruf=2017-02-06}}</ref> darunter imprägnierte Wundverbände zur präventiven Behandlung von Verbrennungsopfern und phagenimprägnierte Wundnaht.<ref>[http://www.npr.org/templates/story/story.php?storyId=101547330 Scientists Engineer Viruses To Battle Bacteria]</ref> ''Enzobiotics'' sind eine Neuentwicklung der [[Rockefeller University]] (allgemein "enzybiotics", engl.), bei der Enzyme aus Phagen hergestellt werden. Diese zeigen das Potential, sekundäre Bakterieninfektionen zu verhindern, z. B. Lungenentzündung oder [[Akute Mittelohrentzündung|Otitis]] (Mittelohrentzündung) bei Patienten mit Grippe. Gereinigte Enzyme rekombinanter Phagen lassen sich als eigenständige antibakterielle Wirkstoffe verwenden.<ref name="pmid16565432">{{cite journal|author=J Borysowski, B Weber-Dabrowska, A Górski |title=Bacteriophage endolysins as a novel class of antibacterial agents |journal=Experimental Biology and Medicine (Maywood NJ) |volume=231 |issue=4 |pages=366–377 |year=2006 |month=April |pmid=16565432 |doi= |url=}}</ref> |
Einige [[Pharmaunternehmen]] sind dabei Phagenenzyme, z.B. [[Endolysine|Endolysin]] gegen [[Methicillin-resistenter Staphylococcus aureus|methicillinresistente Staphylococcus aureus (MRSA]]) zu entwickeln,<ref>{{Literatur |Titel=niederländisches Biotech-Unternehmen Micreos bringt erstes bakterientötendes Enzym zur Behandlung von MRSA am Menschen auf den Markt |Sammelwerk=wallstreet-online.de |Datum=2014-11-06 |Online=http://www.wallstreet-online.de/nachricht/7147978-moeglichkeiten-kampf-bakterielle-infektionen-niederlaendisches-biotech-unternehmen-micreos-bringt-erstes-bakterientoetendes-enzym-behandlung-mrsa-menschen-markt |Abruf=2017-02-06}}</ref> darunter imprägnierte Wundverbände zur präventiven Behandlung von Verbrennungsopfern und phagenimprägnierte Wundnaht.<ref>[http://www.npr.org/templates/story/story.php?storyId=101547330 Scientists Engineer Viruses To Battle Bacteria]</ref> ''Enzobiotics'' sind eine Neuentwicklung der [[Rockefeller University]] (allgemein "enzybiotics", engl.), bei der Enzyme aus Phagen hergestellt werden. Diese zeigen das Potential, sekundäre Bakterieninfektionen zu verhindern, z. B. Lungenentzündung oder [[Akute Mittelohrentzündung|Otitis]] (Mittelohrentzündung) bei Patienten mit Grippe. Gereinigte Enzyme rekombinanter Phagen lassen sich als eigenständige antibakterielle Wirkstoffe verwenden.<ref name="pmid16565432">{{cite journal|author=J Borysowski, B Weber-Dabrowska, A Górski |title=Bacteriophage endolysins as a novel class of antibacterial agents |journal=Experimental Biology and Medicine (Maywood NJ) |volume=231 |issue=4 |pages=366–377 |year=2006 |month=April |pmid=16565432 |doi= |url=}}</ref> |
||
Die [[Antibiotikaresistenz]] kommt oft durch eine Pumpe in der Zellwand der Bakterien, die das Antibiotika wieder aus der Zelle heraus pumpen kann. Die Arbeitsgruppe um Prof. Turner sucht gezielt nach Phagen, die an diese Pumpe binden, um in die Zelle von ''[[Pseudomonas aeruginosa]]'' einzudringen und diese dann zerstören. Die Immunantwort der Bakterien hierauf ist, dass sie keine Pumpen mehr bilden. Diese Bakterien kann man mit einem Antibiotika abtöten. <ref>{{Literatur|Autor=Benjamin K. Chan, Mark Sistrom, John E. Wertz, Kaitlyn E. Kortright, Deepak Narayan|Titel=Phage selection restores antibiotic sensitivity in MDR Pseudomonas aeruginosa|Sammelwerk=Scientific Reports|Band=6|Datum=2016-05-26|ISSN=2045-2322|DOI=10.1038/srep26717 |
Die [[Antibiotikaresistenz]] kommt oft durch eine Pumpe in der Zellwand der Bakterien, die das Antibiotika wieder aus der Zelle heraus pumpen kann. Die Arbeitsgruppe um Prof. Turner sucht gezielt nach Phagen, die an diese Pumpe binden, um in die Zelle von ''[[Pseudomonas aeruginosa]]'' einzudringen und diese dann zerstören. Die Immunantwort der Bakterien hierauf ist, dass sie keine Pumpen mehr bilden. Diese Bakterien kann man mit einem Antibiotika abtöten. <ref>{{Literatur|Autor=Benjamin K. Chan, Mark Sistrom, John E. Wertz, Kaitlyn E. Kortright, Deepak Narayan|Titel=Phage selection restores antibiotic sensitivity in MDR Pseudomonas aeruginosa|Hrsg=|Sammelwerk=Scientific Reports|Band=6|Nummer=|Auflage=|Verlag=|Ort=|Datum=2016-05-26|Seiten=|ISBN=|ISSN=2045-2322|DOI=10.1038/srep26717|PMID=27225966|Online=http://www.nature.com/articles/srep26717|Abruf=2017-02-07}}</ref> So konnte in den USA eine Infektion von ''[[Pseudomonas aeruginosa]]'' mit Phagen und mit Genehmigung der [[FDA]] geheilt werden. <ref>{{Internetquelle|url=https://www.statnews.com/2016/12/07/virus-bacteria-phage-therapy/|titel=A virus, fished out of a lake, may have saved a man’s life|datum=2016-12-07|zugriff=2017-02-06}}</ref> |
||
Phagen werden schon lange für den Einsatz gegen schädliche Bakterien im Obst- und Gemüseanbau diskutiert. So gibt es Veröffentlichungen zu ''[[Feuerbrand|Erwinia amylovora]], [[Pseudomonas|Pseudomonas,]] ''[[Xanthomonas]],'' [[Streptomyces]]'','' [[Pectobacterium carotovorum]]'''', [[Xylella fastidiosa]]'','''''' [[Ralstonia solanacearum]]'''''''','''''''' [[Dickeya solani]]'' und ''''[[Pectobacterium]].'''' <ref>{{Literatur|Autor=Colin Buttimer, Olivia McAuliffe, R. P. Ross, Colin Hill, Jim O’Mahony|Titel=Bacteriophages and Bacterial Plant Diseases|Hrsg=|Sammelwerk=Antimicrobials, Resistance and Chemotherapy|Band=|Nummer=|Auflage=|Verlag=|Ort=|Datum=2017-01-01|Seiten=34|ISBN=|DOI=10.3389/fmicb.2017.00034|Online=http://journal.frontiersin.org/article/10.3389/fmicb.2017.00034/full|Abruf=2017-02-07}}</ref> |
|||
An der [[Brigham Young University]] erforscht man derzeit die Nutzung der Phagentherapie zur Behandlung der [[Amerikanische Faulbrut|Amerikanischen Faulbrut]] bei Bienen.<ref>[https://www.youtube.com/watch?v=rj9_QGBJN0w Bee Killers: Using Phages Against Deadly Honeybee Diseases] auf YouTube, abgerufen am 5. Juni 2016</ref><ref>[https://news.byu.edu/news/using-microscopic-bugs-save-bees Using microscopic bugs to save the bees] auf der Webseite der Brigham Young Universität, abgerufen am 5. Juni 2016</ref> Im Tiergarten Nürnberg hat die Behandlung mit einem Phagencocktail aus Tiflis ein Panzernashorn davor bewahrt, eingeschläfert zu werden.<ref>{{Literatur |Titel=Vor dem Einschläfern gerettet: Phagentherapie unterstützt Nürnberger Nashorn bei der Heilung - MEDIZIN ASPEKTE |Sammelwerk=MEDIZIN ASPEKTE |Datum=2016-11-08 |Online=https://medizin-aspekte.de/67903-vor-dem-einschlaefern-gerettet-phagentherapie-unterstuetzt-nuernberger-nashorn-bei-der-heilung/ |Abruf=2017-02-06}}</ref> |
An der [[Brigham Young University]] erforscht man derzeit die Nutzung der Phagentherapie zur Behandlung der [[Amerikanische Faulbrut|Amerikanischen Faulbrut]] bei Bienen.<ref>[https://www.youtube.com/watch?v=rj9_QGBJN0w Bee Killers: Using Phages Against Deadly Honeybee Diseases] auf YouTube, abgerufen am 5. Juni 2016</ref><ref>[https://news.byu.edu/news/using-microscopic-bugs-save-bees Using microscopic bugs to save the bees] auf der Webseite der Brigham Young Universität, abgerufen am 5. Juni 2016</ref> Im Tiergarten Nürnberg hat die Behandlung mit einem Phagencocktail aus Tiflis ein Panzernashorn davor bewahrt, eingeschläfert zu werden.<ref>{{Literatur |Titel=Vor dem Einschläfern gerettet: Phagentherapie unterstützt Nürnberger Nashorn bei der Heilung - MEDIZIN ASPEKTE |Sammelwerk=MEDIZIN ASPEKTE |Datum=2016-11-08 |Online=https://medizin-aspekte.de/67903-vor-dem-einschlaefern-gerettet-phagentherapie-unterstuetzt-nuernberger-nashorn-bei-der-heilung/ |Abruf=2017-02-06}}</ref> |
||
Version vom 7. Februar 2017, 15:43 Uhr

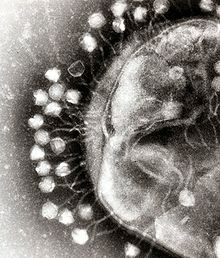
Phagentherapie ist der therapeutische Gebrauch von Bakteriophagen zur Behandlung krankheitsverursachender bakterieller Infektionen. Dieses Behandlungsverfahren wird, hauptsächlich in Ländern der früheren Sowjetunion, insbesondere Georgien, seit etwa den 1920er Jahren entwickelt und angewandt, um eine Reihe bakterieller und polymikrobieller Biofilm-Infektionen zu behandeln. Für die Phagentherapie gibt es viele potentielle Anwendungen in der Humanmedizin, Zahnmedizin, Tiermedizin, Landwirtschaft und Lebensmittelsicherheit. Wenn der Wirtsorganismus, bei dem das Verfahren angewandt wird, kein Tier ist, spricht man von biologischer Schädlingsbekämpfung.[1]
Bakteriophagen wirken weitaus spezifischer als die normalerweise verwendeten Antibiotika. Im Prinzip kann man sie so auswählen, dass sie nicht nur für den Wirtsorganismus (Mensch, Tier oder Pflanze) unschädlich sind, sondern auch für nützliche Bakterien wie die Darmflora, wodurch sich das Risiko opportunistischer Infektionen verringert. Diese Spezifität von Phagen birgt allerdings einen Nachteil: Ein Phage wird ein Bakterium nur dann töten, wenn es zu einem spezifischen Bakterienstamm gehört. Daher werden oft Phagenmischungen verwendet, um die Erfolgschance zu erhöhen, oder man entnimmt eine Probe der zu bekämpfenden Bakterien und identifiziert und züchtet einen dazu passenden Phagen.
Zurzeit werden Phagen, insbesondere in Georgien, therapeutisch zur Behandlung solcher Bakterieninfektionen eingesetzt, die auf konventionelle Antibiotika nicht ansprechen.[2][3][4] Phagen sind tendenziell dort erfolgreicher als Antibiotika, wo ein Biofilm von einer Schicht von Polysacchariden bedeckt ist, den Antibiotika typischerweise nicht durchdringen können.[5] Im Westen sind derzeit keine Phagentherapien für den Einsatz am Menschen zugelassen. Jedoch werden jetzt Phagen zur Bekämpfung von Listerien und Salmonellen eingesetzt, die Lebensmittelvergiftungen verursachen.[6][7]
Geschichte

Nach der Entdeckung der Bakteriophagen durch Frederick Twort und Felix d’Hérelle[8] 1915 und 1917 wurde die Phagentherapie von vielen sofort als ein entscheidender Fortschritt bei der Bekämpfung der Infektionskrankheiten erkannt. Georgi Eliava, ein Georgier, machte ähnliche Entdeckungen. Er reiste zum Institut Pasteur in Paris und traf dort d’Hérelle. 1923 gründete er das Eliava-Institut für Phagenforschung in Tiflis.
In den Nachbarländern, u. a. in Russland, begann bald darauf ausgedehnte Forschungs- und Entwicklungstätigkeit. In den USA begann in den 1940er Jahren das Pharmaunternehmen Eli Lilly and Company, die Phagentherapie als kommerzielles Produkt anzubieten.
Während so Wissen über die Biologie der Phagen und über die richtige Anwendung der Cocktails gesammelt wurde, waren die frühen Anwendungen der Phagentherapie oft unzuverlässig. Als 1941 die Antibiotika entdeckt und in den USA und Europa breit vermarktet wurden, verloren die meisten westlichen Wissenschaftler das Interesse daran, die Phagentherapie weiterzuentwickeln.[9]
Von den westlichen Fortschritten in der Antibiotikaherstellung der 1940er Jahre abgeschnitten, entwickelten russische Wissenschaftler die bereits erfolgreiche Phagentherapie weiter, um die Wunden von Soldaten in Feldlazaretten zu behandeln. Während des Zweiten Weltkrieges wurden in der Sowjetunion viele Soldaten mit Phagen behandelt, die an verschiedenen bakteriell verursachten Krankheiten wie z. B. Dysenterie oder Gangränen litten. Die Erfolgsquote war, verglichen mit der jedes Antibiotikums, ebenso gut, wenn nicht besser. Russische Forscher entwickelten und verfeinerten ihre Behandlungsmethoden weiter und publizierten darüber. Wegen der Barrieren, die der Kalte Krieg der Wissenschaft entgegensetzte, wurde dieses Wissen jedoch nicht übersetzt und konnte nicht weltweit verbreitet werden.[10][11] Eine Zusammenfassung dieser Veröffentlichungen ist nun auf Englisch erschienen: A Literature Review of the Practical Application of Bacteriophage Research.[12]
Am Eliava-Institut in Tbilisi/Georgien gibt es eine umfangreiche Bibliothek und ein Forschungszentrum. Phagentherapie ist heute in dieser Region eine weitverbreitete Behandlungsform. Seit 1930 behandeln georgische Ärzte einheimische Patienten mit Phagen, darunter auch Säuglinge und Neugeborene.
Infolge der Entwicklung von Antibiotikaresistenzen seit den 1950er Jahren und eines fortgeschrittenen Kenntnisstandes ist weltweit ein neues Interesse für die Möglichkeit erwacht, Phagentherapie zusammen mit anderen Strategien zur Auslöschung von bakteriellen Infektionen und chronischen polymikrobiellen Biofilmen einzusetzen.
Phagen wurden als ein mögliches Mittel untersucht, um Krankheitserreger wie Campylobacter in roher Nahrung[13] und Listerien in frischen Lebensmitteln zu vernichten oder um Bakterien zu bekämpfen, die Lebensmittel verderben lassen.[14] In der landwirtschaftlichen Praxis wurden Phagen benutzt, um pathogene Keime wie Campylobacter, Escherichia und Salmonellen bei Nutztieren zu bekämpfen, Lactococcus und Vibrionen bei Fischen in Aquakultur und Erwinia und Xanthomonas bei Nutzpflanzen. Das älteste Einsatzgebiet war allerdings die Humanmedizin. Phagen wurden gegen Durchfallerkrankungen eingesetzt, die von Escherichia coli, Shigella und Vibrio verursacht werden, sowie gegen Wundinfektionen durch fakultative Pathogene wie Staphylokokken oder Streptokokken. Neuerdings wurde der phagentherapeutische Ansatz auf systemische und sogar intrazelluläre Infektionen angewandt und nicht-replizierende Phagen und isolierte Phagenenzyme wie Lysine sind dem Arsenal der antimikrobiellen Mittel hinzugefügt worden. Allerdings stehen keine tatsächlichen Nachweise für die Wirksamkeit dieser Phagenanwendungen im Feld und in der Klinik zur Verfügung.
Das Interesse des Westens kann zum Teil auf das Jahr 1994 zurückgeführt werden, als Soothill am Tiermodell demonstrierte, dass Phagen die Erfolgsquote von Hauttransplantationen erhöhen können, indem sie die darunterliegende Infektion mit Pseudomonas aeruginosa reduziert.[15] Neuere Studien haben diese Befunde im Modellsystem zusätzlich untermauert.[16]
Auch wenn es keine „Phagentherapie“ im ursprünglichen Sinn ist, stellt die Nutzung von Phagen als Transportmechanismen für herkömmliche Antibiotika eine andere mögliche therapeutische Anwendung dar.[17][18] Auch der Gebrauch von Phagen zum Transport von Antitumor-Wirkstoffen bei Voruntersuchungen an Zellen in Gewebekulturen ist beschrieben worden.[19]
Möglicher Nutzen
Die Behandlung mit Bakteriophagen ist bei bakteriellen Infektionen eine mögliche Alternative oder Ergänzung zu konventionellen Antibiotikabehandlungen.[20]
Bakteriophagen sind sehr spezifisch, d. h., sie greifen nur einen oder wenige Bakterienstämme an.[21] Traditionelle Antibiotika haben ein breiteres Wirkungsspektrum und töten sowohl gefährliche Bakterien, als auch harmlose oder wichtige, wie z. B. die, die bei der Verdauung helfen. Auch können Phagen sehr wirksam gegen Antibiotika resistente Bakterien sein. Es gibt eine ganze Reihe aktueller Veröffentlichungen, die die Wirksamkeit von Phagen belegen.[22]
Das Eliava Institut in Tiflis, das ohne Zweifel die längste Erfahrung in der Phagentherapie hat, meldet Erfolgsraten zwischen 67 % bei Lungeninfektionen, bis zu 100 % bei Entzündungen des Knochenmarks (Osteomyelitis).[23]
Einige Beobachtungen zeigen, dass Phagen imstande sind, an einen gewünschten Ort zu wandern – auch durch die Blut-Hirn-Schranke zum Gehirn – und sich dort, wenn ein geeigneter bakterieller Wirt vorhanden ist, zu vermehren, um Infektionen wie Meningitis zu bekämpfen.[24] Weitere Veröffentlichungen gibt es zu Pseudomonas aeruginosa,[25] Klebsiella, Shigella, Staphylokokken, Streptokokken, Escherichia coli, Proteus, Salmonella,[26] und viele mehr. Es gibt keine nichttoxischen Antibiotika, um einige Bakterien wie etwa multiresistente Klebsiella pneumoniae zu behandeln. In Labortests wurde jedoch gezeigt, dass die Bakterien durch intraperitoneal, intravenös oder intranasal zugeführte Phagen abgetötet werden können.[27]
Einige Pharmaunternehmen sind dabei Phagenenzyme, z.B. Endolysin gegen methicillinresistente Staphylococcus aureus (MRSA) zu entwickeln,[28] darunter imprägnierte Wundverbände zur präventiven Behandlung von Verbrennungsopfern und phagenimprägnierte Wundnaht.[29] Enzobiotics sind eine Neuentwicklung der Rockefeller University (allgemein "enzybiotics", engl.), bei der Enzyme aus Phagen hergestellt werden. Diese zeigen das Potential, sekundäre Bakterieninfektionen zu verhindern, z. B. Lungenentzündung oder Otitis (Mittelohrentzündung) bei Patienten mit Grippe. Gereinigte Enzyme rekombinanter Phagen lassen sich als eigenständige antibakterielle Wirkstoffe verwenden.[30]
Die Antibiotikaresistenz kommt oft durch eine Pumpe in der Zellwand der Bakterien, die das Antibiotika wieder aus der Zelle heraus pumpen kann. Die Arbeitsgruppe um Prof. Turner sucht gezielt nach Phagen, die an diese Pumpe binden, um in die Zelle von Pseudomonas aeruginosa einzudringen und diese dann zerstören. Die Immunantwort der Bakterien hierauf ist, dass sie keine Pumpen mehr bilden. Diese Bakterien kann man mit einem Antibiotika abtöten. [31] So konnte in den USA eine Infektion von Pseudomonas aeruginosa mit Phagen und mit Genehmigung der FDA geheilt werden. [32]
Phagen werden schon lange für den Einsatz gegen schädliche Bakterien im Obst- und Gemüseanbau diskutiert. So gibt es Veröffentlichungen zu Erwinia amylovora, Pseudomonas, Xanthomonas, Streptomyces, Pectobacterium carotovorum', Xylella fastidiosa,' Ralstonia solanacearum''',''' Dickeya solani und 'Pectobacterium.' [33]
An der Brigham Young University erforscht man derzeit die Nutzung der Phagentherapie zur Behandlung der Amerikanischen Faulbrut bei Bienen.[34][35] Im Tiergarten Nürnberg hat die Behandlung mit einem Phagencocktail aus Tiflis ein Panzernashorn davor bewahrt, eingeschläfert zu werden.[36]
Seit 2013 gibt es das von der EU finanzierte Projekte Phagoburn bei dem die Wirksamkeit von Phagen bei Brandwunden getestet werden soll.
Nachteile
Es ist schon mindestens seit 1962 bekannt, dass Phagen Gene horizontal austauschen können. [37] So gibt es auch heute immer wieder wissenschaftliche Berichte, dass Phagen auch Antibiotikaresistenzen von einem Bakterium auf ein anderes übertragen können. [38] Auch gibt es Berichte über sogenannte "Superspreaders", dies sind Phagen, die den horizontalen Genaustausch sehr umfangreich betreiben. [39] Solche Superspreaders sollten bei einer Phagentherapie unbedingt vermieden werden. Deshalb fordern heute viele Wissenschaftler eine gute Herstellungspraxis für Phagencocktails. Des Weiteren ist in Hinblick auf diesen Aspekt der Einsatz von Phagen in der Agrar- und Lebensmittelindustrie kritisch zu betrachten.
Eine Forschergruppe vom Weizmann Institut konnte zeigen, dass spezielle Phagen die Bacillus befallen, mit einem kleinen Peptid über 6 Aminosäuren, zwischen dem lysogenen und lytischen Zyklus umschalten können. Die Forschergruppe benannte die Art der Kommunikation mit Arbitrium-System.[40] Dies bedeutet, dass Phagen in zwei Formen mit den Bakterien interagieren. Entweder bringen sie den Wirt zum platzen, oder dringen ein und integrieren sich in das Genom des Wirtes und warten ab. Für eine Phagetherapie müsste man sicher stellen, dass nicht zuerst lysogene Zyklus eintritt.
Die Lagerung von Phagen ist ähnlich wie für Antibiotika, einige müssen gekühlt werden [41] und andere nicht. [42] Ein Arzt benötigt, um sie anwenden zu können, ein zusätzliches Wissen.
Für jede Bakterieninfektion muss ein spezieller Phagencocktail hergestellt werden. Die Phagen müssen für ein optimales Ergebnis vor der Anwendung im Labor ausgesucht und getestet werden. Dies erfordert eine gute Herstellungspraxis und erschwert die Genehmigungen nach dem Arzneimittelrecht.
Wie bei Antibiotika können Bakterien gegen die Behandlungen resistent werden. In diesem Fall überleben sie durch Mutationen den Angriff der Phagen. Allerdings bringt die Evolution rasch neue Phagentypen hervor, die die resistent gewordenen Bakterien zerstören können. Das bedeutet, dass der Nachschub „unerschöpflich“ sein müsste. Zudem büßen gegen Phagen resistent gewordene Bakterien oftmals stark ihre Virulenz ein oder verlieren in diesem Prozess anderweitig teilweise oder vollständig ihre Gefährlichkeit für Menschen oder Tiere. Dies begründet sich aus den Umbauprozessen der bakteriellen Hülle als Abwehrmaßnahme bei der Resistenzentwicklung gegen Phagen, die u. a. dazu führen können, dass das menschliche Abwehrsystem die Bakterien besser erkennen und/oder angreifen kann.
Phagen werden, wenn man sie in die Blutbahn injiziert, vom menschlichen Immunsystem erkannt. Einige davon werden rasch ausgeschieden, und nach einer gewissen Zeitspanne werden Antikörper gegen die Phagen produziert. Es scheint, als ob man aus diesem Grund einen bestimmten Phagen nur einmal zur intravenösen Behandlung verwenden kann.[43]
Anwendung
Gewinnung der Phagen
Die einfachste Methode der Phagenbehandlung besteht darin, vor Ort Proben aus solchem Wasser zu entnehmen, das wahrscheinlich eine große Zahl von Bakterien und Bakteriophagen enthält, z. B. aus Abwasser und anderen Quellen.[2] Sie können auch aus Kadavern gewonnen werden. Die entnommenen Proben werden auf die zu zerstörenden Bakterien angewandt, die auf einem Nährmedium kultiviert worden sind.
Wenn die Bakterien absterben, wie das normalerweise geschieht, wird die Mixtur zentrifugiert. Die Phagen sammeln sich oben und können entnommen werden.
Die Phagenlösungen werden dann daraufhin getestet, welche auf die Zielbakterien wachstumshemmend (lysogen) wirken und welche sie zerstören (Lyse bewirken). Die Phagen, welche zur Lyse führen, werden dann auf Kulturen der Zielbakterien vermehrt, durch einen phagendurchlässigen Filter abgetrennt und dann in Vertrieb gebracht.
Behandlung
Da die Phagentherapie in Deutschland nicht zugelassen ist, dürfen nicht erwiesene Maßnahmen nach Artikel 35 der Deklaration von Helsinki nur in Notsituationen und mit Zustimmung des Patienten eingesetzt werden.[44][45]
Phagen wirken spezifisch auf jeweils bestimmte Wirtsarten. Es ist daher in vielen Fällen notwendig, einen Abstrich vom Patienten zu machen und davon eine Bakterienkultur anzulegen, bevor die Behandlung beginnen kann. Gelegentlich kann es mehrere Monate dauern, therapeutisch wirksame Phagen zu isolieren.
In der Praxis werden Phagen oral eingenommen, örtlich auf infizierte Wunden oder auf Oberflächen aufgetragen, oder sie werden während chirurgischer Eingriffe verwendet. Als Injektion werden sie selten verabreicht, um so jedes Risiko einer Verunreinigung mit Lipopolysacchariden und anderen bakteriellen Pyrogenen zu vermeiden, die aus der Phase der Phagenvermehrung in Bakterien vorhanden sein könnten, aber auch deshalb, weil das Immunsystem natürlich proteinbasierte fremde Partikel wie Viren bekämpft, die in die Blutbahn oder ins Lymphsystem eingebracht werden. Dies gilt insbesondere für eine Zweitanwendung derselben Phagen an einem Patienten, die zu einer Unwirksamkeit durch vorzeitigen Abbau der Phagen oder zu einer überschießenden Immunreaktion führen kann.
Bezeichnenderweise hat die US-amerikanische FDA im August 2006 das Einsprühen von Fleisch mit Phagen zugelassen. Die Zulassung wurde für das Präparat ListShield des Herstellers Intralytix erteilt, eine Phagenzubereitung, die gegen Listeria monocytogenes wirkt. Dies war die erste Zulassung eines auf Phagen basierenden Lebensmittel-Additivs durch die FDA und USDA. Dies löste zwar zunächst Besorgnis aus, weil ohne Kennzeichnungspflicht dem Verbraucher nicht bewusst sein wird, dass Fleisch- und Geflügelprodukte mit dem Spray behandelt wurden.[46] Es bestätigt jedoch gegenüber der Öffentlichkeit, dass Phagen gegen Listerien in der weltweiten wissenschaftlichen Gemeinschaft als ungefährlich gelten (GRAS-Status: Generally Recognized As Safe), und es öffnet den Weg dafür, auch anderen Phagen den GRAS-Status zuzuerkennen.
Die Phagentherapie ist bei einer Vielzahl von bakteriellen Infektionen erprobt worden, darunter Laryngitis, Hautinfektionen, Dysenterie, Konjunktivitis, Parodontitis, Gingivitis, Sinusitis, bakterielle Prostatitis,[47] Harnwegs- und Darminfekte, Verbrennungen, Verbrühungen, poly-mikrobielle Biofilme auf chronischen Wunden, Ulcus und infizierte Operationswunden.
2007 wurde an der königlichen Londoner Hals-, Nasen- und Ohrenklinik eine klinische Studie an Gehörgangsinfektionen (Otitis) mit Pseudomonas aeruginosa fertiggestellt.[48][49][50] Eine Dokumentation der Phase-1/Phase-2-Studie wurde August 2008 in der Zeitschrift Clinical Otolaryngology veröffentlicht.[51]
Klinische Tests der Phase 1 sind nun am Southwest Regional Wound Care Center in Lubbock in Texas mit einem zugelassenen Cocktail antibakterieller Phagen vollendet worden. Dieser wirkt u. a. gegen Pseudomonas aeruginosa, Staphylococcus aureus und Escherichia coli.[52] Der Phagencocktail wurde von der Firma Intralytix in Baltimore in Maryland produziert und zur Verfügung gestellt.
Übersichtsartikeln zum Thema Phagentherapie lässt sich entnehmen, dass mehr klinische und mikrobiologische Forschungsarbeit erforderlich ist, um die jetzigen Zulassungsstandards zu erfüllen.[53]
Verteilung
Phagen können normalerweise gefriergetrocknet und zu Pillen verarbeitet werden, ohne die Wirksamkeit nennenswert zu beeinträchtigen. Für einige Typen von Phagen in Pillenform konnte gezeigt werden, dass sie bis 55 °C temperaturbeständig und 14 Monate lagerfähig sind.
Die Phagen können in Flüssigkeit angewandt werden. Diese wird am besten in gekühlten Ampullen gelagert.
Orale Einnahme wirkt besser, wenn ein Antazidum mit enthalten ist, da dies die Zahl der Phagen erhöht, die den Durchgang durch den Magen überleben.
Zur örtlichen Anwendung werden die Phagen oft auf Gaze aufgebracht, die auf die zu behandelnde Stelle gelegt wird.
Schwierigkeiten
Allgemein
Da die Phagentherapie hochspezifisch auf bestimmte Bakterienstämme anspricht, müssen die Kliniken zur Behandlung ein und derselben Infektion oder Krankheit verschiedene Cocktails herstellen, weil die an der Krankheit beteiligten Bakterien, sich von Region zu Region und sogar von Person zu Person unterscheiden können.
Ebenfalls wegen ihrer hohen Spezifität wird oft eine Mixtur von Phagen angewandt, um eine hohe Erfolgswahrscheinlichkeit zu erzielen. Das bedeutet, dass Phagenbänke unterhalten und regelmäßig mit neuen Phagen aufgefrischt werden müssen.
Bakterien können vor oder während der Behandlung andere Rezeptoren evolvieren. Dies kann die Phagen daran hindern, die Bakterien vollständig auszulöschen.
Durch die Notwendigkeit, Phagenbänke zu unterhalten, werden behördlich vorgeschriebene Sicherheitstests schwieriger und teurer. Es würde dadurch schwierig, phagentherapeutische Produkte in großem Umfang herzustellen. Auch patentrechtliche Fragen (besonders, was lebende Organismen betrifft) könnten den Vertrieb für solche Firmen erschweren, die exklusive Rechte an ihrer „Erfindung“ haben möchten. Dies macht es unwahrscheinlich, dass gewinnorientierte Unternehmen in die breite Anwendung dieser Technologie Kapital investieren würden.
Wie seit mindestens 30 Jahren bekannt ist, haben Mykobakterien wie Mycobacterium tuberculosis spezifische Bakteriophagen.[54] Für Clostridium difficile, das für viele nosokomiale Infektionen verantwortlich ist, ist bisher kein lytischer Phage entdeckt worden. Aber es sind einige temperente (d. h. im Genom integrierte) Phagen für diese Spezies bekannt, wodurch sich vielversprechende Wege öffnen.
Um zu wirken, muss das Bakterienvirus sein Wirtsbakterium im menschlichen Körper erreichen. Als relativ großes – von außen betrachtet – reines Eiweißmolekül ist dies möglicherweise schwieriger als für Antibiotika.
Finanzmittel für die Erforschung der Phagentherapie und klinische Studien sind unzureichend und schwierig zu beschaffen, da die Patentierung von Bakteriophagenprodukten ein langwieriger und komplexer Vorgang ist. Wissenschaftler äußern die Auffassung, dass die Regulatorien die größte Hürde darstellen. Eine offizielle Position ist hingegen, dass individuelle Phagen auch eines individuellen Wirkungsnachweises bedürfen, weil dieser für eine Kombination mit vielen Variablen zu kompliziert zu führen sei. Wegen der Spezifität der Phagen wäre die Phagentherapie mit einem Cocktail naheliegend, was aber von der amerikanischen Lebensmittel- und Medikamentenbehörde FDA grundsätzlich abgelehnt wird. Forscher und Beobachter stellen die Prognose, dass die FDA ihren Standpunkt bezüglich Medikamentencocktails ändern muss, damit die Phagentherapie zum Erfolg kommen kann.[55] In der Öffentlichkeit ist das Wissen über die Phagentherapie allgemein auf die in der Forschung Tätigen begrenzt und in den Massenmedien eher nicht zu finden.[56] Auch das Negativ-Image, das den Viren im öffentlichen Bewusstsein anhaftet, mag mit für die Zurückhaltung verantwortlich sein, mit der der Phagentherapie begegnet wird.[57]
Sicherheit
Phagentherapie gilt im Allgemeinen als sicher. So wie auch bei Antibiotikabehandlung und anderen Methoden gegen bakterielle Infektionen, setzen die Bakterien bei ihrer Zerstörung im Patienten Endotoxine frei (Herxheimer-Reaktion). Das kann Fiebersymptome hervorrufen. In extremen Fällen ist ein Toxisches Schocksyndrom möglich (ein Problem, das man bei Antibiotika auch hat).[58]
Ein Weg, dieses Problem zu vermeiden, ist von Janakiraman Ramachandran vorgeschlagen worden (einem früheren Präsidenten von AstraZeneca India, der GangaGen, ein Phagentherapie-Startup in Bangladesch gegründet hat): Bei solchen Infektionstypen, bei denen diese Reaktion wahrscheinlich ist, könnte man gentechnisch veränderte Bakteriophagen einsetzen, bei denen das Gen zur Erzeugung von Endolysin entfernt ist. Ohne dieses Gen stirbt das Wirtsbakterium zwar auch, aber da keine Lyse stattfindet, bleibt seine Hülle intakt. Diese Modifikation verhindert allerdings auch die exponentielle Vermehrung der Phagen, so dass ein verabreichter Phage eine tote Bakterienzelle bedeutet.[4] Diese toten Zellen werden schließlich im Verlauf der normalen „Hausputz-Tätigkeit“ der Phagozyten vernichtet, die das Bakterium einschließlich seines Inneren durch Enzyme in harmlose Proteine, Polysaccharide und Lipide zerlegen.[59]
Temperente Bakteriophagen werden normalerweise nicht therapeutisch verwendet, da manche dieser Phagen auch Bakterien-DNA von einer Wirtszelle zur nächsten übertragen, wodurch sich Antibiotikaresistenzen weiterverbreiten und Bakterien theoretisch sogar pathogen werden können (siehe Cholera).
Therapeutische Wirksamkeit
In Russland haben gemischte Phagenzubereitungen möglicherweise eine therapeutische Wirksamkeit von 50 %. Das bedeutet, dass 50 von 100 Patienten mit tödlichen antibiotikaresistenten Infektionen vollständig geheilt werden. Die Rate von nur 50 % ist wahrscheinlich auf individuelle Entscheidungen bei der Zusammenstellung der Phagenmischung und auf unzureichende Diagnostik des verursachenden Krankheitserregers zurückzuführen.[60]
Siehe auch
Literatur
- Thomas Häusler: Gesund durch Viren – Ein Ausweg aus der Antibiotika-Krise. Piper, München/ Zürich 2003, ISBN 3-492-04520-0. (Buchbesprechung im Laborjournal)
- Inger Völkel, Claus-Peter Czerny: Phagentherapie in der Tiermedizin: Ein Überblick. In: Berliner und Münchener tierärztliche Wochenschrift. 2011, Nr. 124, S. 303–312.
- Diana D. Semler, Karlene H. Lynch, Jonathan J. Dennis: The promise of bacteriophage therapy for Burkholderia cepacia complex respiratory infections. In: Frontiers in Cellular and Infection Microbiology. Nr. 1, 2012, doi:10.3389/fcimb.2011.00027.
- Lauren Gravitz1: Turning a new phage. In: Nature Medicine. Band 18, Nummer 9, September 2012, S. 1318–1320, ISSN 1546-170X, doi:10.1038/nm0912-1318, PMID 22961150 (Review).
Weblinks
- Benedikt Johannes Hänggi: Die Phagentherapie und das Problem ihrer Verwirklichung (PDF; 1,9 MB). Dissertationsschrift, Universität Bern 2004.
- Martin J. Loessner: Therapeutische Bakteriophagen: Eine Alternative zu Antibiotika? Biospektrum 6/2000
Einzelnachweise
- ↑ McAuliffe u. a.: The New Phage Biology: From Genomics to Applications. (introduction) In: S. Mc Grath, D. van Sinderen (Hrsg.): Bacteriophage: Genetics and Molecular Biology. Caister Academic Press, Norfolk UK 2007, ISBN 978-1-904455-14-1, reprint.
- ↑ a b Phage – The Virus that Cures. (Video, 49 min.) BBC Horizon, 9. Oktober 1997
- ↑ T Parfitt: Georgia: an unlikely stronghold for bacteriophage therapy. In: Lancet. Band 365. Jahrgang, Nr. 9478, 2005, S. 2166–7, doi:10.1016/S0140-6736(05)66759-1, PMID 15986542.
- ↑ a b Karl Thiel: Old dogma, new tricks – 21st Century phage therapy. In: Nature Biotechnology. Band 22. Jahrgang, Nr. 1. London UK Januar 2004, S. 31–36, doi:10.1038/nbt0104-31, PMID 14704699 (nature.com [abgerufen am 15. Dezember 2007]).
- ↑ Maria Aguita: Combatting Bacterial Infection. LabNews.co.uk, abgerufen am 5. Mai 2009.
- ↑ Pirisi A: Phage therapy–advantages over antibiotics? In: Lancet. Band 356. Jahrgang, Nr. 9239, 2000, S. 1418, doi:10.1016/S0140-6736(05)74059-9, PMID 11052592.
- ↑ B. Hofer: Konservieren mit Viren. Heise, 28. Februar 2013, abgerufen am 15. Mai 2013.
- ↑ Shasha SM, Sharon N, Inbar M: [Bacteriophages as antibacterial agents]. In: Harefuah. 143. Jahrgang, Nr. 2, 2004, S. 121–5, 166, PMID 15143702 (hebräisch).
- ↑ GW Hanlon: Bacteriophages: an appraisal of their role in the treatment of bacterial infections. In: Int J Antimicrob Agents. 30. Jahrgang, Nr. 2, 2007, S. 118–28, doi:10.1016/j.ijantimicag.2007.04.006, PMID 17566713 (elsevier.com).
- ↑ Stalin’s Forgotten Cure. In: Science. 25 October 2002, v.298, (PDF; 285 kB)
- ↑ Summers WC: Bacteriophage therapy. In: Annu. Rev. Microbiol. 55. Jahrgang, 2001, S. 437–51, doi:10.1146/annurev.micro.55.1.437, PMID 11544363.
- ↑ Nina Chanishvili: 2009, A Literature Review of the Practical Application of Bacteriophage Research. Nova Science, New York 2011, ISBN 978-1-62100-851-4.
- ↑ MJ Mangen, AH Havelaar, KP Poppe, GA de Wit: Cost-utility analysis to control Campylobacter on chicken meat: dealing with data limitations. In: Risk Anal. 27. Jahrgang, Nr. 4, 2007, S. 815–30, doi:10.1111/j.1539-6924.2007.00925.x, PMID 17958494 (blackwell-synergy.com).
- ↑ S Mc Grath, D van Sinderen (editors).: Bacteriophage: Genetics and Molecular Biology. 1st Auflage. Caister Academic Press, 2007, ISBN 978-1-904455-14-1 (horizonpress.com).
- ↑ JS Soothill: Bacteriophage prevents destruction of skin grafts by Pseudomonas aeruginosa. In: Burns. 20. Jahrgang, Nr. 3, 1994, S. 209–11, doi:10.1016/0305-4179(94)90184-8, PMID 8054131.
- ↑ CS McVay, M Velásquez, JA Fralick: Phage therapy of Pseudomonas aeruginosa infection in a mouse burn wound model. In: Antimicrob Agents Chemother. 51. Jahrgang, Nr. 6, 2007, S. 1934–8, doi:10.1128/AAC.01028-06, PMID 17387151, PMC 1891379 (freier Volltext).
- ↑ I Yacoby, H Bar, I Benhar: Targeted drug-carrying bacteriophages as antibacterial nanomedicines. In: Antimicrob. Agents Chemother. 51. Jahrgang, Nr. 6, 2007, S. 2156–2163, doi:10.1128/AAC.00163-07, PMID 17404004, PMC 1891362 (freier Volltext).
- ↑ I Yacoby, M Shamis, H Bar, D Shabat, I Benhar: Targeting antibacterial agents by using drug-carrying filamentous bacteriophages. In: Antimicrob. Agents Chemother. 50. Jahrgang, Nr. 6, 2006, S. 2087–2097, doi:10.1128/AAC.00169-06, PMID 16723570, PMC 1479106 (freier Volltext).
- ↑ H Bar, I Yacoby, I Benhar: Killing cancer cells by targeted drug-carrying phage nanomedicines. In: BMC Biotechnol. 8. Jahrgang, 2008, S. 37, doi:10.1186/1472-6750-8-37, PMID 18387177, PMC 2323368 (freier Volltext) – (biomedcentral.com).
- ↑ Górski A, Miedzybrodzki R, Borysowski J, Weber-Dabrowska B, Lobocka M, Fortuna W, Letkiewicz S, Zimecki M, Filby G: Bacteriophage therapy for the treatment of infections. In: Current Opinion in Investigational Drugs. 10. Jahrgang, Nr. 8, August 2009, S. 766–74, PMID 19649921.
- ↑ Duckworth DH, Gulig PA: Bacteriophages: potential treatment for bacterial infections. In: BioDrugs. 16. Jahrgang, Nr. 1, 2002, S. 57–62, PMID 11909002.
- ↑ Ryszard Międzybrodzki, Jan Borysowski, Beata Weber-Dąbrowska, Wojciech Fortuna, Sławomir Letkiewicz: Chapter 3 - Clinical Aspects of Phage Therapy. In: Advances in Virus Research (= Bacteriophages, Part B). Band 83. Academic Press, 1. Januar 2012, S. 73–121 (sciencedirect.com [abgerufen am 6. Februar 2017]).
- ↑ Mzia Kutateladze, Revaz Adamia: Bacteriophages as potential new therapeutics to replace or supplement antibiotics. In: Trends in Biotechnology. Band 28, Nr. 12, 1. Dezember 2010, S. 591–595, doi:10.1016/j.tibtech.2010.08.001 (sciencedirect.com [abgerufen am 6. Februar 2017]).
- ↑ Strój L, Weber-Dabrowska B, Partyka K, Mulczyk M, Wójcik M: [Successful treatment with bacteriophage in purulent cerebrospinal meningitis in a newborn]. In: Neurologia i neurochirurgia polska. Band 33, Nr. 3, 1. Januar 1999, ISSN 0028-3843 (europepmc.org [abgerufen am 6. Februar 2017]).
- ↑ Victor Krylov, Olga Shaburova, Elena Pleteneva, Maria Bourkaltseva, Sergey Krylov: Modular Approach to Select Bacteriophages Targeting Pseudomonas aeruginosa for Their Application to Children Suffering With Cystic Fibrosis. In: Antimicrobials, Resistance and Chemotherapy. 1. Januar 2016, S. 1631, doi:10.3389/fmicb.2016.01631, PMID 27790211, PMC 5062033 (freier Volltext) – (frontiersin.org [abgerufen am 6. Februar 2017]).
- ↑ Alexander Sulakvelidze, Zemphira Alavidze, J. Glenn Morris: Bacteriophage Therapy. In: Antimicrobial Agents and Chemotherapy. Band 45, Nr. 3, 1. März 2001, ISSN 0066-4804, S. 649–659, doi:10.1128/AAC.45.3.649-659.2001, PMID 11181338, PMC 90351 (freier Volltext) – (asm.org [abgerufen am 6. Februar 2017]).
- ↑ G. G. Bogovazova, N. N. Voroshilova, V. M. Bondarenko: [The efficacy of Klebsiella pneumoniae bacteriophage in the therapy of experimental Klebsiella infection]. In: Zhurnal Mikrobiologii, Epidemiologii, I Immunobiologii. Nr. 4, ISSN 0372-9311, S. 5–8, PMID 1882608.
- ↑ niederländisches Biotech-Unternehmen Micreos bringt erstes bakterientötendes Enzym zur Behandlung von MRSA am Menschen auf den Markt. In: wallstreet-online.de. 6. November 2014 (wallstreet-online.de [abgerufen am 6. Februar 2017]).
- ↑ Scientists Engineer Viruses To Battle Bacteria
- ↑ J Borysowski, B Weber-Dabrowska, A Górski: Bacteriophage endolysins as a novel class of antibacterial agents. In: Experimental Biology and Medicine (Maywood NJ). 231. Jahrgang, Nr. 4, April 2006, S. 366–377, PMID 16565432.
- ↑ Benjamin K. Chan, Mark Sistrom, John E. Wertz, Kaitlyn E. Kortright, Deepak Narayan: Phage selection restores antibiotic sensitivity in MDR Pseudomonas aeruginosa. In: Scientific Reports. Band 6, 26. Mai 2016, ISSN 2045-2322, doi:10.1038/srep26717, PMID 27225966 (nature.com [abgerufen am 7. Februar 2017]).
- ↑ A virus, fished out of a lake, may have saved a man’s life. 7. Dezember 2016, abgerufen am 6. Februar 2017.
- ↑ Colin Buttimer, Olivia McAuliffe, R. P. Ross, Colin Hill, Jim O’Mahony: Bacteriophages and Bacterial Plant Diseases. In: Antimicrobials, Resistance and Chemotherapy. 1. Januar 2017, S. 34, doi:10.3389/fmicb.2017.00034 (frontiersin.org [abgerufen am 7. Februar 2017]).
- ↑ Bee Killers: Using Phages Against Deadly Honeybee Diseases auf YouTube, abgerufen am 5. Juni 2016
- ↑ Using microscopic bugs to save the bees auf der Webseite der Brigham Young Universität, abgerufen am 5. Juni 2016
- ↑ Vor dem Einschläfern gerettet: Phagentherapie unterstützt Nürnberger Nashorn bei der Heilung - MEDIZIN ASPEKTE. In: MEDIZIN ASPEKTE. 8. November 2016 (medizin-aspekte.de [abgerufen am 6. Februar 2017]).
- ↑ Tauschgeschäft mit Erbanlagen. In: Die Zeit. 23. Februar 1962, ISSN 0044-2070 (zeit.de [abgerufen am 6. Februar 2017]).
- ↑ Amira Shousha, Nattakarn Awaiwanont, Dmitrij Sofka, Frans J. M. Smulders, Peter Paulsen: Bacteriophages Isolated from Chicken Meat and the Horizontal Transfer of Antimicrobial Resistance Genes. In: Applied and Environmental Microbiology. Band 81, Nr. 14, 15. Juli 2015, ISSN 0099-2240, S. 4600–4606, doi:10.1128/AEM.00872-15, PMID 25934615, PMC 4551174 (freier Volltext) – (asm.org [abgerufen am 6. Februar 2017]).
- ↑ Eric C. Keen, Valery V. Bliskovsky, Francisco Malagon, James D. Baker, Jeffrey S. Prince: Novel “Superspreader” Bacteriophages Promote Horizontal Gene Transfer by Transformation. In: mBio. Band 8, Nr. 1, 17. Januar 2017, ISSN 2150-7511, S. e02115–16, doi:10.1128/mBio.02115-16, PMID 28096488, PMC 5241400 (freier Volltext) – (asm.org [abgerufen am 6. Februar 2017]).
- ↑ Zohar Erez, Ida Steinberger-Levy, Maya Shamir, Shany Doron, Avigail Stokar-Avihail: Communication between viruses guides lysis–lysogeny decisions. In: Nature. Band 541, Nr. 7638, S. 488–493, doi:10.1038/nature21049 (nature.com).
- ↑ J. P. Collman: Naturally Dangerous: Surprising facts about food, health, and the environment. University Press, Sausalito CA 2001, S. 92.
- ↑ E. Jończyk, M. Kłak, R. Międzybrodzki, A. Górski: The influence of external factors on bacteriophages—review. In: Folia Microbiologica. Band 56, Nr. 3, 31. Mai 2011, ISSN 0015-5632, S. 191–200, doi:10.1007/s12223-011-0039-8, PMID 21625877, PMC 3131515 (freier Volltext) – (springer.com [abgerufen am 6. Februar 2017]).
- ↑ Die Informationen für diesen Abschnitt stammen von: The advantages and disadvantages of phage therapy
- ↑ Deklaration von Helsinki – Ethische Grundsätze für die medizinische Forschung am Menschen. Weltärztebund, 2008
- ↑ Anwendung nicht erwiesener Maßnahmen
- ↑ FDA says viruses safe for treating meat
- ↑ Pathogen eradication by phage therapy in patients with chronic bacterial prostatitis
- ↑ Press & News. Abgerufen am 13. Dezember 2007.
- ↑ Sourcing Development Funding: Biocontrol – Southampton Television documentary. Archiviert vom am 15. April 2009; abgerufen am 13. Dezember 2007.
- ↑ Scientists start germ warfare to beat illness. – biocontrol-ltd.com. Archiviert vom am 13. April 2009; abgerufen am 30. April 2008.
- ↑ A. Wright, C. H. Hawkins, E. E. Änggård, D. R. Harper: A controlled clinical trial of a therapeutic bacteriophage preparation in chronic otitis due to antibiotic-resistant Pseudomonas aeruginosa; a preliminary report of efficacy. In: Clinical Otolaryngology. 2009, Bd. 34, Nr. 4, S. 349–357.
- ↑ D. D. Rhoads, R. D. Wolcottet al.: Bacteriophage therapy of venous leg ulcers in humans: results of a phase I safety trial. In: J Wound Care. Juni 2009, Bd. 18, Nr. 6, S. 237–8, 240-3.
- ↑ Harald Brüssow: Phage therapy: the Escherichia coli experience. In: Microbiology. Juli 2005, Bd. 151, Nr. 7S, S, 2133-2140, doi:10.1099/mic.0.27849-0, Volltext.
- ↑ Graham F. Hatfull: Mycobacteriophages: Pathogenesis and Applications. In: Matthew K Waldor, David I Friedman, Sankar Lal Adhya: Phages: Their role in bacterial pathogenesis and biotechnology. ASM Press, Washington DC 2005, ISBN 978-1-55581-307-9, S. 238–255.
- ↑ K Thiel: Old dogma, new tricks –21st Century phage therapy. In: Nat. Biotechnol. 22. Jahrgang, Nr. 1, 2004, S. 31–6, doi:10.1038/nbt0104-31, PMID 14704699.
- ↑ H. Brüssow: Phage Therapy: The Western Perspective. In: Stephen Mc Grath, Douwe van Sinderen: Bacteriophage: Genetics and Molecular Biology. Caister Academic Press, Norfolk UK 2007, ISBN 978-1-904455-14-1.
- ↑ Verbeken G, De Vos D, Vaneechoutte M, Merabishvili M, Zizi M, Pirnay JP: European regulatory conundrum of phage therapy. In: Future Microbiol. 2. Jahrgang, Nr. 5, 2007, S. 485–91, doi:10.2217/17460913.2.5.485, PMID 17927471.
- ↑ Evergreen Phage Biology and Phage Therapy. Auf: evergreen.edu; zuletzt abgerufen am 9. April 2014
- ↑ Stuart Ira Fox: Human Physiology -6th ed. McGraw-Hill, 1999, ISBN 0-697-34191-7, S. 50, 55, 448, 449.
- ↑ Artikel auf Russisch. Auf: files.school-collection.edu.ru; zuletzt abgerufen am 9. April 2014.