Cholesteatom
| Klassifikation nach ICD-10 | |
|---|---|
| H71 | Cholesteatom |
| H60.4 | Gehörgangscholesteatom |
| H95.0 | Rezidivierendes Cholesteatom, Mastoidhöhle, nach Mastoidektomie |
| H66.2 | Otitis media epitympanalis |
| ICD-10 online (WHO-Version 2019) | |
Als Cholesteatom (Synonym: Perlgeschwulst, Zwiebelgeschwulst, Otitis media epitympanalis) des Ohres bezeichnet man eine Einwucherung von mehrschichtig verhornendem Plattenepithel in das Mittelohr mit nachfolgender chronisch-eitriger Entzündung des Mittelohrs von Säugetieren. Die chronische Mittelohrentzündung beim Cholesteatom wird als chronische Knocheneiterung bezeichnet. Das Cholesteatom ist eine progrediente, destruierend-entzündliche Läsion. Das Cholesteatom zeigt aus pathologischer Sicht folgende Charakteristiken: Migration, gesteigerte Zellproliferation, Invasivität, gestörte Zelldifferenzierung, Progredienz und Neigung zu Rezidiven nach operativer Intervention.
Beim gesunden Ohr sind das verhornende Plattenepithel des äußeren Gehörgangs und das Schleimhautepithel des Mittelohrs durch das Trommelfell vollständig voneinander getrennt.[1] Wird diese Barriere aufgehoben, können Plattenepithelzellen in die Paukenhöhle einwachsen. Dadurch kommt es zu einer Ausbreitung von verhornendem Plattenepithel in die Mittelohrräume.
Cholesteatome können auch außerhalb des Ohres in der Schädelhöhle oder Schädelwand entstehen.
Medizingeschichte[Bearbeiten | Quelltext bearbeiten]
Joseph-Guichard Du Verney berichtete erstmals über eine fettige Masse im Schläfenbein und nannte diese „Stéatome“.[2] Jean Cruveilhier nannte im Jahr 1829 die Raumforderung im Felsenbein beschreibend tumeur perlée wegen der makroskopisch perlförmigen Erscheinung.[3] Der bis heute gebräuchliche medizinische Terminus des „Cholesteatoms“[4] geht auf den deutschen Physiologen und vergleichenden Anatomen Johannes Müller zurück, der es zu den gutartigen Fettgewebsgeschwülsten rechnete.
Joseph Toynbee beschrieb im Jahr 1850[5] unter dem Namen molluscous tumor und später auch sebeaceous tumor Neubildungen im Ohr, die Toynbee aber als primäre Balggeschwülste (durch einen Balg begrenzte Geschwülste aus Epidermisschuppen) des Gehörgangs ansah, die aber eher einem Cholesteatom ähnelten. Er wiederum sah ihren Ursprung in den Talgdrüsen.[6]
Im Rahmen der Operationen bei chronischen Eiterungen des Warzenfortsatzes war es Ernst von Bergmann, der im Jahr 1899 eine Fortnahme der hinteren Gehörgangswand forderte. Er nannte diesen operativen Schritt „Radikaloperation des Ohres“.[7][8]
Pathogenese[Bearbeiten | Quelltext bearbeiten]
Physiologischerweise wird die Paukenhöhle mit einem einschichtigen Epithel aus kubischen (isoprismatischem) bis platten Epithelzellen ausgekleidet. Dringen in dieses Gewebesystem verhornende Plattenepithelien ein, kommt es also zu einer Proliferation von Keratinozyten des Plattenepithels oder entwickeln sich diese aus embryonalen Mesenchymresten beginnen sich diese mit einem veränderten Wachstumsverhalten zu vermehren und es entsteht eine zwiebelschalenartige Perle aus verhornenden Plattenepithelzellen, welche die Cholesteatommatrix bilden, ist die Destruktion des umgebenden Gewebes die Folge.[9]
Hierbei sind die histologisch verschiedenen Trommelfellabschnitte mit zu berücksichtigen. Die kleine Pars flaccida oder auch Shrapnell’sche Membran besteht aus nur zwei Schichten; zum äußeren Gehörgang hin findet sich ein mehrschichtiges Plattenepithel, Stratum cutaneum, während zur Paukenhöhle hin ein einschichtiges Plattenepithel, Stratum mucosum ausgebildet ist. Zwischen den beiden unterschiedlichen Zellschichten liegt nur die Basallamina. Anders bei der größeren Pars tensa: Hier sind ebenfalls die beiden Zellschichten und die Basallamina ausgebildet, aber zusätzlich lassen sich noch zwei bindegewebige Faserschichten, Stratum fibrosum oder Lamina propria, unterscheiden. Eine dieser Faserschichten hat einen radiären Verlauf, Stratum radiatum, und die andere ist zirkulär angeordnet, Stratum circulare.
Der histologisch unterschiedliche Aufbau führt im Sinne einer Prädilektionsstelle zu einem begünstigten Auftreten etwa eines primären Cholesteatoms im Bereich der Pars flaccida. Denn chronische Tubenbelüftungsstörungen können zu einer Retraktionstasche in der Pars flaccida führen. In einer solchen Retraktionstasche kommt es zu Epithelabschilferungen, die sich in der Folge in der Paukenhöhle ansammeln und über die Zeit und durch veränderte zelluläre Faktoren dann ein Cholesteatom ausbilden.
Hinweise auf die im Vergleich zu der normalen Plattenepithelschicht des Trommelfells veränderten Bedingungen sind die nachweisbaren hohen Konzentrationen an Wachstumsfaktoren Epidermal Growth Factor Receptor, (EGFR), Transforming growth factor, TGF-α, Interleukin-1, Il-1 in der Cholesteatommatrix, die allesamt eine stärkere Wachstumsaktivität der Keratinozyten anzeigen.[10] Ferner spielen das Plasminogen–Aktivator–Systems, PAS und das Matrix-Metalloproteinasen–System eine wichtige Rolle.[11] Gewebsproliferation setzt Stoffaustausch voraus und dieser wiederum eine Angiogenese. Obwohl solch eine Gefäßneubildung u. a. auch die Voraussetzung für physiologisches Wachstum im Organismus darstellt, spielt sie aber auch bei der Wundheilung nach Gewebeschäden eine wichtige Rolle. Das Plattenepithel der Cholesteatommatrix kann keine Gefäßneubildung anregen, aber die umgebende Perimatrix und ihre Zellbestandteile sind mesenchymalen Ursprungs und daher zu einer Induktion der Angioneogenese befähigt.






Von der Cholesteatommatrix muss also die Cholesteatomperimatrix unterschieden werden, diese entsteht aus dem subepithelialen Bindegewebe. Somit lassen sich am Cholesteatom, aus pathohistologischer Sicht, zwei wesentliche Schichten darstellen.
Die Cholesteatommatrix ist die oberflächlich gelegene Epithelschicht mit verhornenden Plattenepithelzellen und Zelldetritus. Sie gleicht dem Trommelfellepithel und dem Gehörgangsepithel, jedoch ohne dessen Anhangsgebilde.
Hingegen stellt die Perimatrix das darunter liegende Bindegewebe dar, sie ist für den Stoffaustausch des Epithels zuständig und entzündlich aktiviert. Die Perimatrix, also das entzündungsaktivierte Bindegewebe, besteht histomorphologisch aus folgenden Zellen: Fibroblasten, Makrophagen, Lymphozyten, Mastozyten, Granulozyten, Endothelien und die im Knochen aktivierten Osteoklasten.[12]
Je nach Entzündungsaktivität ist ihre Dicke und Ausdehnung verschieden. Bei hoher inflammatorischer Aktivität kann die zwischen Matrix und Perimatrix gelegene Basalmembran stellenweise unterbrochen sein.[13] Diese begleitende Entzündungsreaktion führt über die Wirkung verschiedener Zytokine zu einer inflammatorisch bedingten Aktivierung und Chemotaxis der Osteoklasten in dem das Cholesteatom umgebenden Knochen.[14] Diese Entzündung kann auf die knöchernen Anteile von Mittelohr und Innenohr übergreifen, die dadurch sukzessive zerstört werden.[15]
Vermutlich durch den ferner gestörten Sekretabfluss und einer bakteriellen Superinfektion – häufig mit Pseudomonas aeruginosa – führt das eingewachsene Epithel zu einer Steigerung des Entzündungsprozesses.

Das Cholesteatom besteht im Querschnitt aus schneeweißen, zwiebelschalenartig übereinandergelagerten abgestorbenen Epithelschichten. Umhüllt sind diese von verhornendem Epithel (Matrix), das die Epithelschichten produziert, und einer (meist) entzündlich veränderten Schleimhautschicht (Perimatrix), die für die Knochenzerstörung verantwortlich ist. Hinzu kommen entzündliche und regressive Veränderungen.[16]
Geht man von einem entzündlichen Prozess aus, kann man den Formenkreis einer Otitis media chronica, also einer chronischen Mittelohrentzündung, einteilen in eine:
- Chronische Schleimhauteiterung, auch chronische mesotympanale Otitis, was bedeutet, dass es zumeist durch die Eustachi-Tuben zu einer Entzündung im Mittelohr kommt. Charakteristisch für diese Erkrankung ist der zentrale Defekt im Trommelfell. Der Trommelfellrand, Anulus fibrosus ist dabei überall erhalten.
- Chronische Knocheneiterung, auch chronische epitympanale Otitis media; hier handelt es sich um eine Form des Cholesteatoms. Beim Blick mit dem Otoskop auf das Trommelfell findet man dort, am Rande typischerweise einen Defekt, ferner sieht man weißliche Granulationen oder auch rote Pseudopolypen im Defekt.[17]
Insgesamt werden für das erworbene Cholesteatom, also dem primären und sekundären Cholesteatom, im Wesentlichen vier Theorien zu seiner Entstehung angeboten:
- die Immigrations-Theorie; ein Trommelfelldefekt lässt randständige Keratinozyten des mehrschichtigen Plattenepithels, Stratum corneum in die Paukenhöhle einwachsen und induziert hierdurch eine entzündliche Reaktion. Dieses inflammatorische Milieu schafft für das Plattenepithel einen Wachstumsreiz.
- die Metaplasie-Theorie; durch exprimierte Zytokine kommt es im einschichtigen Plattenepithel, Stratum mucosum der Paukenhöhle zu einer Metaplasie des Epithels.
- die Retraktions- oder Retraktionstaschen-Theorie; in dieser Theorie steht zunächst die mechanische Wirkung eines negativen Drucks oder Unterdrucks in der Paukenhöhle, bedingt durch eine (chronische) Tubenbelüftungsstörung, im Mittelpunkt des Geschehens. Hierdurch wird die Bildung einer Retraktionstasche begünstigt und eine Ansammlung von Keratinozyten bildet dann die Grundlage für das sich bildende Cholesteatom.
- die Theorie der Basalzellenhypertrophie; Keratinozyten können unter bestimmten Umständen eine lückenhafte Basallamina durchdringen. In der bindegewebigen Lamina propria oder Stratum fibrosum und damit in den subepithelialen Raum eingedrungen entstehen aufgrund wachsender Verhornung, sogenannte Einschlußzysten.[18]
Einteilung[Bearbeiten | Quelltext bearbeiten]
Die Klassifikation der entzündlichen Mittelohrcholesteatome kann von verschiedenen Gesichtspunkten aus vorgenommen werden, so primär, sekundär oder topographisch anatomisch. Die plausibelste Form ist die der Einteilung nach dem Ort des Entstehens.[19]
Im Hinblick auf die Entstehung bzw. den Ort des Entstehens kann man drei Formen des Cholesteatoms unterscheiden:
Primäres Cholesteatom[Bearbeiten | Quelltext bearbeiten]
Beim primären Cholesteatom fehlen Entzündungen in der Vorgeschichte.
- Retraktionscholesteatom: Ursprung des Cholesteatoms ist die Bildung einer sogenannten Retraktionstasche im Bereich der Pars flaccida (Shrapnell’sche Membran) des Trommelfells im obersten Teil des Trommelfells, vermutlich durch eine chronische Störung der Tubenventilation. Das Cholesteatom entwickelt sich aus der Retraktionstasche und breitet sich vorerst im Kuppelraum des Mittelohres (Attik) aus; man nennt dieses Cholesteatom daher auch Attikcholesteatom.
- Immigrationscholesteatom: Es entsteht durch aktives Einwachsen von Epithelzapfen in die Shrapnell’sche Membran.
Sekundäres Cholesteatom[Bearbeiten | Quelltext bearbeiten]
Beim sekundären Cholesteatom finden sich in der Vorgeschichte Mittelohrentzündungen oder (chronische) Mittelohrkatarrhe.
Das sekundäre Cholesteatom entsteht auf Basis einer entzündlich entstandenen, tief eingezogenen, hauchdünnen (= atrophischen) Trommelfellnarbe im hinteren Trommelfellanteil (Sinus-tympanicus-Cholesteatom) oder durch eine sogenannte Mittelohr-Atelektase, bei der das gesamte Trommelfell atrophisch verändert und an die innere Wand des Mittelohres angesaugt ist (Pars-tensa-Cholesteatom). Durch entzündliche Veränderungen und Ansammlung von weißlichem Cholesteatommaterial imponieren die Retraktionstaschen oft als Trommelfellperforationen. Echte randständige Perforationen nach nekrotisierender Otitis (z. B. bei Scharlach) als Ausgangspunkt eines Cholesteatoms sind heute eher selten.
Kongenitales Cholesteatom[Bearbeiten | Quelltext bearbeiten]
Das seltene kongenitale Cholesteatom entsteht aus Zellversprengungen während der Embryonalphase, genauer gesagt durch nicht vollständig zurückgebildetes mesenchymales Gewebe in der Submukosa des Mittelohres. Im Gegensatz zu den anderen Cholesteatomen entwickelt sich das kongenitale Cholesteatom hinter intaktem Trommelfell und (zumindest primär) ohne Kontakt zum Trommelfell.[20]
Symptome[Bearbeiten | Quelltext bearbeiten]
- Stinkend riechender Ohrausfluss (fötide Otorrhö)
- Progrediente Schallleitungsschwerhörigkeit
Bei Komplikationen:
- Schwindel
- Gesichtslähmung (Fazialisparese)
- Ertaubung
- Ohrenschmerzen, Kopfschmerzen, Fieber
Befunde und Diagnose[Bearbeiten | Quelltext bearbeiten]
Die Diagnose wird mit Hilfe der Ohrmikroskopie gestellt. Der typische Befund ist ein Defekt in der Pars tensa oder Pars flaccida des Trommelfells mit Nachweis weißlich-gelber Schuppen oder Zellmassen in der Läsion. Nicht selten finden sich Polypen aus Granulationsgewebe. Untersucht man das Trommelfell durch die direkte Otoskopie, sieht man häufig eine Perforation des Trommelfells am oberen oder hinteren Rand.
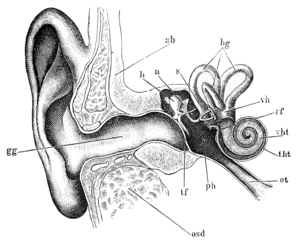
Zumeist befindet sich das Cholesteatom am oberen, hinteren Teil der Paukenhöhle, so dass sich sein Detritus durch eine Perforation an der Pars flaccida des Trommelfells, seltener auch an der Pars tensa, dann aber am Rand nahe dem Faserring, Anulus fibrocartilagineus,[21] in den Gehörgang entleert.
Weiterführende Untersuchungen, Diagnosen[Bearbeiten | Quelltext bearbeiten]
Bildgebende Verfahren[Bearbeiten | Quelltext bearbeiten]
Weiterhin werden Computertomographie-Aufnahmen (CT) angefertigt. Hierzu hat sich die hochauflösende Spiral-Computertomographie als Verfahren der ersten Wahl etabliert. Damit gelingt es, die zarten morphologischen Strukturen der Felsenbeinregion zur Darstellung zu bringen, einer Region, die allerhöchste Anforderungen an die räumliche Auflösung und die Bildqualität von CT-Abbildungen verlangt. Durch die hochauflösende Computertomographie (HR-CT; engl. high resolution computed tomography) kommen die anatomischen Strukturen in der Dünnschichttechnik und der Darstellung im Knochenfenster, in axialer und koronarer Ebene zur Darstellung. Die Grundlage einer hochauflösenden Felsenbein-CT ist die axiale Projektionsebene.[22]



Alternativ zur beschriebenen CT-Diagnostik steht mit der HASTE (half-Fourier acquisition single-shot turbo spin-echo)-Sequenz[23] in der Kernspintomographie ein strahlenfreies neueres Verfahren zur Verfügung, welches eine außerordentlich hohe Spezifität aufweist, damit insbesondere bei Fragen nach Rezidiven eine wichtige Rolle spielt.[24][25]
Vor Einführung des CT wurden spezielle Röntgenaufnahmen nach Schüller und Stenvers zur Diagnose herangezogen. Unter der Röntgenaufnahme nach Artur Schüller (1874–1957), der 1918 vermutete, dass auch Pinealisverlagerungen durch Tumoren wegen der Verkalkung des Organs röntgenologisch zu erfassen seien,[26] kurz Aufnahme nach Schüller, versteht man eine Bildgebung des Schädels. Die Röntgenplatte liegt dem Ohr seitlich an und der Zentralstrahl kommt von der gegenüberliegenden Seite in einem Neigungswinkel von 20 bis 30° von oben auf den Gehörgang des plattennahen Ohres. Hierdurch können der Warzenfortsatz mit dem Antrum mastoideum, der sich übereinanderprojizierende äußere und innere Gehörgang sowie Teile des Kiefergelenks erfasst werden.
Auch die 1917[27] angegebene Röntgenaufnahme nach Hendrik Willem Stenvers (1889–1973), der auch die Erweiterung des inneren Gehörgangs bei Akustikusneurinomen nachgewiesen hat,[28] kurz Aufnahme nach Stenvers, ist eine Röntgenaufnahme des Schädels. Die Röntgenplatte liegt dabei schräg-seitlich – in einem 45° Winkel frontotemporal – vor der Augenhöhle, Orbita und dem Jochbein. Der Zentralstrahl kommt in einem Winkel von 12° bis 15° versetzt zur Horizontalen, dem virtuellen rechten Winkel zur Röntgenplatte. Mit dieser Einstellung lässt sich eine Längsdarstellung des Felsenbeins ermöglichen.[29]
Aufhellungen, also ein dunkler Bereich auf einem Röntgenbild, der sich auf das Mittelohr oder auch dem Antrum mastoideum projiziert, sind häufig mit dem Cholesteatom assoziiert. Im fortgeschrittenen Verlauf eines Cholesteatoms kann radiologisch etwa ein großer rundlicher Defekt (als dunkler Bereich im Röntgenbild nach Schüller) im Bereich des Antrum mastoideum gesehen werden, ferner finden sich häufig Anzeichen einer stärkeren Sklerose des Knochens im Warzenfortsatz. Dies ist der radiologische Ausdruck einer durch die entzündlichen Vorgänge im Cholesteatom ausgelösten chronischen Mastoiditis.[30]
Audiometrische Verfahren[Bearbeiten | Quelltext bearbeiten]
Das Tonaudiogramm kann den Nachweis einer Schallleitungsschwerhörigkeit erbringen.
Therapie[Bearbeiten | Quelltext bearbeiten]
Ein Cholesteatom kann nur durch eine Operation entfernt werden. Begleitend wird in der Regel eine systemische Antibiotika-Therapie durchgeführt, um den Entzündungsprozess zu reduzieren und bessere Operationsverhältnisse zu schaffen.
Wenn bei der Operation das Cholesteatom vollständig entfernt werden kann, können Trommelfell und Gehörknöchelchen wiederhergestellt werden (Tympanoplastik).
Bei ausgedehntem Cholesteatom oder erheblichen Destruktionen muss durch eine radikale Mastoidektomie eine Radikalhöhle angelegt werden. Dabei wird eine gemeinsame Höhle aus Gehörgang, Warzenfortsatzhöhle und Kuppelraum des Mittelohres hergestellt, die von außen über die erweiterte Gehörgangsöffnung einsehbar und für die Reinigung zugänglich ist. Auch in diesem Fall kann häufig das ehemalige Mittelohr mit einem neuen Trommelfell verschlossen und das Hörvermögen damit wieder verbessert werden (sogenannte flache Pauke).
Das primäre Ziel des operativen Vorgehens ist die Sanierung des destruierend-entzündlichen Prozesses im Mastoid und der Paukenhöhle. Operatives Ziel ist die vollständige Ausräumung des Cholesteatoms.[31] Erst sekundär wird eine Verbesserung bzw. Erhalt des Gehörs angestrebt, so dass in einer zweizeitigen Operation etwa eine Tympanoplastik notwendig wird.[32]
Operation[Bearbeiten | Quelltext bearbeiten]
Entscheidend für die operative Planung ist die Beantwortung der Frage, ob die aus Knochen bestehende hintere Gehörgangswand und das Antrum mastoideum erhalten werden können oder ob sie mit entfernt werden müssen. Grundsätzlich wird bei der Planung der operativen Sanierung zwischen einem offenen und einem geschlossenen Vorgehen unterschieden. Beim Übergreifen des Cholesteatoms auf den Warzenfortsatz, Mastoid, sind zwei Vorgehensweisen zu beschreiben:
- die offene Vorgehensweise oder auch engl. canal wall down technique (CWDT)[33] oder
- die geschlossene Vorgehensweise der engl. intact canal wall technique (ICWDT)[34] Mastoidektomie.
Bei der offenen Vorgehensweise, canal wall down technique (CWDT), mit Schaffung einer sogenannten Radikalhöhle wird die hintere Gehörgangswand, die laterale Attikwand und sukzessive das Cholesteatom entfernt. Der Warzenfortsatz (Mastoid) wird aufgebohrt, um darin befindliche Cholesteatomanteile sichten und entfernen zu können. Es formt sich damit eine Wundhöhle, bestehend aus dem Kuppelraum des Mittelohres (Epitympanon), der aufgebohrten Mastoidhöhle und dem Gehörgang unter Entfernung der hinteren Gehörgangswand.[35] Diese Wund- oder Radikalhöhle formt sich über einen hinter dem Ohr (retroaurikulären) oder einen im Ohr gelegenen (enauralen) Zugang durch die chirurgische Abtragung der lateralen Kuppelraumwand und auch der hinteren knöchernen Gehörgangswand. Im Falle einer zunächst großen Wundhöhle wird versucht, etwa durch Einschlagen eines Muskel-Periost-Gewebelappens, diese zu verkleinern. Voraussetzung hierfür ist aber eine sichere Entfernung sämtlicher Cholesteatom-Herde.
Bei der geschlossenen Vorgehensweise, intact canal wall technique (ICWDT), wird die hintere Gehörgangswand und damit deren Funktion erhalten oder rekonstruiert. Zur Rekonstruktion dienen entweder Teile der vorher entnommenen knöchernen hinteren Gehörgangswand oder auch elastisches Knorpelgewebe des Tragus.[36]
Am Ende der Operation wird die Operationshöhle austamponiert und nach 5 bis 7 Tagen gezogen oder erneuert.
Nachsorge[Bearbeiten | Quelltext bearbeiten]
Nach einem Cholesteatomeingriff müssen sich die operierten Patienten regelmäßig einer HNO-ärztlichen Kontrolle unterziehen.
Risiken und Komplikationsmöglichkeiten[Bearbeiten | Quelltext bearbeiten]
- Destruktion der Gehörknöchelchen mit Schallleitungsschwerhörigkeit; Innenohrschaden mit Ertaubung; Eröffnung der Bogengänge mit Fistelbildung; Gesichtsnervlähmung (Fazialisparese); Ausbreitung der Entzündung: Meningitis, Hirnabszess, Sepsis (Blutvergiftung); Rezidivcholesteatom bei nicht vollständiger Entfernung des Cholesteatoms.
Literatur[Bearbeiten | Quelltext bearbeiten]
- Jörg Ebmeyer: Untersuchungen zum osteklastären Knochenabbau im Cholesteatom ( vom 22. Dezember 2014 im Internet Archive). Dissertation, Ruhr-Universität Bochum, 2002.
- Felix Gahlen: Funktionelle Untersuchung der Chorda tympani bei Patienten mit Cholesteatom ( vom 7. März 2016 im Internet Archive). Dissertation, Ruhr-Universität Bochum, 2009.
- Hermann Schwartze: Historische Notiz über Cholesteatom des Schläfenbeins. Archiv für Ohrenheilkunde, 5. Dezember 1901, Band 54, Ausgabe 1–2, S. 139–146.
Weblinks[Bearbeiten | Quelltext bearbeiten]
- Nicht aktualisierte Leitlinie Cholesteatom ( vom 29. September 2007 im Internet Archive) der Deutschen Gesellschaft für Hals-Nasen-Ohren-Heilkunde, Kopf- und Hals-Chirurgie
- Aktuelle Leitlinie Cholesteatom - Registernummer 017 - 006; Stand: 30. Juni 2014 (in Überarbeitung), gültig bis 30. Juni 2019
- Dr. José María Castillo y Dr. Carlos Daniel Sztern. Hospital Español de La Plata. Colesteatoma. Ciudad de la Plata, Argentina. Mit vielen Abbildungen zum angeborenen Cholesteatom, online in spanischer Sprache
- Johan Fagan; Robert Jackler: Hammer & Gouge Mastoidectomy For Cholesteatoma. Open access atlas of otolaryngology, head & neck operative surgery, S. 1–14 (PDF; 2,65 MB)
Einzelnachweise[Bearbeiten | Quelltext bearbeiten]
- ↑ Rudolf Probst, Gerhard Grevers, Heinrich Ivo: Hals-Nasen-Ohren-Heilkunde. Georg Thieme, Stuttgart / New York 2000, ISBN 3-13-119031-0, S. 243.
- ↑ Joseph-Guichard Du Verney: Traité de l’organe de l’ouïe, contenant la structure, les usages et les maladies de toutes les parties de l’oreille (lateinisch 1683, 1730; französisch 1718, 1731 (online), 1783; deutsch 1732).
- ↑ Jean Cruveillhier: Anatomie pathologique du corps humain, ou descriptions, avec figures lithographées et coloriées, des diverses altérations morbides dont le corps humain est susceptible. Baillière, Paris 1829.
- ↑ Johannes Müller: Ueber den feinern Bau und die Formen der krankhaften Geschwülste. G. Reimer, Berlin 1838.
- ↑ The London Medical Gazette, November 1850 und Medico-Chirurgical Transactions, Vol. 45, VII. Series.
- ↑ Hermann Schwartze: Historische Notiz über Cholesteatom des Schläfenbeins. Archiv für Ohrenheilkunde, 5. Dezember 1901, Band 54, Ausgabe 1–2, S. 141.
- ↑ Esther Schimanski: Geschichte der Tympanoplastik ( vom 10. April 2018 im Internet Archive). Dissertation, Ruhr-Universität Bochum, 2004, S. 24.
- ↑ Karl-Heinz Vosteen: Die Entwicklung der Hals-Nasen-Ohrenheilkunde im 19. Jahrhundert. Deutsche Gesellschaft für Hals-Nasen-Ohren-Heilkunde, Kopf- und Hals-Chirurgie e.V., Bonn.
- ↑ H. Sudhoff, J. Bujia, A. Fisseler-Eckhoff, H. Hildmann: Funktionelle Charakterisierung von Mittelohrschleimhautresten im Cholesteatom. Verhandlungsbericht 1994 der Deutschen Gesellschaft für Hals-Nasen-Ohren-Heilkunde, Kopf- und Hals-Chirurgie Volume 1994 / 2, 1994, S. 126–127.
- ↑ Günter Klöppel, Antonio Cardesa, Wolfgang Remmele, Hans H. Kreipe, Thomas Mentzel, Pierre Rudolph, Pieter Slootweg: Pathologie. Band 7, Springer, 2008, ISBN 3-540-72884-8, S. 294.
- ↑ Ralph Litschel: Das Plasminogen-Aktivator- und Matrixmetalloproteinasen-System im Cholesteatom des Mittelohres ( vom 7. März 2016 im Internet Archive). Dissertation, Ruhr-Universität Bochum, 2002, S. 8 f.
- ↑ Michael Sand: Untersuchung der Expression Osteoklasten-stimulierender und Osteoklasten-differenzierender Faktoren im Cholesteatom ( vom 22. Dezember 2014 im Internet Archive). Dissertation, Ruhr-Universität Bochum, 2003.
- ↑ E. Steinbach, A. Pusalkar, H. Heumann: Cholesteatoma pathology and treatment. Adv Otorhinolaryngol (1988) 39, S. 94–106.
- ↑ Jörg Ebmeyer: Untersuchungen zum osteklastären Knochenabbau im Cholesteatom ( vom 22. Dezember 2014 im Internet Archive). Dissertation, Ruhr-Universität Bochum, 2002.
- ↑ E. Kastenbauer, V. Schilling, J. Bujia: Aktuelles zur Ätiologie und Pathogenese des Cholesteatoms – ein Überblick. Laryngo-Rhino-Otol 1994, 73(1), S. 2–6, doi:10.1055/s-2007-997071.
- ↑ Holger Sudhoff, H. Hildmann: Gegenwärtige Theorien zur Cholesteatomentstehung. Springer, HNO 2003 51, S. 71–83, doi:10.1007/s00106-002-0770-1.
- ↑ Florian C. Uecker: Hals-, Nasen- und Ohrenheilkunde in Frage und Antwort. Urban & Fischer, München 2006, ISBN 978-3-437-41023-9, S. 28–29.
- ↑ Lennart Edfeldt: Middle Ear Cholesteatoma. Surgical Treatment, Follow-up and Hearing Restoration. Acta Universitatis Upsaliensis Uppsala 2013, Digital Comprehensive Summaries of Uppsala Dissertations from the Faculty of Medicine 905, ISSN 1651-6206, S. 14.
- ↑ W. Becker, H.H. Naumann, C.R. Pfaltz: Hals-Nasen-Ohren-Heilkunde. Kurzgefaßtes Lehrbuch mit Atlasteil Differentialdiagnostischen Tabellen. Georg Thieme, Stuttgart / New York 1986, ISBN 3-13-583003-9, S. 98 f.
- ↑ J. Nevouxa, M. Lenoir, G. Roger et al.: Childhood cholesteatoma. (Seite nicht mehr abrufbar, festgestellt im Dezember 2023. Suche in Webarchiven) Info: Der Link wurde automatisch als defekt markiert. Bitte prüfe den Link gemäß Anleitung und entferne dann diesen Hinweis. In: European Annals of Otorhinolaryngology, Head and Neck diseases, 127 (2010), S. 143–150.
- ↑ Das Trommelfell ist mit einem Faserring, Anulus fibrocartilagineus, in einer Rinne des umgebenden Knochens, Sulcus tympanicus, des Gehörganges eingefalzt.
- ↑ Eine HR-CT des Felsenbeines verlangt auf Grund hoher Dichteunterschiede, der geringen Größe und der komplizierten Morphologie der anatomischen Strukturen folgende technische Voraussetzungen: minimalen Schichtdicke von 0,5–1 mm; einen großen Zoomfaktor; ein Hochauflösungsalgorhithmus; die Verwendung einer genügend großen Matrix (512 × 512); ein weites Knochenfenster; Untersuchung in zwei Ebenen oder die Erzeugung einer Sekundärrekonstruktion mit Mehrzeilen-Computertomographiegeräten. Odo Köster: Computertomographie des Felsenbeines. Thieme, Stuttgart / New York 2004, ISBN 3-13-721402-5.
- ↑ Radiopaedia
- ↑ A. Alvo, C. Garrido, A. Salas, G. Miranda, C. E. Stott, P. H. Delano: Use of Non-Echo-Planar Diffusion-Weighted MR Imaging for the Detection of Cholesteatomas in High-Risk Tympanic Retraction Pockets. In: AJNR. American journal of neuroradiology. [elektronische Veröffentlichung vor dem Druck] Mai 2014, ISSN 1936-959X. doi:10.3174/ajnr.A3952. PMID 24812017
- ↑ A. T. Ilıca, Y. Hıdır, N. Bulakbaşı, B. Satar, I. Güvenç, H.H. Arslan, N. Imre N.: HASTE diffusion-weighted MRI for the reliable detection of cholesteatoma. In: Diagnostic and interventional radiology (Ankara, Turkey). Band 18, Nummer 2, 2012 Mar-Apr, S. 153–158, ISSN 1305-3612. doi:10.4261/1305-3825.DIR.4246-11.3. PMID 21960134
- ↑ Wolfgang Seeger, Carl Ludwig Geletneky: Chirurgie des Nervensystems. In: Franz Xaver Sailer, Friedrich Wilhelm Gierhake (Hrsg.): Chirurgie historisch gesehen. Anfang – Entwicklung – Differenzierung. Dustri-Verlag, Deisenhofen bei München 1973, ISBN 3-87185-021-7, S. 229–262, hier: S. 233.
- ↑ Hendrik W. Stenvers: Roentgenology of the os petrosum. In: Arch. Radiol. & Elektro. Band 22, 1917, S. 97 ff.
- ↑ Wolfgang Seeger, Carl Ludwig Geletneky: Chirurgie des Nervensystems. 1973, S. 233.
- ↑ Hans-Georg Boenninghaus, Thomas Lenarz: HNO. 12. Auflage, Springer, Berlin / Heidelberg / New York 2004, ISBN 3-540-21969-2, S. 58–59.
- ↑ Francis A. Burgener, Martti Kormano: Röntgenologische Differentialdiagnostik. Vom Befund zur Diagnose. Thieme, Stuttgart / New York 1988, ISBN 3-13-709801-7, S. 125.
- ↑ Jürgen Theissing: HNO-Operationslehre. Mit allen wichtigen Eingriffen. Thieme, Stuttgart / New York 1996, ISBN 3-13-463703-0, S. 357.
- ↑ Rudolf Probst, Gerhard Grvers, Heinrich Ivo: Hals-Nasen-Ohren-Heilkunde. Georg Thieme, Stuttgart 2000, ISBN 3-13-119031-0, S. 247.
- ↑ Darstellung einer CWDT.
- ↑ Darstellung einer ICWDT.
- ↑ Stefanie Czibor: Die Nachbehandlungsbedürftigkeit der Radikalhöhle ( vom 14. September 2018 im Internet Archive). Dissertation, Ruhr-Universität Bochum, 2001 (PDF; 339 kB).
- ↑ H. Ganz, V. Jahnke: Hals-Nasen-Ohren Heilkunde. Walter de Gruyter, Berlin / New York 1996, ISBN 3-11-014742-4, S. 67 f.