Glaukom
| Klassifikation nach ICD-10 | |
|---|---|
| H40 | Glaukom |
| ICD-10 online (WHO-Version 2019) | |


Das Glaukom, auch Grüner Star genannt, bezeichnet eine Reihe von Augenerkrankungen unterschiedlicher Ursache, die eine irreversible Schädigung von Nervenfasern des Sehnervs zur Folge haben. Bei fortgeschrittenem Krankheitsverlauf macht sich dies an der Austrittsstelle des Sehnervs als zunehmende Aushöhlung (Exkavation) oder Abblassung und Atrophie des Sehnervenkopfes (Papille) bemerkbar. Infolgedessen entstehen charakteristische Gesichtsfeldausfälle (Skotome), die im Extremfall zu einer Erblindung des betroffenen Auges führen können. Ein erhöhter Augeninnendruck (okuläre Hypertension) stellt einen wichtigen Risikofaktor für ein Glaukom dar, ist aber allein noch nicht ausreichend für die Diagnosestellung eines Glaukoms. Gleichwohl haben fast 40 Prozent aller Glaukompatienten einen normalen Augeninnendruck (Normaldruckglaukom), sind jedoch sehr empfindlich gegenüber Blutdruckschwankungen, was eine interdisziplinär abgestimmte Behandlung zwischen Augenärzten und Internisten erforderlich macht.[1]
Nach anatomischen Kriterien lassen sich Offenwinkel- und Engwinkel-Glaukome unterscheiden. Diese Bezeichnungen beziehen sich auf die Struktur, die Hornhautrückfläche und Irisvorderfläche miteinander als sogenannten Kammerwinkel bilden. Darin befindet sich das Trabekelwerk, durch welches das Kammerwasser aus dem Auge abfließt. Offenwinkelglaukome sind weit häufiger und verlaufen meist chronisch und unbemerkt, während die selteneren Engwinkelglaukome zum schmerzhaften Glaukomanfall führen können, bei dem unbehandelt innerhalb kurzer Zeit eine akute Erblindung droht. Die Gesichtsfeldausfälle beim Offenwinkelglaukom machen sich oft erst spät bemerkbar, weil sie außerhalb der Mitte (peripher) beginnen und durch das intakte Gesichtsfeld des anderen Auges überdeckt werden können.
Das Glaukom ist weltweit eine der häufigsten Erblindungsursachen. Rund 500.000 Deutsche leiden an einem erhöhten Augeninnendruck, zehn Prozent davon droht die Erblindung. Aber auch ein normaler Augeninnendruck schließt ein Glaukom keinesfalls aus. Der Berufsverband der Augenärzte Deutschlands weist darauf hin, dass die Dunkelziffer in diesem Bereich sehr hoch ist. Es wird davon ausgegangen, dass in Deutschland insgesamt etwa eine Million Menschen von einem Glaukom betroffen sind. Zumindest zeichnet sich eine Besserung ab. Zwischen den Jahren 1980 und 2000 hat sich das Risiko, aufgrund eines Glaukoms zu erblinden, halbiert.[2] Vor allem die Früherkennung und bessere Behandlungsmethoden werden für den Rückgang verantwortlich gemacht.
Namensherkunft
Der von Aristoteles geprägte Name Glaukom stammt von altgriechisch γλαυκός glaukós „hell, leuchtend, glänzend, [grau-]bläulich“[3] und leitete sich von der blau-grauen Verfärbung der Regenbogenhaut (Iris) bei chronischen Entzündungen ab. Im 16. Jahrhundert wurde in Frankreich daraus „grün“ bzw. „meerfarben“, da in Nordfrankreich der Atlantik eher grünlich als bläulich wirkt.
Die im Corpus Hippocraticum bekannte blassblaue Trübung (glaukosis) der Pupille galt als krankhafter Erguss zwischen Kristallkörper und Regenbogenhaut und wurde, wie etwa bei dem Arzt Chrysippos im 3. Jahrhundert v. Chr. belegt, durch eine Staroperation (Starstich) behandelt (und bezog sich wohl auf den Grauen Star).[4] Galenos hatte das Glaukom als eine „durch eine Verringerung bzw. Eindickung des Kammerwassers verursachte gelblich oder grünlich gefärbte Austrocknung des Kristalls“ (also der Augenlinse) begriffen.[5]
Star ist seit dem 8. Jahrhundert im Deutschen eigentlich eine Bezeichnung für Linsentrübungen. Im 20. Jahrhundert verbreitete sich der Begriff Grüner Star als Synonym für Glaukom. Der Grüne Star ist nicht mit dem Grauen Star, einer Linsentrübung, zu verwechseln.
Entstehung


Das Kammerwasser (Humor aquosus) ist eine klare Körperflüssigkeit in der vorderen und hinteren Augenkammer. Es wird im Ziliarkörper des Auges produziert und an die hintere Augenkammer abgegeben. Durch die Pupille gelangt es in die vordere Augenkammer und fließt im Kammerwinkel durch das Trabekelwerk und den Schlemm-Kanal ab. Durch das so gegebene Verhältnis von Kammerwasserproduktion zu Kammerwasserabfluss, der durch den Widerstand des Trabekelwerkes reguliert wird,[6] entsteht der Augeninnendruck.
Der normale Augeninnendruck liegt zwischen 10 und 21 mm Hg. Schwankungen im Tagesverlauf um bis zu 5 mm Hg gelten als physiologisch, wobei die höchsten Werte in der Regel nachts oder in den frühen Morgenstunden auftreten. Ältere Menschen haben einen durchschnittlich höheren Augeninnendruck als jüngere.
Als ein Entstehungsmechanismus des Glaukoms wird ein Missverhältnis von Augeninnendruck und Durchblutung des Sehnervs angesehen. Bei hohem Blutdruck innerhalb der Gefäße des Sehnervenkopfes kann ein hoher Augeninnendruck toleriert werden, bei niedrigem Durchblutungsdruck kann bereits ein niedriger Augeninnendruck zum Fortschreiten eines Glaukoms führen. Besonders ungünstig ist die Verbindung aus hohem Augeninnendruck und niedrigem Blutdruck im Sehnervenkopf. Da sowohl Augeninnendruck als auch Perfusionsdruck schwanken können, ist sowohl der absolute Wert beider Parameter als auch die Dauer von Phasen ungünstiger Druckverhältnisse von Bedeutung. Zu beachten ist auch, dass eine individuelle Druckempfindlichkeit (Tensionstoleranz) der Betroffenen bei der Entstehung eines Glaukoms eine große Rolle spielen kann.
Alle Bedingungen, die einerseits zu einem erhöhten Augendruck oder andererseits zu vermindertem Perfusionsdruck im Sehnervenkopf beitragen, können also ein Glaukom verursachen. Zu den ersteren zählen vor allem Störungen in der Funktion des Trabekelwerks, zu den letzteren die Arteriosklerose und die arterielle Hypotonie. Kombinationen mehrerer solcher Faktoren sind häufig, sodass die kritische Augendruckschwelle für eine Schädigung des Sehnervenkopfes individuell unterschiedlich sein kann. Neben diesen Entstehungsmechanismen werden weitere vermutet, weil es Patienten gibt, bei denen das Glaukom trotz normaler Augendruckwerte und guter Durchblutung des Sehnervs fortschreitet.
Die Schädigung des Sehnervs beim Glaukom ist bei der Inspektion des Augenhintergrundes (Funduskopie) an einer charakteristischen Aushöhlung (Exkavation) des Sehnervenkopfes erkennbar, betrifft zuerst die Nervenfasern der mittleren Netzhautperipherie und schreitet langsam zum Zentrum hin fort. Sind etwa 70 Prozent der Nervenfasern betroffen, bilden sich bogenförmige Gesichtsfeldeinschränkungen im mittleren Gesichtsfeld aus (Bjerrum-Skotom), die selbst im fortgeschrittenen Stadium von den Betroffenen oft nicht wahrgenommen werden.
Typisch für das Glaukom ist der schleichende, aber bisweilen auch unberechenbar sprunghafte Verlauf. Aus diesem Grund sind im Verdachts- und Erkrankungsfall regelmäßige augenärztliche Untersuchungen erforderlich. Auch vorsorgliche Untersuchungen auf Glaukom sollten mit einer gewissen Regelmäßigkeit erfolgen.
Risikofaktoren
Risikofaktoren für die Entstehung eines Glaukoms sind:
- erhöhter Augeninnendruck
- vergrößerte Excavation der Papille (Aushöhlung des Sehnervenkopfes)
- geringe Dicke der zentralen Hornhaut
- von der Norm abweichender Blutdruck: Einerseits begünstigen ein sehr niedriger Blutdruck mit intermittierend niedrigen Werten das Auftreten eines Glaukomschadens (dies kann auch die Folge eines medikamentös behandelten Blutdrucks sein). Andererseits kann auch ein zu hoher Blutdruck zu einer Schädigung der den Sehnerv versorgenden Gefäße führen (siehe auch Normaldruckglaukom).
- Diabetes mellitus kann zu einem Sekundärglaukom führen.
- genetische Veranlagung: Sind ein oder gar mehrere enge Verwandte erkrankt, liegt eine „familiäre“ Belastung, einer der wichtigsten Risikofaktoren des Glaukoms, vor.
- Flammer-Syndrom: Durchblutungsprobleme (Vasospasmen) an den Gliedmaßen (kalte Hände oder Füße, siehe auch Raynaud-Syndrom), Migräne oder Tinnitus, arterielle Hypotonie (niedriger Blutdruck), ein niedriger Body-Mass-Index, erhöhte Sensibilität für Schmerzen, Gerüche oder Medikamente, verlängerte Einschlafzeit oder vermindertes Durstgefühl können ein Hinweis auf Durchblutungsstörungen des Sehnervs sein, die zu einer Schädigung führen können, ohne dass der Augeninnendruck erhöht wäre (Normaldruckglaukom).[7]
- Hautfarbe: Dunkelhäutige haben ein bis zu fünf Mal höheres Glaukomrisiko als Hellhäutige.[8]
- hohe Kurzsichtigkeit ab −8 dptr.[9] (Offenwinkelglaukom)
- hohe Weitsichtigkeit über +4 dptr.[10] (Engwinkelglaukom und Glaukomanfall durch zu kurzen Augapfel)
- hohes Lebensalter (4 % der 74 bis 89-Jährigen haben ein Glaukom)[9]
Diagnosekriterien
Der Augeninnendruck (Tensio) wird in der Regel mit einem sogenannten Applanationstonometer nach Hans Goldmann bestimmt. Dabei wird die Kraft gemessen, die für eine definierte mechanische Abplattung der – zuvor medikamentös betäubten – Hornhaut erforderlich ist. Alternativ kann auch von nichtärztlichem Personal eine berührungslose Messung mittels Pneumotonometrie, einer Abplattung der Hornhaut durch einen definierten Luftstoß mittels eines Non-Contact-Tonometers, durchgeführt werden. Da die Hornhautdicke einen Einfluss auf die gemessenen Druckwerte hat, bietet sich eine zusätzliche Messung der Hornhautdicke (Pachymetrie) an. Über den Tagesverlauf schwankende Druckwerte können durch mehrere, über den Tag verteilte Messungen (Tagesdruckprofil) ermittelt werden.
Die alleinige Messung des Augeninnendrucks genügt weder für die Diagnosestellung oder ihren Ausschluss noch zur Verlaufsbeurteilung einer Glaukomerkrankung. Zöge man ausschließlich eine Druckerhöhung als Diagnosekriterium heran, würde die Hälfte der Glaukome übersehen werden.[8] Folgende zusätzliche Untersuchungen werden verwendet:
- Beurteilung des Augenhintergrunds im dreidimensionalen Bild: Das Ausmaß der Schädigung des Sehnervs wird anhand der Größe und Form der Papillenexkavation (Aushöhlung des Sehnervenkopfs) bestimmt. Im rot-freien Licht können Defekte der Nervenfaserschicht gefunden werden.
- Gesichtsfelduntersuchung (Perimetrie): Gesucht wird nach charakteristischen, bogenförmigen Ausfällen (Skotomen).
Neuere bildgebende Verfahren wie HRT (Scanning-Laser-Tomographie), RTA (Netzhautdickenmessung), GDx (Scanning-Laser-Polarimetrie), OCT (Optische Kohärenztomografie), erfassen reproduzierbar und detailliert bereits geringgradige Schädigungen und bieten somit für Frühstadienbeurteilung und Verlaufskontrollen eine signifikante diagnostische Unterstützung.[11][12] Sie stellen in Deutschland IGeL-Leistungen dar, deren Kosten von den gesetzlichen Krankenkassen bisher nicht übernommen werden.
Zur Klassifikation eines Glaukoms ist zudem eine Untersuchung des vorderen Augenabschnitts mit der Spaltlampe notwendig auf Ablagerungen von Pigment auf der Hornhautrückfläche oder pathologischen Eiweißes auf der Linse oder dem Irissaum (Pseudoexfoliatio), eine Untersuchung auf neugebildete Irisgefäße (Rubeosis iridis), Hornhauttrübungen (Embryotoxon oder Haab-Linien) und Pigmentdefekte in der Iris (Kirchenfensterphänomen). Ferner kann mit Hilfe eines Kontaktglases die Weite (Engwinkelglaukom bzw. Kammerwinkelrezessus) und Morphologie (Anomalien) des Kammerwinkels beurteilt werden (Gonioskopie).
Der Lichtschweiftest (auch: Bagolini-Test) kann zur überschlägigen Konfrontationsuntersuchung von Gesichtsfeldausfällen, insbesondere auch beim Glaukom, herangezogen werden.[13]
Der Sammelbegriff Glaukom und die verschiedenen Glaukomformen
Das ICD-Kapitel H40.- „Glaukom“ listet neben den verschiedenen Formen, in denen die Krankheit Glaukom auftritt, auch die „Okuläre Hypertension“ (H40.0) auf. Deswegen wird sie hier aufgeführt.
Okuläre Hypertension
Die „Okuläre Hypertension“ (engl.: ocular hypertension, Abkürzung: OHT) bezeichnet einen Zustand erhöhten Augeninnendrucks, ohne dass am Zeitpunkt der Untersuchung eine krankhafte Schädigung des Auges bereits erfolgt wäre. Aus der Okulären Hypertension entwickelt sich oft binnen einiger Jahre die Erkrankung „Primäres Offenwinkelglaukom“ mit Schädigung der Nervenfasern der Netzhaut bzw. des Sehnervs. Je höher der gemessene Augeninnendruck ist, desto höher das Risiko, die Schädigung zu erleiden. Die Okuläre Hypertension zählt daher als Vorstufe bzw. mögliches Frühstadium des Glaukoms und wird nach Abwägung des Nutzen-/Risiko-Verhältnisses gegebenenfalls (also nicht in allen Fällen) vorsorglich augeninnendrucksenkend behandelt. Nach den Ergebnissen der „Ocular Hypertension Treatment Study“[14] wird durch die vorbeugende Senkung des Augeninnendrucks das Risiko der Schadensentstehung erheblich vermindert.[15]
Offenwinkelglaukome
Primäre Offenwinkelglaukome
Als primäre Offenwinkelglaukome (POWG) werden Offenwinkelglaukome bezeichnet, die nicht als Folge einer anderen Augenerkrankung auftreten.
Glaucoma chronicum simplex
synonym: Primär chronisches Offenwinkelglaukom (PCOWG)
Es ist die häufigste Form des Glaukoms. Typischerweise tritt es ab dem 40. Lebensjahr auf, kann jedoch auch schon früher beginnen. Familiäre Häufung, also eine veranlagungsbedingte (genetische) Komponente, ist bekannt. Bei einem Glaucoma chronicum simplex kommt es zu einer Abflussbehinderung direkt im Abflussbereich des Kammerwinkels durch degenerative Veränderungen. Der Druck im Augeninnern erhöht sich über Jahre hinweg langsam, und der Betroffene verspürt in der Regel keine Beschwerden.
Eine weitere Form des Glaucoma chronicum simplex ist das Normaldruckglaukom, fälschlicherweise auch als Niedrigdruckglaukom bezeichnet. Hierbei tritt eine fortschreitende Sehnervschädigung trotz überwiegend normaler Augeninnendruckwerte auf. Durch verschiedene Faktoren wird die lokale Durchblutung am Sehnervenkopf eingeschränkt, wodurch die Sehnervenfasern ebenfalls geschädigt werden. Schätzungen gehen davon aus, dass es sich bei etwa 40 Prozent aller Glaukome um Normaldruckglaukome handelt, die eine interdisziplinäre Behandlung durch Augenarzt und Internist erfordern, und die eher das Krankheitsbild einer vaskulären Neuropathie denn Schädigungen des Sehnervs durch mechanische Einflüsse aufweisen.[1]
Durch eine dünne Hornhaut kann der Augeninnendruck in der Applanationstonometrie um bis zu 3 mm Hg unterschätzt werden, was möglicherweise in einigen Fällen zu einer nicht gerechtfertigten Einstufung als Normaldruckglaukom geführt hat. Zusätzlich wird diskutiert, ob eine dünne Hornhaut einen unabhängigen Risikofaktor für ein Glaukom darstellt.
Angeborenes Glaukom
synonym: juveniles Glaukom, kongenitales Glaukom
Durch Entwicklungsstörungen des Kammerwinkels während der Embryonalzeit kommt es zu einer Abflussstörung des Kammerwassers. Dies kann in Kombination mit anderen Fehlbildungen des Körpers auftreten. Eine häufige Ursache ist die Infektion mit Röteln in der Frühschwangerschaft.[16] Der erhöhte Augeninnendruck kann zu einer ein- oder beidseitigen Vergrößerung des Augapfels (Hydrophthalmus oder Buphthalmus) führen. Bei vergrößertem Hornhautdurchmesser, Trübung der Hornhaut und Lichtscheu sollte an ein angeborenes Glaukom gedacht werden. Es müssen frühzeitig eine Untersuchung, Augendruckmessung und gegebenenfalls Operation in Narkose durchgeführt werden, um eine dauerhafte Sehverschlechterung zu verhindern.
Sekundäre Offenwinkelglaukome
Werden Offenwinkelglaukome durch andere Erkrankungen des Auges verursacht, spricht man von sekundären Offenwinkelglaukomen. Dies ist der Fall bei Verletzungen oder Entzündungen des Auges (Uveitis), intraokularen Tumoren, bei Gefäßneubildungen (Neovaskularisationen) im Kammerwinkel etwa infolge eines Diabetes mellitus oder bei entsprechend veranlagten Menschen durch die Anwendung von bestimmten Medikamenten (beispielsweise Kortison bei Steroid-Respondern).
Pseudoexfoliationsglaukom
Eine spezielle, jedoch häufig vorkommende Form des Sekundärglaukoms stellt das Pseudoexfoliationsglaukom (kurz PEX-Glaukom; auch Pseudoexfoliationssyndrom) dar.[17] Hierbei kommt es durch feinfibrilläre Ablagerungen auf der Linse und im Kammerwinkel zu Behinderungen des Kammerwasserabflusses und infolgedessen zu teils massiven Drucksteigerungen. Die Zusammensetzung des Ablagerungsmaterials ist bislang nicht gänzlich geklärt. Jedoch ist erwiesen, dass es zum einen durch das Linsenepithel gebildet werden kann, zum anderen nicht nur im Auge, sondern auch in anderen Organen des Körpers, wie Herz, Lunge, Leber, Niere oder Gallenblase, auftritt.[18]
Pigmentglaukom
Durch Pigmentabrieb von der Rückfläche der Regenbogenhaut durch Linse oder Zonulafasern kann es bei prädisponierten Augen zur Ansammlung von Pigment (oder Melaningranula) im Trabekelwerk des Kammerwinkels kommen (Pigmentdispersion). Dies kann zur chronischen Drucksteigerung führen. Zudem kann der Kontakt zwischen Regenbogenhaut und Linse zu einem „inversen“ Pupillarblock führen, so dass vor der Regenbogenhaut (Vorderkammer) der Druck größer ist als hinter ihr (Hinterkammer). Dies bedingt – wie ein Fehlerkreislauf – weiteren Kontakt der Regenbogenhaut zur Linse mit vermehrtem Pigmentabrieb.
Meist betrifft diese Konstellation Menschen im 3.–5. Lebensjahrzehnt, häufig assoziiert mit einer geringen Myopie. Typische Befunde bei der Spaltlampenuntersuchung sind gut sichtbare Pigmentablagerungen an der Rückfläche der Hornhaut (Krukenbergspindel), eine tiefe Vorderkammer sowie Defekte des Irispigmentepithels, die im rückfallenden Licht als Kirchenfensterphänomene gut erkennbar sein können. Pigment (Melanin) kann auch an Linsenfasern und gonioskopisch im Kammerwinkel nachgewiesen werden.
Engwinkelglaukom
Das Engwinkelglaukom entsteht durch eine Abflussstörung des Kammerwassers als Folge einer Engstelle zwischen Iris (Regenbogenhaut) und Hornhaut vor dem Trabekelwerk (im Kammerwinkel). Das Ausmaß der Verengung kann schwanken durch die Veränderung der Pupillenweite und damit der Dicke der Iris. Durch die Abflussstörung kommt es periodisch oder ständig zu einem erhöhten Augeninnendruck, der schließlich zur Sehnervenschädigung führt. Menschen mit höherer Weitsichtigkeit (wegen des relativ spitzen Kammerwinkels) und fortgeschrittenem Grauen Star (wegen der dicken Augenlinse) neigen eher zum Engwinkelglaukom. Pupillenerweiternde Mittel, auch anticholinerg wirkende Medikamente wie einige Antidepressiva oder Antiemetika, können über diesen Mechanismus einen Augendruckanstieg bewirken und bis zum Glaukomanfall führen.
Glaukomanfall
synonym: Glaucoma acutum
Der akute Glaukomanfall beruht auf einer plötzlichen Verminderung des Kammerwasserabflusses aufgrund einer Verlegung des Kammerwinkels durch die Regenbogenhaut (Winkelblock). Der akute Winkelblock führt zu einer drastischen Druckerhöhung bis zu mehr als dem Dreifachen des Normalwertes (70 mm Hg) und tastbar (palpatorisch) steinhartem Augapfel. Die Symptome des Glaukomanfalls treten plötzlich auf und reichen von geröteten Augen über Augenschmerzen bis hin zu Magen-Darm-Symptomen wie Übelkeit und Erbrechen. Es kann eine plötzliche Verschlechterung der Sehschärfe des betroffenen Auges durch ein Hornhautödem auftreten. Begleitend zu der Druckerhöhung sind zudem stärkste Kopfschmerzen, teilweise mit Herzrhythmusstörungen und Wahrnehmung von Farbringen im Gegenlicht, möglich. Die Pupille ist mittelweit und reagiert häufig nicht oder nur kaum auf Lichteinstrahlung. Meist ist nur ein Auge betroffen. Der Anfall kann nach wenigen Stunden spontan abklingen und in Abständen wiederkehren, aber auch unerkannt über Tage anhalten. Jeder akute Winkelblock ist ein Notfall, der einer unverzüglichen Therapie bedarf. Eventuell muss am Partnerauge, bei dem aufgrund vergleichbarer anatomischer Verhältnisse oft ebenfalls das Risiko eines Winkelblockglaukoms besteht, eine prophylaktische Operation durchgeführt werden.[19]
Behandlung
Werden glaukomtypische Schäden am Sehnerv festgestellt, muss eine dauerhafte Augendrucksenkung erfolgen. Eine Schädigung des Sehnervs setzt in der Regel bei chronischer Überschreitung eines kritischen Augeninnendrucks ein. Dieser kritische Druck ist individuell unterschiedlich hoch (Zieldruck) und muss im Krankheitsverlauf durch engmaschige Kontrollen erst individuell gefunden und durch eine angemessene Behandlung dann möglichst dauerhaft unterschritten werden (zumeist etwa 15 mm Hg). Therapieziel ist also das Verhindern eines Fortschreitens der Erkrankung, aufgetretene Schäden (Gesichtsfelddefekte) sind dagegen nicht wieder rückgängig zu machen.
Die European Glaucoma Society hat Therapie-Richtlinien[20] erlassen. Erster Schritt der Glaukom-Therapie ist die lokale Medikation mit Augentropfen; zunächst als Monotherapie, später als Kombinationstherapie. Sollte hierunter der Zieldruck nicht mehr zu erreichen sein, so folgen operative Verfahren, in der Regel zunächst die sogenannte Trabekulektomie, die nach wie vor als Goldstandard in der Glaukom-Chirurgie gilt. Alternativ zur medikamentösen Monotherapie kann initial eine Lasertrabekuloplastik (mittels Argon-Laser – ALT – oder als selektive Lasertrabekuloplastik – SLT) erwogen werden.
Ferner ist in vielen Fällen eine internistische Mitbehandlung angezeigt. Außerdem gibt es Studien, die darauf hinweisen, dass Entspannungsübungen wie Autogenes Training helfen, den Augeninnendruck zu senken, und daher therapiebegleitend angewendet werden können.[21] Eine Akupunkturbehandlung hat keinen Einfluss auf den Augeninnendruck.[22]
Medikamentöse Therapie
Zur medikamentösen Therapie des Glaukoms stehen verschiedene Substanzen zur Verfügung, die überwiegend als Augentropfen verabreicht werden:
- Betablocker: Timolol, Levobunolol
- Cholinergika: Carbachol, Pilocarpin
- Alpha-2-Adrenozeptor-Agonisten: Clonidin, Brimonidin
- Carboanhydrasehemmer: lokal als Augentropfen als Brinzolamid und Dorzolamid oder systemisch in Tablettenform als Acetazolamid
- Prostaglandine: Latanoprost, Travoprost, Bimatoprost, Tafluprost
- Rho-Kinase-Hemmer: Netarsudil[23], aktuell nur in Kombinationstherapie mit Latanoprost erhältlich.
Wirkungsweise:
- Verminderung der Produktion des Kammerwassers aus dem Ziliarkörper: Betablocker, Alpha-Sympathomimetika, Carboanhydrasehemmer
- Die Prostaglandine erhöhen die Durchlässigkeit des Ziliarkörpers, und der sogenannte nicht konventionelle Abfluss bzw. uveosklerale Abfluss wird gesteigert.
- Cholinergika wirken durch Kontraktion des Ziliarkörpers, wodurch das Trabekelwerk geöffnet wird. Die zusätzlich pupillenverengende Wirkung mit Eröffnung des Kammerwinkels ist beim Engwinkelglaukom von Vorteil.
Die oben genannten Medikamente können auch kombiniert werden. Zur einfacheren Applikation sind auch Kombinationspräparate verfügbar. Meist handelt es sich um eine lebenslange Therapie. Bei Sekundärglaukomen kann zusätzlich die Therapie der Grunderkrankung erforderlich sein.
Operationen
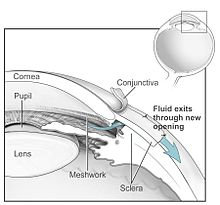
Folgende Verfahren stehen zur Verfügung:
- Goniotrepanation und Trabekulektomie: An der Lederhaut (Sklera) Schaffung einer Abflussfistel aus der Augenvorderkammer unter die Bindehaut. Bei bestimmten Patienten kann es sinnvoll sein, dass die Fistel nur bis zum Schlemm-Kanal und nicht bis in die Vorderkammer reicht (Visko-Kanalostomie). Die Bulbustrepanation zur Behandlung des Glaukoms wurde 1910 von Robert Henry Elliot (1864–1936)[24] eingeführt.
- Zyklokoagulation: Verödung des Ziliarkörpers durch Laser- (siehe oben) oder Kältesonde (transkonjunktivale Zyklokryokoagulation).
- Trabekulotomie und Goniotomie: Bei dysgenetischen (kongenitalen) Glaukomen wird das Trabekelmaschenwerk eröffnet und der Schlemm-Kanal mit der Vorderkammer des Auges verbunden, damit das Kammerwasser wieder abfließen kann.
- Iridektomie (seit 1857[25]): Eröffnung der Regenbogenhaut bei einer Engwinkelsituation. Durch Anlage einer kleinen Öffnung in der Peripherie der Regenbogenhaut wird ein Druckausgleich zwischen Vorder- und Hinterkammer herbeigeführt, der in der Lage ist, den Winkelblock aufzuheben und dadurch den Augeninnendruck zu normalisieren (siehe auch Laseriridotomie).
- Kanaloplastie: Sehr neues Verfahren (seit Mitte der 2000er Jahre), bei dem ein ringförmiges Implantat durch den Schlemm-Kanal gelegt wird, welches dauerhaft verbleibt und den Kanal offenhält.
- Implantate: Die mikroinvasive Glaukomchirurgie (MIGS) verbessert natürliche Abflusswege des Kammerwassers im Auge.[26] Das kleinste derartige Implantat, der aus Titan bestehende iStent, soll solche Kanäle dauerhaft offen halten. Da anders als bei der Trabekulektomie keine Öffnung nach außen besteht, ist die Komplikationsrate sehr gering; der iStent und andere Implantate werden vor allem für mittelgradig ausgeprägte Krankheitsbilder empfohlen.[27] In einer Studiengruppe von 192 Patienten hatten ein Jahr nach der Implantation eines iStent fast 95 Prozent der Patienten einen um 20 Prozent oder mehr gegenüber dem präoperativen Wert reduzierten Augeninnendruck und dies ohne drucksenkende Augentropfen. Die Reduktion des Augeninnendrucks durch den iStent wird als mindestens so ausgeprägt beschrieben, als wenn der Patient zwei verschiedene Medikationen anwenden würde.[28]
Zusätzlich kann der Augeninnendruck nach Durchführung einer Kataraktoperation sinken. Durch Entfernung der oft voluminösen und die Iris nach vorne drückenden Linse kommt es zu einer Vertiefung der Vorderkammer und Aufweitung des Kammerwinkels.
Laseroperationen
- Laserzyklodestruktion/Zyklophotokoagulation: Verödung des Ziliarkörpers, der das Kammerwasser bildet, und gleichzeitig Ausbildung von Narben, durch die das Kammerwasser abfließen kann. Der Eingriff kann von außen oder endoskopisch innerhalb des Augapfels durchgeführt werden. Letzte Möglichkeit der Drucksenkung nach Versagen anderer Eingriffe.
- Argonlasertrabekuloplastik: Verbesserung des Abflusses durch Laseranwendung am Kammerwinkel, hat Vernarbungen zur Folge und kann daher nur ein- bis zweimal angewandt werden.
- Selektive Lasertrabekuloplastik: Verbesserung des Kammerwasserabflusses durch selektive Laseranwendung am Kammerwinkel, keine Gewebsschädigung und daher mehrfach wiederholbar, wird als Erstmaßnahme vor Medikamentengabe diskutiert.
- Neodymium-YAG-Laseriridotomie: Verbesserung der Kammerwasserpassage von der Hinterkammer in die Vorderkammer durch Schaffung einer Öffnung in der äußeren Regenbogenhaut (Iris) (siehe auch Iridektomie), nur bei spezieller Glaukomform mit engem Kammerwinkel.
Vorsorge/Früherkennung
Eine Vorsorge zur Krankheitsvermeidung existiert nicht. Früherkennung ist der einzige Weg, Glaukomschäden mit manifesten Einschränkungen des Gesichtsfeldes sowie Sehbeeinträchtigung und gar Erblindung zu verhindern. Da die Krankheitszeichen aufgrund von Kompensationsmechanismen des Gehirns erst sehr spät vom Patienten selbst bemerkt werden und dann der Schaden bereits irreversibel ist, sind zur Früherkennung regelmäßige Untersuchungen beim Augenarzt erforderlich. Es ist das Ziel, die Erkrankung noch vor einer funktionellen Beeinträchtigung im Frühstadium zu erkennen. Durch rechtzeitige Behandlung kann ein Fortschreiten und letztendlich die Erblindung in den meisten Fällen verhindert werden.
Der ökonomische Wert einer Screening-Untersuchung von Gesunden ist umstritten.[29] Die Glaukom-Untersuchung ist in der Regel nur dann eine Leistung der gesetzlichen Krankenversicherung, wenn Verdachtsmomente für eine Erkrankung bestehen oder ein erhöhter Augeninnendruck bereits bekannt ist. Der Gemeinsame Bundesausschuss (GBA) lehnte 2004 die Wiederaufnahme eines Glaukom-Screenings in den Leistungskatalog der gesetzlichen Krankenkassen ab.[30] Bestandteile eines Glaukom-Screenings sind die Augeninnendruckmessung (Tonometrie), die Beurteilung des Augenhintergrundes (Funduskopie) und die Gesichtsfeldmessung (Perimetrie). Eine ausschließliche Augeninnendruckmessung, wie sie Optiker und auch viele Augenärzte anbieten, ist zur Beurteilung, ob ein Glaukom vorliegt, jedoch nicht ausreichend, da es auch Glaukome gibt, die einen normalen Augeninnendruck vorweisen, sogenannte Normaldruckglaukome.[31] Die alleinige Messung des Augeninnendrucks zur Glaukom-Früherkennung hatte der IGeL-Monitor des Medizinischen Dienstes Bund im Januar 2012 mit „tendenziell negativ“ bewertet.[32] Im Dezember 2019 bewertete der IGeL-Monitor auch die Augenspiegelung mit Messung des Augeninnendrucks zur Glaukom-Früherkennung als „tendenziell negativ“, da aufgrund unzureichender Datenlage nicht abschätzbar sei, wer richtige bzw. falsche Testergebnisse erhalte (keine Hinweise auf Nutzen, aber Hinweise auf Schäden).[33]
Die Deutsche Ophthalmologische Gesellschaft beschreibt 2015 in einer Stellungnahme die wissenschaftlichen Erkenntnisse zum Nutzen der Früherkennung und der Behandlung: „Aus wissenschaftlicher Sicht ist in den letzten Jahrzehnten durch Populationsstudien und prospektive randomisierte Therapiestudien zweierlei „evidenzbasiert“ belegt worden: 1. Durch gezielte augenärztliche Untersuchungen können vorher nicht festgestellte Glaukome erkannt werden. 2. Die therapeutische Senkung des Augeninnendrucks kann das Fortschreiten der Glaukomerkrankung aufhalten und deshalb Sehvermögen retten.“[34] Der IGeL-Monitor stützt sich bei seiner Bewertung 2019 auf eine Recherche nach systematischen Übersichtsarbeiten, Health Technology Assessment (HTA) und Primärstudien. Es konnten zwei relevante systematische Übersichtsarbeiten identifiziert werden. Es wurden keine Studien gefunden, aus denen sich Aussagen zum Nutzen oder Schaden eines Screenings auf Glaukom mittels Ophthalmoskopie und Tonometrie ableiten ließen. Randomisierte, kontrollierte Studien (RCTs) zur gesamten Screeningkette oder Therapievorverlagerung konnten nicht identifiziert werden.[35]
Forschung
Eine kontinuierliche Messung über 24 Stunden und dies über lange Zeiträume soll ein Mikrosensor mit der Bezeichnung Eyemate ermöglichen, der 2017 die CE-Zulassung erhalten hat und an der Universitäts-Augenklinik Aachen einer Reihe von ausgewählten Patienten innerhalb einer Studie erfolgreich implantiert wurde. Die Augendruckwerte werden hierbei von dem in die Vorderkammer positionierten Chip auf ein vom Patienten in Augenhöhe gehaltenes Lesegerät und anschließend telemetrisch zum behandelnden Augenarzt übertragen. Man verspricht sich mit dieser Methode eine bessere Kontrolle der über den Tag und die Nacht häufig vorkommenden massiven Druckschwankungen.[36][37]
Siehe auch
Literatur
- Ronald D. Gerste: Grüner Star: Leben mit dem Glaukom. Früherkennung und neue, minimalinvasive Therapien. Humboldt, Hannover 2022, ISBN 978-3-8426-3121-2
- European Glaucoma Society: Terminologie und Handlungsrichtlinien für die Glaukome. 4. Auflage. Hrsg. European Glaucoma Society. PubliComm, Savona – Italy 2015, ISBN 978-88-98320-14-1.
- Katarzyna Konieczka, Konstantin Gugleta, Ronald D. Gerste: Glaukom, ein Handbuch für Betroffene, eine Einführung für Interessierte, ein Nachschlagewerk für Eilige. Begründet von Josef Flammer. 4., überarbeitete Auflage. Huber, Bern 2015, ISBN 978-3-456-85146-4.
- Thomas S. Dietlein, Manuel H. Hermann, Jens F. Jordan: Medikamentöse und chirurgische Therapie des Glaukoms. In: Deutsches Ärzteblatt. Band 106, Nr. 37, 2009, S. 597–606. doi:10.3238/arztebl.2009.0597.
- Norbert Pfeiffer: Glaukom und okuläre Hypertension. Grundlagen, Diagnostik, Therapie. 2. Auflage. Thieme, Stuttgart u. a. 2005, ISBN 3-13-105852-8.
- Robert L. Stamper, Marc F. Lieberman, Michael V. Drake: Becker-Shaffer’s Diagnosis and Therapy of the Glaucomas. 8. Auflage. Mosby Elsevier, Edinburgh 2009, ISBN 978-0-323-02394-8.
- Stefan Uhrig: Akupunkturbehandlung des Glaukoms und der okulären Hypertension – Grundlagen der Chinesischen Medizin und Ergebnisse einer prospektiven Beobachtungsstudie. In: Chinesische Medizin. 18, 2003, S. 139–147.
- Leitlinie Nr. 15a (PDF; 244 kB) Berufsverband der Augenärzte Deutschlands und Deutsche ophthalmologische Gesellschaft: Primäres chronisches Offenwinkelglaukom, Normaldruckglaukom und okuläre Hypertension.
- Franz Grehn: Augenheilkunde. 30. Auflage. Springer, Berlin 2008, ISBN 978-3-540-75264-6.
- Johann Peter Engels: Das Normaldruckglaukom: Untersuchungsergebnisse der Goniotrepanation nach Fronimopoulos bei Patienten mit Normaldruckglaukom in den Jahren 1984–1988 (= Deutsche Hochschulschriften. Band 2396). Hänsel-Hohenhausen, Egelsbach / Frankfurt am Main / St. Peter Port 1996, ISBN 3-8267-2396-1. (Dissertation Universität Witten, Herdecke 1996)
Weblinks
- Website der European Glaucoma Society
- www.bundesverband-auge.de – Bundesverband Auge e. V.
- Beitrag über Glaukom und moderne operative Therapie (MIGS). NDR
- Patienteninfo Glaukom und Leitlinie (PDF; 174 kB) Berufsverband der Augenärzte (BVA) und Deutsche Ophthalmologische Gesellschaft (DOG)
- Artikel. Welt Online, 27. Dezember 2015.
- „Der Patient merkt von Glaukom oft erst etwas, wenn es schon zu spät ist.“ – Interview mit Chefarzt Dr. Lösche, Mülheim an der Ruhr
- www.glaukom.de – Initiativkreis Glaukomfrüherkennung e. V.
- www.glaucoma-association.com – Internationale Glaukom Gesellschaft (IGA)
- www.glaukompatienten.ch – Glaukomgruppe der Schweizerischen Ophthalmologischen Gesellschaft
Einzelnachweise
- ↑ a b Ronald D. Gerste: Glaukom: Eine vaskuläre Neuropathie. In: Deutsches Ärzteblatt, 105 (11), 2008, S. A-562/B-500/C-489.
- ↑ Mehrdad Malihi, Edney R. Moura Filho, David O. Hodge, Arthur J. Sit: Long-Term Trends in Glaucoma-Related Blindness in Olmsted County, Minnesota. In: Ophthalmology, 121, 2014, S. 134–141. doi:10.1016/j.ophtha.2013.09.003.
- ↑ Wilhelm Gemoll: Griechisch-deutsches Schul- und Handwörterbuch. Durchgesehen und erweitert von Karl Vretska. 9. Auflage. Freytag u. a., München u. a. 1965. (Nachdruck: Hölder-Pichler-Tempsky, Wien 1997, ISBN 3-209-00108-1).
- ↑ Carl Hans Sasse: Geschichte der Augenheilkunde in kurzer Zusammenfassung mit mehreren Abbildungen und einer Geschichtstabelle (= Bücherei des Augenarztes. Heft 18). Ferdinand Enke, Stuttgart 1947, S. 20–22.
- ↑ Frank Krogmann: Star, grüner (Glaukom). In: Werner E. Gerabek, Bernhard D. Haage, Gundolf Keil, Wolfgang Wegner (Hrsg.): Enzyklopädie Medizingeschichte. De Gruyter, Berlin / New York 2005, ISBN 3-11-015714-4, S. 1355 f., hier: S. 1355.
- ↑ Franz Grehn: Augenheilkunde. Springer Verlag, 2013, ISBN 978-3-662-05918-0, S. 334.
- ↑ Katarzyna Konieczka u. a.: Flammer syndrome. In: The EPMA Journal, 5, 2014, S. 11.
- ↑ a b Informationen zum Glaukom. (PDF; 331 kB) Berufsverband der Augenärzte Deutschlands (BVA) und Deutsche ophthalmologische Gesellschaft (DOG)
- ↑ a b Universitäts-Augenklinik Dresden - Risikofaktoren Glaukom
- ↑ Deutsche Familienversicherung - Glaukom Ursachen
- ↑ M. Pache, J. Funk: Hightech in der Glaukomdiagnostik. In: Klinische Monatsblätter für Augenheilkunde. Band 223, Nr. 6, 2006, ISSN 0023-2165, S. 503–508. doi:10.1055/s-2005-859004.
- ↑ AAD - Augenärztliche Akademie Deutschlands ( vom 16. Dezember 2013 im Internet Archive)
- ↑ Die Streifengläser nach Bagolini zum Erkennen von Gesichtsfelddefekten bei Glaukom. ( vom 17. Januar 2011 im Internet Archive) 97. Jahrestagung der Deutschen Ophthalmologischen Gesellschaft (DOG), 1999.
- ↑ Ocular Hypertension Treatment Study (OHTS) - Full Text View - ClinicalTrials.gov. Abgerufen am 16. Mai 2017 (englisch).
- ↑ Study examines effects of delaying treatment for ocular hypertension. Science Daily, 8. März 2010, archiviert vom (nicht mehr online verfügbar) am 28. März 2016; abgerufen am 22. Mai 2017 (englisch).
- ↑ Keith L. Moore, T. Vidhya N. Persaud: Embryologie: Entwicklungsstadien, Frühentwicklung, Organogenese, Klinik. Übersetzt und bearbeitet von Christoph Viebahn. 5. Auflage. Elsevier, Urban & Fischer, München u. a. 2007, ISBN 978-3-437-41112-0, S. 520.
- ↑ Torsten Schlote, Jens Martin Rohrbach (Hrsg.): Sekundärglaukome. Komplizierte Glaukome in Theorie und Praxis. Schattauer, Stuttgart 2004, ISBN 3-7945-2266-4. books.google.de
- ↑ K. Rigal: Pseudoexfoliations- und Pigmentglaukom. In: Spektrum der Augenheilkunde. Band 18, Nr. 5, 2004, ISSN 0930-4282}, S. 248–250. doi:10.1007/BF03163179.
- ↑ Dietmar Kühn, Jürgen Luxem, Klaus Runggaldier: Rettungsdienst. 3. Auflage. Elsevier, Urban & Fischer, München u. a. 2004, ISBN 3-437-46191-5.
- ↑ European Glaucoma Society: Terminologie und Handlungsrichtlinien für die Glaukome. Hrsg.: European Glaucoma Society. 4. Auflage. PubliComm, Savona - Italy 2015, ISBN 978-88-98320-14-1.
- ↑ Druck ablassen für die Augen: Autogenes Training und Co. helfen bei Grünem Star. auf: medizin-aspekte.de
- ↑ Wolfgang Leydhecker: Fortschritte der modernen Augenheilkunde. In: Würzburger medizinhistorische Mitteilungen. Band 3, 1985, S. 198 und 209.
- ↑ Deutscher Ärzteverlag GmbH, Redaktion Deutsches Ärzteblatt: Rho-Kinase-Hemmer senkt Augeninnendruck. 24. September 2019, abgerufen am 26. November 2023.
- ↑ Paul Diepgen, Heinz Goerke: Aschoff/Diepgen/Goerke: Kurze Übersichtstabelle zur Geschichte der Medizin. 7., neubearbeitete Auflage. Springer, Berlin/Göttingen/Heidelberg 1960, S. 61.
- ↑ Paul Diepgen, Heinz Goerke: Aschoff/Diepgen/Goerke: Kurze Übersichtstabelle zur Geschichte der Medizin. 7., neubearbeitete Auflage. Springer, Berlin/Göttingen/Heidelberg 1960, S. 39.
- ↑ Anna Julia Voormann: Neue Therapie bei Grünem Star: Mini-Implantate als Alternative zu Augentropfen und Operation. Deutsche Ophthalmologische Gesellschaft, Pressemitteilung vom 22. September 2016 beim Informationsdienst Wissenschaft (idw-online.de), abgerufen am 23. September 2016.
- ↑ Thomas W Samuelson: Microinvasive glaucoma surgery – Coming of age. In: Journal of Cataract and Refractive Surgery, 40, August 2014, S. 1253–1254.
- ↑ Antonio M. Fea u. a.: Prospective unmasked randomized evaluation of the iStent inject versus two ocular hypotensive agents in patients with primary open-angle glaucoma. In: Clinical Ophthalmology, 14, August 2014, S. 875–882.
- ↑ European Glaucoma Society (Hrsg.): Terminology and Guidelines for Glaucoma. 2. Auflage. Editrice Dogma, Savona 2003, ISBN 88-87434-13-1.
- ↑ Pressemitteilungen und Meldungen - Gemeinsamer Bundesausschuss. Abgerufen am 11. März 2022.
- ↑ Glaukomfrüherkennung mit Augenmaß. Abgerufen am 11. März 2022.
- ↑ Berufsverband der Augenärzte (BVA), Pressemitteilung vom 2. Februar 2012.
- ↑ IGeL-Monitor, Bewertung der Augenspiegelung mit Messung des Augeninnendrucks zur Glaukom-Früherkennung, abgerufen am 8. November 2018.
- ↑ Stellungnahme der Deutschen Ophthalmologischen Gesellschaft. 6. November 2015.
- ↑ igel-monitor.de (PDF; 349 kB) Evidenzbericht kompakt zu kombinierte Augenspiegelung und Augeninnendruckmessung zur Glaukom-Früherkennung
- ↑ A. Koutsonas, P. Walter, G. Roessler, N. Plange: Long-term follow-up after implantation of a telemtric intraocular pressure sensor in patients with glaucoma: a safety report. In: Clin Exp Ophthalmol. 2017, online publiziert am 14. November. doi:10.1111/ceo.13100in.
- ↑ Ronald D. Gerste: Glaukom: Miniaturisierung in Diagnostik und Therapie. In: Deutsches Ärzteblatt, 113(39), 2016, S. A-1710 / B-1446 / C-1422.