Querschnittlähmung
| Klassifikation nach ICD-10 | |
|---|---|
| S14 | Verletzung der Nerven und des Rückenmarks in Halshöhe |
| S24 | Verletzung der Nerven und des Rückenmarks in Thoraxhöhe |
| S34 | Verletzung der Nerven und des lumbalen Rückenmarks in Höhe des Abdomens, der Lumbosakralgegend und des Beckens |
| G82 | Paraparese und Paraplegie, Tetraparese und Tetraplegie |
| ICD-10 online (WHO-Version 2019) | |
Unter einer Querschnittlähmung oder Querschnittslähmung (auch Paraplegie, spinales Querschnittsyndrom oder Transversalsyndrom genannt) wird ein aus einer Schädigung des Rückenmarkquerschnittes (Querschnittsläsion oder Querschnittläsion) resultierendes Lähmungsbild mit Ausfall motorischer, sensibler oder vegetativer Funktionen verstanden.[1] Die Ursache können Verletzungen des Rückenmarks (Rückenmarksläsionen z. B. durch Wirbelbruch), aber auch Tumoren und andere spezielle Erkrankungen (z. B. Multiple Sklerose) sein.
Zum Symptomkomplex des Querschnittsyndroms (QS) gehören
- Lähmungen,
- Sensibilitätsstörungen,
- verändertes bis fehlendes Schmerzempfinden,
- vegetative Entgleisungen (u. a. Kreislaufstörungen),
- Muskeltonusveränderungen,
- Veränderungen der Muskeldehnungsreflexe,
- Blasen- und Darmentleerungsstörungen.
Die – nach Ausmaß und Lage der Schädigung genauer differenzierten – Querschnittsyndrome bilden eine Gruppe innerhalb der Rückenmarkssyndrome.[2]
Die Wissenschaft und medizinische Spezialisierung, die sich mit dem Querschnittsyndrom beschäftigt, heißt Paraplegiologie, der Dachverband ist die Deutschsprachige Medizinische Gesellschaft für Paraplegie (DMGP).[3] Experimentelle Querschnittsläsionen in verschiedenen Höhen hatten bereits die antiken Forscher Alkmaion und später Galenos vorgenommen, woraufhin in den folgenden Jahrhunderten operative Repositionsversuche nach Wirbelsäulen- und Rückenmarkverletzungen gemacht wurden.[4]
Allgemeines
[Bearbeiten | Quelltext bearbeiten]Eine Schädigung des Rückenmarks kann zu einem Verlust der aktiven Steuerung von Muskeln und Muskelgruppen führen, die von Nerven gesteuert werden, die durch die verletzte Stelle des Rückenmarks verlaufen.
Je nach Lage der Schädigung können dabei Muskeln der Arme, die Atemhilfsmuskulatur, die Muskulatur des Bauches und des Rückens sowie die Muskeln der Beine betroffen sein. Je nach Ausprägung der Lähmung kann der motorische Funktionsverlust bis zur vollständigen Bewegungsunfähigkeit der betroffenen Extremitäten (Arme, Beine) reichen.
Zudem kann durch die Rückenmarkschädigung die Sensibilität beeinträchtigt sein. Dies bedeutet zum einen, dass die Berührungsempfindlichkeit der Haut vermindert oder aufgehoben sein kann, zum anderen können auch Schmerzreize aus inneren Organen (zum Beispiel bei einer Blinddarmentzündung) vom Betroffenen nicht wahrgenommen werden.
Als weitere Funktionsgruppe können die vegetativen Funktionen betroffen sein. Auch hier ist das konkrete Schädigungsmuster wieder wesentlich von der Lage des Schädigungsortes am Rückenmark abhängig. Im Vordergrund der sogenannten vegetativen Funktionsstörungen stehen Störungen der Blasenfunktion mit Urinverhalt bzw. Inkontinenz. Auch die Darmfunktion und die Kontrolle über den Stuhlgang können betroffen sein. Weitere wichtige vegetative Funktionen sind die Kontrolle des Blutdrucks, z. B. durch Ausfall der tonischen Funktion der Gefäße (vegetative Kreislaufdysfunktion) in den Beinen und der Verlust der Temperaturregulation durch entsprechendes Schwitzen.[5]
Eine Querschnittlähmung kann nicht mit einer Rollstuhlabhängigkeit gleichgesetzt werden. Eine Rückenmarkschädigung kann trotz erheblicher Defizite in anderen Bereichen so viel Muskelfunktion intakt lassen, dass der Betroffene noch gehen kann. Auch diese Menschen müssen die Möglichkeit einer querschnittlähmungsspezifischen Behandlung in einem der Spezialzentren für Querschnittgelähmte erhalten, um langfristige Schädigung und Komplikationen zu vermeiden.[6]
Klassifikation der Querschnittlähmung
[Bearbeiten | Quelltext bearbeiten]Querschnittlähmungen werden nach der Höhe (bezüglich der Lokalisation des Schadens im Rückenmark) und ihrer Ausprägung beschrieben. Zur Höhenlokalisation nutzt man die Einteilung des Rückenmarks in Segmente, die sich an den Segmenten der Wirbelsäule und den jeweiligen Nervenaustrittspunkten der sogenannten Spinalnerven orientieren. An der Halswirbelsäule sind dies acht neurologische Segmente, an der Brustwirbelsäule zwölf, an der Lendenwirbelsäule fünf und im Bereich des Kreuzbeins vier. Für die Beschreibung der Querschnittlähmung wird dabei das letzte vollständig intakte Rückenmarkssegment angegeben.
Neben der motorischen Funktion wird die Lähmungshöhe durch das „sensible Niveau“ bestimmt. Es bezieht sich auf das letzte intakte Dermatom. Ein Dermatom ist ein Hautareal, das das Versorgungsgebiet eines bestimmten Spinalnervs repräsentiert. Die in der Abbildung gezeigten Dermatome unterscheiden sich hinsichtlich ihrer Spinalnervenversorgung und beziehen sich somit immer auf ein bestimmtes Rückenmarkssegment. Ihre Untersuchung eignet sich zur Einschätzung der Läsionshöhe bei Rückenmarksschädigungen. Die Dermatome werden mittels Kältereiz, Berührung oder Nadelstichreizung untersucht. Diese drei Empfindungsqualitäten können durchaus zu unterschiedlichen Ergebnissen in den beeinflussten Dermatomen führen, was auf eine inkomplette Rückenmarkschädigung schließen ließe. Eine Querschnittlähmung führt nicht zu einer Einschränkung der kognitiven Funktionen, da nur die Funktionen unterhalb der Läsionshöhe betroffen sind.
Darüber hinaus wird die Lähmung als komplett (keinerlei Funktion unterhalb der Rückenmarkschädigung) oder inkomplett (verbliebene Restfunktion unterhalb der Rückenmarkschädigung) beschrieben. Da die Berührungsempfindlichkeit am After den „tiefsten“ Segmenten entspricht, wird für die Diagnose einer kompletten Querschnittlähmung gefordert, dass der Ausfall der Berührungssensibilität um den Schließmuskel nachgewiesen ist.[7] Über die recht grobe Einteilung der Querschnittlähmung in komplett und inkomplett hinaus sind international mehrere Klassifikationen gebräuchlich. Sie wurden zunächst von Hans Fraenkel (Stoke Mandeville, England) angegeben.[8] Später wurden sie von der American Spinal Injury Association (ASIA) übernommen und werden in Publikationen als ASIA-Klassifikation benutzt, mit dem AIS als ASIA Impairment-Score:
- ASIA A: Keine Muskelfunktion und keine Sensibilität unterhalb der Rückenmarkschädigung
- ASIA B: Keine Muskelfunktion unterhalb der Rückenmarkschädigung, Sensibilität eingeschränkt vorhanden
- ASIA C: Geringe nicht relevante Muskelfunktion unterhalb der Lähmungsstelle, Sensibilität (teilweise) vorhanden
- ASIA D: Funktionell relevante Muskelfunktionen unterhalb der Rückenmarksschädigungsstelle vorhanden (teilweise erhaltene Sensibilität unterhalb der Rückenmarkschädigung)
- ASIA E: Vollständig erhaltene oder wieder hergestellte Funktionen unterhalb der Rückenmarksläsion.
Da die Funktionsbeschreibung durch den AIS-Score recht grob ist, hat die ASIA eine differenziertere Beurteilung anhand des mittlerweile in „International Standards for Neurological Classification of Spinal Cord Injury (ISNCSCI)“ umbenannten Funktionsscore vorgeschlagen. Er beschreibt die Funktionen von Kenn-Muskeln und die Sensibilität in den Dermatomen mit einem Punktesystem. Die festgestellten Punktwerte werden aufaddiert und ergeben einen Scorewert.[9] Neben der reinen Funktionsbeschreibung finden zur Beschreibung des Funktionsdefizites von Querschnittgelähmten im Alltag noch weitere Funktionsscores (zum Beispiel: SCIM – Spinal Cord Independence Measure) Anwendung.[10] Dieser besteht aus 19 Items und fragt die Bereiche Aktivitäten des täglichen Lebens, Inkontinenz und Koordination ab. Der Score variiert von 0 bis maximal 100 Punkte.[11][12]
Ursachen für die Entstehung
[Bearbeiten | Quelltext bearbeiten]In Deutschland sind jährlich etwa 1800 Menschen neu von einer Querschnittlähmung betroffen, etwa 60 % davon sind Männer.
Durch äußere Gewalteinwirkung auf den Körper kann es zu Schädigungen des Rückenmarks mit Zerstörungen der Integrität der Wirbelsäule oder ohne Wirbelsäulen-Zerstörung (Kontusionsverletzungen) kommen. Eine Sonderform solcher Verletzungen sind Beschädigungen des Rückenmarkes mit entsprechenden Funktionsverlusten, ohne dass bei Röntgen- und anderen bildgebenden Untersuchungen ein Korrelat gefunden werden kann (SCIWORA). Die Ursache sind zur Hälfte Unfälle mit einem spinalen Trauma durch einen Wirbelbruch. Eine mögliche Unterteilung ist in:
- Lineare Frakturen: Durch Verschiebung von Wirbelkörpern in der Längsachse der knöchernen Wirbelsäule wird das Rückenmark durch die Stufenbildung der Wirbelkörper geschädigt. Es sind alle Ausprägungen der Rückenmarkschädigung denkbar.
- Kompressionsfrakturen sind an der Halswirbelsäule häufig Folge eines Kopfsprunges in zu flaches Wasser. Diesem Unfallmechanismus liegt eine zu starke Beugung von Wirbelsäulenabschnitten zugrunde.
- Berstungs- oder Trümmerfrakturen mit Verlagerung von Trümmersegmenten in den Rückenmarkskanal führen fast immer zu schweren neurologischen Störungen.
Angeborene Querschnittlähmung
[Bearbeiten | Quelltext bearbeiten]Eine angeborene Querschnittlähmung ist die Myelomeningozele, die Spina bifida.
Nicht-traumatische Ursachen
[Bearbeiten | Quelltext bearbeiten]In etwa 50 % aller Querschnittlähmungen liegt kein Unfall, sondern eine Erkrankung zugrunde:
- Tumoren: Eine häufige Ursache von Querschnittlähmungen sind Tumorerkrankungen. In der Regel sind dies Metastasen anderer Tumoren, die ins Rückenmark oder die angrenzenden Wirbelkörper gestreut haben. Ebenso können lokale Manifestationen von Lymphomen oder Leukämien zu einer Querschnittlähmung führen. Seltener sind Tumoren, die aus Nervengewebe oder Nervenbegleitgewebe stammen und direkt in Rückenmarksnähe oder im Rückenmark entstehen, oder Knochentumoren, die ebenfalls zu einer Kompression des Rückenmarks führen können.
- Infektion: Bakterielle Infekte der Wirbelsäule und der Bandscheiben (Spondylodiszitis) können ebenso wie Eiteransammlungen im Spinalkanal zur Schädigung des Rückenmarks führen. Menschen, deren Immunsystem eingeschränkt ist, z. B. bei Diabetes mellitus oder bei langdauernder Cortisoneinnahme, sind besonders gefährdet. Daneben kommen auch Infektionen durch Pilze vor.
- Spinale Ischämie (lokaler Sauerstoffmangel) und spinaler Infarkt als Schlaganfall des Rückenmarks entstehen durch Verschluss zuführender oder abführender Blutgefäße mit nachfolgender Mangeldurchblutung des Rückenmarks.
- Spinale Blutung, auch postoperativ
- Bandscheibenvorfall: Oft führen Bandscheibenvorfälle durch Kompression der aus dem Rückenmark abführenden Nervenwurzeln zu isolierten Nervenwurzelschädigungen. Insbesondere im Bereich der Halswirbelsäule kann es jedoch selten durch sehr große Bandscheibenvorfälle auch zu Kompressionen des Rückenmarks selbst kommen. Seltener sind Rückenmarkschädigungen durch Bandscheibenvorfälle im Brustwirbelbereich. In der Lendenwirbelsäule sind die üblichen Lokalisationen von Bandscheibenvorfällen zwischen dem dritten Lendenwirbel bis zum Kreuzbein (L3 bis S1). Hier befindet sich in der Wirbelsäule kein Rückenmark mehr, es endet bereits in Höhe des ersten Lendenwirbels. Deshalb führen die häufigsten LWS-Bandscheibenvorfälle in der Regel nicht zu Rückenmarkverletzungen, aber eventuell zu einem Cauda-equina-Syndrom.
- Entzündung und Autoimmunerkrankungen
- Psychische Genese
- iatrogen (durch fehlerhaft durchgeführte ärztliche Maßnahme)
Der jeweilige Anteil der Schädigungsarten an der Gesamtpopulation der Querschnittgelähmten hat sich in den letzten 30 Jahren erheblich verschoben. Früher dominierten mit fast 80 Prozent Traumafolgen. Heute haben immer mehr akut auftretende Querschnittlähmungen eine Erkrankung zur Ursache.
Außer den ursächlichen Schädigungswirkungen spielen noch einige biologische Vorgänge in der Ausbildung des Schadens und der mangelhaften Regeneration des gestörten neuronalen Gewebes eine Rolle:[13]
- Apoptose: Die Stimulation des Fas-Rezeptors von Oligodendrozyten und Neuronen durch Fas oder APO-1 genannte Substanzen, die im geschädigten Gebiet nachgewiesen werden können, führt zum kontrollierten, intern gesteuerten Zelluntergang (Apoptose) dieser Zellpopulationen. Der neurologische Schaden wird dadurch größer. Eine Therapie wird derzeit erforscht und könnte in der Gabe von Fas-Rezeptor-Blockern bestehen.
- Entzündung: Hiergegen kann Methylprednisolon eingesetzt werden, dessen Wirkung jedoch fraglich ist und das nicht mehr empfohlen wird.
- Faktoren, die die Regeneration von Neuronen verhindern: Nervenzellen neigen nicht dazu, sich nach einer Schädigung von selbst wieder zu regenerieren. Es werden ebenfalls derzeit Therapien erforscht, die auf der Hemmung dieses physiologischen Phänomens (nämlich sich nicht von selbst zu regenerieren) basieren.
- Narbenbildung versperrt durch Bindegewebssepten präformierte Nervenwege. Dadurch wird ein geordnetes und funktionsersetzendes Wiederaussprossen von Nerven verhindert.
Häufung bestimmter Entstehungsarten
[Bearbeiten | Quelltext bearbeiten]Während in Industrienationen mit ausgebauter Infrastruktur die Verkehrsunfälle den Großteil der Unfallursachen mit nachfolgender Querschnittlähmung ausmachen, wird aus Bangladesch eine Häufung von Halswirbelverletzungen durch das Stürzen bei gleichzeitigem Transport schwerer Gegenstände auf dem Kopf gemeldet.[14]
Systematik
[Bearbeiten | Quelltext bearbeiten]Art der Rückenmarkschädigung
[Bearbeiten | Quelltext bearbeiten]Früher dominierten mit fast 80 Prozent der Querschnittlähmungen die Traumafolgen. Heute haben mehr als 50 Prozent der akut aufgetretenen Querschnittlähmungen eine Erkrankung zur Ursache. Insgesamt sind jährlich in der BRD etwa 1800 Personen von einer frisch aufgetretenen Querschnittlähmung betroffen, das Verhältnis Männer zu Frauen beträgt 60 : 40. Die epidemiologischen Daten Diagramms (Verweis) werden bei der Anlaufstelle für Querschnittgelähmte am Unfallkrankenhaus Hamburg gesammelt und ausgewertet.[15]
Ausprägung
[Bearbeiten | Quelltext bearbeiten]Die Ausprägung der Lähmung variiert mit dem Schädigungsausmaß des Rückenmarks. Anhand der Schwere dieses Leitsymptoms unterscheidet man in klassischem Sinne die Plegie (komplette motorische Lähmung) von der Parese (inkomplette motorische Lähmung). Im Verlauf der Erkrankung kann eine vorerst schlaffe Lähmung in eine spastische Lähmung übergehen.
Weiterhin können Rückenmarkschädigungen zu
- Störungen der motorischen Reflexe mit Ausfall von Eigen- und Fremdreflexen[16]
- Ausfall oder Störung der Kontrolle von Mastdarm und Blase (kann zu unkontrolliertem Stuhl- und Urinabgang führen)
- Ausfall der Sensibilität (Gefühl z. B. Schmerz, kalt-warm, nass-trocken und der Tastempfindung) führen.
Zur systematischen Klassifikation des neurologischen Schadens werden die International Standards for Neurological Classification of Spinal Cord Injury von der American Spinal Injury Association (ASIA) herangezogen, allen voran die ASIA Impairment Scale:[17]
| Grad | |
|---|---|
| A | Komplette Lähmung: keine motorische oder sensible Funktion in den Segmenten S4/5 |
| B | Sensibel inkomplette Lähmung: Erhaltene Sensibilität in den sakralen Segmenten S4/5 |
| C | Motorisch inkomplette Lähmung: Restmotorik unterhalb des neurologischen Niveaus und mehr als die Hälfte der Kennmuskeln unterhalb des neurologischen Niveaus haben einen Kraftgrad kleiner 3 |
| D | Motorisch inkomplette Lähmung: Restmotorik unterhalb des neurologischen Niveaus und wenigstens die Hälfte der Kennmuskeln unterhalb des neurologischen Niveaus haben einen Kraftgrad größer oder gleich 3. |
| E | Normal: normale Motorik der Kennmuskeln und normale Sensibilität. Pathologische Reflexe können persistieren |
Lokalisation
[Bearbeiten | Quelltext bearbeiten]Das Symptombild beschreibend wird die Paraplegie oder Paraparese (Lähmung der unteren Extremitäten bei Schädigung tieferer Abschnitte des Rückenmarks, ca. 60 % der Fälle) von der Tetraplegie oder Tetraparese (Lähmung aller vier Extremitäten bei Schädigung des Halsmarks, ca. 40 % der Fälle) unterschieden.
| Segment | Kennmuskel | Funktion |
|---|---|---|
| C5 | M. biceps brachii | Beugung im Ellenbogen |
| C6 | M. extensor carpi radialis | Beugung nach dorsal bzw. Streckung im Handgelenk Ellenbogen |
| C7 | M. triceps brachii | Streckung im Ellenbogen |
| C8 | M. abductor minimi | Abspreizen des kleinen Fingers |
Die Läsionshöhe wird durch das letzte noch intakte Rückenmarksegment definiert. So bezeichnet die Diagnose „Querschnittlähmung in Höhe C5“, dass das Segment C5 noch intakt ist.[16]
Der Einschätzung der Läsionshöhe nach Körperfunktionen dienen die Untersuchung von Kennmuskeln und die der Dermatome.
Die Unmöglichkeit der aktiven Armbeugung deutet z. B. auf eine Läsion bei C5 hin, da der Armbeugemuskel (M. biceps) nicht mehr angesprochen werden kann (siehe Tabelle). Die Läsionshöhe wäre in diesem Fall also C4.
Die Schädigung ab und oberhalb von C4 führt zu einem Ausfall des Nervus phrenicus. Dieser Nerv sorgt normalerweise für die Funktion des Zwerchfells. Somit führt eine fehlende Ansteuerung des N. phrenicus zum Ausfall der Zwerchfellatmung. Bei dieser Schädigungshöhe sind aber auch alle anderen Muskeln gelähmt, die aus Rückenmarkssegmenten unterhalb von C4 versorgt werden, also auch die Intercostalnerven, die die Zwischenrippenmuskulatur (Intercostalmuskulatur) versorgen. Ein derartiges Trauma ist akut lebensbedrohlich, da die aktive Atmung völlig unmöglich wird. Es bedarf als sofortige lebenserhaltende Therapie der künstlichen Beatmung.

Ein Dermatom ist ein Hautareal, das das Versorgungsgebiet eines bestimmten Spinalnervs repräsentiert. Die in der Abbildung gezeigten Dermatome unterscheiden sich hinsichtlich ihrer Spinalnervenversorgung und beziehen sich somit immer auf ein bestimmtes Rückenmarkssegment. Ihre Untersuchung eignet sich zur Einschätzung der Läsionshöhe bei Rückenmarksschädigungen. Die Dermatome werden mittels Kältereiz, Berührung oder Nadelstichreizung untersucht. Diese drei Empfindungsqualitäten können durchaus zu unterschiedlichen Ergebnissen in den beeinflussten Dermatomen führen, was auf eine inkomplette Rückenmarkschädigung schließen ließe.
Zu den seltenen einseitigen inkompletten Rückenmarksschädigungen gehört das Brown-Séquard-Syndrom. Es ist durch eine dissoziierte Sensibilitätsstörung gekennzeichnet. Berührungs- und Lageempfinden fallen auf der Körperseite der Rückenmarkschädigung aus, Temperatur- und Schmerzsinn auf der anderen Körperhälfte. Dieses Muster beginnt einige Rückenmarksegmente unterhalb der Rückenmarkläsion. Auf Höhe des geschädigten Segmentes sind alle vier Sensibilitätsqualitäten der geschädigten Seite ausgefallen.
SCIWORA
[Bearbeiten | Quelltext bearbeiten]Nach Gewalteinwirkung auf das Rückenmark, zum Beispiel bei einem Unfall, kann es zu Symptomen einer Querschnittlähmung kommen, obwohl in der radiologischen Bildgebung mittels Röntgen und CT keine Schäden an Wirbelsäule und Rückenmark zu sehen sind. Dieses Syndrom wird als „spinal cord injury without radiographic abnormality“ (SCIWORA) bezeichnet. Die MRT-Bildgebung erlaubt die Unterscheidung von Patienten mit posttraumatischen Veränderungen des Rückenmarks und solchen ohne. Dieses Syndrom wurde erstmals bei Kindern beschrieben,[18] wurde aber auch bei erwachsenen Patienten beobachtet.[19] Die Prognose der Verletzung scheint von der Art und Ausdehnung der spinalen Verletzung abhängig zu sein. Zudem zeigte sich in Meta-Analysen ein Zusammenhang mit vorbestehenden degenerativen Veränderungen der Wirbelsäule.[20][21] Insgesamt ist die Prognose bei unauffälligem MRT als positiv einzustufen.[20][22] Das Syndrom kann nach Boese & Lechler in zwei Muster unterteilt werden:[20]
| Typ 1 | Unauffälliges MRT. Die Prognose ist meist gut. |
| Typ 2 a | Ausschließlich extraneurale Veränderungen (z. B. degenerative Engen des Wirbelkanals). |
| Typ 2 b | Ausschließlich intraneurale Veränderungen (z. B. Ödem, Blutung, Kontusion, Zerreißung). |
| Typ 2 c | Kombination aus intra- und extraneuralen Veränderungen. Die Prognose ist am schlechtesten. |
Verlauf
[Bearbeiten | Quelltext bearbeiten]Der Verlauf hängt vom Ausmaß der Rückenmarkschädigung ab. Ein voll ausgeprägtes spinales Querschnittsyndrom mit hoher Läsion (HWS-Bereich) läuft in drei Phasen ab:
| Hypertension | Diese Phase dauert nur wenige Minuten an |
| Spinaler Schock | Hypotone Krisen, schlaffe Lähmung in abhängigen Segmenten, Ausfall der Muskeleigenreflexe, Kontrollverlust von Blase und Mastdarm, Dauer: Wochen bis Monate |
| Spastik, Hyperreflexie | Spastisch überhöhter Muskeltonus, übersteigerte Eigenreflexe, autonome Hyperreflexie, z. B. mit Blutdruckspitzen bei Manipulation an der Blase |
Dabei ist der spinale Schock (akute Phase) durch Ausfall von Regulationsvorgängen gekennzeichnet. Die Gefäße im betroffenen Bereich werden weit gestellt, weil die Gefäßmuskulatur erschlafft. Bei unzureichender Kompensation durch die unbetroffenen Körperteile kann es dadurch zu Blutdruckabfall und zum Kreislaufschock kommen. Gefürchtete Folgen sind akutes Nierenversagen, Schocklunge (ARDS) usw. Diese Phase kann deshalb intensivmedizinische Behandlung nötig machen.
Im Gegensatz dazu ist die chronische Phase durch eine übersteigerte Regulation gekennzeichnet. Auf Seiten des Gefäßsystems sind Blutdruckspitzen möglich, die Willkürmuskulatur kann mit unkontrollierbaren Beugersynergien reagieren, die anfallartigen Charakter haben.
Erkrankungsverlauf:
Bei traumatischen Rückenmarksverletzungen erfolgt die Schädigung in der Unfallsekunde. Die in diesem Moment auf das Rückenmark einwirkende Gewalt entscheidet letztendlich über die Prognose der Erkrankung. In aller Regel treten die Ausfallerscheinungen sofort auf. Sie äußern sich in Verlust von Gefühl, Verlust motorischer Funktionen und in einem spontanen Urinverhalt. Die Muskulatur ist in dieser Phase schlaff.
Eine nach dem Unfall sich zunehmend verschlechternde Lähmung mit vermehrten Ausfällen und zunehmend kompletter Lähmung, bei anfänglich inkomplettem oder tieferem Lähmungsbild, weist auf ein sekundäres Geschehen wie z. B. eine Einblutung im Verletzungsbereich hinein, hin. In diesen Fällen ist besondere Eile bei der Diagnostik und Behandlung geboten.
Die Phase, in der die Querschnittlähmung als schlaffe periphere Lähmung, ohne Reflexe und Sensibilität mit ebenfalls schlaffer Blasenlähmung, manifestiert ist, wird als „spinaler Schock“ bezeichnet. Der Begriff Schock hat keine Übereinstimmung mit dem üblichen medizinischen Begriff z. B. Schock im Rahmen eines großen Blutverlustes. Die Verletzungsphase des spinalen Schocks kann mehrere Wochen bis Monate andauern. Sie geht über in ein klinisches Bild, bei dem zunehmend sogenannte spastische Tonuserhöhungen der Muskulatur zu beobachten sind. Dies bedeutet, dass die Muskelfasern aus noch intakten Zellen des Rückenmarks ohne übergeordnete Steuerung zur Kontraktion angeregt werden und sich vom Patienten unkontrolliert anspannen. Diese spinalen Spastiken können zu erheblichen passiven Bewegungseinschränkungen (Kontrakturen) an den Gelenken führen.
Wenn die Schädigungshöhe so tief ist, dass ausnahmslos Nervenfasern betroffen sind, die das Rückenmark bereits verlassen haben (Schädigungen der Cauda equina, unterhalb L 1), ist keine Änderung der Lähmungsausbildung von schlaff zu spastisch zu beobachten.
Wenn bei der Schädigung des Rückenmarks eine Lähmungshöhe vorliegt, bei der die zentrale Steuerung für die Aufrechterhaltung der Körperfunktionen (Herzfrequenz und Druckregulation) betroffen ist, führt dies zur Einschränkung der Atemfunktion und zum Verlust der Kreislaufanpassung bis hin zu spontanen Herzstillständen. Viele Patienten sind in den ersten Monaten nach Eintritt der Lähmung besonders von den Folgen der mangelnden Blutdruckregulation betroffen. Durch die Querschnittlähmung erfolgt keine Blutdruckanpassung beim Aufrichten. Dies bedeutet für die Patienten, dass sie leicht kollabieren, wenn sie aus dem Bett in den Rollstuhl gesetzt werden. Nach einigen Wochen oder Monaten übernehmen sekundäre Kompensationsmechanismen die Regulation und die Patienten werden belastbarer.
Im Verlauf einer Querschnittlähmung kann es auch zu Blutdruckentgleisungen nach oben kommen. Diese sogenannte „vegetative Dysregulation“ kann auch übermäßige Schweißsekretionen, Gesichtsrötungen, Blutdruckspitzen o. ä. hervorrufen. Bei Blutdruckanstiegen bemerken die Patienten zunächst Kopfschmerzen. Diese Komplikation wird in der Regel durch Manipulation oder Überdehnung von Hohlorganen (Blase, Enddarm, Gallenblase) ausgelöst. Sie bedarf der zeitnahen sorgfältigen Behandlung.[23]
Therapie
[Bearbeiten | Quelltext bearbeiten]Notfallbehandlung
[Bearbeiten | Quelltext bearbeiten]In der Notfallsituation müssen zunächst die Vitalfunktionen des Patienten gesichert werden. Durch sorgfältigen schonenden Transport (in aller Regel per Hubschrauber) muss eine zusätzliche Verletzung des Rückenmarks vermieden werden. Dabei gelten die Regeln wie bei anderen Schwerunfallverletzten und der Verunfallte sollte direkt in ein Polytrauma-Zentrum oder ein spezialisiertes Zentrum für Rückenmarksverletzte transportiert werden, wo eine standardisierte Schockraum-Versorgung erfolgen kann und auch Begleitverletzungen versorgt werden können. Die Gabe von Methylprednisolon in hohen Dosen war über viele Jahre in der Notfallsituation Standard. Da sich die Wirksamkeit nicht durch Studien belegen ließ, wird sie in vielen Fällen nicht mehr durchgeführt.[24]
Solange der Patient wach und ansprechbar ist, ist es in der Regel möglich, durch eine orientierende klinische Untersuchung bereits den Schädigungsort der Wirbelsäule präzise einzugrenzen. Anhand der bildgebenden Diagnostik (Röntgen, CT, MRT) des erstbehandelnden Krankenhauses wird dann das Ausmaß der Schädigung bestimmt und es werden die notwendigen Behandlungsschritte eingeleitet.
Seit der 2. Hälfte des letzten Jahrhunderts stehen immer effizientere Möglichkeiten zur Verfügung, nach Wirbelsäulenverletzungen operativ die Integrität und die Stabilität der Wirbelsäule wiederherzustellen und das Rückenmark bzw. die das Rückenmark begleitenden Nerven von Druckschädigungen zu entlasten. Die Hoffnung, durch eine rasche operative Versorgung die Querschnittlähmung zumindest zum Teil rückgängig machen zu können, hat sich nicht bestätigt. Dies dürfte daran liegen, dass letztlich das Ausmaß der Schädigung bereits durch die Gewalteinwirkung auf das Rückenmark in der Unfallsekunde determiniert wird. Es muss trotzdem Ziel der Notfallversorgung von Querschnittgelähmten bleiben, möglichst rasch eine kompetente und endgültige, stabile Versorgung der Wirbelsäulenverletzung herbeizuführen. Eine rein konservative Versorgung von Wirbelsäulenverletzungen ist auch heute noch möglich und wird in vielen Teilen der Erde schon aufgrund des mangelnden Zugangs zu operativen Versorgungsmaßnahmen praktiziert. Sie führt nicht unbedingt zu schlechteren Langzeitergebnissen, bedeutet jedoch für die Patienten oft eine monatelange Liegephase, bis die Wirbelsäule entsprechend ausgeheilt ist.[23]
Durch die oben angesprochenen vielfachen Begleitschäden und Ausfälle bei Rückenmarkverletzungen ist in der ersten Phase einer Querschnittlähmung stets mit Komplikationen bzgl. der Vitalfunktionen zu rechnen. Der Patient muss deshalb in aller Regel intensivmedizinisch überwacht werden. Ein besonderes Warnsignal ist die sekundäre Verschlechterung der Lähmungssituation, die für den Verlauf nach Rückenmarkstrauma untypisch ist und in aller Regel auf Komplikationen wie z. B. Einblutungen hinweist. Hier ist rasches Reagieren des Behandlungsteams geboten. Bei erkrankungsbedingten Querschnittlähmungen erfolgt das Einsetzen der Symptome oft sehr protrahiert. Die Herausforderung für die behandelnden Ärzte und Therapeuten ist oft die Diagnosestellung an sich. Dies gilt insbesondere wenn es sich um Patienten handelt, die ohnehin schon immobil, bettlägerig und z. B. mit einem Blasen-Dauerkatheter versorgt sind. Die Behandlungsstrategie richtet sich hier nach der Ursache und besteht z. B. bei Kompression des Rückenmarkes durch Tumoren aus der operativen Entlastung oder der Bestrahlung des Wirbelsäulenabschnittes. Infektionen müssen ebenfalls in der Regel operativ entlastet und dann durch Antibiotika-Gaben systemisch saniert werden.[25] Bei allen bewusstseinsgetrübten und bewusstlosen Patienten muss zunächst bei entsprechendem Unfallhergang von einer spinalen Schädigung ausgegangen werden. So ist bei 6–10 % aller Schädel-Hirn-Verletzten mit einem spinalen Notfall zu rechnen. Deshalb ist hier immer Versorgung mit einer HWS-Schiene erforderlich. Ebenso muss bei Schädigung der Brustwirbelsäule (BWS) mit einem Thoraxtrauma und bei Verletzungen der Lendenwirbelsäule (LWS) mit einem retroperitonealen Hämatom gerechnet werden.
| initial | 30 mg/kg KM über 15 Minuten |
| kontinuierlich | 5,4 mg/kg KM/h als Infusion über 23 Stunden. |
Der Nutzen einer Behandlung mit Methylprednisolon (z. B. Urbason) ist nicht empirisch nachgewiesen. Sie wurde bisher aber trotzdem empfohlen, wenn sie möglichst innerhalb der ersten drei Stunden – nicht später als acht Stunden – nach Trauma eingeleitet wird. Es zeigte sich aber in Studien, dass mit Methylprednisolon behandelte Patienten häufiger zu Wundinfektionen und Lungenentzündungen neigen.[16] Der Einsatz anderer Substanzen (z. B. Polyethylenglykol, Harnsäure) hat das tierexperimentelle Stadium noch nicht verlassen. Die Gabe von Methylprednisolon in hohen Dosen war über viele Jahre in der Notfallsituation Standard. Da sich ihre Wirksamkeit nicht durch Studien belegen ließ, wird sie inzwischen kaum noch durchgeführt.
Bei gleichzeitigem Vorliegen einer Hirnverletzung im Rahmen eines sogenannten Schädelhirntrauma ist die Kortison-Behandlung als kritisch anzusehen, da sich bei Patienten mit solchen Verletzungen durch die Behandlung mit Methylprednisolon eine höhere Sterblichkeit zeigte.
Postakute Erstbehandlung von Querschnittgelähmten
[Bearbeiten | Quelltext bearbeiten]Die Notfallversorgung von Querschnittlähmungen ist nur ein Baustein der Erstversorgung einer frischen Querschnittlähmung. Neben der Aufrechterhaltung der Vitalfunktionen ist die Prophylaxe von Sekundärkomplikationen von enormer Wichtigkeit. Querschnittgelähmte sind extrem durch Komplikationen wie thrombembolische Geschehen und Druckschädigungen der Haut, insbesondere im Sakrumbereich, gefährdet. Außerdem sollten die rehabilitativen Erstbehandlungen bereits auf einer Intensivstation beginnen. Sie sind für die Verarbeitung der Krankheitsproblematik von größter Wichtigkeit, die regelmäßige Gabe von Psychopharmaka zur Dämpfung der emotionalen Belastung ist dagegen kontraproduktiv. Wenn möglich, sollte die Behandlung eines querschnittgelähmten Menschen in einem dafür geeigneten Spezialzentrum erfolgen. In diesen wird mit besonderer Kompetenz insbesondere die Regulierung der Blasen- und Darmkontinenz durch entsprechend neuro-urologische Untersuchungs- und Behandlungsmethoden (intermittierender Selbstkatheterismus) Rechnung getragen.
Operative Versorgung
[Bearbeiten | Quelltext bearbeiten]Derzeit gibt es keine evidenzbasierte Aussage über den Nutzen und das Timing konservativer oder operativer Versorgung von Wirbelsäulenverletzungen.[26]
Beide Methodengruppen müssen das Ziel verfolgen, die Funktionsausfälle des Rückenmarks und der Wirbelsäule dauerhaft möglichst rückgängig zu machen oder zumindest nicht weiter fortschreiten zu lassen. So wirken z. B. in den Wirbelsäulenkanal verlagerte Knochenfragmente auch später schädigend auf das Rückenmark. Ein anderes Beispiel sei die Vermeidung von Fehlstellungen, die zu Kompressionen des Rückenmarks und zur Gibbus-Bildung (extreme Verkrümmung der Wirbelsäule, „Buckel“) führen kann. Ein Gibbus kann auch, soweit er die Brustwirbelsäule betrifft, negative Folgen für die Atmung haben.
Auch die operativen Möglichkeiten verfolgen die Ziele der Dekompression des Rückenmarks und der Stabilisierung der Wirbelsäule. Der Vorteil der operativen Lösungen liegt in der meist rascheren und umfassenderen Mobilisationsmöglichkeit und damit Rehabilitation des Patienten.
Der Dekompressions-OP liegt die Hoffnung zugrunde, dass z. B. durch Begradigung von Stufen (bei Verschiebung in der Längsachse der Wirbelsäule (s. o.)) druckbedingte Durchblutungsstörungen beseitigt werden. Ein weiterer Ansatz zur Verbesserung der Durchblutung ist die medikamentöse Überhöhung des Blutdrucks für einige Tage (z. B. mit Phenylephrin), wenn keine Kontraindikation vorliegt.[27][28]
Eine frühzeitig durchgeführte Stabilisierungsoperation bietet Vorteile für die intensivmedizinische Behandlung. Zum einen kann das Luftwegsmanagement durch Tracheotomie optimiert werden, zum anderen entfallen Probleme beim Lagerungswechsel in Pneumonieprophylaxe und Pflege. Dabei werden verschiedene unfallchirurgische Verfahren der Osteosynthese angewandt, und zwar dorsale, ventrale und kombinierte dorso-ventrale Osteosynthesen, die zudem in kurz- und langstreckige Osteosynthesen unterteilt werden können. Ziel ist immer zunächst die Stabilisierung und langfristig die knöcherne Versteifung der betroffenen Wirbelsäulenabschnitte.
Es wird diskutiert, dass der Erfolg derartiger Operationen am größten ist, wenn sie innerhalb von drei Tagen nach dem Trauma erfolgen.[16]
Konservative Versorgung
[Bearbeiten | Quelltext bearbeiten]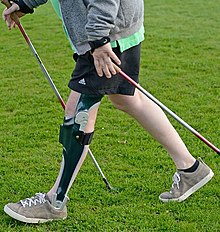
Die konservative Therapie hat ihre Stärken darin, dass hier keinerlei Irritation des Rückenmarks durch die OP erfolgt.
Zur Versorgung bei Lähmungshöhen im Bereich der Halswirbelsäule ist das Halo-Body-Jacket bekannt, mit dem die Halswirbelsäule ruhiggestellt wird. Sie setzt aber eine meist wochenlange, zumindest teilweise Immobilisation des Patienten voraus. Das System ist sehr sperrig und behindert eine Intensivpflege im Bett stark.
Zur Versorgung bei Lähmungshöhen im Bereich der unteren Brustwirbelsäule oder tiefer ist ab der Intermediärphase (2–26 Wochen nach dem Vorfall) der Beginn einer Therapie mit einer Orthese vielversprechend.[29][30][31][32] Bei Patienten mit kompletter Querschnittlähmung (ASIA A) gilt das für Läsionshöhen zwischen T12 und S5. Bei Patienten mit inkompletter Querschnittlähmung (ASIA B-D) sind Orthesen sogar für Läsionshöhen oberhalb T12 geeignet. In beiden Fällen muss zur genauen Planung der Versorgung mit einer Orthese allerdings ein ausführlicher Muskelfunktionstest durchgeführt werden.[33]
Lebenslange Nachsorge
[Bearbeiten | Quelltext bearbeiten]Ein weiterer wichtiger Baustein in der Behandlung Querschnittgelähmter ist die lebenslange Nachsorge. Eine Querschnittlähmung ist ein dauerhaft den Patienten beeinträchtigendes und gefährdendes Krankheitsbild. In den Spezialzentren für Querschnittgelähmte werden deshalb Ambulanzen angeboten, welche die notwendigen Maßnahmen bündeln und neben der neuro-urologischen Kontrolle auch Hilfsmittelversorgung und Wiedereingliederungshilfen geben. Die Behandlung von Querschnittlähmungen ist sehr komplex und variiert mit den Umständen des Einzelfalles. Trotzdem gilt auch für hochgelähmte Patienten der Ausspruch des Gründers der modernen Querschnittbehandlung Sir Ludwig Guttmann (Stoke Mandeville, England), die Patienten sollten wieder Steuerzahler werden. Diese Aussage drückt aus, dass die Reintegration von Querschnittgelähmten in den Alltag oberstes Behandlungsziel ist und auch die soziale berufliche Reintegration einschließt. Die Wissenschaft und Therapeutik, die sich mit Rückenmarkverletzungen beschäftigt, heißt Paraplegiologie.[34]
Experimentelle Behandlung der Querschnittlähmung
[Bearbeiten | Quelltext bearbeiten]In den letzten 30 Jahren ist an vielen Orten der Versuch unternommen worden, die schicksalhafte Dauerschädigung des Rückenmarkes zu überwinden. Durch immer besser verstandene Mechanismen sind an vielen Stellen Behandlungsansätze z. B. mit Hemmung wachstumsblockierender Proteine (Anti no go Behandlung), Implantation von Stammzellen und anderer immunmodulierender Substanzen unternommen worden. Bisher hat keine dieser Behandlungsstrategien zur „Heilung“ der Querschnittlähmung geführt. Das Paraplegikerzentrum der Universitätsklinik Balgrist führt und aktualisiert regelmäßig eine Liste der gegenwärtigen experimentellen Methoden und Behandlungsansätze, die es auch wissenschaftlich bewertet.[35]
Für die Betroffenen und ihre Angehörigen ist es wichtig zu wissen, dass gute klinisch betreute Studien an Querschnittgelähmten in aller Regel dadurch gekennzeichnet sind, dass keine Heilversprechungen gegeben werden und die Teilnahme von Patienten an der Studienbehandlung oder nur an der Studie kostenlos ist. Die oft enorm teuren Regenerationsbehandlungen sind in der Regel ineffektiv, Erfolgsbelege sind Einzelfallbeschreibungen. Solche Erholungen werden allerdings oft auch spontan beobachtet. Sie stellen keinen Beweis für die Wirksamkeit einer Methode dar.
Experimentelle medikamentöse Behandlung
[Bearbeiten | Quelltext bearbeiten]In jüngster Zeit (2005) wurde offenbar erstmals in präklinischen Versuchen das neurotherapeutische Medikament Cordaneurin erfolgreich an akuten Rückenmarksverletzungen getestet, welches die Regeneration der Nervenzellen begünstigen soll. Erste klinische Studien wurden laut Hersteller 2006 begonnen. In Tierversuchen wurden weiterhin Erythropoietin, NSAIDs, anti-CD11d Antikörper, Minocyclin, Progesteron, Estrogen, Magnesium, Riluzol, Polyethylenglykol, Atorvastatin, Inosin und Pioglitazon ausprobiert.[36]
Experimentelle Behandlung mit Stammzellen
[Bearbeiten | Quelltext bearbeiten]Bisher gibt es international keine anerkannte Behandlung mit Stammzellen für eine akute oder chronische Querschnittlähmung. Alle bisher kommerziell (gegen Bezahlung) angebotenen Stammzellbehandlungen sind nicht auf ihre Wirksamkeit geprüft und von den medizinischen Fachgesellschaften nicht als Behandlungen anerkannt.
Im Frühjahr 2011 wurde die weltweit erste Studie mit ausgereiften neuronalen Stammzellen bei chronischer Querschnittlähmung gestartet. Den Patienten wurden dabei 20 Millionen Stammzellen in das Gewebe um die Rückenmarksverletzung gespritzt. Danach wurden regelmäßige Untersuchungen durchgeführt, um jegliche Veränderungen von neurologischen Funktionen im Verletzungsbereich zu messen. Primär geht es zunächst um den Nachweis, dass solche Stammzelltransplantationen mit höchster Sicherheit durchgeführt werden können – hierfür gibt es bereits erste vielversprechende Befunde. Die Studie beabsichtigt zudem die Evaluation der Therapie-Langzeitwirkung. Anfang Oktober 2013 erteilte die US-amerikanische Food and Drug Administration die Autorisation für die erste klinische Phase dieser Stammzellentherapie in den USA.[37][38]
Rehabilitation
[Bearbeiten | Quelltext bearbeiten]Die ersten Erfolge in der Behandlung von Querschnittgelähmten werden von jeher Donald Munro in Boston (1936) und dem nach England emigrierten Ludwig Guttmann (1944) zugeschrieben. Die Wahrheit wurde nach dem Ersten Weltkrieg „aus politischen und sozialen Gründen unterdrückt und vergessen“. An Guttmanns Klinik in Aylesbury wies Patrick Kluger (1946–2021) darauf hin, dass die erste Behandlung von Rückenmarksverletzungen 50 Jahre zuvor von Wilhelm Wagner im Oberschlesischen Industriegebiet praktiziert worden war.[39][40] Am Stoke Mandeville Hospital stellte Guttmann ein Programm der lebenslangen Nachsorge (Comprehensive Care) auf.
Pflegerische Rehabilitation
[Bearbeiten | Quelltext bearbeiten]Die pflegerische Rehabilitation umfasst die Versorgung der Blasen- und Mastdarmlähmung, die Übernahme der Aktivitäten des täglichen Lebens (ATL), solange diese den Betroffenen nicht selbständig möglich sind, sowie die Verhinderung von Komplikationen und Folgeschäden, z. B. eines Wundliegens (Dekubitus) oder Kontrakturen (Versteifung von Gelenken).
Soziale Rehabilitation
[Bearbeiten | Quelltext bearbeiten]Besonderen Stellenwert im gesamten Behandlungskonzept soll die frühzeitige aktive Einbindung des Patienten in den Rehabilitationsprozess haben, um frühzeitig Selbstwertgefühl, Motivation sowie überdauernde Gesundheitskompetenz zu entwickeln. Dabei spielt Sport eine wichtige Rolle bei der Kompensation der durch die Querschnittlähmung gestörten körperlichen, psychischen und sozialen Funktionen, bei der Vorbeugung gegen Sekundärschäden, bei der Förderung gesundheitlich orientierten Verhaltens sowie als Integrationsmotor.
Das Erreichen einer individuell größtmöglichen Selbständigkeit und Lebensqualität der Betroffenen steht bei der sozialen Rehabilitation im Vordergrund. Auch Sex ist dabei ein Thema, welches spätestens nach Erstbehandlung und Rückkehr in den Alltag an Bedeutung gewinnt, entgegen dem weit verbreiteten Vorurteil, dass ein querschnittgelähmter Mann keinen Sex mehr haben könne.[41]
Berufliche Rehabilitation
[Bearbeiten | Quelltext bearbeiten]An die umfassende somatische Rehabilitation schließt sich im Allgemeinen eine berufliche Rehabilitation an.[42]
An der Rehabilitation, wie an der lebenslangen Nachsorge ist außerdem in nennenswertem Umfang die Physiotherapie mit Massagen, Krankengymnastik und Schwimmen sowie die Ergotherapie mit Training der ATL, Hilfsmittelversorgung und -anpassung (z. B. Rollstuhl, Wohnungseinrichtung) beteiligt. Zu einem Team, das frische Querschnittlähmungen rehabilitiert, gehören außerdem Sozialarbeiter und Psychologen.
Lebenserwartung
[Bearbeiten | Quelltext bearbeiten]In den Industrienationen und den Ländern mit westlichen Standards der medizinischen Versorgung ist die Lebenserwartung eines Paraplegikers oder tiefen Tetraplegikers in der Regel annähernd gleich mit der üblichen Bevölkerung. Höhere Lähmungen mit z. B. Beatmungspflicht führen zur erheblichen Einschränkung der Überlebensprognose. In Entwicklungsländern und Ländern mit mangelnden Ressourcen zur Behandlung von Querschnittgelähmten ist die Überlebenschance deutlich reduziert, da bereits einfache Druckstellen oft zu schweren septischen Verläufen führen, und/oder unangepasste Blasenentleerungsmaßnahmen zu Nierenschädigungen bis hin zur Dialysepflicht führen können.[5] Die modernen medizinischen Behandlungsmöglichkeiten machen auch die Erfüllung des Kinderwunsches von querschnittgelähmten Männern und Frauen in aller Regel möglich.
Internationaler Sprachgebrauch
[Bearbeiten | Quelltext bearbeiten]Der Begriff der Querschnittlähmung ist in anderen Sprachen nicht üblich, die direkten Übersetzungen transverse lesion (en) bzw. paralysie transversale (fr) sind nicht gebräuchlich. Hingegen wird als Oberbegriff meist von paraplegia (en) bzw. paraplégie (fr) und paraplejía (es) gesprochen, wobei dann quadriplegia bzw. tétraplégie (fr) und tetraplejía (es) eine Spezifizierung darstellen. Die englischsprachige Version der traumatischen Querschnittlähmung ist spinal cord injury; im Französischen spricht man von einer lésion médullaire, bzw. ist der Querschnittgelähmte der blessé médullaire.
Wissenschaftliche Fachgesellschaften
[Bearbeiten | Quelltext bearbeiten]Die Deutschsprachige medizinische Gesellschaft für Paraplegiologie (DMGP) engagiert sich als multiprofessionelle Fachgesellschaft im deutschsprachigen Raum für die Forschung und Vermittlung von Kenntnissen. Sie veröffentlicht (im Rahmen der AWMF) Leitlinien zur Behandlung Querschnittgelähmter. Die International Spinal Cord Society (ISCOS) ist die internationale Fachgesellschaft, die sich mit den medizinischen Belangen der Rückenmarkverletzung befasst. Mehrere Stiftungen fördern die Erforschung von Themen zur Querschnittlähmung, in Deutschland die Deutsche Stiftung Querschnittlähmung (DSQ); in Österreich Wings for Life und in der Schweiz die Schweizer Paraplegiker Stiftung (SPS).
Siehe auch
[Bearbeiten | Quelltext bearbeiten]- Deutschsprachige Medizinische Gesellschaft für Paraplegiologie
- Fördergemeinschaft der Querschnittgelähmten
- Schweizer Paraplegiker-Vereinigung
- Paraplegiker (Zeitschrift)
Literatur
[Bearbeiten | Quelltext bearbeiten]- Wolfgang Seeger, Carl Ludwig Geletneky: Chirurgie des Nervensystems. In: Franz Xaver Sailer, Friedrich Wilhelm Gierhake (Hrsg.): Chirurgie historisch gesehen. Anfang – Entwicklung – Differenzierung. Dustri-Verlag, Deisenhofen bei München 1973, ISBN 3-87185-021-7, S. 229–262, hier: S. 251–254 (Rückenmarksläsionen).
- Guido A. Zäch, H. G. Koch (Hrsg.): Paraplegie – Ganzheitliche Rehabilitation. Karger, Basel 2006, ISBN 3-8055-7980-2.
- W. Abdulla: Praxisbuch Interdisziplinäre Intensivmedizin. 2. Auflage. Urban & Fischer, München 2001, ISBN 3-437-22710-6, S. 468.
- Peter Schwenkreis, Werner Pennekamp, Martin Tegenthoff: Differenzialdiagnose der akuten und subakuten nichttraumatischen Querschnittslähmungen. In: Dtsch Arztebl. 103(44), 2006, S. A-2948 / B-2566 / C-2467.
- Klaus Röhl: Moderne Aspekte in der Akuttherapie der traumatischen Querschnittlähmung. In: Trauma und Berufskrankheit. Volume 4, Supplement 1, 2002, S. 25–31. doi:10.1007/s100390100451
- S1-Leitlinie Querschnittlähmung der Deutschen Gesellschaft für Neurologie (DGN). In: AWMF online (Stand 2012)
Weblinks
[Bearbeiten | Quelltext bearbeiten]- Fördergemeinschaft der Querschnittgelähmten Deutschlands e. V. (FGQ)
- Deutsche Stiftung Querschnittlähmung (DSQ)
- Deutschsprachige Medizinische Gesellschaft für Paraplegie e. V. (DMGP)
- Schweizer Paraplegiker-Vereinigung
- Schweizer Paraplegiker-Stiftung
Einzelnachweise
[Bearbeiten | Quelltext bearbeiten]- ↑ L. Guttmann: Spinal cord injuries: comprehensive management and research. Blackwell Scientific, 1973.
- ↑ Bettina Ende-Henningsen: Spinale Syndrome. In: Peter Berlit (Hrsg.): Klinische Neurologie. Springer Reference Medizin. Springer, Berlin/Heidelberg 2020, ISBN 978-3-662-60676-6 (E-Book), S. 81 ff.
- ↑ Deutschsprachige Medizinische Gesellschaft für Paraplegie DMGP
- ↑ Wolfgang Seeger, Carl Ludwig Geletneky: Chirurgie des Nervensystems. 1973, S. 251–252.
- ↑ a b H. J. Gerner: Die Querschnittlähmung: Erstversorgung, Behandlungsstrategie, Rehabilitation. Blackwell Wiss., 1992.
- ↑ Behandlungszentren
- ↑ W. P. Waring, F. Biering-Sorensen, S. Burns, W. Donovan, D. Graves, A. Jha u. a.: 2009 review and revisions of the international standards for the neurological classification of spinal cord injury. In: The journal of spinal cord medicine. 33(4), 2010, S. 346–352.
- ↑ H. L. Frankel, D. O. Hancock, G. Hyslop, J. Melzak, L. S. Michaelis, G. H. Ungar u. a.: The value of postural reduction in the initial management of closed injuries of the spine with paraplegia and tetraplegia. I. In: Paraplegia. 7(3), 1969, S. 179–192.
- ↑ (ASIA) ASIA. Chicago [cited 2016 19. Januar 2016] ( vom 30. April 2015 im Internet Archive) (PDF)
- ↑ A. Catz, M. Itzkovich, E. Agranov, H. Ring, A. Tamir: SCIM–spinal cord independence measure: a new disability scale for patients with spinal cord lesions. In: Spinal cord. Band 35, Nummer 12, Dezember 1997, S. 850–856. PMID 9429264.
- ↑ E. Aidinoff, L. Front, M. Itzkovich, V. Bluvshtein, I. Gelernter, J. Hart, F. Biering-Sørensen, C. Weeks, M. T. Laramee, C. Craven, S. L. Hitzig, E. Glaser, G. Zeilig, S. Aito, G. Scivoletto, M. Mecci, R. J. Chadwick, W. S. El Masry, A. Osman, C. A. Glass, B. M. Soni, B. P. Gardner, G. Savic, E. M. Bergström, P. Silva, A. Catz: Expected spinal cord independence measure, third version, scores for various neurological levels after complete spinal cord lesions. In: Spinal cord. Band 49, Nummer 8, August 2011, S. 893–896, doi:10.1038/sc.2011.32, PMID 21483443.
- ↑ F. Högel, O. Mach, D. Maier: Functional outcome of patients 12 and 48 weeks after acute traumatic tetraplegia and paraplegia: data analysis from 2004–2009. In: Spinal cord. Band 50, Nummer 7, Juli 2012, S. 517–520, doi:10.1038/sc.2011.171, PMID 22249330.
- ↑ P. Hollstein: Stopp dem verhängnisvollen Zelltod. In: Spektrum der Wissenschaft. 16. September 2004.
- ↑ M. F. Hoque, Z. Hasan u. a.: Cervical spinal cord injury due to fall while carrying heavy load on head: a problem in Bangladesh. In: Spinal cord. Band 50, Nummer 4, April 2012, S. 275–277, ISSN 1476-5624. doi:10.1038/sc.2011.153. PMID 22143680.
- ↑ Arbeitskreis Querschnittlähmungen der Deutschen Gesetzlichen Unfallversicherung, (Leiter R Tiedje). Hamburg 2014.
- ↑ a b c d e J. Büttner: Management der Querschnittslähmung. In: Anästh Intensivmed. 45, 2004, S. 190–204.
- ↑ S. C. Kirshblum u. a.: Reference for the 2011 revision of the International Standards for Neurological Classification of Spinal Cord Injury. In: J Spinal Cord Med. 34(6), 2011, S. 547–554.
- ↑ Pang und Wilberger: Spinal cord injury without radiographic abnormalities in children. In: J Neurosurg. 57, 1982.
- ↑ C. K. Boese, M. Nerlich, S. M. Klein, A. Wirries, S. Ruchholtz, P. Lechler: Early magnetic resonance imaging in spinal cord injury without radiological abnormality in adults: A retrospective study. In: The Journal of Trauma and Acute Care Surgery. 74, 2013, S. 845–848, doi:10.1097/TA.0b013e31828272e9.
- ↑ a b c Christoph Kolja Boese, Philipp Lechler: Spinal cord injury without radiologic abnormalities in adults: a systematic review. In: The Journal of Trauma and Acute Care Surgery. Band 75, Nr. 2, 1. August 2013, ISSN 2163-0763, S. 320–330, doi:10.1097/TA.0b013e31829243c9, PMID 23702634.
- ↑ C. K. Boese, J. Oppermann, J. Siewe, P. Eysel, M. J. Scheyerer, P. Lechler: Spinal cord injury without radiologic abnormality in children: a systematic review and meta-analysis. In: Journal of Trauma and Acute Care Surgery. 75, 2013 doi:10.1097/TA.0000000000000579.
- ↑ P. C. Strohm, M. Jaeger, W. Köstler, N. Südkamp: SCIWORA-Syndrom. In: Der Unfallchirurg. 106, 2003, S. 82–84, doi:10.1007/s00113-002-0506-4.
- ↑ a b H. S. Chhabra: ISCoS Textbook on Comprehensive Management of Spinal Cord Injuries. 1. Internationale Auflage. Wolters Kluwer, Haryana (India) 2015.
- ↑ N. Evaniew, E. P. Belley-Cote, N. Fallah, V. K. Noonan, C. S. Rivers, M. F. Dvorak: Methylprednisolone for the Treatment of Patients with Acute Spinal Cord Injuries: A Systematic Review and Meta-Analysis. In: J Neurotrauma. 2015.
- ↑ M. Keil, L. Szczerba, G. Kraus, R. Abel: Therapie der septischen Querschnittlähmung. In: Orthopäde. 41(9), 2012, S. 742–748.
- ↑ K. Schwertfeger u. a.: Spinales Trauma . In: Intensivmed. 41, 2004, S. 71–80.
- ↑ His Spinal Cord Injury Was Serious. But Gen. Hugh Shelton Has Backbone. Abgerufen am 8. Dezember 2010.
- ↑ Interview mit General Hugh Shelton. Archiviert vom am 1. September 2012; abgerufen am 8. Dezember 2010. Zu Beginn spricht er über die Behandlung seiner Rückenmarksverletzung am Walter Reed Army Medical Center.
- ↑ James W. Rowland, Gregory W. J. Hawryluk et al: Current status of acute spinal cord injury pathophysiology and emerging therapies: promise on the horizon. In: JNS Journal of Neurosurgery. Band 25, Nr. 5. American Association of Neurological Surgeons, 2008, S. 2 und 6 (thejns.org).
- ↑ Anthony S. Burns, John F. Ditunno: Establishing Prognosis and Maximizing Functional Outcomes After Spinal Cord Injury. In: Spine. Band 26, 24S. Wolters Kluwer Health, Inc., S. 137–145 (lww.com).
- ↑ Armin Curt: Leitlinien für Diagnostik und Therapie in der Neurologie – Querschnittlähmung. In: DGN Deutsche Gesellschaft für Neurologie (Hrsg.): Neurotraumatologie und Erkrankungen von Wirbelsäule und Nervenwurzel. 2012, S. 7 (dgn.org [PDF]).
- ↑ Steven C. Kirshblum, Michael M. Priebe et al.: Spinal Cord Injury Medicine. 3. Rehabilitation Phase After Acute Spinal Cord Injury. In: SPINAL CORD INJURY MEDICINE. Band 88, Nr. 1. Arch Phys Med Rehabil, 2007, S. 62–70 (archives-pmr.org).
- ↑ Vladimir Janda: Manuelle Muskelfunktionsdiagnostik. Hrsg.: U.C. Smolenski, J. Buchmann, L. Beyer. 5. Auflage. Urban & Fischer Verlag, 2016, ISBN 978-3-437-46431-7, S. 195–242.
- ↑ Deutschsprachige Medizinische Gesellschaft für Paraplegiologie DMGP
- ↑ Experimentelle Therapien für Rückenmarksverletzungen. balgrist.ch, abgerufen am 24. September 2019.
- ↑ B. K. Kwon, E. B. Okon u. a.: A systematic review of directly applied biologic therapies for acute spinal cord injury. In: Journal of neurotrauma. Band 28, Nummer 8, August 2011, S. 1589–1610, ISSN 1557-9042. doi:10.1089/neu.2009.1150. PMID 20082560. PMC 3143411 (freier Volltext).
- ↑ Weltweit erste Studie mit neuronalen Stammzellen bei Querschnittlähmung. ( vom 12. August 2014 im Internet Archive) (PDF) Zentrum für Paraplegie Balgrist, Medienmitteilung vom 16. März 2011; abgerufen am 11. August 2014.
- ↑ Stammzellenforschung: dritter Studienpartner in den USA. ( vom 12. August 2014 im Internet Archive)Zentrum für Paraplegie Balgrist, Blog vom 6. November 2013; abgerufen am 11. August 2014.
- ↑ John Silver: Disabled debt to Jewish spinal medics (Jewish Chronicle 2014)
- ↑ Schlesische Erfolge bei Paraplegikern, in: Rüdiger Döhler: Der Chirurg Wilhelm Wagner und der Oberschlesische Knappschaftsverein. Der Chirurg 62 (2021), S. 748. doi:10.1007/s00104-021-01388-8.
- ↑ Klaus Röhl: MDR-Sendung „selbstbestimmt“ über Vorurteile abgerufen am 8. April 2011.
- ↑ Beispiel für berufliche Rehabilitation ( vom 22. Dezember 2014 im Internet Archive)(PDF; 224 kB).