Lepra

Lepra (auch Aussatz, seit dem 13. Jahrhundert, und bereits mittelhochdeutsch Aussätzigkeit genannt) ist eine chronische Infektionskrankheit mit langer Inkubationszeit, die durch das Mycobacterium leprae oder Mycobacterium lepromatosis ausgelöst wird und mit auffälligen Veränderungen an Haut, Schleimhäuten, Nervengewebe und Knochen verbunden ist. Entdeckt hatte den Erreger 1873 der Norweger Gerhard Armauer Hansen unter dem Mikroskop, nach dem die Krankheit auch als Morbus Hansen oder Hansen-Krankheit (englisch Hansen’s Disease, HD, oder leprosy) bezeichnet wird. In Österreich ist die Erkrankung, in Deutschland der Nachweis des Erregers meldepflichtig.
Etymologie und Synonyme
[Bearbeiten | Quelltext bearbeiten]Die Bezeichnung Lepra wurde im Deutschen erst im 18./19. Jahrhundert gebräuchlich und ist dem griechisch-lateinischen Wort lépra entlehnt. Dieses ist vom griechischen Adjektiv leprós abgeleitet, das „schuppig, rau“ bedeutet. Das zugehörige griechische Verb lépein bedeutet „[ab]schälen“.[1]
Der ursprüngliche deutsche Name der Krankheit ist Aussatz. Die von der Lepra befallenen Kranken mussten außerhalb menschlicher Siedlungen leben – sie waren (von der Gesellschaft[2]) ausgesetzt[3] und somit von der Gesellschaft ihrer Mitmenschen weitgehend ausgeschlossen[4] bzw. ausgesondert.[5] Jedoch ist die Bedeutungsgleichheit von Aussatz und Lepra erst im 13. Jahrhundert entstanden. Zuvor konnte das Wort Aussatz auch für andere Symptome und Erkrankungen, die zu einer Aussonderung, zum „Aussetzen“ der Betroffenen[6][7] führten, stehen,[8] wie zum Beispiel den Ergotismus oder die Schuppenflechte.[9]
Deutsche Übersetzungen der hebräischen Torah übersetzen mit Aussatz das Wort Zaraat[10] (hebräisch צרעת), den „schneeweißen Aussatz“ an Haut, Kleidung und Häusern (siehe 2. Buch Mose 4:6–7 und 4:30 EU; 3. Buch Mose 13:2, 13:47 und 14:34 EUEU; 4. Buch Mose 12:10 EU). Nach Maimonides bezeichnet das Wort Zaraat eine zeichenhafte Veränderung, die üble Nachrede, Verleumdung und Klatsch (hebräisch laschon hara) bestrafen und davor warnen soll.[11]
Das heute nicht mehr geläufige Synonym Miselsucht (von mittelhochdeutsch miselsuht „Lepra, Aussatz“) ist abgeleitet vom lateinischen Wort misellus, das „arm“ und „unglücklich“ bedeutet.[12]
Im Mittelalter wurde Lepra in Anlehnung an den Lazarus-Orden auch Lazarus-Krankheit genannt. Zur Isolierung (Absonderung) der Leprösen wurden außerhalb der Städte Siechenhäuser (genannt auch Sondersiechenhäuser) errichtet, die auch Lazarus-Häuser genannt wurden. Deshalb heißen heute in Frankreich einige Vorstädte Saint Lazare und in Italien San Lazzaro. Den gleichen Ursprung hat das deutsche Wort Lazarett.[13]
Geschichte
[Bearbeiten | Quelltext bearbeiten]Ursprung
[Bearbeiten | Quelltext bearbeiten]Übereinstimmend mit den Wanderungsbewegungen des frühen Menschen wird der Ursprung von Lepra in Ostafrika angenommen: Vor Zehntausenden von Jahren hätten sich von dort aus die Bakterien einerseits nordwestwärts nach Europa und andererseits Richtung Osten nach Indien und dem Fernen Osten ausgebreitet. Eine zweite Annahme geht von der Möglichkeit der orientalischen Entstehung (in Indien) aus.[14]
Der Lepraerreger hat sich in der Zeit seiner weltweiten Ausbreitung genetisch kaum verändert, was für Bakterien extrem ungewöhnlich ist. Trotz der sehr geringen genetischen Unterschiede ließ sich der Verbreitungsweg der Lepra nachträglich mit hoher Genauigkeit feststellen.
Altertum
[Bearbeiten | Quelltext bearbeiten]Lepra[15][10] ist eine der ältesten bekannten Krankheiten. Sie wurde u. a. in 4000 Jahre alten Funden in Indien nachgewiesen. Sie wird auch bereits in ägyptischen Papyri wie z. B. dem Papyrus Hearst (um 1500 v. Chr.) erwähnt und ist für Ägypten ab dem Mittleren Reich paläopathologisch[16] gesichert. Gebete bei den Hethitern, aber auch Pestgötter des Orients werden teilweise mit der Lepra in Verbindung gebracht, so dass Lepra wohl auch im eisenzeitlichen Orient bekannt und verbreitet war. Um 250 v. Chr. soll die Krankheit „Lepra“ erstmals von griechischen und ägyptischen Ärzten genau beschrieben worden sein.[17]
Die hebräische Bezeichnung Zaraat (oder Ṣaarʿat) umschreibt im Buch Leviticus (im 13. und 14. Kapitel) leichtere Hauterkrankungen. Ob es sich dabei um Lepra handelt, ist fraglich.[18] Ob in der Bibel überhaupt von Lepra berichtet wird, ist nach wie vor strittig (siehe oben). Zu der bekannten Erzählung aus den Evangelien gehört die Heilung eines Aussätzigen.
Man nimmt an, dass aufgrund des unvollständigen medizinischen Wissens viele Hautkrankheiten früher unter Begriffen wie Lepra oder „Aussatz“ zusammengefasst wurden, da man nicht streng zwischen den verschiedenen Hauterkrankungen wie z. B. Lupus (Schmetterlingsflechte) oder Psoriasis (Schuppenflechte) unterscheiden konnte. Woran ein in Überlieferungen erwähnter Aussätziger tatsächlich erkrankt war, kann daher fast nie mit Sicherheit festgestellt werden.
Auch in der Römerzeit ist Lepra eine häufige Erkrankung, vorzugsweise in ärmeren Schichten der Bevölkerung. Zur Zeit von Cicero, im ersten vorchristlichen Jahrhundert, war Lepra in Griechenland und in Italien in weiten Teilen der Bevölkerung belegt. Ansteckung war hier bereits ein bekanntes und gefürchtetes Phänomen. Erkrankte wurden daher oft aus der Gemeinschaft verstoßen und der Kontakt mit ihnen vermieden, was letztendlich auch zur deutschen Bezeichnung „Aussatz“ führte.[19]
Mittelalter und frühe Neuzeit
[Bearbeiten | Quelltext bearbeiten]

Lange wurde angenommen, dass nur zwei Lepra-Bakterienstämme im Mittelalter auftraten, doch ließ sich 2017 die Existenz aller zehn bekannten Stämme auch schon in dieser Zeit nachweisen. Das älteste sequenzierte Genom stammt vom Friedhof von Great Chesterford in England. Es wird in die Zeit zwischen 415 und 545 datiert und gehört zum gleichen Leprastamm, der in heutigen Eichhörnchen nachgewiesen wurde. Dies könnte darauf hinweisen, dass sich die Lepra mit dem Fellhandel ausgebreitet hat.[20] In der Neuzeit gab es bisher keinen einzigen gesicherten Fall von Übertragung des Erregers von Eichhörnchen auf den Menschen.[21] Im Mittelalter waren Pelze aus Eichhörnchenfell jedoch ein beliebtes Kleidungsstück und Felle wurden in großer Menge aus Skandinavien und Osteuropa importiert. Historische Unterlagen dokumentieren beispielsweise für das Jahr 1384 den Import von 377.200 Eichhörnchenfellen nach England. Außerdem waren Eichhörnchen ein beliebtes Haustier.[22]
Für das 7. und 8. Jahrhundert wurde Lepra bei den Langobarden nachgewiesen, war aber auch im Frankenreich verbreitet. Das Leprosorium an der Königsstraße nach Maastricht in Aachen-Melaten kann nach Ausgrabungsergebnissen auf das 8. Jahrhundert datiert werden. Ein Aussatz-Kapitel findet sich (auf Blatt 21v bis 22v) im Lorscher Arzneibuch[23] aus dem ausgehenden 8. Jahrhundert.
Im Umfeld größerer Städte entwickelte sich ab dem 11. Jahrhundert mit den Leprosenhäusern eine eigene Hospizform. In Würzburg wurde im 11. Jahrhundert ein Hospital für Leprakranke gegründet (weitere Würzburger Leprosorien folgten). Das Bremer Leprosenhaus St.-Remberti-Hospital, das dem Heiligen Rembert gewidmet war, fand erstmals im 13. Jahrhundert urkundlich Erwähnung.[24] Ein komplettes Ensemble aus Siechenhaus, Kapelle, Bildstock zum Almosensammeln und Leprosenfriedhof hat sich in Trier erhalten.[25]
Die allgemeinere Verbreitung des Aussatzes in Europa im Mittelalter wird oft den Kreuzzügen zugeschrieben. Sie erreichte ihren Höhepunkt im 13. Jahrhundert und verschwand mit dem Ende des 16. Jahrhunderts weitgehend aus der Reihe der chronischen Volkskrankheiten in Mitteleuropa. Der Grund für ihr Verschwinden war unbekannt. Eine mögliche Erklärung ist das vermehrte Entstehen von Badehäusern im Zuge der Urbanisierung. Ein weiterer Grund wird in anderen, schnell zum Tode führenden Epidemien gesehen wie Pest, Cholera und Typhus, die bei den geschwächten und unter prekären Verhältnissen auf engem Raum beieinander wohnenden Leprösen ein ideales Verbreitungsumfeld fanden.[26]
Im Mittelalter konnte erstmals anhand bestimmter Zeichen[27] bzw. spezifischer Symptome die Lepra (oder miselsuht) diagnostisch festgestellt werden.[28][29][30] Zu derartigen Leprasymptomen gehören eine insbesondere im Bereich der Achillessehne frühzeitig auftretende Schmerzunempfindlichkeit, wie sie 1363 von Guy de Chauliac beschrieben wurde,[31] und das Ausfallen der Augenbrauenhaare.[32] Beschreibungen dieser Symptome finden sich sowohl in heilkundlicher Literatur (ab dem 13. Jahrhundert in diagnostischen Kurztraktaten)[33] als auch in verschiedener Unterhaltungsliteratur des europäischen Mittelalters.[34] Die Beschreibungen entstammten meist den sogenannten Lepraschauen[35] (Examen leprosorum, in heilkundlicher Literatur auch Aussatzproben[36] genannt), welche durch ein Sendgericht veranlasst und von Synodalschöffen umgesetzt wurden. Die Begutachtung im Rahmen der Lepraschau/Aussatzprobe führte meist zur Sequestrierung (Absonderung) der Leprösen. Einer der umfangreicheren Lepraschau-Texte in deutscher Sprache, der auch Entlehnungen aus dem Libellus de signis leprosorum (um 1300) von Arnald von Villanova enthält, findet sich in einem um 1495 entstandenen, von Anton Trutmann verfassten Arzneibuch.[37][38][39]
Im Verlauf der Entdeckung des Seeweges nach Indien, der Entdeckung Amerikas und der Kolonialisierung Afrikas und insbesondere des Sklavenhandels gelangte der Erreger u. a. nach Indonesien, Westafrika und Amerika sowie in die Karibik, den Pazifik und nach Brasilien.
In Europa wurden die Aussätzigen im Mittelalter vielfach für „bürgerlich tot“[40] erklärt und waren gezwungen, in der Öffentlichkeit (außerhalb eines Leprosoriums) ein Lazaruskleid zu tragen und eine Warnklapper oder Glocke zu verwenden, damit sich andere eine räumliche Distanz schaffen konnten.[41]
Memel
[Bearbeiten | Quelltext bearbeiten]In Preußen wurde 1848 im Kreis Memel der erste Leprakranke gemeldet. Im Jahr 1894 wurden es mehr. Auf Anregung von Robert Koch entstand 1898/99 das in Deutschland einzige Lepraheim. Es lag zwei Kilometer nördlich von Memel und konnte 16, ab 1909 22 Kranke aufnehmen. Die Zahl der bis zum 30. September 1944 gemeldeten Fälle belief sich auf 42 Männer und 52 Frauen. Die ärztliche Leitung des Heimes und die Behandlung der Kranken war stets dem jeweiligen Kreisarzt (Amtsarzt) als Seuchenspezialist übertragen. Die beiden Krankenschwestern kamen aus dem Königsberger Diakonissen-Mutterhaus der Barmherzigkeit. Im Oktober 1944 wurden die Kranken des Lepraheims unter schwierigsten Umständen nach Königsberg (Preußen) überführt und der Obhut des Diakonissen-Krankenhauses der Barmherzigkeit übergeben. Nur einer der Erkrankten blieb am Leben.[42][43]
Der Kampf gegen Lepra
[Bearbeiten | Quelltext bearbeiten]Meyers Konversationslexikon weist noch 1888 darauf hin, dass Lepra in Skandinavien, auf Island und der Iberischen Halbinsel, in der Provence und an den italienischen Küsten, in Griechenland und auf den Inseln des Mittelmeers regelmäßig vorkam. Allerdings war die Lepra europaweit bereits stark auf dem Rückzug und nicht mehr mit den Zahlen der Antike und des Mittelalters vergleichbar.
Carl Wilhelm Boeck, ein norwegischer Dermatologe, hatte gemeinsam mit Daniel Cornelius Danielssen, dem Leiter des Leprakrankenhauses in Bergen, die Lepra erstmals in eine tuberkulöse und eine anästhetische Form unterteilt.[44]
Von ihm stammt die Darstellung, die Krankheit sei im 19. Jahrhundert in Norwegen noch recht stark verbreitet gewesen. Dies schloss er aus einer Zählung, wobei man 1862 noch 2119 Aussätzige registrierte bei nicht ganz zwei Millionen Einwohnern. In Deutschland wurden zur gleichen Zeit nur vereinzelt Fälle registriert, die besonders in Ostpreußen auftraten. So entstand die Vorstellung, dass Nordeuropäer eher mit Krankheiten verseucht seien als Mittel- oder Südeuropäer. Dasselbe Muster unterstellte man Osteuropa gegenüber Westeuropa. Tatsächlich sind die Zählungen von Leprafällen in dieser Zeit sehr unzuverlässig. Man weiß, dass zur Zeit der russischen Zaren Lepra noch recht häufig auftrat.
Ein erster großer Fortschritt im Kampf gegen die Lepra war die Entdeckung des Krankheitserregers, des Bakteriums Mycobacterium leprae, durch den norwegischen Arzt Gerhard Armauer Hansen im Jahr 1873. Mit einer speziellen Färbemethode machte Albert Neisser dann den Erreger bakteriologisch untersuchbar. Der deutsche Dermatologe Eduard Arning begann am 28. September 1884 ein vierjähriges Menschenexperiment an dem damals 48-jährigen zuvor gesunden Polynesier Keanu, das den Nachweis der Übertragbarkeit der Lepra erbrachte und zu Keanus Tod führte.
Der Ordenspriester Damian de Veuster kümmerte sich ab 1873 um etwa 600 ausgestoßene Leprakranke auf der Hawaii-Insel Molokaʻi und wurde so zum „Apostel der Leprakranken“. Er infizierte sich und starb 1889 an den Folgen. Heute wird er als Heiliger verehrt. Der Damien-Dutton Award, eine Auszeichnung für Engagement in der Leprabekämpfung, ist nach ihm und einem weiteren Helfer benannt. Die britische Krankenschwester Kate Marsden (1859–1931) setzte sich für Leprakranke in Jakutien ein.
In Japan wurde ein erstes spezialisiertes Krankenhaus 1870 von Gotō Masafumi eingerichtet, gesetzliche Seuchenkontrollen wurden 1907 eingeführt. Im 20. Jahrhundert wurden Infizierte in Japan unmenschlich behandelt. Aufgrund eines Gesetzes von 1953 wurden sie lebenslänglich in geschlossenen Anstalten inhaftiert, auch als es schon Behandlungsmöglichkeiten gab. Viele wurden zwangssterilisiert, Schwangere wurden zur Abtreibung gezwungen. Das Gesetz wurde erst 1996 aufgehoben.[45] 1995 wurden noch etwa 12.000 Patienten gezählt. Die letzten privaten Sanatorien wurden 2006/2007 geschlossen.[46] Im Jahre 2009 gab es noch 13 staatliche Lepra-Sanatorien mit 2568 verbliebenen Patienten, von denen die meisten dort ihr ganzes Leben verbracht haben, so dass eine Re-Integration in die japanische Gesellschaft kaum möglich ist.[47] Diese Insassen, die aufgrund der Zwangssterilisierungen keine Nachkommen haben, sind heute im Durchschnitt über 80 Jahre alt. Seit Jahren wird im Parlament erfolglos an einem Entschädigungsgesetz gearbeitet.[47]
Gesetzlich vorgeschriebene Meldungen von Seuchenerkrankungen wie der Lepra wurden im Ostblock zwischen 1949 und 1975 im Rahmen von Gesundheitsvorsorge durchgängig obligatorisch und sind daher sehr gut dokumentiert. Auch hier wurden nur noch Einzelfälle gemeldet, vorwiegend durch Zuwanderung.
Die Zahl der registrierten Leprapatienten ging im Zeitraum 1985 bis 1993 in den meisten Regionen deutlich zurück:[48] Heute kommt Lepra vorwiegend in Indien, Indonesien, Afrika, Südamerika und im Pazifik vor.
| Geografische Region | 1985 | 1990 | 1993 | Veränderung zwischen 1985 und 1993 |
|---|---|---|---|---|
| Asien | 3.812.049 | 2.793.017 | 1.708.528 | −55,2 % |
| Afrika | 987.607 | 482.669 | 194.666 | −80,3 % |
| Südamerika | 305.999 | 301.704 | 313.446 | +2,4 % |
| Pazifik | 245.753 | 125.739 | 67.067 | −72,7 % |
| Europa | 16.794 | 7.246 | 7.874 | −53,1 % |
| Welt | 5.368.202 | 3.710.375 | 2.291.581 | −57,3 % |
Neuere Forschung
[Bearbeiten | Quelltext bearbeiten]Ältere Forschungen gingen vorwiegend davon aus, dass Lepra hauptsächlich durch die Tuberkulose zurückgedrängt worden sei. Die von der Lepra geschwächten Menschen seien oft auch von Tuberkulose befallen, die die Kranken schnell töte und so eine Ausbreitung der Lepra verhindere.
Die moderne Forschung denkt jedoch eher an eine Art natürlicher Selektion durch genetische Ursachen, da paläoepidemiologisch mit dem Rückzug der Lepra mehr Fälle von Schuppenflechte (Psoriasis) festgestellt wurden, wobei beide Krankheiten sich offenbar gegenseitig ausschließen.[49]
In der jüngsten Studie einer dänischen Gruppe wies man erstmals anhand von Lepraopfern aus dem mittelalterlichen Odense nach, dass es eine gewisse genetische Selektion gab. Personen mit einer bestimmten Variante des Immun-Gens HLA-DRB1 waren erheblich anfälliger für eine Infektion. Dieses Gen spielt eine bedeutende Rolle bei der Erkennung des Erregers Mycobacterium leprae. In den heutigen Europäern ist diese abgeschwächte Variante bedeutend seltener und durch die Lepra selbst ausselektiert worden. Am seltensten ist die anfällige Variante unter Nordeuropäern zu finden. Leprakranke gaben die genetischen Risikofaktoren nicht mehr weiter, da sie keine Nachkommen hervorbrachten.[50]
Epidemiologie
[Bearbeiten | Quelltext bearbeiten]

Durch die Zusammenarbeit aller weltweit tätigen Leprahilfswerke in der ILEP (International Federation of Anti-Leprosy Associations) ist die Lepra heute unter Kontrolle. Die Zahl der Neuinfektionen weltweit war für Jahrzehnte deutlich rückläufig[51][52] und sank[53] 2013 bis 2019 nur noch langsam (siehe Grafik). Im Jahr 2019 wurden 202.185 Neuerkrankungen berichtet; am Jahresende 2019 stand die Zahl der erkrankten Patienten bei 177.175 (Daten der WHO aus 160 Ländern).[54] Für 2020 erfasste die WHO 127.396 Neuerkrankungen und damit 37 % weniger als im Vorjahr.[55] Allerdings geht die WHO davon aus, dass das eher an einer unvollständigen Aufdeckung und Registrierung aufgrund der COVID-19-Pandemie als an einer tatsächlichen Verbesserung liegt.[55]
Es war erklärtes Ziel der Weltgesundheitsorganisation, die Krankheit bis 2005[56] auszurotten, ähnlich wie es mit den Pocken gelungen ist. Aufgrund der ungewöhnlich langen Inkubationszeit bei der Lepra wird man hiervon aber noch lange nicht ausgehen können.
| Jahr | 2005 | 2006 | 2007 | 2008 | 2009 | 2010 | 2011 | 2012 | 2013 | 2014 | 2015 | 2016 | 2017 | 2018 | 2019 | 2020 |
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Anzahl neuer Fälle | 296.479 | 258.980 | 252.541 | 249.018 | 244.797 | 228.488 | 224.344 | 232.847 | 215.636 | 213.861 | 211.945 | 217.927 | 210.973 | 208.613 | 202.166 | 127.506 |
Entwicklungsländer
[Bearbeiten | Quelltext bearbeiten]
In vielen Entwicklungsländern ist die Krankheit nach wie vor ein ernstzunehmendes Problem. Die meisten Erkrankten leben in Indien, wo jährlich über 110.000 Menschen neu erkranken.[54] Brasilien (über 25.000 Neuerkrankungen jährlich) und Indonesien (über 15.000) sind ebenfalls sehr stark betroffen, aber auch in Afrika gibt es viele Kranke.[54] In vielen der von Lepra betroffenen armen Länder wurden mit Entwicklungsgeldern spezielle Behandlungszentren errichtet.
Länder mit guter Gesundheitsversorgung
[Bearbeiten | Quelltext bearbeiten]Aufgrund der Behandlungsmöglichkeiten mit Antibiotika ist Lepra inzwischen in Ländern mit entwickelter Gesundheitsversorgung nahezu ausgerottet. So gab es von 2009 bis 2014 keine Neuerkrankungen in Europa; 2019 wurden 42 neu Erkrankte in Europa registriert.[54]
Die letzten Sanatorien für Leprakranke in Europa sind das Sanatorio San Francisco de Borja in Spanien mit 29 Leprakranken (2016[58], 2006: 62) und die Klinik in Tichilești in Rumänien mit 19 Bewohnern im Jahre 2011.
Erreger
[Bearbeiten | Quelltext bearbeiten]Lepra wird durch Mycobacterium leprae hervorgerufen, das viele Eigenschaften mit anderen Mykobakterien, etwa dem Erreger der Tuberkulose, Mycobacterium tuberculosis, gemeinsam hat. So ist M. leprae ein säurefestes Stäbchenbakterium, dessen Zellwandaufbau in vielem dem anderer Mykobakterien ähnelt, etwa darin, dass sie verschiedene Mykolsäuren und zahlreiche Wachse enthält.
Eine weitere Ähnlichkeit ist, dass M. leprae wie der Tuberkulose-Erreger seine Verdauung in den Lysosomen der Leukozyten verhindert und dadurch der körpereigenen Immunabwehr entkommt: Die Lepra-Bakterien werden zwar per Phagozytose von den Leukozyten aufgenommen, die Endosomen mit den eingeschlossenen Bakterien aber anschließend nicht mit den (die Verdauung des Endosomeninhalts besorgenden) Lysosomen verschmolzen. Was diese Verschmelzung verhindert, ist noch weitgehend unbekannt, neuere Untersuchungen jedoch haben einen engen Zusammenhang mit der Proteinkinase G aufgedeckt, einem von den Bakterien gebildeten Enzym.[59] Erst durch die Hydrolasen in den Lysosomen aber würden die Bakterien abgetötet und schließlich verdaut, in den Endosomen der Leukozyten dagegen können sie sich weiterhin unbehelligt vermehren. Nach den Leukozyten werden schließlich auch die Schwann-Zellen von den Bakterien befallen, was erklärt, warum in der Folge vor allem das Nervensystem der Erkrankten angegriffen wird.
Eine Anzüchtung des Erregers in vitro ist bis heute noch nicht gelungen. Ab 1960 gelang es jedoch, M. leprae in Mäusepfoten zu züchten. Wegen ihrer ungewöhnlich niedrigen Körpertemperatur sind seit 1971 Neunbinden-Gürteltiere die für die Anzüchtung des Erregers geeignete Tiergruppe. Dies macht sie auch unentbehrlich bei der Erforschung von Impfstoffen.
Ein der Lepra ähnliches Krankheitsbild (Lepromatose) wird – vor allem in Südamerika – durch das Bakterium Mycobacterium lepromatosis verursacht.[60]
Übertragung
[Bearbeiten | Quelltext bearbeiten]Für die Übertragung bzw. die Infektion mit dem Erreger bedarf es eines langfristigen, engen Kontakts mit einem Infizierten. Die Übertragung geschieht durch Tröpfcheninfektion.[61] Da Lepra nur schwach ansteckend ist, liegt die Ursache der Neuerkrankungen oft auch in mangelnder Hygiene, Unterernährung und somit einem geschwächten Immunsystem. Mutationen im TLR-2-Gen können zu erhöhter Anfälligkeit für Leprainfektionen führen.[62]
Die Inkubationszeit ist ungewöhnlich lang und hängt auch vom Zustand des Immunsystems ab. Sie dauert mindestens einige Monate,[63] im Schnitt etwa fünf Jahre, sie kann aber auch 20 Jahre oder mehr dauern.[61]
Klassifikation
[Bearbeiten | Quelltext bearbeiten]| Klassifikation nach ICD-10 | |
|---|---|
| A30 | Lepra (Aussatz) |
| A30.0 | Indeterminierte Lepra |
| A30.1 | Tuberkuloide Lepra |
| A30.2 | Borderline-tuberkuloide Lepra |
| A30.3 | Borderline-Lepra |
| A30.4 | Borderline-lepromatöse Lepra |
| A30.5 | Lepromatöse Lepra |
| ICD-10 online (WHO-Version 2019) | |
Die Symptome der Lepra variieren von Patient zu Patient sehr stark. Um die unterschiedlichen Erscheinungsformen klassifizieren zu können, wurde auf dem VI. Internationalen Lepra-Kongress 1953 in Madrid folgende Einteilung vorgenommen:
- indeterminierte Lepra
- tuberkuloide Lepra
- Borderline-tuberkuloide Lepra
- Borderline-Lepra
- Borderline-lepromatöse Lepra
- lepromatöse Lepra
Symptomatik
[Bearbeiten | Quelltext bearbeiten]Bei dieser Krankheit sterben die Nerven ab und die Gefäße – Arterien und Venen – verstopfen durch eine Verdickung des Blutes. Die Betroffenen verlieren meist das Gefühl für Kälte, Wärme und auch Schmerz. Ohne Behandlung verletzen sich die Patienten oft unbemerkt und infizieren sich über die Wunden mit lebensgefährlichen Krankheiten wie z. B. Tetanus. Daher stammt auch die Vorstellung, Lepra würde zum Abfallen von Fingern, Zehen, Händen oder Ohren führen. Da die Erkrankten keine Schmerzen spüren, werden Wunden oft unbehandelt gelassen, und durch Entzündungen können diese Körperbereiche absterben.
Frühstadium
[Bearbeiten | Quelltext bearbeiten]
Im Frühstadium spricht man von indeterminierter oder uncharakteristischer Lepra. Die indeterminierte Form der Lepra äußert sich in unscharf abgegrenzten Flecken (Lepride) auf der Haut. Bei dunkelhäutigen Menschen sind diese heller als die gesunde Haut, bei hellhäutigen sind sie gerötet. Die Flecken selbst fühlen sich für den Erkrankten taub an. In dieser Phase kann die Krankheit stagnieren, spontan abheilen oder sich zur tuberkuloiden, lepromatösen oder Borderline-Lepra weiterentwickeln.
Tuberkuloide Lepra (Paucibazilliäre Lepra)
[Bearbeiten | Quelltext bearbeiten]
Diese tuberkuloide Form der Lepra entwickelt sich bei guter Abwehrlage des Organismus und verläuft langsamer und gutartiger als die lepromatöse Lepra. Die tuberkuloide Lepra ist nur gering ansteckend und befällt vor allem die Nerven und die Haut, selten auch die Lymphknoten. Organbefall kommt nicht vor. Die Hautflecken sind hier oft flach oder gering erhaben, stets scharf begrenzt und von rötlicher bis rötlich-violetter Farbe. Im Gegensatz zur lepromatösen Lepra ist die Verteilung der Hautveränderungen asymmetrisch. Zu Beginn besteht im Bereich der Hautläsionen eine Überempfindlichkeit (Hyperästhesie), im Verlauf geht dann zuerst das Temperaturempfinden und später das Berührungs- und Schmerzempfinden verloren. Die Haut verliert die Fähigkeit, Schweiß zu bilden (Anhidrosis).[66] An den betroffenen Stellen fallen die Haare aus. Neben der Haut sind vor allem die peripheren Nerven knotig verdickt. Der Befall ist auch hier asymmetrisch. Mit fortschreitender Krankheit nimmt der Tastsinn immer weiter ab, bis der Patient nichts mehr spürt. Die Folge sind oft schwere Verletzungen und daraus resultierend weitere Verstümmelungen. Der Befall motorischer Nerven äußert sich in Muskelschwäche, Muskelrückbildung und Lähmungserscheinungen.
Borderline-Lepra
[Bearbeiten | Quelltext bearbeiten]Borderline-Lepra, bezeichnet auch als dimorphe Form der Lepra, gilt als instabile Krankheitsvariante, die sich je nach Zustand des Immunsystems weiterentwickelt. Bei weitgehend intaktem Immunsystem bildet sich die bakterienarme, tuberkuloide Form heraus. Bei geschädigtem Immunsystem vermehren sich die Bakterien nahezu ungestört. Es kommt zur Ausbildung der bakterienreichen, ansteckenden lepromatösen Form. Die Symptome im Borderline-Stadium können sowohl denen der tuberkuloiden Lepra ähneln als auch deutliche Abweichungen zeigen. So können die Hautflecken symmetrisch sein; auch der Befall der Nerven kann symmetrisch erfolgen.
Lepromatöse Lepra (multibazilliäre Lepra)
[Bearbeiten | Quelltext bearbeiten]

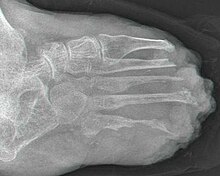
Die lepromatöse Lepra ist die schwerste Form der Krankheit. Durch ungehemmte Vermehrung der Bakterien verbreiten sich diese über Blutbahnen, Nervengewebe, Schleimhäute und das Lymphsystem (mit möglicher Ausbildung einer Elephantiasis)[67] im ganzen Körper. Die Haut ist stark verändert und von Knoten und kleinen Flecken überzogen. Charakteristisch sind die hellroten bis braunen Leprome, die das Gesicht und andere Körperteile zersetzen. Besonders im Gesicht verschmelzen diese zu einem „Löwengesicht“ (Facies leonina). Im weiteren Verlauf kann ein geschwüriger Zerfall mit Befall von Knochen, Muskeln und Sehnen und der inneren Organe erfolgen.
Der Tod tritt nicht unmittelbar durch den Erreger, sondern durch Sekundärinfektionen ein.
Therapie
[Bearbeiten | Quelltext bearbeiten]Grundsätzlich gilt Lepra heutzutage als heilbar. Zwischen 1995 und 2015 wurden weltweit fast 16 Millionen Patienten behandelt.[61]
Erste pharmakologisch wirksame Therapieansätze mit Chemotherapeutika gab es zu Beginn des 20. Jahrhunderts. Der deutsche Arzt Franz Engel Bey regte 1906 die Entwicklung des Äthylester des Chaulmoograöls als reines Präparat durch die Chemiker Felix Hoffmann und Ludwig Taub von den Elberfelder Farbwerken an[68]. Engel führte dieses besser verträgliche und parenteral anwendbare „Antileprol“ 1907 in die Therapie des Aussatzes ein.[69] In den 1930er Jahren hatten die Bakterien jedoch Resistenzen entwickelt.[70] Einen Durchbruch in der Lepratherapie gab es in den 1940er Jahren durch die Sulfonamidtherapie. 1947 führte Robert G. Cochrane das bis heute bedeutende, allerdings nur bakteriostatisch wirkende Antibiotikum Dapson (DDS) in die Therapie ein.[71]
Die Heilungsaussichten sowie die geeignete Therapieform hängen von der Erscheinungsform und dem Fortschritt der Erkrankung ab. Zur Klärung wird hierzu ein Lepromintest durchgeführt. In Abhängigkeit von der Diagnose ist eine monate- bis jahrelange Kombinationstherapie mit den Medikamenten Dapson, Clofazimin (seit 1962) und dem bakterizid wirkenden Rifampicin (seit 1971) die Therapie der Wahl (Chemotherapeutika der zweiten Wahl sind Minocyclin, Clarithromycin und Ofloxacin[72]). Es kommt vor, dass ein Wechsel der Immunitätslage zu einer Verschlechterung des Zustandes führt. Diese Veränderung wird Lepra-Reaktion genannt. Die hierbei gegebenen komplexen Vorgänge müssen von einem Spezialisten mit einer auf den Patienten individuell abgestimmten Therapie behandelt werden.
In den 1970er Jahren wurden Kombinationstherapien mit mehreren Antibiotika entwickelt und in einem mehrjährigen Feldversuch auf Malta erfolgreich getestet. Davon ausgehend empfiehlt die WHO (abweichend vom Prozedere der Vereinigten Staaten von Amerika) seit 1982 die Polychemotherapie in einer bis heute kaum abgewandelten Form:
- bei isolierter Hautläsion: Rifampicin, Ofloxacin und Minocyclin
- bei zwei bis fünf Hautläsionen: Dapson und Rifampicin
- bei mehr als fünf Hautläsionen: Dapson, Rifampicin und Clofazimin (oder Prothionamid)
- bei Erythema nodosum leprosum: Thalidomid oder Clofazimin[73]
Wirksam bei der Behandlung des Erythema nodosum leprosum (ENL) ist der Wirkstoff Thalidomid. Aufgrund der schädigenden Nebenwirkungen während der Schwangerschaft auf das ungeborene Kind (Embryopathie) gelten strenge therapiebegleitende Sicherheitsvorkehrungen. Alternativ zu Thalidomid wird Clofazimin eingesetzt. Obwohl es immer noch Versorgungsschwierigkeiten mit den benötigten Medikamenten in Entwicklungs- und Schwellenländern gibt, konnte die Lepra in den 1990er Jahren weiter zurückgedrängt werden. Die WHO ist mit der Ausrottung dieser Seuche befasst.
Vorbeugende Maßnahmen bei Lepra sind:
- Bei Paresen und Kontrakturen: Physiotherapie
- Zur Prävention einer Augenaustrockung: Augentropfen und -salben
- Hautpflege
- Bei gestörter Sensibilität: Vermeidung selbst kleiner Verletzungen (Handschuhe, Abpolsterungen, Einlagen, Umbaumaßnahmen im Haushalt, Wärmeisolierungen an Geräten und Heizkörpern).[73]
Meldepflicht
[Bearbeiten | Quelltext bearbeiten]Lepra ist in Österreich gemäß § 1 Absatz 1 Ziffer 1 Epidemiegesetz 1950 bei Verdacht, Erkrankung und Tod anzeigepflichtig. Zur Anzeige verpflichtet sind unter anderem Ärzte und Labore (§ 3 Epidemiegesetz 1950).
In Deutschland ist der Nachweis des Krankheitserregers Mycobacterium leprae seitens des Labors usw. namentlich meldepflichtig (gemäß § 7, § 8 IfSG). Nach dem Recht Sachsens[74] besteht eine namentliche Meldepflicht bezüglich Erkrankung und Tod an Lepra.
Museen
[Bearbeiten | Quelltext bearbeiten]In Deutschland gibt es das Lepramuseum Münster.[75]
In Norwegen besteht in der Stadt Bergen, wo ein Leprakrankenhaus existierte, dessen Leiter D. C. Danielssen gewesen war, ebenfalls ein Lepramuseum.[76]
Das Leprosenhaus (Bad Wurzach)[77] ist ein erhaltenes Siechenhaus für Leprakranke, das aber keine Ausstellung zum Thema zeigt.

Welt-Lepra-Tag
[Bearbeiten | Quelltext bearbeiten]Seit 1954 wird der Welt-Lepra-Tag am letzten Sonntag im Januar begangen. Er wurde 1954 von Raoul Follereau initiiert. Er wurde mit dem Todestag Mahatma Gandhis gleichgesetzt, der sich zeitlebens für Leprakranke eingesetzt hatte.[78]
Musik
[Bearbeiten | Quelltext bearbeiten]Die norwegische Progressive-Metal-Band Leprous hat sich nach der Krankheit benannt (engl. leprous – leprakrank).[79]
Literatur
[Bearbeiten | Quelltext bearbeiten]- Marianne Abele-Horn: Antimikrobielle Therapie. Entscheidungshilfen zur Behandlung und Prophylaxe von Infektionskrankheiten. Unter Mitarbeit von Werner Heinz, Hartwig Klinker, Johann Schurz und August Stich. 2., überarbeitete und erweiterte Auflage. Peter Wiehl, Marburg 2009, ISBN 978-3-927219-14-4, S. 207–209.
- Leo van Bergen: Uncertainty, Anxiety, Frugality. Dealing with Leprosy in the Dutch Indies 1816–1942. NUS Press, Singapur, ISBN 978-981-4722-83-4.
- Anna Bergmann: Tödliche Menschenexperimente in Kolonialgebieten. Die Lepraforschung des Arztes Eduard Arning auf Hawaii 1883–1886. In: Ulrich van der Heyden, Joachim Zeller (Hrsg.) „… Macht und Anteil an der Weltherrschaft.“ Berlin und der deutsche Kolonialismus. Unrast-Verlag, Münster 2005, ISBN 3-89771-024-2.
- Friedrich Bühler: Der Aussatz in der Schweiz (= Medicinisch-historische Studien. 1). Zürich 1902.
- Luke Demaitre: Leprosy in Premodern Medicine: A Malady of the Whole Body. The Johns Hopkins University Press, Baltimore 2007, ISBN 978-0-8018-8613-3.
- Rod Edmond: Leprosy and Empire: A Medical and Cultural History. Cambridge 2007, ISBN 978-0-521-86584-5.
- Dietrich von Engelhardt: Darstellung und Deutung der Lepra in der neueren Literatur. In: Jörn Henning Wolf (Hrsg.): Aussatz, Lepra, Hansen-Krankheit. Ein Menschheitsproblem im Wandel. Teil II: Aufsätze (= Kataloge des Deutschen medizinhistorischen Museums. Beiheft 1). Würzburg 1986, ISBN 3-926454-00-8, S. 309–320.
- Philipp Gabriel Hensler: Vom abendländischen Aussatze im Mittelalter, nebst einem Beitrage zur Kenntnis und Geschichte des Aussatzes. Gebrüder Herold, Hamburg 1790 (Digitalisat Bayerische Staatsbibliothek; Nachdruck, Bachmann und Gundermann, Hamburg 1794).
- Christa Habrich, Juliane C. Wilmanns, Jörn H. Wolf, Felix Brandt (Hrsg.): Aussatz, Lepra, Hansen-Krankheit. Teil I: Katalog. München 1982 (= Kataloge des Deutschen Medizinhistorischen Museums. Band 4). Teil II: Aufsätze. Würzburg 1986 (= Kataloge des Deutschen Medizinhistorischen Museums. Beiheft 1).
- Ernest Persoons und andere (Hrsg.): Lepra in de Nederlanden (12de–18de eeuw). Brüssel 1989 (= Algemeen Rijksarchief en Riejksarchief in de Provincën. Educative dienst, dossiers. Band II, 3). Brüssel 1989.
- Andreas Kalk: Lepra in Zentralasien: Die fast vergessene Krankheit. In: Deutsches Ärzteblatt. Band 97, Nr. 13. Deutscher Ärzte-Verlag, 31. März 2000, S. A-829 / B-714 / C-650 (aerzteblatt.de).
- Gundolf Keil: Aussatz. In: Lexikon des Mittelalters. Band 1, 1978, Sp. 1249–1257.
- Gundolf Keil: Lepra (Aussatz, Hansen-Krankheit). und Lepraschautexte. In: Werner E. Gerabek, Bernhard D. Haage, Gundolf Keil, Wolfgang Wegner (Hrsg.): Enzyklopädie Medizingeschichte. De Gruyter, Berlin / New York 2005, ISBN 3-11-015714-4, S. 841–845.
- Huldrych M. Koelbing, Monica Schär-Send, Antoinette Stettler-Schär, Hans Trümpy: Beiträge zur Geschichte der Lepra (= Zürcher medizingeschichtliche Abhandlungen, Neue Reihe. Band 92). Zürich 1972, ISBN 3-260-03380-7.
- Evelyne Leandro: Ausgesetzt. Der Kampf mit einer längst vergessenen Krankheit. Ein Tagebuch aus dem heutigen Berlin. Create Speace, 2014, ISBN 978-1-5029-7997-1.
- Horst Müller-Bütow: Lepra. Ein medizinhistorischer Überblick unter besonderer Berücksichtigung der mittelalterlichen arabischen Medizin. Philosophische Dissertation Saarbrücken (Universität des Saarlandes). Frankfurt am Main 1981.
- Alois Paweletz: Lepradiagnostik im Mittelalter und Anweisungen zur Lepraschau. Medizinische Dissertation. Leipzig 1915; archive.org.
- Ernest Persoons (Hrsg.): Lepra in de Nederlanden (12de–18de eeuw) (= Algemeen rijksarchief en rijksarchief in de provinciën: educatieve dienst dossiers. II, 3). Brüssel 1989.
- Ortrun Riha: Aussatz als Metapher. Aus der Geschichte einer sozialen Krankheit. In: Dominik Groß, Monika Reiniger: Medizin in Geschichte, Philologie und Ethnologie. Festschrift für Gundolf Keil. Königshausen & Neumann, Würzburg 2003, ISBN 3-8260-2176-2, S. 89–105.
- Heinrich Martius (Mediziner, 1781): De lepra taurica. Dissertation. Stabitz, Leipzig 1816, OCLC 1071267361 (Textarchiv – Internet Archive).
- Karl Friedrich Schaller: Die Klinik der Lepra. In: Jörn Henning Wolf (Hrsg.): Aussatz, Lepra, Hansen-Krankheit. Ein Menschheitsproblem im Wandel. Teil II: Aufsätze. Würzburg, 1986, S. 17–26.
- A. Schelberg: Leprosen in der Mittelalterlichen Gesellschaft. (PDF; 2,50 MB) Dissertation, Göttingen 2000.
- über: Georg Sticker: Lepra und Syphilis um das Jahr Tausend in Vorderasien. In: Janus. Band 28, 1924, S. 394.
- Jörn Henning Wolf (Hrsg.): Aussatz, Lepra, Hansen-Krankheit. Ein Menschheitsproblem im Wandel. Teil II: Aufsätze (= Kataloge des Deutschen medizinhistorischen Museums. Beiheft 1). Würzburg 1986, ISBN 3-926454-00-8.
- Karl Wurm, A. M. Walter: Infektionskrankheiten. In: Ludwig Heilmeyer (Hrsg.): Lehrbuch der Inneren Medizin. Springer-Verlag, Berlin/Göttingen/Heidelberg 1955; 2. Auflage ebenda 1961, S. 9–223, hier: S. 221–223.
Weblinks
[Bearbeiten | Quelltext bearbeiten]- Lepra – Informationen des Robert Koch-Instituts
- Leprosy Today – Lepra-Programm der WHO
Einzelnachweise
[Bearbeiten | Quelltext bearbeiten]- ↑ Lepra. In: Herkunftswörterbuch. Dudenverlag, Mannheim 2007.
- ↑ Hans Trümpy: Die Aussätzigen in der mittelalterlichen Gesellschaft. In: Huldrych M. Koelbing, Monica Schär-Send, Antoinette Stettler-Schär, Hans Trümpy (Hrsg.): Beiträge zur Geschichte der Lepra (= Zürcher medizingeschichtliche Abhandlungen, Neue Reihe. Band 92). Zürich 1972, ISBN 3-260-03380-7, S. 84–92, hier: S. 84.
- ↑ Aussatz. In: Herkunftswörterbuch. Dudenverlag, Mannheim 2007.
- ↑ Vgl. Françoise Bériac: Histoire des lépreux au Moyen Age: une société d’exclus. Paris 1988.
- ↑ Gundolf Keil: Der Aussatz im Mittelalter. In: Jörn Henning Wolf (Hrsg.): Aussatz, Lepra, Hansen-Krankheit. Ein Menschheitsproblem im Wandel. Teil II: Aufsätze (= Kataloge des Deutschen Medizinhistorischen Museums. Beiheft 1). Deutsches Aussätzigen-Hilfswerk, Würzburg 1986 (1987), S. 85–103, hier: S. 94.
- ↑ Ortrun Riha: Aussatz als Metapher. Aus der Geschichte einer sozialen Krankheit. 2003, S. 89 f.
- ↑ Vgl. auch Ortrun Riha: Aussatz – Geschichte und Gegenwart einer sozialen Krankheit. Hirzel, Stuttgart/Leipzig 2004 (= Sitzungsberichte der Sächsischen Akademie der Wissenschaften, mathematisch-naturwissenschaftliche Klasse. Band 129, Heft 5).
- ↑ Märta Åsdahl-Holmberg: Die deutsche Synonymik für ‚aussätzig‘ und ‚Aussatz‘. In: Niederdeutsche Mitteilungen. Band 26, 1970, S. 25–71.
- ↑ Benedikt Ignatzek: Aus der Geschichte der Dermatologie. In: Würzburger medizinhistorische Mitteilungen. Band 23, 2004, S. 524–527, hier: S. 524.
- ↑ a b Zaraat. In: Meyers Großes Konversations-Lexikon. 6. Auflage. Band 20: Veda–Zz. Bibliographisches Institut, Leipzig / Wien 1909, S. 854 (zeno.org). „Zaraat, soviel wie Aussatz.“
- ↑ Die Bedeutung von Zaraat. Chabad-Lubawitsch Media Center, abgerufen am 25. Juni 2014.
- ↑ Aussatz. In: Friedrich Kluge: Etymologisches Wörterbuch der deutschen Sprache. Walter de Gruyter, Berlin 1975.
- ↑ Stefan Winkle: Geisseln der Menschheit. Artemis und Winkler, 1997, ISBN 3-538-07049-0.
- ↑ Skelettfund: Lepra quälte die Menschheit schon vor 4000 Jahren. In: Spiegel Online. 27. Mai 2009, abgerufen am 28. Dezember 2014.
- ↑ Aussatz - Leuke bei den Griechen. In: Meyers Großes Konversations-Lexikon. Abgerufen am 25. Juni 2014.
- ↑ Gundolf Keil: Lepra (Aussatz, Hansen-Krankheit). In: Werner E. Gerabek, Bernhard D. Haage, Gundolf Keil, Wolfgang Wegner (Hrsg.): Enzyklopädie Medizingeschichte. De Gruyter, Berlin / New York 2005, ISBN 3-11-015714-4, S. 841–844, hier: S. 841.
- ↑ Horst Kremling: Historische Betrachtungen zur präventiven Heilkunde. In: Würzburger medizinhistorische Mitteilungen. Band 24, 2005, S. 222–260, hier: S. 227–228.
- ↑ Gundolf Keil: Lepra (Aussatz, Hansen-Krankheit). 2005, S. 841.
- ↑ Otto Betz: Der Aussatz in der Bibel. In: Jörn Henning Wolf (Hrsg.): Aussatz, Lepra, Hansen-Krankheit. Ein Menschheitsproblem im Wandel. Teil II: Aufsätze. Würzburg 1986, S. 45–62.
- ↑ Verena J. Schuenemann, Charlotte Avanzi, Ben Krause-Kyora, Alexander Seitz, Alexander Herbig, Sarah Inskip, Marion Bonazzi, Ella Reiter, Christian Urban, Dorthe Dangvard Pedersen, G. Michael Taylor, Pushpendra Singh, Graham R. Stewart, Petr Velemínský, Jakub Likovsky, Antónia Marcsik, Erika Molnár, György Pálfi, Valentina Mariotti, Alessandro Riga, M. Giovanna Belcastro, Jesper L. Boldsen, Almut Nebel, Simon Mays, Helen D. Donoghue, Sonia Zakrzewski, Andrej Benjak, Kay Nieselt, Stewart T. Cole, Johannes Krause: Ancient genomes reveal a high diversity of Mycobacterium leprae in medieval Europe. In: PLOS., 10. Mai 2018 (online)
- ↑ Human Animal Infections and Risk Surveillance (HAIRS) group: Qualitative assessment of the risk that Mycobacterium lepromatosis and M. leprae in red squirrels present to the UK human population. (pdf) Public Health England, 5. Mai 2017, abgerufen am 5. Mai 2024 (englisch).
- ↑ Christian Urban, Alette A. Blom, Charlotte Avanzi, Kathleen Walker-Meikle, Alaine K. Warren, Katie White-Iribhogbe, Ross Turle, Phil Marter, Heidi Dawson-Hobbis, Simon Roffey, Sarah A. Inskip, Verena J. Schuenemann: Ancient Mycobacterium leprae genome reveals medieval English red squirrels as animal leprosy host. In: Current Biology. Band 34, S. 1–10, doi:10.1016/j.cub.2024.04.006 (englisch).
- ↑ Gundolf Keil: Einleitung. In: Gundolf Keil (Hrsg.): Das Lorscher Arzneibuch. (Handschrift Msc. Med. 1 der Staatsbibliothek Bamberg); Band 2: Übersetzung von Ulrich Stoll und Gundolf Keil unter Mitwirkung von Altabt Albert Ohlmeyer. Wissenschaftliche Verlagsgesellschaft, Stuttgart 1989, S. 7–14, hier: S. 14.
- ↑ Werner Kloos: Bremer Lexikon. Hauschild, Bremen 1980, Lemma Leprosenhaus.
- ↑ siehe: Eintrag zu Sankt Jost – Bildstock (Bildstock zwischen Biewer und Pallien ) in der Datenbank der Kulturgüter in der Region Trier, abgerufen am 15. September 2015. und Karl Duerr. In: karlduerr.de. 22. Dezember 2003, abgerufen am 28. Dezember 2014.
- ↑ Stefan Winkle: Geisseln der Menschheit. 1997.
- ↑ Vgl. Heinz Jürgen Bergmann: „also das ein mensch zeichen gewun“. Der Pesttraktat Jakob Engelins von Ulm (= Untersuchungen zur mittelalterlichen Pestliteratur. Band 2). Horst-Wellm-Verlag, Pattensen bei Hannover 1972. Zugleich Medizinische Dissertation Bonn 1972.
- ↑ Armin Hohlweg: Zur Geschichte der Lepra in Byzanz. In: Jörn Henning Wolf (Hrsg.): Aussatz, Lepra, Hansen-Krankheit. Ein Menschheitsproblem im Wandel. Teil II: Aufsätze. Würzburg 1986, S. 69–78, hier: S. 71.
- ↑ Konrad von Würzburg: Engelhard (= Altdeutsche Textbibliothek. Band 7). Hrsg. von Ingo Reiffenstein, 3. Auflage. Tübingen 1982, Verse 5144–5171.
- ↑ Antoinette Stettler-Schär: Leprologie im Mittelalter und in der frühen Neuzeit. In: Huldrych M. Koelbing, Monica Schär-Send, Antoinette Stettler-Schär, Hans Trümpy (Hrsg.): Beiträge zur Geschichte der Lepra (= Zürcher medizingeschichtliche Abhandlungen, Neue Reihe. Band 92). Zürich 1972, S. 55–93.
- ↑ Antoinette Stettler-Schär: Leprologie im Mittelalter und in der frühen Neuzeit. 1972, S. 71.
- ↑ Gundolf Keil über Paul Gereke (Hrsg.): Konrad von Würzburg, Engelhard. 2. Auflage, bearbeitet von Ingo Reiffenstein. Tübingen 1963, in: Leuvense Bijdragen. Band 57, 1968, S. 127–129, hier: S. 128.
- ↑ Gundolf Keil: Lepraschautexte. In: Werner E. Gerabek u. a. (Hrsg.): Enzyklopädie Medizingeschichte. 2005, S. 844–845.
- ↑ Norbert H. Ott: Miselsuht – Die Lepra als Thema erzählender Literatur des Mittelalters. In: Jörn Henning Wolf (Hrsg.): Aussatz, Lepra, Hansen-Krankheit. Ein Menschheitsproblem im Wandel. Teil II: Aufsätze. Würzburg 1986, S. 273–283.
- ↑ Alois Paweletz: Lepradiagnostik im Mittelalter und Anweisungen zur Lepraschau. Medizinische Dissertation Leipzig 1915.
- ↑ Karl Sudhoff: Neue Aussatzproben aus dem Anfang des 14. Jahrhunderts. In: Sudhoffs Archiv. Band 8, 1915, S. 71.
- ↑ Gundolf Keil, Friedrich Lenhardt: Lepraschau-Texte. In: Verfasserlexikon. 2. Auflage. Band 5, Sp. 723–726.
- ↑ Rainer Sutterer: Anton Trutmanns ‚Arzneibuch‘. Teil I: Text. Medizinische Dissertation, Bonn 1976, S. 35–46 und 227–230.
- ↑ Thomas Gleinser: Anton Trutmanns „Arzneibuch“. Medizin-und sozialgeschichtlicher Kommentar. Philosophische Dissertation, Universität Würzburg, 1996, S. 223–227 (Die Aussätzigenschau) und 268–269.
- ↑ Aussatz. In: Meyers Großes Konversations-Lexikon. Band 2. 6. Auflage, Leipzig/Wien 1905, S. 148–149.
- ↑ Günter Petersen: Die Haut und ihre Krankheiten in Wissenschaft, Kultur und Geschichte. Lit-Verlag, Berlin 2019, ISBN 978-3-643-14321-1, S. 87.
- ↑ Lepraheim in Memel (GenWiki)
- ↑ Kurt Schneider: Das Vorkommen von Lepra im Kreise Memel und das deutsche Lepraheim bei Memel 1899 bis 1945. In: Joachim Hensel (Hrsg.): Medizin in und aus Ostpreußen. Nachdrucke aus den Rundbriefen der »Ostpreußischen Arztfamilie« 1945–1995. Bockhorn 1996, ISBN 3-00-000492-0, S. 409–410.
- ↑ Albrecht Scholz: Boeck, Carl Wilhelm. In: Werner E. Gerabek, Bernhard D. Haage, Gundolf Keil, Wolfgang Wegner (Hrsg.): Enzyklopädie Medizingeschichte. De Gruyter, Berlin / New York 2005, ISBN 3-11-015714-4, S. 197.
- ↑ Koizumi apologises for leper colonies BBC News, 25. Mai 2001 (englisch)
- ↑ 療養所について. In: eonet.ne.jp. Archiviert vom (nicht mehr online verfügbar) am 23. Juni 2009; abgerufen am 9. Oktober 2012 (japanisch).
- ↑ a b Susan Burns: Rethinking ‘Leprosy Prevention’ … In: Journal of Japanese Studies. Vol. 38, 2012, S. 297–323.
- ↑ H. Feldmeier: Lepra. In: Hans Schadewaldt (Hrsg.): Über die Rückkehr der Seuchen. 1996, OCLC 1106411757, S. 48.
- ↑ Ioannis D. Bassukas, Georgios Gaitanis, Max Hundeiker: Leprosy and the natural selection for psoriasis. In: Medical Hypotheses. Band 78, Nummer 1, Januar 2012, S. 183–190, doi:10.1016/j.mehy.2011.10.022. PMID 22079652.
- ↑ B. Krause-Kyora u. a.: Ancient DNA study reveals HLA susceptibility locus for leprosy in medieval Europeans. In: Nature Communications. 2018. doi:10.1038/s41467-018-03857-x
- ↑ Lepra Mission. In: lepramission.ch. Abgerufen am 28. Dezember 2014.
- ↑ Daniel Gerber: Medikamente bis 2020 zugesichert – Lepra-Mission und Novartis gehen «zähe letzte Meile». livenet.ch, 19. Juli 2012, abgerufen am 1. September 2012.
- ↑ Ashok Moloo: Leprosy: new data show steady decline in new cases. In: Neglected tropical diseases > Leprosy (Hansen’s disease). WHO, 9. September 2019, abgerufen am 23. Mai 2020 (englisch).
- ↑ a b c d Global leprosy (Hansen disease) update, 2019: time to step-up prevention initiatives. In: World Health Organization (Hrsg.): Weekly epidemiological record. Band 95, Nr. 36, 4. September 2020, S. 417–440 (who.int [PDF]).
- ↑ a b Global leprosy (Hansen disease) update, 2020: impact of COVID-19 on global leprosy control. In: World Health Organization (Hrsg.): Weekly epidemiological record. Band 96, Nr. 36, 10. September 2021, S. 421–444 (who.int [PDF]).
- ↑ Andreas Kalk: Die fast vergessene Krankheit. In: Deutsches Ärzteblatt. 97/13, 2000, S. B-714–B-715.
- ↑ Number of new leprosy cases. World Health Organization, 13. September 2021, abgerufen am 4. Juni 2022 (englisch, Summe über alle Länder).
- ↑ Pedro Simón: La última leprosería de España. In: El Mundo, Fontilles (Alicante). El Mundo, 31. Januar 2016, abgerufen am 23. Mai 2020 (spanisch).
- ↑ (Seite nicht mehr abrufbar, festgestellt im Dezember 2018. Suche in Webarchiven) Biozentrum, Universität Basel
- ↑ Pushpendra Singh u. a.: Insight into the evolution and origin of leprosy bacilli from the genome sequence of Mycobacterium lepromatosis. In: PNAS. Band 112, Nr. 14, 2015, S. 4459–4464, doi:10.1073/pnas.1421504112
- ↑ a b c Leprosy. Fact Sheet. In: WHO Health Topics > Leprosy (Hansen’s disease) > Fact Sheets. World Health Organization WHO, 10. September 2019, abgerufen am 26. November 2020 (englisch).
- ↑ UniProt O60603
- ↑ Steckbriefe seltener und importierter Infektionskrankheiten. ( vom 17. Juli 2013 im Internet Archive) (PDF) Robert Koch-Institut (2011) S. 74.
- ↑ Klassifikation der Lepra nach Ridley/Jopling und WHO (World Health Organisation), dahw.de [1]
- ↑ Klassifikation der Lepra nach Ridley/Jopling und WHO (World Health Organisation), dahw.de [2]
- ↑ O. Braun-Falco: Dermatologie und Venerologie. Springerverlag, 2005.
- ↑ Huldrych M. Koelbing, Antoinette Stettler-Schär: Aussatz, Lepra, Elephantiasis Graecorum. Zur Geschichte der Lepra im Altertum. In: Huldrych M. Koelbing, Monica Schär-Send, Antoinette Stettler-Schär, Hans Trümpy (Hrsg.): Beiträge zur Geschichte der Lepra (= Zürcher medizingeschichtliche Abhandlungen, Neue Reihe. Band 92). Zürich 1972, S. 34–54.
- ↑ Patent US957633A: Ester from chaulmoogra-oil. In: Google Patents. Abgerufen am 2. Mai 2023.
- ↑ David Greenwood: Antimicrobial Drugs: Chronicle of a twentieth century medical triumph. 1. Auflage. Oxford University Press, Oxford / New York 2008, ISBN 978-0-19-156007-1, S. 192.
- ↑ Paul Wermager, Carl Heltzel: Alice A. Augusta Ball. In: ChemMatters. Band 25, Nr. 1, Februar 2007, S. 16–19 (pbworks.com [PDF; abgerufen am 2. April 2016]).
- ↑ Christina Hohmann: Die „Strafe Gottes“ ist heilbar. In: Pharmazeutische Zeitung online. GOVI-Verlag, 2002, abgerufen am 4. Dezember 2013.
- ↑ Marianne Abele-Horn: Antimikrobielle Therapie. Entscheidungshilfen zur Behandlung und Prophylaxe von Infektionskrankheiten. Unter Mitarbeit von Werner Heinz, Hartwig Klinker, Johann Schurz und August Stich. 2., überarbeitete und erweiterte Auflage. Peter Wiehl, Marburg 2009, ISBN 978-3-927219-14-4, S. 207.
- ↑ a b Marianne Abele-Horn (2009), S. 208.
- ↑ § 1 Abs. 1 Nr. 3 Sächsische Infektionsschutz-Meldeverordnung. Vollzitat: Sächsische Infektionsschutz-Meldeverordnung vom 19. Juli 2024 (SächsGVBl. S. 745). In: revosax.sachsen.de. Abgerufen am 22. Oktober 2024 (Fassung gültig ab: 17. August 2024).
- ↑ Eckart Roloff, Karin Henke-Wendt: Der Aussatz brachte Ausgrenzung und sozialen Tod (Das Lepramuseum in Münster-Kinderhaus). In: Besuchen Sie Ihren Arzt oder Apotheker. Eine Tour durch Deutschlands Museen für Medizin und Pharmazie. Band 1: Norddeutschland. S. Hirzel Verlag, Stuttgart 2015, ISBN 978-3-7776-2510-2, S. 144–146.
- ↑ The Leprosy Museum – St. Jørgen Hospital. Abgerufen am 2. April 2016.
- ↑ Eckart Roloff, Karin Henke-Wendt: Krücken, Klappern und ein Maler namens Mahler (Das Leprosenhaus Bad Wurzach). In: Besuchen Sie Ihren Arzt oder Apotheker. Eine Tour durch Deutschlands Museen für Medizin und Pharmazie. Band 2: Süddeutschland. S. Hirzel Verlag, Stuttgart 2015, ISBN 978-3-7776-2511-9, S. 30–32.
- ↑ World Leprosy Day. Time and Date. Abgerufen am 30. Januar 2020.
- ↑ Leprous - Interview zu "Bilateral" • metal.de. 19. August 2011, abgerufen am 17. Februar 2024.