Robert Koch


Heinrich Hermann Robert Koch (* 11. Dezember 1843 in Clausthal; † 27. Mai 1910 in Baden-Baden) war ein deutscher Mediziner, Mikrobiologe (Bakteriologe) und Hygieniker sowie einer der erfolgreichsten Arzneimittelforscher des 19. Jahrhunderts.
Robert Koch gelang es 1876, den Erreger des Milzbrands außerhalb des Organismus zu kultivieren und dessen Lebenszyklus zu beschreiben. Dadurch wurde zum ersten Mal lückenlos die Rolle eines Krankheitserregers beim Entstehen einer Krankheit beschrieben. Im Jahr 1882 entdeckte er den Erreger der Tuberkulose (Mycobacterium tuberculosis) und entwickelte später das vermeintliche Heilmittel Tuberkulin. Im Jahr 1883 entdeckte und beschrieb er den kommaförmigen Cholera-Erreger als „Kommabazillus“. 1905 erhielt er den Nobelpreis für Physiologie oder Medizin. Robert Koch ist damit – neben seinem Kollegen Louis Pasteur in Paris – zum Begründer der modernen Bakteriologie und Mikrobiologie sowie der Immunologie und Allergologie geworden und war auch auf dem Gebiet der Virologie erfolgreich. Er hat grundlegende Beiträge zur Infektionslehre sowie zum Aufbau der Tropenmedizin in Deutschland geleistet.
Leben[Bearbeiten | Quelltext bearbeiten]
Kindheit und Ausbildung[Bearbeiten | Quelltext bearbeiten]


Robert Koch wurde 1843 als drittes von insgesamt 13 Kindern des Steigers und späteren angesehenen Naturforschers und Geheimen Bergrats Hermann Koch (1814–1877) und dessen Ehefrau Mathilde Henriette[1][2] Koch geborene Biewend (1818–1871), die durch Tier- und Blumenkenntnisse aufgefallen war,[3] in Clausthal geboren. Von den Kindern überlebten neun Jungen und zwei Mädchen die Säuglingszeit. Roberts Vater wurde schnell befördert und führte ab 1853 die Aufsicht über den gesamten Bergbau des Oberharzes. Ab 1848 wurde Robert von einem Privatlehrer unterrichtet. Im Alter von sieben Jahren wechselte er auf das humanistische Gymnasium in der Clausthaler Graupenstraße, welches er bis zum Abitur 1862 besuchte.[4]
Robert Kochs Großvater Heinrich Andreas Biewend und dessen Sohn Eduard Biewend[5] machten Robert Koch mit dem Mikroskop vertraut und führten ihn in die damals noch neue Fotografie ein.
Ab 1862 studierte Robert Koch Philologie in Göttingen, entschied sich aber noch im ersten Semester für Medizin und begann deren Studium im gleichen Jahr. Unter anderem hörte er Physik bei Wilhelm Weber und Chemie bei Friedrich Wöhler. In der Medizin wurden der Anatom Jakob Henle, der Physiologe Georg Meissner, der Koch den behutsamen Umgang mit Versuchstieren beibrachte, und der klinische Pathologe Karl Ewald Hasse zu seinen prägenden Lehrern.
Nach sechs Semestern hatte Koch eine pathologische Preisaufgabe bei Wilhelm Krause gelöst. Im Jahr 1866 schloss er das Studium mit einer Doktorarbeit auf dem Gebiet der Pathologie und der mit Auszeichnung erfolgten Promotion am 15. Januar 1866 ab.[6] Vor Ablegung des Staatsexamens studierte er noch für kurze Zeit bei Rudolf Virchow, dem international renommierten Vertreter der Zellularpathologie, in Berlin.[7] Zur allgemeinen Überraschung von Freunden und Bekannten gab er im Mai 1866 bekannt, dass er sich mit Emmy Fraatz, der Tochter des Clausthaler Generalsuperintendenten, verlobt hatte. Die beiden heirateten im folgenden Jahr.
Karriere[Bearbeiten | Quelltext bearbeiten]

Es folgten ab 1866 ärztliche Tätigkeiten als Assistenzarzt am Allgemeinen Krankenhaus in Hamburg (St. Georg), dann bis 1868 als „Leitender Irrenarzt“ an der „Erziehungs- und Pflege-Anstalt für geistesschwache und blödsinnige Kinder“ (heute KRH Psychiatrie Langenhagen) in Langenhagen bei Hannover, wobei er gleichzeitig eine private allgemeinärztliche Praxis betrieb. Danach wechselte er 1868/1869 als Landarzt nach Niemegk (Mark Brandenburg nahe Potsdam) mit einer Praxis in der Großstraße 69. Dort wurde in den 1930er Jahren, angeregt durch den Tbc-Forscher Wilhelm Roloff, eine Gedenktafel angebracht[8] und 2022 eine Infotafel eingeweiht.[9] In Niemegk ist außerdem die Grundschule nach Koch benannt.[10] Auch trug die seit April 2020 nicht mehr bestehende Apotheke seinen Namen.[11] 1869 zog er nach Rakwitz bei Bomst in Posen mit größerer Praxis. Dort betrieb er auch etwas Landwirtschaft.[7][12]
Im Deutsch-Französischen Krieg von 1870/71 meldete sich Koch freiwillig zum Sanitätsdienst, war Feldarzt im Feldlazarett beim „Sturm auf St. Privat“ und kümmerte sich vor allem um Typhus- und Ruhrkranke. Daraus 1871 nach Rakwitz zurückgekehrt legte er 1872 das Physikatsexamen – Voraussetzung für die Arbeit als Amtsarzt – ab und wurde im gleichen Jahr zum Kreisphysikus des Kreises Bomst mit Praxis in Wollstein (Provinz Posen) ernannt. In dieser Funktion als preußischer Staatsbeamter musste er Gutachten erstellen, Gerichtssachen erledigen, war für das kommunale Krankenhaus zuständig und arbeitete als Armenarzt. Daneben führte er eine Privatpraxis als Landarzt. Die knappe Freizeit verbrachte er mit bakteriologischer Forschung, insbesondere zum Bacillus anthracis, dem Erreger des Milzbrands. In einem Teil seines Sprechzimmers hatte er 1873 ein privates Labor eingerichtet, konnte aber ab 1876 auch die Forschungsmöglichkeiten der Universität und (insbesondere für die bakteriologische Klassifizierung und Kausalität von Infektionskrankheiten) die Kenntnisse der Breslauer Wissenschaftler Ferdinand Julius Cohn (Botaniker und Mikrobiologe) und Julius Friedrich Cohnheim (Pathologe und Infektiologe) einbeziehen. Zu Versuchszwecken hielt er sich zahlreiche Haustiere, wie Kaninchen, Meerschweinchen und zuletzt zwei Affen. Im Jahr 1879 war er beamteter Stadtarzt von Breslau, wo er 1876 bereits öffentlich aufgetreten war, kehrte aber wieder nach Wollstein zurück.[13]
Dank seiner Arbeiten über die Entstehung des Milzbrands und der Wundinfektionen wurde Koch 1880 zum Regierungsrat ernannt und als Ordentliches Mitglied an das Kaiserliche Gesundheitsamt in Berlin berufen. Dort verfügte er über ein kleines Arbeitszimmer, das er mit den ihm als Mitarbeiter zugeteilten Stabsärzten Friedrich Loeffler und Georg Gaffky teilte und zu einem Labor ausbaute. Friedrich Loeffler, Georg Gaffky und Koch legten 1881 mit ihrer Arbeit Ueber die Verwerthbarkeit heißer Wasserdämpfe zu Desinfectionszwecken. In: Mitteilungen aus dem Kaiserlichen Gesundheitsamt auch die Grundlage für die Methode der Asepsis von Curt Schimmelbusch.[14] Im Jahr 1885 schied er aus dem Gesundheitsamt aus und wurde ordentlicher Professor für Hygiene am neu geschaffenen Hygienischen Institut der Berliner Universität. Im Juni 1891 wurde er, trotz des Widerstands Rudolf Virchows, als Direktor des gut ausgestatteten Instituts für Infektionskrankheiten in Berlin vereidigt. Nachdem er im Dezember 1903 von Bulawayo im damaligen Rhodesien aus seine Emeritierung beantragt hatte und diesem Gesuch entsprochen wurde, trat er 1904 in den Ruhestand und führte bis 1908 weitere Expeditionen, etwa zur Erforschung der Schlafkrankheit durch. Seine nicht ohne Widerstände und Verzögerungen durchgeführte Wahl zum ordentlichen Mitglied der Preußischen Akademie der Wissenschaften erfolgte erst 1904. Höhepunkt seiner Karriere war die Verleihung des Nobelpreises im Jahr 1905,[7] anlässlich derer er am 12. Dezember seine Nobel-Vorlesung in Stockholm hielt.[15]
Zwei Ehen[Bearbeiten | Quelltext bearbeiten]
Robert Koch heiratete 1867 Emmy Adolfine Fraatz (1847–1913), die Tochter von Wilhelm Christian Friedrich Fraatz. Aus dieser Ehe stammte eine Tochter, Gertrud (1868–1945),[16] genannt „Trudy“, die 1888 Eduard Pfuhl heiratete, einen Mitarbeiter von Koch, und zu der Koch zeit seines Lebens ein gutes Verhältnis bewahrte. Seine Frau Emmy half ihm als medizinisch-technische Assistentin in Wollstein bei der Arbeit. 1893 ließ sich Koch von ihr scheiden.[7] Dies war damals noch ein ungewöhnlicher Schritt, der leicht in die soziale Isolation führen konnte. Emmy Koch stimmte der Scheidung zu. Robert Koch kaufte für sie das Haus seiner Eltern in Clausthal zurück, in dem sie bis zu ihrem Tod 1913 wohnte.

Im Jahr 1890 traf Koch auf die damals siebzehnjährige Hedwig Freiberg (1872–1945). Ort der Begegnung war das Atelier des Malers Gustav Graef, als Koch für ein Porträt Modell saß; Freiberg war eine Schülerin des Malers. Im September 1893[17] heirateten Freiberg und der fast fünfzigjährige Koch.[7][18] Seine zweite Frau Hedwig („Hedchen“) Koch war nicht nur als Malerin, sondern auch als Schauspielerin ausgebildet und begleitete ihn gerne auf seinen zahlreichen Auslandsreisen.[19] 2023 wurden ihre Erinnerungen mit dem Titel Mein Weg mit Robert Koch erstmals vollständig veröffentlicht.[20]
Auslandsreisen[Bearbeiten | Quelltext bearbeiten]
Koch wollte schon als Junge reisender Naturforscher werden. Sieben Brüder und eine Schwester wanderten nach Uruguay, Mexiko und in die Vereinigten Staaten aus.[21] Wahrscheinlich blieb Koch selbst nur durch den Einfluss seiner ersten Ehefrau Emmy in Deutschland. Als er bakteriologische Forschung mit Auslandsreisen kombinieren konnte, nutzte er die Gelegenheit. Wegen einer erneut drohenden Cholera-Pandemie leitete er, beauftragt von der Reichsregierung, 1883/1884 eine Expedition nach Ägypten und Indien, wobei er über Alexandrien, Suez und Colombo nach Kalkutta gelangte; in Ägypten, wohin ihn auch der junge Pestforscher Georg Sticker begleitete, hatte er bereits den „Kommabazillus“ (später Vibrio comma und danach Vibrio cholerae genannt), den Erreger der Cholera, entdeckt. Aufgrund seiner Erfolge in Alexandrien und Kalkutta wurde er anschließend als Infektiologe und Cholera-Kommissar nach Frankreich berufen.[22]
Durch den Tuberkulin-Skandal von 1890 sank Kochs Ansehen zeitweise auf einen Tiefpunkt. Zermürbt vermied er „kompromittierende Verhandlungen“ durch eine am 12. Januar 1891 begonnene siebenwöchige Erholungsreise nach Ägypten, während er von seinem Schwiegersohn über die Ereignisse in Berlin auf dem Laufenden gehalten wurde.[23] Danach hielt er sich nur noch wenig in Deutschland auf: 1896 lud ihn die britische Regierung ein, von Kapstadt aus die in Südafrika und im angrenzenden Matabele-Land wütende Rinderpest zu erforschen; als Mitglied der deutschen Pestkommission reiste er 1897 weiter nach Indien, dann nach Deutsch-Ostafrika.[24]
Von 1898 bis 1900 erforschte er unter anderem die Malaria in Italien, auf Java und Neuguinea. 1901 wurde er in die American Academy of Arts and Sciences gewählt, 1903 in die National Academy of Sciences.
„Bei uns zu Hause ist nun schon so gründlich aufgearbeitet und die Concurrenz eine so gewaltige, daß es sich wirklich nicht mehr lohnt, dort zu forschen. Hier draußen aber, da liegt noch das Gold der Wissenschaft auf der Straße. Wie viel Neues habe ich gesehen und gelernt, als ich zum ersten Male nach Afrika kam!“
1905/1906 leitete er eine Expedition nach Deutsch-Ostafrika zur Untersuchung der Schlafkrankheit, forschte dann aber vor allem auf britischem Kolonialgebiet in Uganda.[26] Diese Reise unterbrach er, um 1905 den Medizin-Nobelpreis für die Entdeckung des Tuberkulose-Erregers in Stockholm entgegenzunehmen.
Wie in jüngeren Jahren bekannt wurde, hat Robert Koch in Afrika an Menschenexperimenten teilgenommen. Dabei wurden Kranke auf seine Anweisungen hin in Konzentrationslagern eingesperrt. Experimente an Menschen waren in Deutschland verboten, weswegen Koch es gelegen kam, Tests an der afrikanischen Bevölkerung durchzuführen, wo es keine Bestimmungen gab.[27][28] Diese Forschungsexperimente, die er insbesondere am Victoriasee durchführte, waren durch die Verabreichung des Mittels Atoxyl gekennzeichnet, das ohne Einwilligung der Kranken verabreicht wurde. Auch wenn schwerste Nebenwirkungen auftraten, ließ er die Dosis erhöhen.[29] Schriftsteller Michael Lichtwarck-Aschoffs Tatsachenroman „Robert Kochs Affe“" handelt von diesem Kapitel der Forscherkarriere Robert Kochs, wobei der Autor Originalzitate aus Unterlagen und Briefen verwendet.[30][31]
1908 unternahm er eine Weltreise in die Vereinigten Staaten, in die Republik Hawaii und in das Japanische Kaiserreich.

Eine weitere Erkundung des Fernen Osten brach Koch im Sommer 1908 wegen der sich nun bereits zeigenden Herzbeschwerden ab, als er sich in der Nähe Tokios aufhielt, um seinen Schüler Kitasato zu besuchen. Auf der Rückreise wurde er im September desselben Jahres zum Ehrenpräsidenten des Internationalen Tuberkulose-Kongresses in Washington gewählt, an dem er auf Bitten der deutschen Regierung teilgenommen hat und auf dem er Zweifel daran äußerte, dass der Erreger der Rindertuberkulose humanpathogen wirken und auch den Menschen infizieren kann.[32]
Lebensende[Bearbeiten | Quelltext bearbeiten]
Schon kurz nach der Jahrhundertwende machte Koch einen vorzeitig gealterten Eindruck. Auf seinen Reisen hatte er sich mehrfach mit Tropenkrankheiten – darunter Malaria – infiziert. Anfang März 1910 erkrankte er ernsthaft, seine Herzbeschwerden nahmen zu und er entschloss, sich in Behandlung zu begeben. Er klagte über Schmerzen in der linken Brustseite[33] und Atemnot. Am 20. Mai 1910 reiste er in Begleitung seiner Frau nach Baden-Baden und bezog dort am 23. Mai in der angesehenen Kurklinik Dr. Franz Dengler Quartier. Am Abend des 27. Mai 1910 fand ihn Dengler an der offenen Balkontür leblos und an Herzversagen gestorben vor. In Baden-Baden wurde Kochs Leiche im kurz zuvor erbauten Krematorium am 30. Mai eingeäschert, wobei auf Wunsch des Verstorbenen keine besondere Feier stattfand.[34] Seine Urne wurde in das Institut für Infektionskrankheiten – heute das Robert Koch-Institut – nach Berlin gebracht und am 10. Dezember 1910[35] in einem zu einem Mausoleum bestimmten Raum des Instituts[36] im Erdgeschoss des Südwestflügels gegenüber dem Hörsaal[37] beigesetzt. Sein Grab ist ein Ehrengrab der Stadt Berlin.
Begründung der Bakteriologie[Bearbeiten | Quelltext bearbeiten]

Der Beginn der Bakteriologie datiert in das Jahr 1872, als der Breslauer Botaniker und Mikrobiologe Ferdinand Julius Cohn einen mehrteiligen Artikel mit Untersuchungen über Bakterien veröffentlichte. Die herrschende Meinung besagte damals, dass die verschiedenen Bakterienformen je nach Umweltbedingungen ineinander übergehen können, also im Grunde eine einzige Art bilden. Cohn unterschied dagegen verschiedene Bakterienarten, die nur innerhalb bestimmter Grenzen veränderlich waren. An sogenannten Heubazillen (Bacillus subtilis) konnte er außerdem 1877 nachweisen, dass sie Sporen bilden. (Auch beim Milzbrand-Erreger Bacillus anthracis konnte er die Sporenbildung nachweisen, und damit unter anderem die durch Dauerformen bedingten Späterscheinungen bei der Infektion erklären[38]). Robert Koch, der 1873 mit seinen bakteriologischen Forschungen begann und 1876 seine Resultate in Breslau vortrug,[39] gilt als Begründer der modernen Bakteriologie.[40]
Der Lebenszyklus des Milzbranderregers[Bearbeiten | Quelltext bearbeiten]

Koch ist nicht der Entdecker des Milzbranderregers, den er als erste Bazillenreinkultur 1876[41] untersuchte, dies ist vielmehr Aloys Pollender (1849). 1863 hatte dann Casimir Davaine einen Zusammenhang zwischen den Bakterien und der Krankheit zumindest wahrscheinlich gemacht. Mit Milzbrand untersuchte Koch eine Viehseuche, die auf dem Land eine große Rolle spielte, aber auch Menschen befallen konnte. Für seine mikroskopischen Studien entwickelte er die Technik des hängenden Tropfens, bei der die Mikroben in einem Tropfen an der Unterseite eines Objektträgers kultiviert werden. Als Nährflüssigkeit verwendete er Kammerwasser aus Rinderaugen. Mit dieser Anordnung konnte er Bakterien im Blut von infizierten Tieren nachweisen und beobachten, wie sie Sporen bildeten und wie diese Sporen sich wieder in Bakterien umwandelten. Die eigentlich transparenten Sporen färbte er später ein, eine Technik, zu der er von Carl Weigert angeregt worden war. Wenn er Versuchstiere – wie Meerschweinchen oder Kaninchen – künstlich infizierte, starben sie an Milzbrand. Auch gelang es ihm, den pathologischen Prozess, wie die Bakterien Blutgefäße beschädigen, zu dokumentieren.
Mit seiner Arbeit konnte Koch erklären, warum sich Vieh auf bestimmten Weiden immer wieder mit Milzbrand infizierte. Die Bauern hatten die Kadaver verstorbener Tiere nicht tief genug im Boden vergraben. Auch aus solchen Kadavern konnte Koch Milzbrand-Sporen gewinnen. Außerdem konnte er nachweisen, dass getrocknetes Blut von kranken Schafen noch nach vier Jahren infektiös war. Die erste Fassung seines Milzbrand-Artikels schickte er an Cohn, der begeistert darauf reagierte. Cohn lud Koch zu einer mehrtägigen Präsentation in Breslau ein; bei dieser Gelegenheit begegnete auch der Student Paul Ehrlich erstmals Koch. Die Publikation erschien 1876 im Druck.
Ein Tiermodell für Wundinfektionen[Bearbeiten | Quelltext bearbeiten]
Als nächstem Problem wandte sich Koch den Wundinfektionen zu. Hier hatten Forscher bereits viele verschiedene Bakterien gefunden, ohne sagen zu können, welche Art für die Krankheit verantwortlich war. Koch etablierte ein Tiermodell für die Sepsis. Dabei begriff er die Tierkörper als Kulturapparate, damals ein origineller Gedanke. Außerdem war ihm aufgefallen, dass verschiedene Tierarten unterschiedlich empfänglich für die verschiedenen Bakterienarten waren. Wenn er eine Probe hintereinander durch verschiedene Tierarten wie Mäuse, Kaninchen und Meerschweinchen überimpfte, erhielt er zum Schluss Reinkulturen einer Bakterienart.[42] An Mäusen konnte er dann sechs verschiedene Formen von Sepsis demonstrieren, die von sechs verschiedenen Bakterienarten ausgelöst wurden. Koch veröffentlichte seine Untersuchungen über die Aetiologie der Wundinfectionskrankheiten im Jahr 1878.[43][44] Durch seine Isolierung, Bestimmung und pathologische Differenzierung der für die Wundinfektion maßgeblichen Krankheitserreger erhielt er internationale Anerkennung und war in der Lage, verschiedene Theorien und Behandlungsansätze, etwa solche von Ignaz Semmelweis und Joseph Lister, methodisch zu klären und zusammenzuführen.[45]
Berufung ans Kaiserliche Gesundheitsamt[Bearbeiten | Quelltext bearbeiten]
Die Universität Breslau ersuchte den preußischen Kultusminister, Koch zum außerordentlichen Professor für Hygiene zu ernennen. Stattdessen wurde Koch jedoch 1879 auf die Stelle des Stadtphysikus in Breslau berufen. Koch stellte schnell fest, dass er in dem Amt nicht genug verdiente, und bat um Rückversetzung.
1880 stellte ihn Heinrich Struck, der Direktor des Kaiserlichen Gesundheitsamts, ein, um das vier Jahre alte Amt in Berlin zu einer medizinischen Forschungseinrichtung auszubauen. Koch wurden die beiden Militärärzte Friedrich Loeffler und Georg Gaffky an die Seite gestellt, sowie wenig später noch als weiterer Militärarzt Ferdinand Hueppe und der Chemiker Bernhard Proskauer.
Entwicklung bakteriologischer Techniken[Bearbeiten | Quelltext bearbeiten]

Robert Koch bemühte sich immer, an der Spitze der technischen Entwicklung zu bleiben, und so waren viele seiner Entdeckungen vom technischen Fortschritt getrieben. Die ersten Ölimmersions-Linsen verwendete er bereits, bevor sie auf dem Markt erhältlich waren. Die meisten Mikroorganismen sind transparent, sie werden im mikroskopischen Bild erst nach einer Färbung sichtbar. Um seine Beobachtungen festzuhalten, verwendete er die Fotografie.
Am Kaiserlichen Gesundheitsamt entwickelte er die Kulturplatten-Technik mit festen, transparenten Nährböden. Bis dahin waren Bakterien entweder in Fleischbrühe gezüchtet worden – die sich unter dem Mikroskop nicht fixieren ließ – oder auf Kartoffelscheiben – die sich im Mikroskop nicht im Durchlicht betrachten ließen und auf denen viele pathogene Bakterien nicht wuchsen. Koch verfestigte die Fleischbrühe mit Gelatine, später führte sein Mitarbeiter Walther Hesse dafür Agar-Agar gemäß der Erfindung seiner Frau Fanny Angelina Hesse ein. Die Nährböden wurden in rechteckigen „Plattenschalen“ ausgegossen. Die Innovation der festen, transparenten Nährböden revolutionierte die Bakteriologie.
Im Jahr 1878 demonstrierte Koch auf der Naturforscherversammlung in Kassel neue Färbungsmethoden von ihm.[46] Für die Erforschung des Tuberkulose-Erregers ließ sich Koch im April 1881 beim Kunstschlosser Hermann Scharlach in Berlin nach eigenen Plänen erstmals einen Brutschrank für die Züchtung von Bakterienkulturen in kontrollierter warmer Umgebung bauen. Heute ist der Brutschrank im Deutschen Museum in München ausgestellt.
Entdeckung des Tuberkuloseerregers[Bearbeiten | Quelltext bearbeiten]

Während im Süden Europas immer bekannt war, dass Tuberkulose – der Begriff ist seit 1834 belegt – eine ansteckende Krankheit ist, wurde das im nördlichen Teil Europas zunehmend bezweifelt, bis Mitte des 19. Jahrhunderts kaum jemand mehr daran glaubte.[47] Koch unternahm 1881 die ersten Experimente, indem er zwei Meerschweinchen tuberkulöses Gewebe übertrug. Sie erwiesen sich als ideale Versuchstiere, die auch tatsächlich an Tuberkulose erkrankten. Auf künstlichen Nährböden wuchsen die Tuberkelbakterien dagegen nur sehr langsam, so dass Kochs größtes Verdienst darin liegt, dass er nicht vorzeitig die Geduld verlor. Außerdem sind die Bakterien von einer wachsartigen Schicht umgeben, die Farbstoffe abweist. Als wesentliche Innovation führte Koch die Gegenfärbung ein, bei der er zunächst mit Methylenblau die Bakterien blau (diese Methode hatte Kochs Schüler Paul Ehrlich in die Bakteriologie eingeführt[48]) und zum Kontrast das umgebende Gewebe mit einem zweiten Farbstoff namens Vesuvin leicht braun färbte. Jedoch blieb die Färbung so schwach, dass es ihm nur gelang, die Bakterien zu zeichnen, und nicht, wie von ihm selbst gefordert,[49] zu fotografieren. Im 271. Versuchsansatz entdeckte Koch die gesuchten Erreger.
Koch beschrieb auch bei ihnen Sporen, wie er sie vom Milzbrand und von Cohns Heubazillen her kannte. Tuberkulose-Sporen existieren jedoch nicht.[50] Am 24. März 1882 stellte er seine Entdeckung in dem berühmtgewordenen Vortrag über die Aetiologie der Tuberculose der Berliner Physiologischen Gesellschaft vor.[51] Nach dem Vortrag herrschte Stille, weil allen Anwesenden bewusst war, dass sie soeben ein historisches Ereignis miterlebt hatten. Paul Ehrlich, inzwischen auch in Berlin tätig, verbesserte noch am selben Abend das Färbeverfahren. Am 27. Juni 1882 ernannte Kaiser Wilhelm I. Robert Koch zum Geheimen Regierungsrat.

Eine Konsequenz dieser Entdeckung war, dass der Charakter der Tuberkulose als einheitliche Krankheit bestätigt wurde. Zuvor galten die Lungentuberkulose – die häufigste Tuberkuloseform – sowie die Tuberkulose der Haut, der Knochen, des Darms, des Urogenitalsystems und die tuberkulöse Hirnhautentzündung als eigenständige Krankheiten mit eigenen Namen. Die meisten Fälle, die früher als „Schwindsucht“ oder „Phthise“ bezeichnet wurden, dürften ebenfalls Tuberkulose gewesen sein. Auch „Perlsucht“ der Rinder und der „Lupus“ waren Bezeichnungen für durch den „Tuberkelbazillus“ verursachte Manifestationen der Tuberkulose.[52] Umstritten ist, ob auch die Scrophulose – die als tuberkulöse Erkrankung der Halslymphdrüsen interpretiert wird – hierzu zählt. Zwar hatte bereits der französische Arzt René Laënnec vermutet, dass es sich bei all diesen Formen um eine Krankheit handele, aber erst der gemeinsame Erreger lieferte den Beweis. Als Übertragungsmedium konnte Koch die Atemluft wahrscheinlich machen; im Auswurf von Tuberkulösen wies er Tuberkelbazillen nach. Dadurch wurde klar, dass eine Gefahr vor allem von Kranken mit offener Lungentuberkulose ausging.
Institutionelle Aufwertung der Bakteriologie[Bearbeiten | Quelltext bearbeiten]
1885 berief die Medizinische Fakultät der Friedrich-Wilhelms-Universität in Berlin Koch zum ordentlichen Professor auf einen neu geschaffenen Lehrstuhl für Hygiene. Das Fach Hygiene wurde damit stark aufgewertet, doch war Koch als Professor unqualifiziert. Vorlesungen und Prüfungen waren ihm eine Last.[53] Als Direktor des Hygiene-Institut setzte er von Berlin aus die bakteriologische Theorie für Infektionskrankheiten durch und formte das universitäre Fach einer bakteriologischen Hygiene im Gesundheitswesen.[54] Er unternahm mehrere lange Erholungsreisen, aber seine Gesundheit blieb seit dieser Zeit angeschlagen. Dass der konkurrierenden Forschergruppe von Louis Pasteur in Paris in dieser Zeit spektakuläre Erfolge – vor allem bei der Entwicklung der aktiven Impfung – gelangen, verbesserte seine Stimmung nicht. Vom Forscher Koch kam bis 1890 keine Nachricht von Belang mehr; er durchlebte auch privat eine Krise, die schließlich mit der Scheidung von seiner ersten Frau endete.
Tuberkulin-Skandal[Bearbeiten | Quelltext bearbeiten]

Zu Kochs Zeiten starb etwa jeder siebte Deutsche an Tuberkulose bzw. „Schwindsucht“. Die Öffentlichkeit hatte auch deswegen euphorisch auf die Entdeckung des Erregers reagiert, weil sie damit die Hoffnung auf ein Heilmittel verband. Bis dahin war mit Chinin für Malaria nur ein einziges wirksames Heilmittel für eine Infektionskrankheit bekannt.

Auf dem „X. Internationalen medizinischen Kongress 1890 zu Berlin“ – die von Gustav von Goßler am 4. August (bereits mit einer Vorstellung des Tuberkulins als Heilmittel gegen die Tuberkulose) eröffnete Tagung fand im eigens dafür umgebauten Circus Renz statt – stellte Koch ein seiner Ansicht nach als Impfstoff oder gar Heilmittel[55] geeignetes Arzneimittel vor, das er Tuberkulin nannte. Die Zusammensetzung hielt er geheim, was nachvollziehbar ist, weil es damals nicht üblich war, Arzneimittel zu patentieren (Antipyrin war die einzige Ausnahme). Die Öffentlichkeit vertraute auf den großen Namen und reagierte enthusiastisch. Koch wurde das Großkreuz des Roten Adlerordens verliehen.
Der Sozialhygieniker Alfred Grotjahn hat beschrieben, wie Tuberkulin in Greifswald eintraf: „Auch für Greifswald kam endlich der große Tag, an dem in der inneren Klinik die ersten Impfungen mit Tuberkulin vorgenommen werden sollten. Es wurde begangen wie etwa eine Grundsteinlegung oder eine Denkmalsenthüllung. Lorbeerbäume bildeten den Hintergrund, von dem sich Ärzte, Schwestern und Patienten in schneeigem Weiß und der Chef in schwarzen Bratrocke abhoben: Festrede des Internisten, Vollzug der Impfungen an auserwählten Kranken, donnerndes Hoch auf Robert Koch!“[56]
Koch versuchte, aus seiner Entdeckung kommerziellen Gewinn, insbesondere durch die Monopolisierung seines Mittels, zu schlagen, was ihm übelgenommen wurde, da er mit staatlichen Mitteln an einem staatlichen Institut geforscht hatte. Vom Kultusministerium forderte er ein eigenes Institut ausschließlich zur Produktion von Tuberkulin und veranschlagte den jährlich zu erwartenden Gewinn auf 4,5 Millionen Mark. Auch deutete er an, dass ihm bereits Angebote aus den USA vorlägen.[57] Für eine Million Goldmark hatte er die Rechte an der Tuberkulinherstellung nach seinem Verfahren an die Industrie verkauft.[58]
Regeln für Arzneimittelversuche existierten damals noch nicht. Nach Angaben von Koch hatte er das Medikament an Tieren erprobt; allerdings konnte er später die angeblich geheilten Meerschweinchen nicht vorweisen.[59] Dass Menschen viel empfindlicher mit Fieber, Gelenkschmerzen und Übelkeit auf Tuberkulin reagierten als seine Versuchstiere, beunruhigte ihn nicht.[60] Unter anderem testete er Tuberkulin an seiner Geliebten und späteren zweiten Ehefrau, der damals siebzehnjährigen Hedwig Freiberg. Sie berichtet in ihren Erinnerungen, dass sie nach den Worten Kochs „möglicherweise recht krank“ werden könne, „sterben würde ich voraussichtlich nicht“.[61]
Nachdem Tuberkulin auf dem Markt war, häuften sich in der Fach- und Publikumspresse zunächst Berichte über Heilerfolge, dann folgten erste Meldungen von Todesfällen.[62] Rudolf Virchow gelang es jedoch, bei der Obduktion von Leichen nachzuweisen, dass Tuberkulin die Bakterien nicht abtötete und latent vorhandene Bakterien sogar aktivierte.[63] Als fahrlässig bezeichnete Virchow am 29. November 1890, dass Koch die Versuchstiere nicht wie üblich seziert hatte, was zur Fehleinschätzung des Tuberkulins beigetragen habe. Robert Koch sah sich gezwungen, die Zusammensetzung seines Geheimmittels am 15. Januar und genauer im Oktober 1891 (Mitte Januar waren die Tuberkulininjektionen bereits eingestellt worden)[64] aufzudecken, wobei sich herausstellte, dass er selbst nicht genau wusste, was es enthielt. Es handelte sich um einen Extrakt aus Tuberkelbazillen in Glycerin, auch konnten tote Tuberkelbazillen nachgewiesen werden.
Patienten, die zur Behandlung aus aller Welt nach Berlin reisten, befanden sich häufig „im letzten Stadium ihrer Krankheit“. Selbst nachdem Koch die Möglichkeit auf Heilung bereits auf die „beginnende Phthisis“ eingeschränkt und „zur Mäßigung der allzu hochgespannten Erwartungen“ geraten hatte, wurde Tuberkulin auch von dem international renommierten Chirurgen Ernst von Bergmann am 4. Dezember 1890 noch hochgelobt. Koch ließ sich vom preußischen Kultusminister beurlauben und fuhr nach Ägypten, was ihm als Flucht vor der deutschen Öffentlichkeit ausgelegt wurde. Im Preußischen Abgeordnetenhaus fand im Mai 1891 eine erregte Debatte statt. Koch blieb weiterhin vom Wert seines Heilmittels überzeugt und präsentierte 1897 ein abgewandeltes Tuberkulin, das als Therapeutikum aber ebenfalls wertlos war. Dies und zahlreiche andere Indizien weisen darauf hin, dass Koch nicht einen „Tuberkulinschwindel“ begehen wollte, wie ihm damals häufig vorgeworfen wurde, sondern er sich selbst getäuscht hatte.[65] Berliner Wissenschaftshistoriker um Wolfgang Girnus haben die verfrühte Vorstellung des Tuberkulins (1890) und damit das folgende „Fiasko“ in Zusammenhang mit manipulativen Maßnahmen von Regierungsseite, denen Koch sich politisch fremdbestimmt zu wenig entgegengesetzt habe, gebracht.[66]
Der Medizinhistoriker Christoph Gradmann hat rekonstruiert, wie Tuberkulin nach Ansicht von Koch funktionieren sollte. Demnach tötete das Mittel die Bakterien nicht ab, sondern löste eine Nekrose des tuberkulösen Gewebes aus, wodurch die Tuberkelbazillen sozusagen „ausgehungert“ wurden.[67] Diese Vorstellung lag damals wie heute außerhalb üblicher medizinischer Theorien.
Die anfängliche Tuberkulinbegeisterung war 1891 ins Gegenteil umgeschlagen.[68] Der Tuberkulin-Skandal wurde allgemein als Warnung verstanden, wie man beim Testen von Arzneimitteln nicht vorgehen sollte. Als Emil von Behring 1893 sein Diphtherie-Antitoxin vorstellte, waren dem langwierige klinische Tests vorangegangen und das Serum wurde – begleitet von einer kritischen Diskussion in der Fachöffentlichkeit – nur langsam in die Praxis eingeführt.[69] Auch Paul Ehrlich, der nach eigenen Aussagen durch Tuberkulin geheilt wurde, ging 1909 bei der Einführung des ersten synthetisch hergestellten Chemotherapeutikums gegen eine Infektionskrankheit, Salvarsan, auffällig vorsichtig vor.
1907 entwickelte Clemens von Pirquet Tuberkulin, das sich nur bei den Testverfahren als zuverlässig erwiesen hatte, zu einem Diagnostikum (Pirquet-Probe) für Tuberkulose im Tuberkulin-Test weiter. Die Farbwerke in Frankfurt/Höchst, vormals „Meister Lucius & Brüning AG“ (die spätere Hoechst AG), kauften die noch reichlich vorhandenen Tuberkulin-Bestände auf. Später stieg die Firma unter der Leitung des Koch-Schülers Arnold Libbertz auch in die Produktion ein.[70]
Nobelpreis[Bearbeiten | Quelltext bearbeiten]
Der 1901 erstmals verliehene Nobelpreis hatte zum Zeitpunkt der Verleihung an Robert Koch 1905 noch nicht die Rolle, die ihm heute zukommt, auch wenn die hohe Summe des Preisgeldes Aufsehen erregte. Koch war verstimmt, dass sein Schüler Emil von Behring ihn noch vor ihm erhalten hatte.
Kontroverse um die Rindertuberkulose[Bearbeiten | Quelltext bearbeiten]
1882, anlässlich der Bekanntgabe des Tuberkulose-Erregers, hatte Koch gemeint, dass die Perlsucht der Rinder mit der Tuberkulose der Menschen identisch sei. 1891 verkündete er auf dem ersten Britischen Tuberkulose-Kongress das Gegenteil und stieß damit auf großen Widerspruch. Emil von Behring beharrte ebenfalls darauf, dass die Milch tuberkulöser Kühe gefährlich sei. 1902 hielt Koch einen eigenen Vortrag zur Übertragbarkeit der Rindertuberkulose auf den Menschen, in dem er auch Fleisch von tuberkulösen Tieren als unbedenklich bezeichnete. Noch im September 1908 hielt er auf der Internationalen Tuberkulosekonferenz in Washington, bei der er während der Eröffnungssitzung zum Ehrenpräsidenten dieses Kongresses gewählt wurde, in seinem Vortrag Das Verhältnis zwischen Menschen- und Rindertuberkulose[71] an seinen Ansichten fest. Durch seine Autorität behinderte er in Deutschland die Bemühungen, tuberkulosefreie Rinderbestände zu schaffen.
Tatsächlich gehört nach heutigem Verständnis der Erreger der Rinder-Tuberkulose einer eigenen Art an. Jedoch kann Mycobacterium bovis Menschen infizieren, wie auch umgekehrt der Erreger der menschlichen Tuberkulose Rinder infizieren kann. In Frankreich hatte der Mikrobiologe Saturnin Arloing schon 1872 das zoonotische Potential der Rindertuberkulose erkannt und staatliche Bekämpfungsmaßnahmen gegen die Seuche eingeführt.[72]
Preußisches Institut für Infektionskrankheiten in Berlin[Bearbeiten | Quelltext bearbeiten]

Koch wollte zunächst ein, dem 1888 eröffneten „Institut Pasteur“ vergleichbares außeruniversitär forschendes autonomes Institut gründen, und die durch seinen Vortrag vom 4. August 1890 ausgelöste Begeisterung führte dazu, dass vier Monate später vom Preußischen Abgeordnetenhaus ein staatliches Institut bewilligt wurde. (Bereits seit 1886 wurde Koch bei seinen Planungen von dem preußischen Kultusminister Gustav von Goßler unterstützt). 1891 gab Koch seine Professur auf und übernahm ab Herbst 1891 die Leitung des eigens für ihn eingerichteten Preußischen Instituts für Infektionskrankheiten mit einer experimentellen und einer klinischen Abteilung, die für seine klinische Forschung auch über Betten in einem eigenen Trakt (genannt „Kochsche Baracken“) als „Krankenstation“ verfügte.[73] Dafür musste er harsche Bedingungen akzeptieren. Das Preußische Kultusministerium hatte nach dem Tuberkulin-Skandal darauf bestanden, dass alle weiteren Erfindungen Kochs bedingungslos und ohne Kompensation der Regierung gehören würden. Koch verlor das Recht, Patente zu beantragen.[74]
Henle-Koch-Postulate[Bearbeiten | Quelltext bearbeiten]
Die Henle-Koch-Postulate geben die Kriterien an, unter welchen Umständen eine Mikrobe als Krankheitserreger gelten darf und lieferten laut Thomas Schlich „die Richtschnur für jegliche Zuordnung von Krankheitsursachen in der wissenschaftlichen Medizin“.[75] Sie werden zu Unrecht Kochs Göttinger Lehrer Jakob Henle oder Robert Koch selbst zugeschrieben. Die klassische Formulierung der drei Postulate leistete 1884 der Koch-Schüler Friedrich Loeffler. Aus Kochs Werken lassen sie sich bis zu diesem Zeitpunkt nur implizit ableiten, auch variieren sie mit seiner wissenschaftlichen Entwicklung.
Koch formulierte seine Version der Postulate erst bei einem Vortrag 1890 auf dem „X. Internationalen medizinischen Kongreß zu Berlin“, als es um die Frage ging, ob Bakterien nicht zufällige Begleiterscheinungen einer Krankheit seien. Darauf erwiderte er:[76] „Wenn es sich nun aber nachweisen ließ[e]: erstens, daß der Parasit in jedem einzelnen Falle der betreffenden Krankheit anzutreffen ist, und zwar unter Verhältnissen, welche den pathologischen Veränderungen und dem klinischen Verlauf der Krankheit entsprechen; zweitens, daß er bei keiner anderen Krankheit als zufälliger und nicht pathogener Schmarotzer vorkommt; und drittens, daß er, von dem Körper vollkommen isoliert und in Reinkulturen hinreichend oft umgezüchtet, imstande ist, von neuem die Krankheit zu erzeugen; dann k[ö]nnte er nicht mehr zufälliges Akzidens der Krankheit sein, sondern es ließ[e] sich in diesem Falle kein anderes Verhältnis mehr zwischen Parasit und Krankheit denken, als daß der Parasit die Ursache der Krankheit ist.“
Cholera[Bearbeiten | Quelltext bearbeiten]
Die Cholera war in Europa erstmals 1830/31 ausgebrochen. Danach kam es noch zu mehreren Epidemien, wie zuletzt 1866 und 1873. Durch die Verkehrsrevolution waren die Cholera-Gebiete – worauf Koch hinwies – auf wenige Tagesreisen Entfernung an Europa herangerückt.
Expedition nach Ägypten und Indien[Bearbeiten | Quelltext bearbeiten]

Als 1883 erneut Nachrichten von einer Cholera-Epidemie in Ägypten nach Europa drangen, schickten verschiedene europäische Mächte Wissenschaftler, darunter die preußische Regierung eine Expedition unter Leitung von Robert Koch. Als sie im August 1883 in Alexandria eintraf, war die Epidemie bereits wieder am Abnehmen. Dort musste Koch feststellen, dass die Kulturmethoden, die er in Berlin verwendete, unter ägyptischen Bedingungen versagten: Die mit Gelatine fest gemachten Nährböden verflüssigten sich in der Hitze.[77] Der ägyptische Teil der Expedition ähnelte deswegen eher einem touristischen Ausflug.
Die Expedition zog im November nach Indien weiter. Einerseits lag dort um Kalkutta herum das einzige bekannte Gebiet, in dem Cholera endemisch war, andererseits waren dort für einen kurzen Zeitraum im Winter die Temperaturen niedrig genug, um mit den gewohnten Kulturverfahren zu arbeiten. Koch gelang es im Januar 1884, aus Choleraleichen eine Reinkultur von Bakterien zu gewinnen, die kürzer und plumper als Tuberkelbazillen waren und die Gestalt eines Kommas hatten. Diese Bakterien bezeichnete er als Erreger der Cholera, obwohl ihm nach seinen eigenen Maßstäben der Nachweis nicht gelungen war: Er hatte vergeblich versucht, Tiere mit der Krankheit zu infizieren.[78] Im Februar wurde es dann auch in Kalkutta zu heiß, um die Forschungen fortzusetzen. Die Rückkehr nach Berlin im Mai wurde zum Triumphzug. Koch erhielt eine Belohnung von 100.000 Mark und wurde vom Kaiser empfangen.
Robert Koch wird seitdem häufig als Entdecker des Cholera-Erregers bezeichnet. Tatsächlich hat bereits Filippo Pacini 1854 die Bakterien beschrieben, war jedoch damals unbeachtet geblieben. Vermutlich sah sogar Koch selbst 1866, als er als junger Arzt in Hamburg Cholera-Leichen sezierte, Cholera-Bakterien, maß seiner Beobachtung damals jedoch keine Bedeutung zu.[79] Ebenfalls 1854 beschrieb der Katalane Joaquim Balcells i Pascual den Erreger[80][81] und 1856 wahrscheinlich die beiden Portugiesen António Augusto da Costa Simões und José Ferreira de Macedo Pinto.[80][82]
Wichtiger ist eine andere Beobachtung, die Koch in Indien machte. Die Krankheit schien an bestimmte Dörfer gebunden zu sein, die um kleine Teiche angeordnet waren. Koch beobachtete, dass in diesen Teichen die Wäsche von Cholerakranken gewaschen wurde, in ihnen aber auch gleichzeitig gebadet und ihnen Trinkwasser entnommen wurde. Am Rand der Teiche befanden sich Latrinen. Koch schloss daraus richtig, dass Cholera-Erreger mit dem Wasser übertragen werden. Im englischsprachigen Raum war dieser Übertragungsweg dank der Arbeiten des Londoner Arztes John Snow von 1854[83] bereits bekannt (Publikation auf Deutsch 1856), wurde aber in Deutschland durch den Einfluss von Max von Pettenkofer (siehe unten) nicht ernst genommen.
Cholera in Hamburg[Bearbeiten | Quelltext bearbeiten]




Die Choleraepidemie von 1892 in Hamburg war der letzte große Ausbruch der Cholera in Deutschland. Wahrscheinlich wurde sie mit dem Strom russischer Auswanderer eingeschleppt, der nach einer Hungersnot und antisemitischen Pogromen die Hafenstadt passierte.[84] Der erste Fall wurde am 15. August diagnostiziert, aber erst acht Tage später gaben die Behörden zu, dass eine Seuche in der Stadt ausgebrochen war. Noch vor der offiziellen Bekanntgabe der Epidemie schickte der preußische Gesundheitsminister Robert Koch nach Hamburg. Koch äußerte nach einer Inspektion des Gängeviertels den berühmt gewordenen Satz: „Ich vergesse, daß ich in Europa bin!“ Vielen Angehörigen des Bürgertums wurde erst durch die Epidemie bewusst, in welchem Schmutz und Elend ein großer Teil der Bevölkerung lebte.
Die Hamburger Mediziner waren mit den bakteriologischen Methoden zum Nachweis des Cholera-Erregers noch nicht vertraut. Koch setzte Seuchenbekämpfungsmaßnahmen durch, die von einem Bakterium als Ursache ausgingen. Die Bevölkerung wurde aufgefordert, Trinkwasser abzukochen; Wohnungen von Erkrankten wurden von speziellen Desinfektionskolonnen gereinigt. Als einzig handlungsfähige Organisation erwiesen sich in der Krise die Sozialdemokraten, die Flugblätter mit Verhaltensratschlägen an alle Haushalte verteilten.
Robert Koch verließ Hamburg wieder am 25. August 1892. Weitere Sofortmaßnahmen, die Koch anordnete und die später vom Senat umgesetzt wurden, waren Abriegelung des Hafens, Schulschließung, Einstellung des Verkehrs mit Hamburg. Höhepunkt der Epidemie in Hamburg war der 30. August 1892. Die Opfer wurden auf dem Friedhof Ohlsdorf in Massengräbern beigesetzt. Ein Erinnerungsstein von 1992 auf dem Ohlsdorfer Friedhof durch die Patriotische Gesellschaft von 1765 erinnert daran.[85]
Als die Epidemie im Oktober auslief, waren 16.956 erkrankt und rund 8.600 Menschen gestorben. Als Faktoren, die die Cholera begünstigt hatten, wurde ermittelt, dass Tausende von Toiletten noch nicht an die Kanalisation angeschlossen waren; die Flut drückte verschmutztes Hafenwasser in die zentrale Wasser-Entnahmestelle, die zwei Kilometer flussaufwärts lag. Über den Bau einer Sandfiltrationsanlage hatten Senat und Bürgerschaft sich nicht einigen können.
Nach der Epidemie wurden eine neue Müllverbrennungsanlage und Filtrierwerke auf der Elbinsel Kaltehofe in Betrieb genommen. Unter Kochs Leitung fanden Fortbildungskurse für Medizinalbeamte statt und 1893 wurde der Koch-Schüler Bernhard Nocht auf die Position des Hafenarztes berufen. Als weitere unmittelbare Folge der Epidemie wurde das Berufsbeamtentum in Hamburg eingeführt.
1892 war die Sorge im übrigen Deutschland groß gewesen, dass die Seuche sich über Hamburg hinaus ausbreiten würde. Ein Reichsseuchengesetz wurde ausgearbeitet, das am 30. Juni 1900 in Kraft trat. Für die im Gesetz aufgeführten Krankheiten wurde eine obligatorische Anzeigepflicht vorgesehen, außerdem die Feststellung von Seuchenfällen durch bakteriologische Untersuchungen, die Absonderung von Kranken, Überwachung ansteckungsverdächtiger Personen, Beobachtung krankheitsverdächtiger Personen und verschiedene Desinfektionsmaßnahmen.
Max von Pettenkofer, Professor für medizinische Chemie in München, war noch ein prominenter Vertreter der Miasmen-Theorie. In Bezug auf die Cholera hieß das, dass Städte auf feuchtem Grund gefährdet waren, während Städte auf hartem Grund – wie etwa Würzburg – nichts zu befürchten hatten. Pettenkofer ließ sich auch durch die Entdeckung der Erreger und ihrer Infektionswege nicht umstimmen. Anlässlich der Seuche von 1892 bat er Koch um eine Kultur der Erreger, die er schluckte. Pettenkofer kam mit einem Durchfall davon, während einer seiner Assistenten beinahe gestorben wäre.[86]
Weitere Reisen nach Afrika und Indien[Bearbeiten | Quelltext bearbeiten]
1896 bat die britische Regierung Koch über das British Colonial Office, bei der Bekämpfung einer Viehseuche in Südafrika zu helfen. Es handelte sich um die virale Rinderpest, die mit importiertem Vieh eingeschleppt worden war. Koch konnte in Kimberley zwar nachweisen, dass Blut kranker Tiere hochgradig ansteckend war; da es sich um eine Viruskrankheit handelt, gelang es ihm aber nicht, den Erreger zu finden. Er entwickelte nach dem Vorbild der Pasteur-Schule einen Impfstoff aus dem Serum von überlebenden Tieren und der Galle von verendeten Tieren. Dieser Impfstoff soll wirksam gewesen sein.
In Südafrika blieb Koch nur drei Monate. Bei einem Aufenthalt in Bulawayo erreichte Koch im März 1897 die Aufforderung der deutschen Regierung, sich nach Indien zu begeben, wo die Pest ausgebrochen war. Die Reise der deutschen Expedition gestaltete sich umständlich, weil wegen der Pest die direkten Schiffsverbindungen unterbrochen waren. Der Erreger war allerdings bereits bekannt (Yersin, 1894). Kochs wichtigste Beobachtung in diesem Zusammenhang war, dass einem Pest-Ausbruch ein großes Rattensterben vorausgehen konnte. Die Übertragung der Pest von Ratten auf Menschen durch den Rattenfloh hatten dann erst Charles Rothschild und Karl Jordan entdeckt.
Koch kehrte im Juli 1897 nach Afrika zurück, wo er in Daressalam, Deutsch-Ostafrika, Station machte. Er blieb fast ein ganzes Jahr, forschte weiter an der Pest – die auch hier vorkam –, Malaria sowie an einer Rinderkrankheit.
Robert Koch als Epidemiologe[Bearbeiten | Quelltext bearbeiten]
Koch war im Rahmen der Hamburger Choleraepidemie erstmals auf das Phänomen gestoßen, dass auch gesunde Menschen Infektionserreger beherbergen können; im Sprachgebrauch der Zeit waren sie „Bazillenträger“.[87] Vor allem aber durch eine Malaria-Expedition nach Neuguinea verlagerte sich seine Aufmerksamkeit von den Krankheitserregern auf gesunde Menschen als Überträger von Krankheitserregern – er wurde vom Bakteriologen zum Epidemiologen. Dabei erregten Krankheiten sein Interesse, die wie Malaria und Schlafkrankheit nicht durch Bakterien, sondern durch Protozoen ausgelöst werden.
Malaria[Bearbeiten | Quelltext bearbeiten]
Grundlagen, Untersuchungen[Bearbeiten | Quelltext bearbeiten]
Mit Malaria beschäftigte sich Robert Koch zum ersten Mal 1897 in Daressalam. Auch in Deutschland kam die Krankheit – hier „Wechselfieber“ genannt – durchaus noch vor. Die Kolonie mit dem größten Malaria-Problem im deutschen Kolonialreich war jedoch Kaiser-Wilhelms-Land in Deutsch-Neuguinea.[88] In den ersten Jahren der Schutzherrschaft waren hier bei den 150 Europäern an die 1.500 Malaria-Fieberanfälle registriert worden. In Finschhafen war sogar ein Drittel der Siedler an der Krankheit gestorben, so dass der Ort aufgegeben werden musste. 1900 untersuchte Koch auf Bitten Paul Kupelwiesers die Malaria auf Brioni im österreichischen Küstenland (heute Brijuni, Kroatien), er initiierte die Sanierung der Insel und bildete Ärzte aus. Schon 1901 war Brioni malariafrei und der Aufstieg zum beliebten Kurort konnte beginnen. In Erinnerung an Koch wurde in der Nähe des Hafens ein Denkmal von Josef Engelhart errichtet.
Phänomen der „erworbenen Immunität“[Bearbeiten | Quelltext bearbeiten]

Als die Kolonialabteilung des Auswärtigen Amts Robert Koch im Jahr 1898 nach Neuguinea schickte, ließ er sich zunächst durch seinen Kollegen Bartolomeo Gosio in Italien auf den Stand der Wissenschaft bringen. Die Expedition erreichte am 26. Dezember 1900 das Schutzgebiet. Koch unternahm Reihenuntersuchungen an den Papua, den Ureinwohnern Neuguineas. Hierbei fiel ihm auf, dass bei ihnen Malaria-Erkrankungen nur leicht verliefen oder überhaupt nicht erkennbar waren, obwohl er die Parasiten im Blut nachweisen konnte. Die deutschen Siedler und chinesische Leiharbeiter, die nach Neuguinea gebracht worden waren, erkrankten dagegen umgehend. Je länger sie im Land verbracht hatten, desto mehr schien sich aber auch bei ihnen eine Resistenz aufzubauen.
Dies widersprach dem bis dahin in der Bakteriologie vorherrschenden Gedanken, dass eine Infektion gleichbedeutend mit einer Erkrankung sei. In der Konsequenz wurden gesunde, aber infizierte Menschen zum Objekt ärztlicher Maßnahmen. Koch empfahl Reihenuntersuchungen des Bluts auf den Malaria-Erreger und die Verteilung von Chinin an alle Infizierten. Im neuguineischen Stephansort schien sich diese Strategie auch eine Zeit lang zu bewähren.[89] Kochs Konzept wurde jedoch schließlich aus Kostengründen aufgegeben. Als wissenschaftlicher Ertrag bleibt, dass Koch zum ersten Mal auf das Phänomen der erworbenen Malaria-Immunität hingewiesen hatte.
Schwarzwasserfieber[Bearbeiten | Quelltext bearbeiten]
Bei einer späteren Expedition nach Deutsch-Ostafrika 1906, bei der es in der Hauptsache um die Schlafkrankheit ging, widmete sich Koch auch dem Phänomen des Schwarzwasserfiebers. Bei dieser Krankheit lösen sich die roten Blutkörperchen auf, wobei der Urin sich durch Hämoglobin beinahe schwarz färben kann. Für die Kolonisten in Deutsch-Ostafrika bildete sie die größte Bedrohung. Viele Ärzte hielten die Krankheit für eine Form von Malaria und behandelten sie mit Chinin. Koch konnte nachweisen, dass diese Hypothese und damit auch die Behandlung falsch waren. Heute gilt Schwarzwasserfieber, das fast ausschließlich bei Malaria tropica nach Chiningebrauch beobachtet wird,[90] gerade als eine Folge der Sensibilisierung durch Chinin.[91]
Typhus-Kampagne[Bearbeiten | Quelltext bearbeiten]
Neue Forschungen zu Typhus[Bearbeiten | Quelltext bearbeiten]
Kochs Vorschläge zur Ausrottung der Malaria in Neuguinea durch massenhafte Reihenuntersuchungen und Therapie mit Chinin waren der Kolonialverwaltung zu teuer gewesen. Deswegen suchte er nach einer Krankheit, bei der er seine Ideen anwenden konnte, und fand sie 1901 im Typhus, einer Salmonellen-Erkrankung, die in Deutschland endemisch war.[92]
Koch bekleidete den Rang eines preußischen Generals à la suite, die meisten seiner Mitarbeiter kamen aus dem Militärsanitätsdienst, er selbst unterrichtete an der Militärärztlichen Akademie. Dank seiner vorzüglichen Kontakte konnte er das preußische Militär als institutionellen Partner für eine Typhus-Kampagne gewinnen, nachdem er in mehreren Vorträgen auf die Bedeutung der Krankheit als Kriegsseuche hingewiesen hatte. Als Versuchsgebiet empfahl er die Gegend von Trier bis Saargemünd, in der in den vorangegangenen drei Jahren Typhus vorgekommen war. Aus militärischer Perspektive war das Gebiet interessant, weil es sich um den Truppen-Aufmarschraum des Schlieffen-Plans handelte.
Die Typhus-Kampagne begann mit einem Vorversuch auf dem Hochwald in der Nähe von Trier. Um Typhus-infizierte Personen aufzuspüren, wurden Geistliche und Lehrer befragt, Schulversäumnislisten und Angaben von Ortskrankenkassen wurden ausgewertet. Von den Verdächtigen wurden Stuhl- oder Urinproben genommen und mit einem von zwei jungen Mitarbeitern Kochs bereitgestellten selektiven, für Massenuntersuchungen geeigneten Kulturverfahren[93] bakteriologisch untersucht. Kranke und gesunde Infizierte wurden isoliert, ihre Kleidung, Wäsche und die Wohnung desinfiziert. Einige der an der Kampagne beteiligten Ärzte hatten noch nie einen Typhuskranken gesehen, sondern kamen allein aufgrund bakteriologischer Technik zu ihren Urteilen. Angeblich gelang es ihnen, innerhalb von drei Monaten alle Typhusfälle (einschließlich der Parathyphusfälle[94]) „unschädlich“ zu machen. Dass es danach weiterhin zu Typhus-Erkrankungen in der Gegend kam, ignorierte Koch.
Ab 1903 wurde die Typhus-Kampagne auf ein 26.000 Quadratkilometer großes Gebiet mit rund 3,5 Millionen Einwohnern im Südwesten Deutschlands ausgedehnt. Neben den Untersuchungsstationen in Trier und Saarbrücken wurden neun weitere Stationen aufgebaut, deren ärztliches Personal zuletzt 85 Personen umfasste. Sie führten Hunderttausende von bakteriologischen Untersuchungen durch und isolierten – teilweise unter Zwang – Tausende von Verdächtigen. Gesunde Dauerausscheider wurden zur „inneren Desinfektion“ mit Rizinusöl, Bittersalz oder Natron behandelt, oder ihnen wurde sogar die Gallenblase chirurgisch entfernt, die als „Brutstätte“ der Typhusbazillen galt. Sie unterlagen einer dauernden bakteriologischen Überwachung und mussten sich bei einem Umzug polizeilich melden. Nach sieben Jahren war die Krankheitshäufigkeit auf die Hälfte gesunken.
Seuchenbekämpfung nach den Prinzipien Kochs[Bearbeiten | Quelltext bearbeiten]
In Kochs Augen war die beim Typhus angewandte Methode der Seuchenbekämpfung auf alle Infektionskrankheiten anwendbar, was auch mit dem späteren Begriff „Seuchenbekämpfung nach den Prinzipien Kochs“ ausgedrückt wurde. Zum ersten Mal wurde die Ausrottung einer Infektionskrankheit als Ziel begriffen. 1908 organisierte das Preußische Kultusministerium eine Konferenz allein zur Bazillenträger-Frage, an der zahlreiche Koch-Schüler teilnahmen. Bazillenträger galten inzwischen als größere Gefahr als sichtlich erkrankte Personen. Menschen waren in diesem Denkstil Gefäße zur Vermehrung und Verbreitung von Bakterien.
Das Reichsseuchengesetz von 1900 enthielt keine Vorschriften, wie mit gesunden Bazillenträgern umzugehen sei, so dass nach Ansicht mancher Ärzte die getroffenen Maßnahmen keine gesetzliche Grundlage hatten. Andere argumentierten, dass man einfach die gesunden Infizierten als krank im Sinne des Gesetzes definieren sollte. Durch eine Anweisung des preußischen Ministers der Medizinalangelegenheiten wurde 1906 neben den Kranken eine neue Kategorie der Ansteckungs- und Krankheitsverdächtigen geschaffen. Der tatsächlich angewandte polizeiliche Zwang bei Isolierung und Desinfektion unterschied sich je nach Krankheit und Ort stark.
Um die Seuchengesetze anzuwenden, wurde ebenfalls 1900 der Reichsgesundheitsrat eingerichtet. Er war mit zahlreichen ehemaligen Koch-Schülern besetzt, die den spezifischen Denkstil der Koch-Schule mitbrachten, wonach gesunde Infizierte als verdächtig galten. An den Mitgliedern des Reichsgesundheitsrats lässt sich am besten ablesen, wie sich ein Netzwerk von Bakteriologen in Hygiene- und Forschungsinstituten, der staatlichen Gesundheitsverwaltung und dem Militärsanitätsdienst ausgebildet hatte.
In der Folge wurde das Deutsche Reich mit einem Netz von Medizinaluntersuchungsämtern und hygienisch-bakteriologischen Instituten überzogen. Ein spezieller Gürtel von Untersuchungsämtern in den östlichen Provinzen diente der Abwehr von Seuchen aus dem Osten. Für die Ausbildung von Desinfektoren wurden besondere Schulen eingerichtet. 1913 gab es über 3500 Desinfektoren im Reich.
Gescheiterte Chemotherapie der Schlafkrankheit mit Atoxyl[Bearbeiten | Quelltext bearbeiten]

Die deutsche Öffentlichkeit reagierte seit dem Tuberkulin-Skandal auf Arzneimittelversuche am Menschen empfindlich, außerdem mussten Probanden seit 1900 aufgrund einer „Anweisung an die Vorsteher der Kliniken, Polikliniken und sonstigen Krankenanstalten des Ministers der geistlichen, Unterrichts- und Medizinal-Angelegenheiten“[95] ihre Einwilligung zu Arzneimittelstudien geben. Deswegen wich Koch – wie auch zahlreiche Kollegen in der deutschen, britischen und französischen Tropenmedizin – auf die Kolonien aus, um dort Menschenversuche ohne Einwilligung der einheimischen Probanden vorzunehmen.[96] 1902 kamen alarmierende Meldungen aus Deutsch-Ostafrika, das von einer Schlafkrankheits-Epidemie bedroht zu sein schien. Tatsächlich gab es zumindest im deutschen Gebiet nur Einzelfälle, weswegen Koch, als er 1905 eintraf, schließlich auf die Sese-Inseln im Viktoria-See auf britischem Kolonialgebiet auswich.[97] (Koch unterbrach den Aufenthalt, um im Dezember 1905 den Nobelpreis entgegenzunehmen.) Dort war die Krankheit endemisch: Innerhalb weniger Jahre waren 20.000 Menschen – zwei Drittel der Inselbevölkerung – daran gestorben.
Kochs gemeinsam mit seiner zweiten Frau unternommene Forschungsreise 1906/1907 diente der Erforschung der von Trypanosomen verursachten Schlafkrankheit und ihrer Übertragung durch die Tsetsefliege.[98]
Koch experimentierte mit verschiedenen Arsenpräparaten,[99] wobei er sich auf Anregung von Paul Ehrlich[100] besonders auf Atoxyl konzentrierte. Kurzfristig besserten sich die Symptome unter der Therapie, längerfristig gelang es ihm jedoch nicht, die Parasiten aus dem Blut zu beseitigen. Koch steigerte die Dosen bis auf 1 Gramm, gespritzt in Abständen von sieben bis zehn Tagen. Die Behandlung war sehr schmerzhaft und rief Schwindelgefühle, Übelkeit und Koliken hervor. Als schließlich sogar noch irreversible Erblindungen und auch Todesfälle auftraten,[101] ging Koch mit der Dosis wieder zurück. Zahlreiche Patienten – die von den deutschen Ärzten auf britischem Kolonialgebiet nicht zwangsinterniert werden konnten – flohen vor der Behandlung.
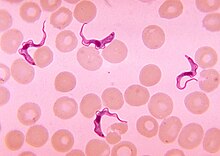
In seinen Empfehlungen erwog Koch, ob man nicht die Bevölkerung ganzer verseuchter Bezirke zwangsumsiedeln könne, verwarf aber diese Maßnahme als unpraktikabel. Er schlug vor, in diesen Gegenden die Wälder abzuholzen, um den Überträger der Krankheit, die Tsetsefliege, zu bekämpfen. Weiter empfahl er, in verseuchten Orten Reihenuntersuchungen vorzunehmen, die Infizierten „herauszugreifen“ und in „Konzentrationslagern“ zu versammeln. Obwohl Atoxyl unwirksam und hochtoxisch war, hielt Koch an diesem Mittel fest. Dahinter stand das Konzept, ganze Populationen zu behandeln, da mit Atoxyl Behandelte die Krankheit nicht weitergeben konnten.[102]
Nach der Abreise Kochs wurden drei Schlafkrankenlager mit über 1.200 Patienten eingerichtet. Heilerfolge gab es keine. An den veröffentlichten Statistiken fällt die extrem hohe Zahl in der Kategorie „Abgang“ auf – die Patienten hatten sich durch Flucht entzogen. In diesen Lagern wurden auch noch weitere Präparate wie Arsenophenylglycin und Arsphenamin, die aus dem Labor von Paul Ehrlich geliefert wurden, erprobt. Hierbei kam es zu weiteren Todesfällen. Nach einer Publikation in der Deutschen Medizinischen Wochenschrift wurden solche Versuche vom Reichskolonialamt untersagt und nach 1911 wurden die meisten Lager und Stationen in Deutsch-Ostafrika aufgelöst. Die brutalen Methoden, mit denen Schlafkranke zur selben Zeit in Togo zwangsbehandelt wurden, gehen nicht auf Robert Koch zurück.
Rivalität mit Louis Pasteur[Bearbeiten | Quelltext bearbeiten]
Mit Louis Pasteur lieferte sich Koch ab 1881 eine Kontroverse[103] um die Milzbrandimpfung, bei der es schwerfällt zu entscheiden, worum es inhaltlich ging. Pasteur hatte sich mit seinen Milzbrandforschungen auf ein Gebiet begeben, das Koch als sein eigenes Forschungsgebiet ansah. Pasteur erkannte zwar Kochs Forschung an, machte aber auch eigene Prioritätsansprüche geltend.
Auf einer Konferenz in London im Sommer 1881 begegneten sich die beiden Forscher noch freundschaftlich, Pasteur lobte den viel jüngeren Koch. Wenige Monate später war ein heftiger Konflikt eröffnet. Im ersten Band der Mitteilungen aus dem Kaiserlichen Gesundheitsamte griffen Koch und seine Studenten Gaffky und Loeffler in mehreren Beiträgen Pasteurs Forschung zur Milzbrandimpfung an. Sie warfen ihm die Verwendung unreiner Kulturen und andere Fehler vor. Pasteurs Forschungen hätten bisher nichts gebracht. Pasteur antwortete Koch ausführlich im Rahmen eines Vortrags 1882 in Genf. Dabei kam es zu einem verhängnisvollen Übersetzungsfehler (Pasteur sprach kein Deutsch und Koch kein Französisch). Ludwig Lichtheim, der neben Koch saß und simultan für ihn übersetzte, verhörte sich bei recueil allemand (Pasteurs Bezeichnung für eine Sammlung von Veröffentlichungen von Koch) und übersetzte orgeuil allemand („deutsche Überheblichkeit“), was Koch zu einem wütenden Protest veranlasste, während Pasteur, der das Missverständnis nicht mitbekommen hatte, ihm unverständlicherweise ruhig blieb. Kochs Antwort auf Pasteurs Vortrag in Genf erschien wiederum öffentlich. Darin schlug Koch sehr beleidigende Töne an. Er schrieb zum Beispiel, Pasteur sei noch nicht einmal ein Arzt und seine Daten zur Milzbrandimpfung seien völlig wertlos, sie hätten nur einer aggressiven persönlichen Polemik gedient. Pasteur antwortete 1882 in einem langen und emotionalen offenen Brief, in dem er sich angesichts der heftigen Attacken überrascht zeigte und seinerseits eine Bewertung seiner Forschungsarbeit vornahm. 1885 kritisierte Koch zunächst Pasteurs Tollwutimpfung, schlug aber wenig später einen ähnlichen Weg ein.[104]
Da Frankreich und Deutschland seit dem Krieg von 1870/71 wieder als „Erbfeinde“ galten, berichtete die Publikumspresse über die Kontroverse mit stark nationalistischen Untertönen. Auch Pasteur begegnete Deutschland mit Ressentiments aufgrund der Niederlage 1870/71 (er gab zum Beispiel 1871 seine Ehrendoktorwürde aus Bonn zurück).
Mit Großbritannien kooperierte Koch dagegen vorzüglich. Er forschte häufig in britischem Auftrag oder führte deutsche Forschungsaufträge auf britischem Kolonialgebiet aus.
Nachwirkungen[Bearbeiten | Quelltext bearbeiten]
Koch-Schule[Bearbeiten | Quelltext bearbeiten]
Koch trennte sich von vielen seiner ehemaligen Mitarbeiter im Streit. Das ändert nichts daran, dass seine Schüler Schlüsselpositionen an Universitäten und in der staatlichen Gesundheitsverwaltung besetzten und dort den spezifischen Denkstil der „Koch-Schule“ durchsetzten. Durch die Arbeit von Koch und seinen Schülern erwarb das Fach Bakteriologie innerhalb der Medizin ein Sozialprestige, wie es sonst höchstens noch der Chirurgie zukam. Herausragende Mitglieder der „Koch-Schule“ waren:
- Emil von Behring: Begründer der Serumtherapie, Träger des ersten Nobelpreises für Medizin 1901 (1889 bis 1895 als Stabsarzt ins Institut für Hygiene der Berliner Universität abkommandiert)[105]
- Paul Ehrlich: Begründer der Chemotherapie und Immunologie, Medizin-Nobelpreis 1908 (von 1890 bis 1896 am Institut für Infektionskrankheiten in Berlin)
- Paul Frosch: wies zusammen mit Friedrich Loeffler den Erreger der Maul- und Klauenseuche nach und gehörte dadurch zu den Mitbegründern der Virologie (ab 1887 Assistent von Robert Koch an der wissenschaftlichen Abteilung des Instituts für Infektionskrankheiten, ab 1899 dort Vorstand)
- Georg Gaffky: gelang 1884 die Reinzüchtung des Typhuserregers Salmonella typhi bzw. Salmonella enterica ssp. enterica Serovar Typhi (Militärarzt, ab 1880 bis 1888 am Kaiserlichen Gesundheitsamt, gemeinsam mit Loeffler der erste Assistent von Koch, folgte Koch als Direktor des Instituts für Infektionskrankheiten)
- Martin Kirchner: 1911–1919 Leiter der preußischen Medizinalverwaltung (1887 bis 1894 als Stabsarzt am Hygienischen Institut in Berlin)
- Shibasaburo Kitasato: Reinkultur des Tetanuserregers Clostridium tetani, immunologische Arbeit mit Behring (1885–1892 bei Koch in Berlin)
- Friedrich Loeffler: wies zusammen mit Paul Frosch den Erreger der Maul- und Klauenseuche nach und gehörte dadurch zu den Mitbegründern der Virologie (1879 bis 1888 als Militärarzt an das Kaiserliche Gesundheitsamt kommandiert, ab 1880 zusammen mit Gaffky der erste Assistent von Koch)
- Bernhard Nocht: erster Direktor des Instituts für Schiffs- und Tropenkrankheiten in Hamburg (von 1887 bis 1890 am Hygienischen Institut)
- Richard Pfeiffer: entdeckte das Bakterium Haemophilus influenzae als vermeintlichen Erreger der Influenza (1887 als Militärarzt an das Berliner Hygiene-Institut abkommandiert, war dort bis 1899 Vorsteher der wissenschaftlichen Abteilung)
- August Paul von Wassermann: entwickelte einen Test zum Nachweis der Syphilis (1891 bis 1906 am Institut für Infektionskrankheiten)
- Friedrich Karl Kleine: er führte in Ostafrika Anfang der 1920er Jahre die Tests für das erste erfolgreiche Mittel gegen Schlafkrankheit Suramin (Bayer 205, Germanin)[106] der Firma Bayer durch.
- Carl Spengler: Von 1892 bis 1896 Schüler und Assistent von Robert Koch am Robert-Koch-Institut. Danach war er Leiter am Sanatorium Alexanderhaus im schweizerischen Davos und betrieb Forschungen zu Tuberkulose und Krebs. Die von ihm entwickelten Immunkörperpräparate erwiesen sich als wirkungsvoll.[107]
- Hermann Biggs, US-amerikanischer Arzt, der als Pionier der Bakteriologie und als Schüler von Robert Koch in der öffentlichen Gesundheitspflege in New York wirkte.
Bakterienfurcht[Bearbeiten | Quelltext bearbeiten]
Koch begründete im deutschsprachigen Raum die Vorstellung, dass Bakterien gefährlich seien. Sie wurde etwa durch die „Allgemeine Deutsche Ausstellung auf dem Gebiete der Hygiene und des Rettungswesens“ in Berlin verbreitet, auf der Koch 1882/1883 die Gefahr mit Bakterienfotos beglaubigte. Vor allem das Bürgertum begann, einen „hygienisch sauberen“ Lebensstil anzunehmen. Dabei blieben Bakterien für Laien genauso unsichtbar, wie es zuvor die Miasmen gewesen waren. In Frankreich nahm die Mikrobiologie unter dem Einfluss von Louis Pasteur eine andere Richtung, die eher die Nützlichkeit von Mikroben – etwa bei der Herstellung von Käse, Brot oder Wein – betonte. In Deutschland galten solche Prozesse unter dem Einfluss von Justus von Liebig noch lange als rein chemische Prozesse.
Die Schule von Koch hatte viele Erfolge bei der Isolierung und Identifizierung von Krankheitserregern und legte bei der öffentlichen Gesundheit Wert auf Hygiene-Maßnahmen. Außerdem vertrat sie eine Doktrin der Unveränderlichkeit der Mikroben, während die Pasteur-Schule aufgrund von Erfolgen bei Impfungen mit abgeschwächten Erregerstämmen deren Veränderlichkeit hervorhob.
Ehrungen[Bearbeiten | Quelltext bearbeiten]
Auszeichnungen und Ernennungen[Bearbeiten | Quelltext bearbeiten]
- 1866: Promotion mit Auszeichnung
- 1873: Kriegsdenkmünze für die Feldzüge 1870–71 als Nichtkombattant
- 1880: Ernennung zum „Kaiserlichen Regierungs-Rath“ und ordentlichen Mitglied des Kaiserlichen Gesundheitsamtes[108]
- 1880–82: außerordentliches Mitglied des Kaiserlichen Gesundheitsamtes[109]
- 1884: Charakter als Sanitäts-Rath[110]
- 1890: Großkreuz des Roten Adlerordens[111]
- 1890: Rinecker-Medaille[112]
- 1901: Ernennung zum Direktor des Instituts für Infektionskrankheiten[113]
- 1904: Mitgliedschaft Preußische Akademie der Wissenschaften
- 1905: Nobelpreis für Physiologie oder Medizin
- 1905: Mitglied der Académie royale des Sciences, des Lettres et des Beaux-Arts de Belgique[114]
- 1906: Orden Pour le Mérite für Wissenschaften und Künste
- 1906: Wilhelmsorden[115]
- 1909: Bayerischer Maximiliansorden für Wissenschaft und Kunst[116]
Denkmäler und Gedenktafeln[Bearbeiten | Quelltext bearbeiten]
In Wolsztyn, Polen, wo Koch als Kreisphysikus gearbeitet hatte, wurde 2005 anlässlich des 100. Jahrestages der Nobelpreisverleihung ein Denkmal aufgestellt. Ein weiteres Denkmal steht auf den Brijuni-Inseln (Kroatien). Außerdem befindet sich am National Hospital Muhimbili in Dar es Salaam, Tansania, seit 1971 die 1906 am Protestantischen Hospital angebrachte bronzene Erinnerungstafel für Robert Koch. Zur Erinnerung an seinen Lehrer errichtete Kitasato, der Gründer von Terumo, in Tokio einen auch die deutsch-japanischen Beziehungen symbolisierenden Schrein.
-
Büste vor dem Wohnhaus in Clausthal
-
Robert-Koch-Denkmal auf Brijuni
-
Statue von Louis Tuaillon (1916) vor der Berliner Charité auf dem Robert-Koch-Platz
-
Gedenktafel in Niemegk
-
Gedenktafel in der Dorotheenstraße 96 in Berlin-Mitte
-
Berliner Gedenktafel am Kurfürstendamm 52 in Berlin-Charlottenburg
-
Gedenktafel in der Luisenstraße 57 in Berlin-Mitte
-
Gedenktafel am Nordufer 20 in Berlin-Wedding
-
Von Kitasato für Koch errichteter Schrein in Tokio
Er ist einer der 23 ursprünglichen Namen auf dem Fries der London School of Hygiene and Tropical Medicine, die Personen aufführen, die sich um öffentliche Gesundheit und Tropenmedizin verdient gemacht haben.
Museen[Bearbeiten | Quelltext bearbeiten]
Im Institut für Mikrobiologie und Hygiene der Charité in der Humboldt-Universität zu Berlin gab es von 1960 bis 2009 ein Robert-Koch-Museum. Im Robert-Koch-Forum befinden sich auch die Robert-Koch-Bibliothek und der Robert-Koch-Lesesaal. Im Robert Koch-Institut am Berliner Nordufer gibt es ein kleines Museum im südwestlichen Teil des Hauptgebäudes, das an Leben und Werk Kochs erinnert. Die erste Ausstellung im Robert-Koch-Institut fand anlässlich der Beisetzung Kochs am 4. Dezember 1910 im Vorraum des Mausoleums statt. Nach Fertigstellung des Nebengebäudes wurde 1913 im Erdgeschoss ein größeres Museum eingerichtet. Durch den Umbau in den 1950er Jahren entstand im neu hinzugefügten Vorbau des Hauptgebäudes wieder ein Museum, das zum 50. Todestag von Robert Koch am 27. Mai 1960 an dieser Stelle eingeweiht wurde. Das Museum wurde von Oktober 2015 bis November 2017 umgebaut und zum 1. Dezember 2017 neu eröffnet. Die Neugestaltung und Erweiterung erfolgte in Zusammenarbeit mit dem Museum für Naturkunde.[117]
Daran angeschlossen ist das Mausoleum, in dem die Asche Robert Kochs in einer kupfernen Urne am 4. Dezember 1910 in Gegenwart von Familienmitgliedern, Freunden und Kollegen im Mauerwerk beigesetzt wurde. Die offizielle Einweihung des Mausoleums, das nach den Plänen Kochs errichtet worden war, fand am 10. Dezember 1910 statt. Im Erdgeschoss des Südwestflügels gegenüber dem Hörsaal wurde ein großer Raum, in dem zu Lebzeiten Robert Kochs die photographische Abteilung untergebracht war, als Grabstätte ausgewählt und mit Marmor in verschiedenen Farbtönen ausgekleidet. Die Ausführung erfolgte nach Plänen des Architekten Paul Mebes. Die westliche Schmalseite enthält das von dem Berliner Künstler Walter Schmarje ausgeführte Epitaph mit dem Reliefbild Robert Kochs. Darunter befindet sich in einer durch eine weiße Marmorplatte verschlossenen Nische die Urne mit der Asche. An der Ostseite des Mausoleums sind unter der Überschrift „Robert Koch – Werke und Wirken“ wesentliche Daten zu den Ergebnissen seiner Forschungsarbeit dargestellt. Die Beisetzung im Mausoleum war möglich, da es zu der Zeit in Preußen noch kein Gesetz über die Urnenbeisetzung gab.
-
Mausoleum im RKI: Epitaph mit Reliefbild von Robert Koch. Dahinter befindet sich die Urne.
-
Mausoleum im RKI. Würdigung.
Robert Koch als Namensgeber (Auswahl)[Bearbeiten | Quelltext bearbeiten]
Nach Robert Koch wurden benannt:
- das Robert-Koch-Forum (mit Gedenkstätte, vormals nebst Robert-Koch-Museum)
- das Robert Koch-Institut
- der Robert-Koch-Preis
- der ICE 698 Frankfurt (M)–Berlin Ostbahnhof (10. Juni 2001 – 14. Dezember 2002)[118]
- der Koch-Gletscher auf der Brabant-Insel in der Antarktis
- der Asteroid (10847) Koch[119]
- der Mondkrater Koch[120]
- der Robert-Koch-Park in Leipzig
- der Robert-Koch-Park in Böhlen (bei Leipzig)
- der Robert-Koch-Park in Panketal (bei Berlin)
In vielen weiteren deutschen Städten erhielten medizinische Einrichtungen, auch Straßen und Plätze, den Namen Robert Kochs. Robert-Koch-Schulen
- Robert-Koch-Schule (Clausthal-Zellerfeld), Gymnasium mit Ganztagsschule in Clausthal-Zellerfeld
- Robert-Koch-Schule (Frankfurt), Frankfurt-Höchst
- Robert-Koch-Realschule (Dortmund), Dortmund-Renninghausen
- Robert-Koch-Gymnasium (Berlin) in Berlin-Kreuzberg
- Robert-Koch-Gymnasium (Deggendorf) in Deggendorf
Briefmarken und Münzen[Bearbeiten | Quelltext bearbeiten]
-
20 Pfennig-Sondermarke der Deutschen Bundespost Berlin (1960) zum 50. Todestag
-
10 Pfennig-Sondermarke Deutschen Post (1960) zu „250 Jahre Charité“
-
1 Mark-Briefmarkenblock der Deutschen Post (1982) zum 100. Jahrestag der Entdeckung des Tuberkulose-Erregers
-
5-Mark-Gedenkmünze der DDR (1968) zum 125. Geburtstag
-
10 DM-Gedenkmünze der Bundesrepublik Deutschland (1994) zum 150. Geburtstag
Eine 120 mm große, vergoldete Bronzemedaille mit dem Bildnis von Robert Koch auf der Vorderseite schuf der Berliner Medailleur Max von Kawaczynski. Sie wurde im Februar 1908 vorgestellt. Im Mittelpunkt der Rückseite stellte der Stempelschneider die ehrenden Worte: Aus der Welt im Kleinen schufst Du Deine Größe und erobertest den Erdkreis, der dankerfüllt Dir den unverwelklichen Kranz der Unsterblichkeit reicht. Der Künstler umgab die Widmung mit einem stilisierten Lorbeerkranz. Die Erinnerungs-Schaumünze war für die „Staatliche Sammlung ärztlicher Lehrmittel“ im Kaiserin-Friedrich-Haus bestimmt und fand dort ihren Platz.[121]
Briefmarken zu Kochs Ehren mit seinem Porträt gibt es in zahlreichen anderen Staaten, z. B. Bahamas, Belgien, Gabun, Ghana, Kongo, Kuba, Obervolta, Polen, Ruanda, Schweden, Südafrika, Tansania, Thailand, Tschad, Vietnam und Zaïre.[122][123]
Rezeption[Bearbeiten | Quelltext bearbeiten]
Robert Kochs Leben wurde in Deutschland 1939, basierend auf dem Roman von Hellmuth Unger,[124] unter dem Titel Robert Koch, der Bekämpfer des Todes mit Emil Jannings in der Titelrolle verfilmt.[125][126]
2018 erschien eine 95 Minuten lange Dokumentation über die Rivalität zwischen Koch und Pasteur unter dem Titel Pasteur & Koch: Un duel de géants dans la guerre des microbes (deutsch: Koch und Pasteur – Duell im Reich der Mikroben), Regie: Mathieu Schwartz.[127][128]
In der von der ARD in Deutschland ausgestrahlten Fernsehserie Charité trägt Robert Koch eine der Hauptrollen.
Michael Lichtwarck-Aschoff beschrieb in seinem Tatsachenroman Robert Kochs Affe. Der grandiose Irrtum des berühmten Seuchenarztes die grausamen Menschenversuche, die Koch in Deutsch-Ostafrika durchführte, während das deutsche Militär den Maji-Maji-Aufstand niederschlug.[129]
Der Historiker Jürgen Zimmerer kritisierte die nebulose bzw. verharmlosende Darstellung von Kochs Forschungen in Afrika auf der Homepage des Robert-Koch-Institutes und forderte eine kritische Auseinandersetzung mit seiner Person sowie eine Umbenennung des Instituts;[130] ähnlich äußerte sich auch Klaus Taschwer.[129]
Der 24. März wird von der WHO alljährlich als „Internationaler Tag der Tuberkulose“ begangen. Am 24. März 1882 hatte Robert Koch die Entdeckung des Tuberkulose-Bakteriums in einem Vortrag vor der Berliner Physiologischen Gesellschaft bekannt gegeben.
Schriften[Bearbeiten | Quelltext bearbeiten]
- Christoph Gradmann (Hrsg.): Robert Koch. Zentrale Texte. Springer Spektrum, 2018.
- Julius Schwalbe, Georg Gaffky, Eduard Pfuhl (Hrsg.): Robert Koch. Gesammelte Werke. 3 Bände. Leipzig 1912:
Literatur[Bearbeiten | Quelltext bearbeiten]
- Ernst Bäumler: Die Mikrobenjäger von Berlin und andere Kapitel über Robert Koch. In: Die großen Medikamente. Forscher und ihre Entdeckungen schenken uns Leben. Gustav Lübbe, Bergisch Gladbach 1992, ISBN 3-7857-0629-4, S. 40–98.
- Richard Bochalli: Robert Koch – Der Schöpfer der modernen Bakteriologie. Wissenschaftliche Verlagsgesellschaft, Stuttgart 1954.
- Thomas D. Brock: Robert Koch. A Life in Medicine and Bacteriology. Science Tech, Madison (Wisconsin) 1988.
- Claude E. Dolman: Koch, Heinrich Hermann Robert. In: Charles Coulston Gillispie (Hrsg.): Dictionary of Scientific Biography. Band 7: Iamblichus – Karl Landsteiner. Charles Scribner’s Sons, New York 1973, S. 420–435.
- Barbara Elkeles: Robert Koch (1843–1910). In: Dietrich von Engelhardt, Fritz Hartmann: Klassiker der Medizin. Band II: Von Phlippe Pinel bis Viktor von Weizsäcker. München 1991, S. 247–271.
- Wolfgang Genschorek: Robert Koch : Leben, Werk, Zeit. Unter Mitw. von Gertraude Genschorek. 2., durchges. Auflage. Hirzel Verlag, Leipzig 1976.
- Werner E. Gerabek: Robert Koch. In: Horst Kant u. a.: Harenberg Lexikon der Nobelpreisträger. Alle Preisträger seit 1901. Ihre Leistungen, ihr Leben, ihre Wirkung. Hrsg. vom Harenberg Lexikon Verlag. Harenberg, Dortmund 1998, S. 42 f.
- Christoph Gradmann: Krankheit im Labor. Robert Koch und die medizinische Bakteriologie. Wallstein, Göttingen 2005, ISBN 3-89244-922-8.
- Johannes W. Grüntzig, Heinz Mehlhorn: Expeditionen ins Reich der Seuchen. Medizinische Himmelsfahrtskommandos der deutschen Kaiser- und Kolonialzeit. Spektrum Akademischer Verlag, Heidelberg 2005, ISBN 3-8274-1622-1.
- Johannes W. Grüntzig, Heinz Mehlhorn: Robert Koch. Seuchenjäger und Nobelpreisträger. Spektrum Akademischer Verlag, Heidelberg 2010, ISBN 978-3-8274-2710-6.
- Bruno Heymann: Robert Koch. 1. Teil 1843–1882, Leipzig 1932; Teil 2: 1882–1908. Fragmente. Hrsg. Georg Henneberg u. a., Berlin 1997.
- Friedrich Hofmann: Tödliche Welten – Die unglaubliche Geschichte von drei Medizinern, die Millionen Menschen das Leben retteten. Herder, Freiburg im Breisgau 2010, ISBN 978-3-451-06202-5.
- Gundolf Keil: Robert Koch (1843–1910). Ein Essai. In: Medizinhistorische Mitteilungen. Zeitschrift für Wissenschaftsgeschichte und Fachprosaforschung. Band 36/37, 2017/2018 (2021), S. 73–109.
- Werner Köhler: Koch, Heinrich Hermann Robert. In: Werner E. Gerabek, Bernhard D. Haage, Gundolf Keil, Wolfgang Wegner (Hrsg.): Enzyklopädie Medizingeschichte. De Gruyter, Berlin/ New York 2005, ISBN 3-11-015714-4, S. 767 f.
- Fritz Krafft (Hrsg.): Vorstoß ins Unerkannte. Lexikon großer Naturwissenschaftler. 3. Auflage. Weinheim/ New York/ Toronto/ Singapur 1999, S. 246 f. (Robert Koch).
- Paul de Kruif: Robert Koch. Der Bekämpfer des Todes. In: Paul de Kruif: Mikrobenjäger (Originalausgabe: Microbe Hunters. Harcourt, Brace & Co., New York 1926). Orell Füssli Verlag, Zürich/Leipzig 1927; 8. Auflage ebenda 1940, S. 102–137.
- Werner Friedrich Kümmel: Koch, Robert. In: Neue Deutsche Biographie (NDB). Band 12, Duncker & Humblot, Berlin 1980, ISBN 3-428-00193-1, S. 251–255 (Digitalisat).
- Bernhard Möllers: Robert Koch. Persönlichkeit und Lebenswerk 1843–1910. Schmorl & von Seefeld Nachf., Hannover 1950.
- Robert Koch-Institut Geschichte im Überblick. Texte: Ragnhild Münch, Abbildungen: Nachlass Robert Koch und Bildarchiv RKI, Layout Günter Bredow, Druck: Hausdruckerei des RKI, Berlin 2000.
- Ragnhild Münch: Robert Koch und sein Nachlass in Berlin. De Gruyter, Berlin 2003, ISBN 3-11-017691-2.
- Erich Friedrich Podach: Robert Koch. Volk und Wissen, Berlin/Leipzig 1947.
- Barbara Rusch: Robert Koch. Vom Landarzt zum Pionier der modernen Medizin. Bucher, München 2010, ISBN 978-3-7658-1823-3.
- Thomas Schlich: Ein Symbol medizinischer Fortschrittshoffnung: Robert Koch entdeckt den Erreger der Tuberkulose. In: Heinz Schott (Hrsg.): Meilensteine der Medizin. Harenberg, Dortmund 1996, ISBN 3-611-00536-3, S. 368–374, 620 f., 660.
- Johannes Steudel: Robert Koch. In: Rudolf Creutz, Johannes Steudel (Hrsg.): Einführung in die Geschichte der Medizin in Einzeldarstellungen. Iserlohn 1948, S. 303–319.
- Manfred Vasold: Robert Koch, der Entdecker von Krankheitserregern. Spektrum der Wissenschaften Verlagsgesellschaft, Heidelberg 2002, ISBN 3-936278-21-0.
Weblinks[Bearbeiten | Quelltext bearbeiten]
- Literatur von und über Robert Koch im Katalog der Deutschen Nationalbibliothek
- Zeitungsartikel über Robert Koch in den Historischen Pressearchiven der ZBW
- Die gesammelten Werke von Robert Koch, digitalisiert vom Robert Koch-Institut
- Susanne Eckelmann: Robert Koch. Tabellarischer Lebenslauf im LeMO (DHM und HdG) (nicht ganz zuverlässig)
- Informationen der Nobelstiftung zur Preisverleihung 1905 an Robert Koch (englisch)
- Mikroskop aus Robert Kochs Labor in Wollstein (1877) sowie Mikroskopobjektive jener Bauart, mit der Robert Koch der Durchbruch in der fotografischen Wiedergabe von pathogenen Mikroorganismen gelang (1877–1878)
- Golf Dornseif, Professor Robert Koch und die koloniale Malariaforschung (PDF; 1,6 MB)
- Robert Koch - Ein Leben im Reich der Mikroben bei ndr.de vom 4. Dezember 2023
Einzelnachweise[Bearbeiten | Quelltext bearbeiten]
- ↑ Vgl. etwa hrv.ishtarmedicacom.
- ↑ Vgl. auch www.greelane.com.
- ↑ Gundolf Keil: Robert Koch (1843–1910). Ein Essai. In: Medizinhistorische Mitteilungen. Zeitschrift für Wissenschaftsgeschichte und Fachprosaforschung. Band 36/37, 2017/2018 (2021), S. 73–109, hier: S. 73.
- ↑ Barbara Rusch: Robert Koch. Vom Landarzt zum Pionier der modernen Medizin. München 2010, S. 19 und 20.
- ↑ heureka-stories.
- ↑ Gundolf Keil: Robert Koch (1843–1910). Ein Essai. 2017/2018, S. 73.
- ↑ a b c d e Werner Friedrich Kümmel: Koch, Robert. In: Neue Deutsche Biographie [Online-Version]. 1979, S. 251–255, abgerufen am 29. Mai 2020 (Archivierte Version im Internet Archive).
- ↑ Wilhelm Roloff: Robert Koch als märkischer Landarzt. In: Ärzteblatt für Berlin, Mark Brandenburg und Pommern. Nr. 33–34/1939, S. 631–633.
- ↑ Märkische Allgemeine vom 21. Oktober 2022
- ↑ grundschule-niemegk.de
- ↑ deutsche-apotheker-zeitung.de
- ↑ Gundolf Keil: Robert Koch (1843–1910). Ein Essai. 2017/2018, S. 73–74.
- ↑ Vgl. Gundolf Keil: Robert Koch (1843–1910). Ein Essai. 2017/2018, S. 73–75 und 95 f.
- ↑ Gundolf Keil: Robert Koch (1843–1910). Ein Essai. 2017/2018, S. 75 und 86.
- ↑ Gundolf Keil: Robert Koch (1843–1910). Ein Essai. 2017/2018, S. 74 f., 88–90, 92 und 94.
- ↑ Ragnhild Münch: Robert Koch und sein Nachlaß in Berlin. Walter de Gruyter, 2012, S. 98.
- ↑ Lebenslauf Robert Kochs auf der Website des Robert-Koch-Instituts (RKI); abgerufen am 31. Oktober 2021.
- ↑ www.aerzteblatt.de.
- ↑ Gundolf Keil: Robert Koch (1843–1910). Ein Essai. 2017/2018, S. 90 und 92.
- ↑ Mein Weg mit Robert Koch. Herausgegeben von Heiner Barz, Wallstein, Göttingen 2023, ISBN 978-3-8353-5328-2.
- ↑ Helmut Radday, ... und geben unsere Auswanderung bekannt: ein Beitrag zur Sozialgeschichte des Oberharzes im 19. Jahrhundert am Beispiel des Familienverbandes Koch, Schriftenreihe des Oberharzer Geschichts- und Museumsvereins e. V., Clausthal-Zellerfeld, 2000, ISBN 978-3-9806619-3-5, S. 6
- ↑ Gundolf Keil: Robert Koch (1843–1910). Ein Essai. 2017/2018, S. 74 f.
- ↑ Gundolf Keil: Robert Koch (1843–1910). Ein Essai. 2017/2018, S. 92.
- ↑ Vgl. auch Eckart Roloff: Held im Zwielicht. Der berühmte Mediziner, vor 100 Jahren mit dem Nobelpreis geehrt, hat große Verdienste. Weniger bekannt sind seine verhängnisvollen Irrtümer und Fehler. In: Rheinischer Merkur, 8. Dezember 2005, S. 35.
- ↑ Jürgen Zimmerer: Robert Koch: Der berühmte Forscher und die Menschenexperimente in Afrika. Der Spiegel, abgerufen am 3. Juni 2020.
- ↑ Unter Wissenschaftliche Nachrichten (mittlere Spalte unten: Professor Robert Koch in Deutsch-Ostafrika), Berliner Tageblatt, 28. September 1905.
- ↑ deutschlandfunk.de: Menschenexperimente - Robert Koch und die Verbrechen von Ärzten in Afrika. Abgerufen am 10. Januar 2024.
- ↑ Jürgen Zimmerer: Robert Koch: Der berühmte Forscher und die Menschenexperimente in Afrika. In: Der Spiegel. 27. Mai 2020, ISSN 2195-1349 (spiegel.de [abgerufen am 10. Januar 2024]).
- ↑ „Koch nutzte den Spielraum, den die Kolonialherrschaft eröffnete“– Prof. Dr. Jürgen Zimmerer im Welt-Interview über Robert Kochs medizinische Versuche in Ostafrika – Hamburgs (post-)koloniales Erbe. Abgerufen am 10. Januar 2024 (deutsch).
- ↑ Die grausamen Menschenversuche des Dr. Robert Koch. Abgerufen am 10. Januar 2024 (österreichisches Deutsch).
- ↑ Robert Koch und seine furchtbaren Menschenversuche. Abgerufen am 10. Januar 2024 (deutsch).
- ↑ Gundolf Keil: Robert Koch (1843–1910). Ein Essai. 2017/2018, S. 74 f. und 106.
- ↑ Gundolf Keil: Robert Koch (1843–1910). Ein Essai. 2017/2018, S. 75.
- ↑ Robert Koch. In: Neue Freie Presse. Wien 31. Mai 1910, S. 10 (ANNO – AustriaN Newspapers Online [abgerufen am 27. Mai 2020]).
- ↑ Ein Robert-Koch-Mausoleum. In: Neues Wiener Journal. Wien 11. Dezember 1910, S. 13 (ANNO – AustriaN Newspapers Online [abgerufen am 27. Mai 2020]).
- ↑ Die Asche Robert Kochs. In: Neues Wiener Journal. Wien 11. Juni 1910, S. 5 (ANNO – AustriaN Newspapers Online [abgerufen am 27. Mai 2020]).
- ↑ RKI: Das Mausoleum für Robert Koch.
- ↑ Gundolf Keil: Robert Koch (1843–1910). Ein Essai. 2017/2018, S. 80.
- ↑ Gundolf Keil: Robert Koch (1843–1910). Ein Essai. 2017/2018, S. 96.
- ↑ Vgl. Richard Bochalli: Robert Koch – Der Schöpfer der modernen Bakteriologie. Wissenschaftliche Verlagsgesesellschaft, Stuttgart 1954.
- ↑ Paul Diepgen, Heinz Goerke: Aschoff: Kurze Übersichtstabelle zur Geschichte der Medizin. 7., neubearbeitete Auflage. Springer, Berlin/Göttingen/Heidelberg 1960, S. 42.
- ↑ Christoph Gradmann: Laboratory Disease, Robert Koch's Medical Bacteriology. The Johns Hopkins University Press, Baltimore 2009, ISBN 978-0-8018-9313-1, S. 63–65.
- ↑ Robert Koch: Untersuchung über die Aetiologie der Wundinfektionskrankheiten. Vogel, Leipzig 1878 (40 Seiten). Digitalisat und Volltext im Deutschen Textarchiv
- ↑ Vgl. auch Robert Koch: Untersuchungen über die infectiösen Wundkrankheiten. In: Deutsche Medizinische Wochenschrift. 1878 (3 Seiten).
- ↑ Gundolf Keil: Robert Koch (1843–1910). Ein Essai. 2017/2018, S. 80.
- ↑ Paul Diepgen, Heinz Goerke: Aschoff: Kurze Übersichtstabelle zur Geschichte der Medizin. 7., neubearbeitete Auflage. Springer, Berlin/Göttingen/Heidelberg 1960, S. 42.
- ↑ Sylvelyn Hähner-Rombach: Künstlerlos und Armenschicksal. Von den unterschiedlichen Wahrnehmungen der Tuberkulose. In: Das große Sterben. Seuchen machen Geschichte. Jovis, Berlin 1999, S. 278–307, hier S. 291.
- ↑ Axel C. Hüntelmann: Paul Ehrlich: Leben, Forschung, Ökonomien, Netzwerke. Wallstein, Göttingen 2011, ISBN 978-3-8353-0867-1, S. 150.
- ↑ Christoph Gradmann: Laboratory Disease. Robert Koch's Medical Bacteriology. S. 77.
- ↑ Christoph Gradmann: Laboratory Disease. Robert Koch's Medical Bacteriology. S. 77.
- ↑ Robert Koch: Die Aetiologie der Tuberculose. In: Berliner Klinische Wochenschrift. Band 19, Nr. 15, 1882, S. 221–230.
- ↑ Gundolf Keil: Robert Koch (1843–1910). Ein Essai. 2017/2018, S. 80 f.
- ↑ Manfred Vasold: Robert Koch, der Entdecker von Krankheitserregern. Spektrum der Wissenschaften Verlagsgesellschaft, Heidelberg 2002, ISBN 3-936278-21-0, S. 75.
- ↑ Gundolf Keil: Robert Koch (1843–1910). Ein Essai. 2017/2018, S. 75.
- ↑ Gundolf Keil: Robert Koch (1843–1910). Ein Essai. 2017/2018, 75 f. und 91.
- ↑ Alfred Grotjahn: Erlebtes und Erstrebtes, Erinnerungen eines sozialistischen Arztes. Herbig, Berlin 1932, S. 51.
- ↑ Vasold: Robert Koch …, S. 80.
- ↑ Gundolf Keil: Robert Koch (1843–1910). Ein Essai. 2017/2018, 89 f.
- ↑ Gradmann: Laboratory Disease …, S. 106.
- ↑ Gradmann: Laboratory Disease …, S. 101.
- ↑ zitiert nach Vasold: Robert Koch …, S. 81.
- ↑ Gradmann: Laboratory Disease …, S. 133 f.
- ↑ Gradmann: Laboratory Disease …, S. 136.
- ↑ Gundolf Keil: Robert Koch (1843–1910). Ein Essai. 2017/2018, S. 89–92.
- ↑ Eckart Klaus Roloff: Held im Zwielicht. Robert Koch – der berühmte Mediziner, vor 100 Jahren mit dem Nobelpreis geehrt, hat große Verdienste. Weniger bekannt sind seine verhängnisvollen Fehler und Irrtümer. In: Rheinischer Merkur. (Bonn), Nr. 49 vom 8. Dezember 2005, S. 35.
- ↑ Gundolf Keil: Robert Koch (1843–1910). Ein Essai. 2017/2018, S. 90–93.
- ↑ Gradmann: Laboratory Disease …, S. 100 f.
- ↑ Gundolf Keil: Robert Koch (1843–1910). Ein Essai. 2017/2018, S. 89–94.
- ↑ Christoph Gradmann: Locating Therapeutic Vaccines in Nineteenth-Century History. In: Science in Context. Band 21, Nr. 2, 2008, S. 145–160, hier: S. 155.
- ↑ Ernst Bäumler: Farben, Formeln, Forscher. Hoechst und die Geschichte der industriellen Chemie in Deutschland. Piper, München/Zürich 1989, S. 67.
- ↑ Gundolf Keil: Robert Koch (1843–1910). Ein Essai. 2017/2018, S. 75.
- ↑ Courmont, zitiert in M. Roussel: Éloge du professeur Arloing. In: Bull. Acad. vét. Fr.:. LXXXV, 1932, S. 429–448.
- ↑ Gundolf Keil: Robert Koch (1843–1910). Ein Essai. 2017/2018, S. 75 f.
- ↑ Gradmann: Laboratory Disease …, S. 111 f.
- ↑ Gundolf Keil: Robert Koch (1843–1910). Ein Essai. 2017/2018, S. 96.
- ↑ Robert Koch: Über bakteriologische Forschung. In: Verhandlungen des X. Internationalen Medizinischen Kongresses, Berlin 1890. (Band I). Verlag von August Hirschwald, Berlin 1891, S. 650–660 (online auf der Internetseite des Robert Koch-Instituts, OCLC 248916042).
- ↑ Gradmann: Laboratory Disease …, S. 184 f.
- ↑ Gradmann: Laboratory Disease …, S. 191.
- ↑ Gradmann: Laboratory Disease …, S. 37–39.
- ↑ a b Real Academia de la Historia (Hrsg.): Joaquín Balcells y Pasqual, 2018, Archiv-Link (spanisch)
- ↑ Col·legi Oficial de Metges de Barcelona (Hrsg.): Joaquim Balcells i Pascual, 2015, Archiv-Link (katalanisch)
- ↑ da Costa Simões, António Augusto / de Macedo Pinto, José Ferreira: Relatório da Direcção do Hospital de Cholericos de N.S. da Conceição em Coimbra, 1856, Coimbra: Imprensa da Universidade (portugiesisch)
- ↑ Ronald D. Gerste: Die Heilung der Welt. Das Goldene Zeitalter der Medizin 1840-1914. Klett-Cotta, Stuttgart 2021. S. 129–150.
- ↑ Die Darstellung zur Cholera-Epidemie in Hamburg folgt Michael Dorrmann: „Das asiatische Ungeheuer“, Die Cholera im 19. Jahrhundert. In: Das große Sterben. Seuchen machen Geschichte. Jovis, Berlin 1999, S. 204–251, hier S. 237–246.
- ↑ F. J. Krause: Ein Mann räumt auf. Robert Koch und die Cholera in Hamburg. In: Senioren Magazin Hamburg, Juni 2020, S. 12–14.
- ↑ Vasold: Robert Koch …, S. 64.
- ↑ A. Schiff: Über das Vorkommen von Typhusbazillen in der Galle von Typhuskranken und „Typhusbazillenträgern“. In: Wiener Medizinische Wochenschrift. Nr. 36. Moritz Perles, Wien 2. September 1905, Sp. 1763 f. (ANNO – AustriaN Newspapers Online [abgerufen am 27. Mai 2020]).
- ↑ Die Darstellung zu Neuguinea folgt Wolfgang U. Eckart: Medizin und Kolonialimperialismus, Deutschland 1884–1945. Ferdinand Schöningh, Paderborn 1997, ISBN 3-506-72181-X, S. 402–409.
- ↑ Hugo Kronecker: Hygienische Topographie. In: A. Pfeiffer (Hrsg.): 21. Jahresbericht über die Fortschritte und Leistungen auf dem Gebiete der Hygiene. Jahrgang 1903. Verlag Friedrich Vieweg und Sohn, Braunschweig 1905, S. 68.
- ↑ Karl Wurm, A. M. Walter: Infektionskrankheiten. In: Ludwig Heilmeyer (Hrsg.): Lehrbuch der Inneren Medizin. Springer-Verlag, Berlin/Göttingen/Heidelberg 1955; 2. Auflage ebenda 1961, S. 9–223, hier: S. 172.
- ↑ Vasold: Robert Koch …, S. 98–99.
- ↑ Die Darstellung zur Typhus-Kampagne folgt Silvia Berger: Bakterien in Krieg und Frieden. Eine Geschichte der medizinischen Bakteriologie in Deutschland 1890–1933. Wallstein, Göttingen 2009, ISBN 978-3-8353-0556-4, S. 143–170.
- ↑ Gundolf Keil: Robert Koch (1843–1910). Ein Essai. 2017/2018, S. 81.
- ↑ Gundolf Keil: Robert Koch (1843–1910). Ein Essai. 2017/2018, S. 82.
- ↑ Medizinische Forschung mit Minderjährigen → Rechtliche Aspekte, auf drze.de
- ↑ Eckart Klaus Roloff: Held im Zwielicht. Robert Koch – der berühmte Mediziner, vor 100 Jahren mit dem Nobelpreis geehrt, hat große Verdienste. Weniger bekannt sind seine verhängnisvollen Fehler und Irrtümer. In: Rheinischer Merkur. (Bonn), Nr. 49 vom 8. Dezember 2005, S. 35.
- ↑ Die Darstellung in diesem Abschnitt folgt Eckart: Medizin und Kolonialimperialismus …, S. 340–349.
- ↑ Hiroyuki Isobe: Medizin und Kolonialgesellschaft. Die Bekämpfung der Schlafkrankheit in den deutschen „Schutzgebieten“ vor dem Ersten Weltkrieg. Lit Verlag, Berlin 2009, S. 46–47.
- ↑ Wolfgang U. Eckart: Die Kolonie als Laboratorium. In: Birgit Griesecke, Marcus Krause, Nicolas Pethes, Katja Sabisch (Hrsg.): Kulturgeschichte des Menschenversuchs im 20. Jahrhundert. Suhrkamp, Frankfurt am Main 2009, S. 199–227, hier: S. 220: Eckart nennt arsenige Säure, das arsenhaltige Nucleogen der Firma H. Rosenberg (Berlin), Arsenferratin von G. F. Boehringer und Söhne (Mannheim); außerdem Trypanrot und Afridolblau aus der Farbenfabrik von Fr. Bayer (Elberfeld). Bei den zuletzt genannten Farbstoffen traten nach der Injektion so starke Schmerzen auf, dass Koch den Versuch nicht wiederholen konnte.
- ↑ Axel C. Hüntelmann: Paul Ehrlich: Leben, Forschung, Ökonomien, Netzwerke. Wallstein, Göttingen 2011, ISBN 978-3-8353-0867-1, S. 167–168.
- ↑ Wolfgang U. Eckart: Illustrierte Geschichte der Medizin. Springer, 2010, ISBN 978-3-642-12609-3 (Seite 308 in der Google-Buchsuche).
- ↑ Jürgen Zimmerer, Der Spiegel: Robert Koch: Der berühmte Forscher und die Menschenexperimente in Afrika – DER SPIEGEL – Geschichte. Abgerufen am 3. Juni 2020.
- ↑ Vgl. Annick Perrot, Maxime Schwartz: Robert Koch und Louis Pasteur – Duell zweier Giganten. Theiss, Darmstadt 2015.
- ↑ Agnes Ullmann: Pasteur-Koch: Distinctive Ways of Thinking about Infectious Diseases. ( vom 10. Mai 2016 im Internet Archive) In: asm.org.
- ↑ Die Angaben in diesem Abschnitt sind zusammengestellt aus Wolfgang U. Eckart, Christoph Gradmann: Ärztelexikon: Von der Antike bis zum 20. Jahrhundert. C. H. Beck, München, 1995, ISBN 3-406-37485-9.
- ↑ Vgl. auch Eva Anne Jacobi: Das Schlafkrankheitsmedikament Germanin als Propagandainstrument: Rezeption in Literatur und Film zur Zeit des Nationalsozialismus. In: Würzburger medizinhistorische Mitteilungen. Band 29, 2010, S. 43–72.
- ↑ Carl Spengler: Peter Bollier. In: Historisches Lexikon der Schweiz. 14. Februar 2012, abgerufen am 29. März 2017.
- ↑ Deutscher Reichsanzeiger und Preußischer Staatsanzeiger. 12. Juli 1880, S. Nr. 161, abgerufen am 8. April 2024.
- ↑ Deutscher Reichsanzeiger und Preußischer Staatsanzeiger. 16. April 1880, S. Nr. 90, abgerufen am 8. April 2024.
- ↑ Deutscher Reichsanzeiger und Preußischer Staatsanzeiger. 23. April 1884, S. Nr. 96, abgerufen am 8. April 2024.
- ↑ Königlich preussische Ordensliste: 1886, Nachtr. 5 - 8. 1894, S. 7 (google.com [abgerufen am 8. April 2024]).
- ↑ www.med.uni-wuerzburg.de.
- ↑ Deutscher Reichsanzeiger und Preußischer Staatsanzeiger. 27. Juli 1891, abgerufen am 8. April 2024.
- ↑ Académicien décédé: Heinrich Hermann Robert Koch. Académie royale des Sciences, des Lettres et des Beaux-Arts de Belgique, abgerufen am 6. Oktober 2023 (französisch).
- ↑ Gundolf Keil: Robert Koch (1843–1910). Ein Essai. 2017/2018, S. 88 f.
- ↑ Deutscher Reichsanzeiger und Preußischer Staatsanzeiger. 14. Mai 1910, S. Nr. 112, abgerufen am 8. April 2023.
- ↑ Geschichte von Mausoleum und Museum auf der Internetseite des Robert Koch-Instituts
- ↑ ICE nach Robert Koch benannt, Goslarsche Zeitung vom 19. Juli 2001.
- ↑ Robert Koch beim IAU Minor Planet Center (englisch)
- ↑ Robert Koch im Gazetteer of Planetary Nomenclature der IAU (WGPSN) / USGS
- ↑ Mitteilungen des Vereins für Geschichte Berlins, Band 25 (1908), S. 67; Abbildung: Robert-Koch-Medaille von Max v. Kawaczynski
- ↑ Koch, Robert (1843–1910), S. 1, auf catawiki.nl
- ↑ Koch, Robert (1843–1910), S. 2, auf catawiki.nl
- ↑ Hellmuth Unger: Robert Koch. Roman eines großen Lebens. Verlag der Deutschen Ärzteschaft, Berlin 1936.
- ↑ Niels Martens: Robert Koch – Bekämpfer des Todes. In: uni-kiel.de
- ↑ Heidrun Riehl-Halen: Der deutschsprachige Tuberkulosefilm in der medizinischen Aus- und Weiterbildung sowie in der Volksaufklärung (1913–1973). Dissertation am Institut für Geschichte der Medizin (heute: Geschichte und Ethik der Medizin), Ruprecht-Karls-Universität Heidelberg, Betreuer Wolfgang U. Eckart. 1998. Zum Film „Robert Koch, der Bekämpfer des Todes“ S. 87–93. Videokassette
- ↑ Koch und Pasteur - Duell im Reich der Mikroben
- ↑ Vgl. Annick Perrot, Maxime Schwartz: Robert Koch und Louis Pasteur – Duell zweier Giganten. Theiss, Darmstadt 2015.
- ↑ a b Klaus Taschwer: Die grausamen Menschenversuche des Dr. Robert Koch Der Standard, 14. April 2021.
- ↑ Jürgen Zimmerer: Der berühmte Forscher und die Menschenexperimente Der Spiegel, 27. Mai 2020.
| Personendaten | |
|---|---|
| NAME | Koch, Robert |
| ALTERNATIVNAMEN | Koch, Heinrich Hermann Robert (vollständiger Name) |
| KURZBESCHREIBUNG | deutscher Mediziner und Mikrobiologe |
| GEBURTSDATUM | 11. Dezember 1843 |
| GEBURTSORT | Clausthal |
| STERBEDATUM | 27. Mai 1910 |
| STERBEORT | Baden-Baden |
- Robert Koch
- Mikrobiologe
- Mediziner (19. Jahrhundert)
- Nobelpreisträger für Physiologie oder Medizin
- Hochschullehrer (Humboldt-Universität zu Berlin)
- Militärperson (Preußen)
- Stadtphysicus (Breslau)
- Träger des Großkreuzes des Roten Adlerordens
- Träger des Pour le Mérite (Friedensklasse)
- Mitglied der Preußischen Akademie der Wissenschaften
- Mitglied der Königlich Schwedischen Akademie der Wissenschaften
- Mitglied der American Academy of Arts and Sciences
- Korrespondierendes Mitglied der Russischen Akademie der Wissenschaften
- Mitglied der Académie des sciences
- Mitglied der Königlichen Akademie der Wissenschaften und Schönen Künste von Belgien
- Person (Charité)
- Ehrenmitglied des Physikalischen Vereins
- Träger des Bayerischen Maximiliansordens für Wissenschaft und Kunst
- Ehrenmitglied der Deutschen Gesellschaft für Chirurgie
- Mitglied der National Academy of Sciences
- Geheimer Medizinalrat
- Person als Namensgeber für einen Asteroiden
- Person als Namensgeber für einen Mondkrater
- Cholera
- Tuberkulose
- Milzbrand
- Ehrenbürger von Berlin
- Bestattet in einem Ehrengrab des Landes Berlin
- Ehrenbürger von Clausthal-Zellerfeld
- Deutscher
- Geboren 1843
- Gestorben 1910
- Mann
- Robert Koch-Institut















