Vagina des Menschen
Die Vagina (mittellateinisch vāgīna ‚Scheide‘,[1] griechisch κόλπος kólpos ‚Mutterschoß‘,[2] ursprünglich: ‚Bucht‘ (vom Meer); Plural Vaginen)[3] oder Scheide ist ein schlauchförmiges primäres Geschlechtsorgan weiblicher Säugetiere und damit auch der Frau. Sie verbindet den äußeren Muttermund mit dem Scheidenvorhof und schützt die tiefer im Körper liegenden inneren weiblichen Geschlechtsorgane. Bei Geschlechtsverkehr kann sie den Penis eines männlichen Partners aufnehmen („Vaginalverkehr“). Außerdem ist sie ein Teil des Geburtskanals. Normalerweise liegen die Vaginalwände flach aufeinander, wobei sie eine spaltförmige, dem Buchstaben „H“ ähnliche Form einnehmen.
Das äußere sichtbare Ende der Vagina der Frau gehört zur Vulva. Die Vulva hat zusammen mit der Klitoris (Klitoris-Eichel und den Klitoris-Schwellkörpern) eine wesentliche Bedeutung bei der sexuellen Erregung der Frau, meist stärker als über die Vagina (siehe „klitoraler und vaginaler Orgasmus“).
Oftmals wird in der Alltagssprache der Begriff Vagina fälschlicherweise verwendet, um die Vulva insgesamt zu bezeichnen.[4] Im weiteren Sinne werden auch bestimmte weibliche Geschlechtsorgane bei Nichtsäugern als Vagina bezeichnet, etwa bei Fadenwürmern oder Insekten.

1: Klitorisvorhaut, Präputium clitoridis
2: Klitoriseichel, Glans clitoridis
3: Harnröhrenmündung, Meatus urethrae externus;
4: Öffnung der Vagina, Ostium vaginae
5: äußere Schamlippen, Labiae majores
6: innere Schamlippen, Labiae minorae
7. Anus;
zwischen 5: und 7: liegt der Damm, Perineum mit der Raphe perinei
Makroskopische Anatomie bei der Frau



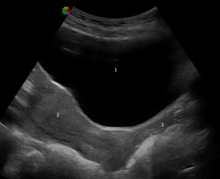
Die Vagina ist ein dehnbarer, muskulös-bindegewebiger Schlauch, der bei erwachsenen Frauen 8 bis 12 cm lang ist.[5] Dabei ist die hintere Scheidenwand (Pars posterior) durch die Lage der Gebärmutter etwas länger als die vordere Scheidenwand (Pars anterior).[6] Die Vagina liegt etwa in der Beckenachse und durchquert hier den Beckenboden.[7] Im ungedehnten Zustand ist sie durch das Parakolpium abgeflacht, die vordere und die hintere Wand berühren sich und umschließen das Lumen der Vagina, das einen H-förmigen Spalt bildet und dadurch eine Entfaltung ohne große Spannung ermöglicht.[8] An der vorderen und hinteren Scheidenwand befinden sich zudem Querfalten, die als Scheidenrunzeln Rugae vaginales bezeichnet werden und eine vordere und eine hintere Runzelsäule bilden (Columnae rugarum anterior et posterior). Diese verstärken beim Geschlechtsverkehr die Reizwirkung und stellen zugleich eine Dehnungsreserve für die Geburt dar.[9]
Die Vagina mündet mit der Scheidenöffnung (Ostium vaginae oder Introitus vaginae) in den Scheidenvorhof (Vestibulum vaginae) der Vulva. Bei manchen Frauen ist hier eine Hautfalte vorhanden, die verschiedentlich auch als Jungfernhäutchen (Hymen), bezeichnet wird. Ist die Scheidenöffnung normal ausgeprägt, kann das Menstruationsblut abfließen.
Gebärmutterseitig ragt die Portio vaginalis uteri des Gebärmutterhalses (Cervix uteri) in die Vagina vor. Diese wird von der Vagina so umfasst, dass sie zwischen dem tiefen, hinteren (dorsalen), sowie dem kleineren seitlichen und dem vorderen (ventralen) flachen Scheidengewölbe (Fornix vaginae) liegt.[7] Das hintere Scheidengewölbe reicht bis an den Douglas-Raum (Excavatio rectouterina) heran,[7] einer taschenförmige Aussackung des Bauchfells (Peritoneum) und damit der tiefste Teil des Bauchraums zwischen Mastdarm und Gebärmutter. Die Hinterwand (Dorsalwand) der Vagina ist durch Bindegewebe (Septum rectovaginale) mit dem Mastdarm und die Vorderwand über das Septum vesicovaginale und das Septum urethrovaginale mit der Harnblase und der Harnröhre verbunden.[7]
Der Gebärmutterhals ist um etwa 90° nach vorn abgeknickt und folgt damit nicht der durch die Vagina vorgegebenen Richtung.
Muskulatur, Blutversorgung und Nerven
Neben der glatten Muskulatur in der Scheidenwand wird die Scheide von quergestreiften Muskeln umgeben, die gitterartig angeordnet sind. Der Musculus pubococcygeus, ein Anteil des Musculus levator ani, ist ein Muskel des Beckenbodens. Die Muskeln beider Seiten (Levatorschenkel) umfassen die Scheide wie eine Schlinge und ermöglichen eine willkürliche Verengung der Scheide.
Die Blutversorgung der Vagina erfolgt über die Arteria vaginalis aus der Arteria iliaca interna, die unterhalb der Arteria uterina entspringt. Hinzu kommen Versorgungsäste der Arteria vesicalis inferior und der Arteria pudenda interna. Das die Vagina umgebenden Venengeflecht (Plexus venosus vaginalis) wird über die Vena uterina abgeleitet.[8] Die Lymphe des oberen Teils der Vagina fließt über die Nodi lymphatici iliaci interni in die Lendenlymphknoten (Nodi lymphatici lumbales), vom unteren Teil in die Leistenlymphknoten (Nodi lymphatici inguinales superficiales).[6] Die Nervenversorgung der Vagina erfolgt durch den Plexus uterovaginalis.[6][10]
Mikroskopische Anatomie bei der Frau


Die Scheidenwand ist mit einer Wandstärke von etwa drei Millimetern sehr dünn.[5] Die Vaginalschleimhaut, Tunica mucosa vaginae trägt ein mehrschichtiges, unverhorntes Plattenepithel (Vaginalepithel), das nur eine minimale Präkeratinbildung zeigt. Sie ist glykogenreich und drüsenlos (kutane Schleimhaut). Das Epithel liegt auf einer Lamina propria, die reich an elastischen Fasern und weitlumigen Venen ist.[9] Das Epithel unterliegt im Verlauf des Sexualzyklus ständigen Umbauprozessen, die durch Östrogene und Progesteron gesteuert werden.[8] Im Querschnitt zeigt die Vagina folgenden Wandaufbau:
- Schleimhaut, Tunica mucosa vaginae: Bestimmt die Oberflächenbeschaffenheit und sorgt für ein saures Milieu (pH um 4), durch die abgestorbenen Zellen des Vaginalepithels, die aufgrund des sehr hohen Glykogenanteils ein gutes Substrat für Milchsäurebakterien (Döderlein-Bakterien) darstellen und zur Ausbildung der speziellen Scheidenflora Mikrobiom führen, was der Ansiedlung von Bakterien entgegenwirkt. Zur Tunica mucosa vaginae werden das eigentliche Vaginalepithel und die darunterliegende Lamina propria gezählt. Das Epithel der Vagina ist ein mehrschichtiges, unverhorntes Plattenepithel, das sich weiter in vier Schichten differenziert:
- Basalzellschicht, Stratum basale
- Parabasalschicht, Stratum parabasale
- Intermediärschicht, Stratum intermedium
- Superfizialschicht, Stratum superficiale
Sie sitzen der Lamina propria auf und besteht aus lockerem Bindegewebe, das reich an elastischen Fasern und Lymphozyten ist. In der Lamina propria finden sich Kapillaren und Lymphgefäße, aus denen bei sexueller Erregung ein Transsudat durch das Epithel in die Scheide abgepreßt wird, sowie den Plexus venosus vaginalis. Die nervale Innervation der Vagina oder Sensibilität ist nur gering. So finden sich nur wenige freie Nervenendigungen, sensorische Fasern fehlen gänzlich.
- Muskelschicht, Tunica muscularis vaginae: Nach innen kann man eine Ringmuskulatur, nach außen eine Längsmuskulatur erkennen. Durch sie kann sich die Vagina bei Erweiterung wieder ringförmig und längs zusammenziehen. Bei diesen Muskeln handelt es sich um glatte Muskulatur, eingebettet in ein bindegewebiges Gerüst. Die maschen- oder gitterartige Anordnung der glatten Muskelfaserzüge hat einen zirkulären, an der Vorderwand auch längsgerichteten Verlauf. Diese Muskulatur setzt sich in der Muskulatur an der Zervix und des Dammes fort. Das vorhandene Bindegewebe ist scherengitterartig angeordnet und besteht aus kollagenen aber auch zahlreichen elastischen Fasern. Durch diesen Aufbau ist biomechanisch eine ausgedehnte Dehnung der Vagina möglich.
- Bindegewebsschicht, Tunica adventita vaginae: Sie enthält viele elastische Fasern und ist mit den Bindegewebshüllen von Beckenboden, Harnröhre und Harnblase verbunden. Es wird auch als „Parakolpium“ bezeichnet. Die dichte Hüllstruktur aus Bindegewebe verbindet die Vagina mit ihrer Umgebung besonders mit der Urethra. Sie enthält zahlreiche elastische Fasern und grenzt kopfwärts (kranial) an das Parametrium.
Vergleichende Anatomie
Obwohl der Begriff Vagina vor allem bei den Säugetieren verwendet wird, findet er auch Anwendung bei der Beschreibung analoger Organe anderer Tiergruppen. So findet man beispielsweise auch bei den Insekten eine Vagina. Diese befindet sich am achten Hinterleibssegment und stellt eine unpaare, mit Chitin ausgekleidete Struktur dar, die den Aedeagus (das Analogon des Penis bei den Insekten) des Männchens bei der Begattung aufnimmt.
Innerhalb der Wirbeltiere entwickelte sich die Vagina erst bei den Theria, also der systematischen Gruppe, die die Beuteltiere und die höheren Säugetiere umfasst. Bei den Reptilien und Vögeln ist entsprechend keine Vagina im engeren Sinne ausgebildet, in der Vogelanatomie wird jedoch der letzte Abschnitt des Legedarms, in dem das Eioberhäutchen gebildet wird, als Vagina bezeichnet.[11] Bei den eierlegenden Kloakentieren münden die beiden Gebärmütter in einen gemeinsamen Sinus urogenitalis, der sich in eine Kloake öffnet.[12] Bei den Beutelsäugern (Metatheria) ist die Vagina paarig (Vagina duplex), da der Endabschnitt des paarigen Müller-Gangs, aus dem beim Embryo die Vagina entsteht, bei ihnen nicht verschmilzt. Beide Äste enden in einen gemeinsamen Sinus urogenitalis und verschmelzen dort.
Für alle höheren Säugetiere ist eine ungeteilte und damit unpaare Vagina typisch, obwohl bei vielen Säugern eine zweiteilige Gebärmutter ausgebildet ist.[12] Diese kann, wie etwa beim Erdferkel, vollständig getrennt sein und über zwei getrennte Mündungen in die Vagina münden.[13] Da das Hymen bei den meisten Nichtprimaten nur als undeutliche Ringfalte ausgebildet ist, ist als hintere Grenze der Vagina und damit als Übergang zum Scheidenvorhof die Harnröhrenmündung definiert. Bei einigen Säugetieren, wie etwa den Schweinen, ist keine Portio und damit auch kein Scheidengewölbe ausgebildet. Gelegentlich finden sich beidseitig, kurz vor der hinteren Grenze der Vagina noch Rudimente des Wolff-Ganges, die als Gartner-Gänge (Ductus deferentes vestigiales) bezeichnet werden.[14]
Bei den Elefanten liegt die Vaginalöffnung noch vor den Hinterbeinen und muss zur Kopulation nach hinten gezogen werden.[15] Bei den Walen sind die Genitalien sehr weit in den Rücken verlagert und liegen nahe der Nieren, die Vagina öffnet sich hier in einer langgestreckten Falte.[16]
Physiologie
Vaginalmilieu
Das in der Vagina vorhandene Scheidensekret besteht aus dem in den Zervixdrüsen des Muttermundes gebildeten Zervixschleim und dem aus der Scheidenwand austretenden Transsudat. Hinzu kommen abgestorbene Zellen des Vaginalepithels, die aufgrund des sehr hohen Glykogenanteils ein gutes Substrat für Milchsäurebakterien (Döderlein-Bakterien) und einer speziellen Scheidenflora darstellen. Die Organismen wandeln das Glykogen in Milchsäure um, die in einer Konzentration von etwa 0,5 % vorhanden ist.[5]
Durch die Milchsäurebakterien ist das Vaginalsekret der Frau sauer (pH-Wert 4 bis 4,5) und dient dem Schutz des weiblichen Genitaltraktes vor aufsteigenden Infektionen.[5] Die Vagina dient auch als Abfluss für die Menstruationsblutungen aus der Gebärmutter. Bei jungen Mädchen vor der Pubertät erfolgt die Besiedelung dagegen vor allem durch Staphylokokken und Streptokokken, die nur einen geringen Schutz gegen Krankheitskeime bilden.[17]
Sexuelle Erregung und Geschlechtsverkehr
Die Vagina nimmt beim Vaginalverkehr den Penis und das von ihm ausgestoßene Sperma mit den darin enthaltenen Spermien auf. Während der sexuellen Erregung wird das Vaginalmilieu verändert. Durch die Lubrikation und die Produktion und Sekretion von dünnflüssigem Schleim in den Zervixdrüsen wird das Sekret pH-neutral.[5] Die in den Scheidenvorhof mündenden Bartholinschen Drüsen sondern zudem bei Erregung ein schleimhaltiges Sekret ab und befeuchten den Vorhof, wodurch das Eindringen des Penis in die Vagina erleichtert wird.[18] Nach der Ejakulation des Mannes werden die Spermien durch den Gebärmutterhals in die Gebärmutter und weiter in die Eileiter transportiert. So auch bei allen anderen Primaten, Wiederkäuern, Kaninchen und einigen Nagetieren. Hingegen kann der Penis beispielsweise bei Pferden, Hunden und Schweinen bis hinter die Zervix dringen und das Sperma direkt in den Uterus ejakulieren.[19]
Der vaginale Geschlechtsverkehr kann, wie auch andere Formen der sexuellen Betätigung, zum Orgasmus führen. Da die Vagina im Wesentlichen aus relativ nervenarmem Gewebe besteht, ist jedoch umstritten, ob der vaginale Orgasmus durch die Reizung in der Vagina oder eine durch die Bewegung ausgelöste Reizung der Klitoris ausgelöst wird. Die von Ernst Gräfenberg entdeckte Gräfenberg-Zone (auch G-Punkt), die etwa drei bis vier Zentimeter vom Vaginaleingang entfernt in der Vorderwand der Vagina liegt, wird in diesem Zusammenhang als besonders sensibel und sexuell erregbar betrachtet.[20] Sie ist den Paraurethraldrüsen benachbart, die bei einer entsprechenden Reizung Sexualsekrete freigeben (weibliche Ejakulation).[20] Bei einem vaginal ausgelösten Orgasmus sind andere sensorische Nervenleitungen einbezogen als bei einem Orgasmus, der wesentlich durch die Reizung der Klitoris entsteht. Beim vaginalen Orgasmus sind der Plexus hypogastricus und die Nervi pelvici hauptsächlich angesprochen, beim klitoralen Orgasmus der Nervus pudendus.[9]
Manche Frauen bevorzugen eine direkte Liebkosung des Klitoriskörpers, bei anderen ist die Empfindsamkeit am Vaginaleingang und den kleinen Venuslippen besonders stark ausgeprägt und einige Frauen bevorzugen ein tiefes Eindringen. Der Eingang der Vagina ist Teil der empfindsamen Klitoris und die Venengeflechte um Harnröhre und Vagina gehören ebenfalls zum aktiven, erogenen System der Frau.[21]
Entgegen früheren Annahmen sprechen aktuellere wissenschaftliche Untersuchungen dafür, dass 70-80 % der Frauen ausschließlich durch direkte Stimulation der Klitoris einen Orgasmus erreichen können.[22][23][24][25] Obwohl indirekte Stimulation der Klitoris dazu ebenfalls ausreichend sein kann,[24][26] ist vom empirischen Standpunkt davon auszugehen, dass die Mehrheit der Frauen durch bloße Penetration des Penis in die Vagina keinen Orgasmus erreichen kann. Hingegen ist die Vaginalöffnung oder der Scheideneingang, Introitus vaginae sehr reich mit Mechanorezeptoren innerviert.
Theorie zum Abstandes zwischen Klitoris und Harnröhrenmündung
Die Psychoanalytikerin Marie Bonaparte, auch unter dem Pseudonym A. E. Narjani bekannt, untersuchte in einer Studie aus dem Jahre 1924[27] bei insgesamt 43 Frauen die Distanz zwischen Klitoris und Öffnung der Harnrähre (Meatus urethrae), auch als „clitoral-urinary meatus distance“ (CUMD) bezeichnet, und befragte anschließend die Probandinnen zu ihren sexuellen Erlebnissen. Bezugspunkt ihrer Messungen war die Vereinigungsstelle der paarigen Frenula clitoridis zu dem im Introitus vaginae liegenden Meatus urethrae externus. Es zeigte sich für die Untersucherin bei ihren Auswertungen, dass es eine Korrelation zwischen dem CUMD und der Orgasmusfähigkeit gäbe. Anders formuliert, je näher die Klitoris zu Harnröhrenmündung lag, desto häufiger erlebten die betroffenen Frauen einen Orgasmus. Die Frauen, deren Klitoris näher an der Harnröhrenmündung läge, so die Hypothese, hätten häufiger einen Orgasmus als Frauen, bei denen dieser Abstand größer sei.[28]
Diese Untersuchungen wurden von Carney Landis (1897–1962) und seinen Mitarbeitern im Jahre 1940 wiederholt und erbrachten ähnliche Ergebnisse.[29] Nach neueren Untersuchungen werden diese Ergebnisse aber eher funktionell interpretiert. Demnach wäre es beim Vaginalverkehr wichtig, dass es zu einer cohabituellen Annäherung zwischen dem Introitus vaginae und der Klitoris käme.
Geburt
Bei der Geburt wird die Vagina zu einem Teil des Geburtskanals für das Kind. Es kommt durch die Wehen und die damit verbundene Öffnung des Muttermundes und des Geburtskanals (Eröffnungsphase der Geburt) vor allem zu einer Aufweichung der Vaginalmuskulatur, die die Dehnung beim späteren Geburtsvorgang (Austreibungsphase der Geburt) ermöglicht. Diese Dehnung betrifft zudem die Vorhofschwellkörper sowie das Gewebe der Schamlippen und des Damms, der unter der Belastung reißen kann (Dammriss) und bei der Geburt unter Umständen eingeschnitten wird (Dammschnitt).
Ontogenetische Entwicklung der Vagina
Die Vagina entwickelt sich gemeinsam mit der Gebärmutter und den Eileitern aus dem paarig angelegten Müller-Gang (Ductus paramesonephricus), der neben dem Urnierengang (Wolff-Gang, Ductus mesonephricus) embryonal in der Urogenitalleiste angelegt wird. Während bei den männlichen Embryonen die Entwicklung des Müller-Ganges durch das in den fetalen Hoden gebildete Anti-Müller-Hormon (AMH) unterdrückt wird und diese zurückgebildet werden, bildet er sich im weiblichen Embryo ohne dieses Hormon zu den inneren Genitalien um.
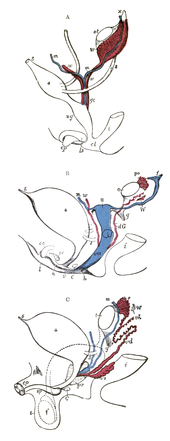
Dabei werden ab der 7. Entwicklungswoche aus dem Müller-Gang ohne hormonelle Hemmung die Eileiter (Tuba uterina), die Gebärmutter (Uterus) und die Vagina gebildet, während sich der Wolff-Gang zurückbildet.[30]
Während der obere, kraniale Anteil des Müller-Gangs vertikal verläuft und gemeinsam mit dem mittleren Teil die Eileiter bildet, werden aus dem unteren Bereich die Gebärmutter und die Vagina gebildet. Die ursprünglich paarigen Gänge legen sich zusammen und verschmelzen am Ende des dritten Entwicklungsmonats zu einem Gang, der sich unter dem Einfluss der Östrogene zur Gebärmutter, dem Gebärmutterhals und dem oberen Bereich der Vagina ausdifferenziert. Das untere Ende dieses Kanals bildet den Sinovaginalhöcker und endet an der Hinterwand des Sinus urogenitalis. Über eine Verdickung des Höckers und der Wand des Sinus urogenitalis bildet sich eine epitheliale Platte, die Vaginalplatte, die sich im 5. Entwicklungsmonat an ihrem oberen Ende ausstülpt und schließlich zum Ende der Embryonalentwicklung durchbricht und den Vaginalausgang mit dem Hymen bildet.[30]
Die Bedeutung der Hox-Gene bei der Entwicklung der Vagina
Schon an einigen Tiermodellen konnte gezeigt werden, dass Hox-Gene eine bedeutende Rolle bei der Entwicklung des Urogenitalsystems spielen.[31] HOX-A10 war dabei für die Entwicklung des Uterus, HOX-A11 für den kaudalen Uterusanteil, HOX-A13 für den kranialen Anteil der Vagina und HOX-A9 für die Eileiterentwicklung wichtig.[32][33] Störungen in der Expression dieser Hox-Gene führt zu entsprechenden Entwicklungsstörungen. So wurden Störungen der Hox-A13 Gene, die für die Entwicklung weiter Abschnitte der Vagina und der Bildung bzw. Regulation der extrazellulären Matrix verantwortlich ist, in Zusammenhang mit einer Beckenbodenschwäche, (engl. pelvic organ prolapse, POP).[34]
Untersuchungsmöglichkeiten
Die Scheide kann mit den Fingern abgetastet werden. Zur optischen Begutachtung verwendet man ein Spekulum, ein Vaginoskop oder ein Kolposkop. Unabhängig von der Gynäkologie können Frauen die Vagina im Kontext einer Vaginalen Selbstuntersuchung auch selbst erforschen und untersuchen. Zur Untersuchung der Scheidenhaut und des Scheidenmilieus werden Epithelzellen durch einen Abstrich gewonnen und auf einem Objektträger mikroskopiert. Damit gibt die Vaginalzytologie Auskunft über die aktuelle Zyklusphase. Heute wird die Zyklusphasenbestimmung allerdings durch Hormonuntersuchungen erweitert, um ausreichende Diagnosesicherheit zu bieten. Zudem können Gewebeproben mittels einer Scheidenbiopsie entnommen werden.
Fehlbildungen und Lageanomalien
Vaginalfehlbildungen umfassen verschiedene angeborene Störungen bei der ontogenetischen Entwicklung der Vagina. Dabei können diese isoliert nur die Vagina betreffen oder auch kombiniert mit Fehlbildungen der Gebärmutter und der Harnwege auftreten. Hinzu kommen Fehlbildungen im Bereich des Scheidenausgangs und des Scheidenvorhofs.

Bei der Vaginalaplasie kommt es aufgrund der fehlenden Ausbildung von Vaginalknospen und der Vaginalplatte in der ontogenetischen Entwicklung durch eine Hemmungsfehlbildung zur Nichtanlage und damit zum vollständigen Fehlen der Vagina, da ein Durchbruch der Müller-Gänge in den Sinus urogenitalis nicht geschieht.[35] Sie tritt vor allem als Symptom eines Mayer-Rokitansky-Küster-Hauser-Syndroms, eines Swyer-Syndroms, der Kompletten Androgenresistenz oder des Turner-Syndroms auf und ist dann mit anderen Fehlbildungen vergesellschaftet, etwa dem Fehlen der Gebärmutter. Die Korrektur erfolgt in der Regel durch eine sogenannte Kolpopoese, um einen normalen Vollzug des Geschlechtsverkehrs zu ermöglichen.
Weitere Fehlbildungen betreffen den vollständigen oder teilweisen Verschluss der Vagina im oberen Vaginalabschnitt, der als Vaginalatresie bezeichnet wird.[36] Im Scheidenvorhof finden sich insbesondere Formen des Hymens, die den Scheideneingang großflächig oder, bei der Hymenalatresie, vollständig verschließen.[37] Die Folge dieses Verschlusses ist ein Hydrokolpos mit Flüssigkeitsansammlung in der Vagina oder Hydrometrokolpos mit Flüssigkeitsansammlung auch im Uterus bei Neugeborenen bzw. ein Hämatokolpos mit Aufstau von Menstruationsblut in der Vagina oder eine Hämatometra (Hämatokolpos) mit Aufstau auch in den Uterus hinein.[38]
Bei der Vagina septa kommt es infolge von Störungen der Fusion der paarigen Vaginalknospen zu einer Doppelfehlbildung, bei der die Vagina aus zwei parallelen Schläuchen besteht. Beschränkt sich diese nur auf den oberen Bereich, wird sie als Vagina subsepta bezeichnet.[39] Die Vagina septa ist häufig verbunden mit komplexeren Fehlbildungen wie etwa dem Herlyn-Werner-Wunderlich-Syndrom.[40]
Im Gegensatz zu den Fehlbildungen sind Lageanomalien in der Regel nicht angeboren, sondern erworben. Es handelt sich hierbei um verschiedene Verminderungen der Höhe der Vagina über dem Beckenboden, die über eine Vaginasenkung oder einen Scheidenvorfall entstehen können. Sehr selten ist eine vollständige Ausstülpung der Vagina, die als Inversio vaginae bezeichnet wird und gemeinsam mit der Ausstülpung der Gebärmutter (Inversio uteri) als Geburtskomplikation vorkommen kann.[41]
Erkrankungen und Verletzungen
In der Vagina können verschiedene Erkrankungen und Verletzungen auftreten, die zum Teil auch die Vulva oder tieferliegende Geschlechtsorgane wie den Muttermund oder die Gebärmutter erfassen können.
Entzündungen und Infektionen

Akute und chronische Entzündungen mit Juckreiz, Rötungen und verändertem Ausfluss gehören zu den häufigsten Erkrankungen der Vagina, die als Kolpitis oder Vaginitis bezeichnet werden. Häufig ist dabei eine gemeinsame Entzündung der Vulva und der Vagina, die Vulvovaginitis genannt wird. Entzündungen der Vagina werden vor allem durch Infektionen mit Viren, Bakterien oder Pilzen ausgelöst. Die häufigsten bakteriellen Infektionen (bakterielle Vaginose) werden hervorgerufen durch Gardnerella vaginalis, Escherichia coli, Gonokokken, Enterokokken, Staphylokokken, Streptokokken und Chlamydien. Unter den vaginalen Pilzinfektionen ist vor allem der sogenannte Scheidenpilz Candida albicans von Bedeutung, der eine Kandidose auslösen kann. Weitere Erreger einer Vaginitis können Trichomonas vaginalis (einzellige Organismen) und Viren sein.[42]
Neben den Infektionen kann es auch zu Entzündungen durch Verletzungen und infolge Schädigung oder Verlust der Vaginalsekrete und -flora kommen. Hierzu können externe Faktoren wie die Nutzung von Intimsprays, Scheidenspülungen, Antibiotika, Spermiziden sowie organische Ursachen wie Östrogenmangel, Diabetes mellitus, Sekretionsstörungen, Hypermenorrhoe, Immunschwäche und Tumorerkrankungen führen. Vor allem im Kindesalter und im höheren Alter kommt es aufgrund der geringen Östrogenproduktion häufiger zu Vaginitis als zwischen der Pubertät und der Postmenopause.[42]
Akute und chronische Erkrankungen
Neben den Infektionen und Entzündungen kann die Vagina auch von verschiedenen Erkrankungen wie Vaginalfisteln oder -tumoren betroffen sein. Bei den Vaginalfisteln handelt es sich dabei um akute, offene Verbindungen zwischen der Vagina und benachbarten Hohlorganen wie der Harnblase, der Harnröhre oder dem Rektum oder zur Oberfläche des Damms. Sie können durch chronische Druckschädigungen bsp. während der Schwangerschaft, aber auch durch operative Eingriffe verursacht sein.[43]
Bei einer Endometriose kann sich die Gebärmutterschleimhaut (Endometrium) außerhalb der Gebärmutterhöhle (ektop) ausbreiten und damit auch die Vaginalwand sowie das Bindegewebe zwischen Scheide und Darm betreffen.
Vaginaltumoren können sowohl als gutartige (benigne) als auch als bösartige (maligne) Tumoren auftreten. Unter letzteren ist vor allem das Vaginalkarzinom zu nennen, das als Krebserkrankung vor allem im oberen Vaginalabschnitt auftritt. Da Symptome oft erst spät auftreten und das Karzinom häufig sehr früh über die regionalen Lymphbahnen metastasiert, ist die Prognose bei größeren Tumoren meist schlecht.[44]
Die Vaginodynie verursacht lang anhaltende Schmerzzustände im Bereich des Vaginalausgangs, ohne dass ein physischer Befund vorliegt. Die Gründe für diese Zustände sind ungeklärt, vermutet wird ein psychischer Hintergrund, der ein chronisches genitales Schmerzsyndrom auslöst.[45] Auch der Vaginismus, der sich durch eine starke Empfindlichkeit und Schmerzen des Scheidenausgangs auszeichnet, wird als psychisch bedingt eingestuft.[46]
Verletzungen und Fremdkörper
Verletzungen der Vaginalwand, in der Regel Vaginal- oder Scheidenrisse, können unterschiedliche Ursachen haben. Es kann sich hierbei um Verletzungen handeln, die durch Fremdkörper in der Vagina als sogenannte Pfählungsverletzungen entstehen, oder auch um Koitusverletzungen durch heftigen Geschlechtsverkehr. Außerdem können Risse der Vaginalwand auch bei der Geburt als Geburtskomplikation auftreten. Kleinere Verletzungen führen zu kurzzeitigen Blutungen und verheilen innerhalb kurzer Zeit, bei stärkeren Blutungen sind ärztliche Untersuchungen oder sogar Operationen notwendig. Eine besonders schwere Verletzung stellt der vollständige oder teilweise Abriss der Vagina von der Gebärmutter dar, der als Kolporrhexis bezeichnet wird.[47]
Ein Fremdkörper in der Vagina, auch intravaginaler Fremdkörper genannt, ist meist ein durch die Vagina eingeführter und dort befindlicher Gegenstand. Dieser kann klinisch relevant werden, wenn er sich von der Patientin nicht in der vorgesehenen Weise problemlos wieder entfernen lässt. Die häufigsten Fälle betreffen dabei Kinder, bei denen die Fremdkörper in spielerischer Absicht eingeführt werden.[48][49] Bei Erwachsenen können Fremdkörper aus verschiedenen Gründen eingeführt worden sein, beispielsweise zur Hygiene (etwa Tampons), zur Verhütung oder zur sexuellen Stimulation (z. B. Masturbation).[48] Neben Verletzungen können Fremdkörper auch Entzündungen oder Veränderungen im Schleimfluss hervorrufen.[50] Vaginalsteine sind Konkremente, die sich beispielsweise durch einen chronischen Urinstau bilden können.[51]
Schwangerschaftsverhütung und Medikation über die Vagina

Auch in der Scheide können Mittel zur Verhütung einer Schwangerschaft eingesetzt werden.
In das Scheidengewölbe lässt sich ein sogenanntes Diaphragma einsetzen und mit der Einführung einer chemischen Wirksubstanz gegen die Samen (Spermizid) kombinieren. In den USA werden auch statt des Diaphragmas sogenannte „Verhütungsschwämme“ aus Polyurethan angeboten. Weitere Barrieremethoden sind das LEA contraceptivum oder die Portiokappe, ebenfalls in Kombination mit den genannten Spermiziden. Als Pendant zum Kondom für den Mann gibt es für die Frau das Femidom.
Als hormonelle Verhütungsmethode ist seit einigen Jahren der Vaginalring auf dem Markt. Dieser flexible Ring wird in die Vagina eingeführt und gibt dort 21 Tage lang Gestagenderivate ab. Diese haben den gleichen Wirkmechanismus wie orale Kontrazeptiva („Pille“).
Neben der Schwangerschaftsverhütung kann über die Vagina auch eine Medikation mittels Suppositorium (Scheidenzäpfchen) stattfinden. Vaginale Suppositorien werden zur Behandlung gynäkologischer Erkrankungen wie einer Soorkolpitis, aber auch zur Linderung von Regelbeschwerden wie der Stressinkontinenz eingesetzt, die durch einen Mangel an Östrogenen und eine damit bedingte Atrophie der Scheidenhaut sowie darunter liegender bindegewebiger Strukturen entstehen können. Des Weiteren können spermizide Zäpfchen zur Empfängnisverhütung eingesetzt werden.
Etymologie
In der klassischen Antike wurde das Wort vāgīna noch nicht in seiner anatomischen Bedeutung verwendet. Im klassischen Latein bedeutete vāgīna „Scheide des Schwertes, Hülse“.[1]

Vagina in Kunst und Kultur
Die Vagina spielt als inneres Organ in der darstellenden Kunst keine zentrale Rolle, Darstellungen der weiblichen Genitalien beziehen sich in der Regel auf das äußere Geschlecht, die Vulva. Dabei ist allerdings zu bedenken, dass bei der künstlerischen Darstellung der Vulva die Betonung mehr oder weniger stark auf der Vagina bzw. der Vaginalöffnung als Symbol der Sexualität und Geburt fokussiert sein kann. Dies ist beispielsweise bei den vor allem in Irland verbreiteten Sheela-na-Gig der Fall. Dies sind Steinskulpturen, die die Vulva meist überdimensioniert darstellen und die Vaginalöffnung präsentieren.
In der Psychologie findet die Vagina dentata, die ‚bezahnte Vagina‘, größere Beachtung. Sie spiegelt die Angstvorstellung einer mit Zähnen besetzten Vagina wider, die den Penis abbeißen und verschlingen könnte. Das Motiv findet sich in verschiedenen asiatischen Mythen wieder, wo verschiedene Formen von Penisangst (Koro) zu finden sind. Benannt wurde die Vagina dentata von Sigmund Freud, der sie in den Kontext der Kastrationsangst setzte.
Literatur
- Thomas Löning, Lutz Riethdorf: Pathologie der weiblichen Genitalorgane III: Pathologie des Uterus, der Vagina und Vulva. (= Spezielle pathologische Anatomie. Band 20/3). Springer, Heidelberg/ Berlin 2001, ISBN 3-540-66372-X, S. 117 ff. (Onlinefassung)
- Stephan Dressler, Christoph Zink: Pschyrembel Wörterbuch Sexualität. de Gruyter, Berlin 2006, ISBN 3-11-016965-7, S. 457.
Weblinks
Einzelnachweise
- ↑ a b Joseph Maria Stowasser, M. Petschenig, F. Skutsch u. a.: Der Kleine Stowasser: Lateinisch-deutsches Schulwörterbuch. 2. Auflage. Hölder-Pichler-Tempsky, Wien 1987, ISBN 3-209-00225-8; sowie Online Etymology Dictionary: Vagina. Auf: etymonline.com ; zuletzt abgerufen am 9. Juni 2014.
- ↑ Wilhelm Gemoll, Karl Vretska: Griechisch-Deutsches Schul- und Handwörterbuch. 9. Auflage. Hölder-Pichler-Tempsky, ISBN 3-209-00108-1.
- ↑ Wilhelm Pape: Handwörterbuch der griechischen Sprache. Griechisch - Deutsches Handwörterbuch (in zwei Bänden). 3. Auflage. Vieweg & Sohn, Braunschweig 1914, Band 1, S. 1476, Eintrag „κόλπος“
- ↑ Die Vulva rettete die Welt – Taz (abgerufen am 5. Februar 2012)
- ↑ a b c d e Arne Schäffler, Nicole Menche: Mensch – Körper – Krankheit. 3. Auflage. Urban & Fischer, München 1999, S. 396.
- ↑ a b c Thomas Löning, Lutz Riethdorf: Pathologie der weiblichen Genitalorgane III: Pathologie des Uterus, der Vagina und Vulva. (= Spezielle pathologische Anatomie. Band 20/3). Springer, Heidelberg/ Berlin 2001, ISBN 3-540-66372-X, S. 117 ff.
- ↑ a b c d Stichwort „Vagina“ in Pschyrembel Medizinisches Wörterbuch. 257. Auflage. de Gruyter, Berlin 1993, ISBN 3-933203-04-X, S. 1607.
- ↑ a b c W. Kahle, H. Leinhardt, W. Platzer (Hrsg.): Taschenatlas der Anatomie für Studium und Praxis. Band 2: Innere Organe. 5. Auflage. Thieme, Stuttgart 1986, ISBN 3-23-492105-7, S. 302–303.
- ↑ a b c Walther Graumann: CompactLehrbuch Anatomie 3. Schattauer, 2004, ISBN 3-7945-2063-7, S. 318.
- ↑ W. Kahle, H. Leinhardt, W. Platzer (Hrsg.): Taschenatlas der Anatomie für Studium und Praxis. Band 3: Nervensystem und Sinnesorgane. 5. Auflage. Thieme, Stuttgart 1986, ISBN 3-13-492205-3, S. 302–303.
- ↑ Franz-Viktor Salomon (Hrsg.): Lehrbuch der Geflügelanatomie. Fischer, Jena/ Stuttgart 1993, ISBN 3-334-60403-9.
- ↑ a b Nadja Møbjerg: Organe der Osmoregulation und Exkretion. In: W. Westheide, R. Rieger: Spezielle Zoologie. Teil 2. Wirbel- oder Schädeltiere. Spektrum, München 2004, ISBN 3-8274-0307-3, S. 151.
- ↑ Martin S. Fischer: Tubulidentata, Erdferkel. In: W. Westheide, R. Rieger: Spezielle Zoologie. Teil 2. Wirbel- oder Schädeltiere. Spektrum, München 2004, ISBN 3-8274-0307-3, S. 646.
- ↑ Uwe Gille: Weibliche Geschlechtsorgane. In: Franz-Viktor Salomon u. a. (Hrsg.): Anatomie für die Tiermedizin. 2. Auflage. Enke, Stuttgart 2008, ISBN 978-3-8304-1075-1, S. 379–389.
- ↑ Martin S. Fischer: Proboscidea, Elefanten. In: W. Westheide, R. Rieger: Spezielle Zoologie. Teil 2. Wirbel- oder Schädeltiere. Spektrum, München 2004, ISBN 3-8274-0307-3, S. 665.
- ↑ Milan Klima: Cetacea, Wale. In: W. Westheide, R. Rieger: Spezielle Zoologie. Teil 2. Wirbel- oder Schädeltiere. Spektrum, München 2004, ISBN 3-8274-0307-3, S. 638.
- ↑ Stichwort „Vaginalflora“ In: Pschyrembel Wörterbuch Sexualität. Berlin 2006, S. 564.
- ↑ Arne Schäffler, Nicole Menche: Mensch – Körper – Krankheit. 3. Auflage. Urban & Fischer, München 1999, S. 401.
- ↑ Tim Birkhead: Promiscuity. An Evolutionary History of Sperm Competition and Sexual Conflict. Faber and Faber, London 2000, ISBN 0-571-19360-9, S. 143.
- ↑ a b Stichwort „Gräfenberg-Zone“ In: Pschyrembel Wörterbuch Sexualität. Berlin 2006, S. 564.
- ↑ Die potente Frau.In: Emma. Oktober 1987, abgerufen am 30. Mai 2011.
- ↑ Jeffrey Weeks: Sexuality and its discontents: meanings, myths, & modern sexualities. Psychology Press, 1985, ISBN 0-415-04503-7, S. 324 (books.google.com [abgerufen am 5. Januar 2012]).
- ↑ Vorlage:"-en Joseph A. Flaherty, John Marcell Davis, Philip G. Janicak: Psychiatry: Diagnosis & therapy. A Lange clinical manual. Appleton & Lange (Original from Northwestern University), 1993, ISBN 0-8385-1267-4, S. 544 (google.com [abgerufen am 5. Januar 2012]).
- ↑ a b Elisabeth Anne Lloyd: The case of the female orgasm: bias in the science of evolution. Harvard University Press, 2005, ISBN 0-674-01706-4, S. 311 (books.google.com [abgerufen am 5. Januar 2012]).
- ↑ Shere Hite: Vorlage:"-en
Tracey Cox: Vorlage:"-en Shere Hite: Shere Hite: On female sexuality in the 21st century. In: The Independent. 30. April 2006, abgerufen am 10. April 2011. - ↑ Helen E. O’Connell, Kalavampara V. Sanjeevan, John M. Hutson: Anatomy of the clitoris. In: BBC News. Band 174, 4 Pt. 1, Oktober 2005, S. 1189–95, doi:10.1097/01.ju.0000173639.38898.cd, PMID 16145367 (bbc.co.uk).
- ↑ A. E. Narjani: Considérations sur les causes anatomique de la frigidité chez la femme. In: Journal Médicale de Bruxelles. 27. April 1924, S. 776 f.
- ↑ K. Wallen, E. A. Lloyd: Female sexual arousal: genital anatomy and orgasm in intercourse. In: Hormones and behavior. Band 59, Nummer 5, Mai 2011, S. 780–792, doi:10.1016/j.yhbeh.2010.12.004, PMID 21195073, PMC 3894744 (freier Volltext).
- ↑ Carney Landis: Sex in Development: a study of the growth and development of the emotional and sexual aspects of personality together with physiological, anatomical, and medical information on a group of 153 normal women and 142 female psychiatric patients. Hoeber, New York 1940; Neuauflage: McGrath Publications, Maryland 1970.
- ↑ a b Weibliches Geschlecht: Differenzierung des Gangsystems der Genitalorgane. Online-Embryologiekurs für Studierende der Medizin, entwickelt von den Universitäten Freiburg, Lausanne und Bern mit Unterstützung des Swiss Virtual Campus, Modul 21.4. Abgerufen am 26. April 2011.
- ↑ Agnès Burel, Thomas Mouchel, Sylvie Odent u. a.: Role of HOXA7 to HOXA13 and PBX1 genes in various forms of MRKH syndrome (congenital absence of uterus and vagina). In: Journal of Negative Results in Biomedicine. Band 5, Nr. 4, doi:10.1186/1477-5751-5-4 (Volltext als PDF-Datei)
- ↑ Vincent J. Lynch, Jutta J. Roth, Kazuhiko Takahashi u. a.: Adaptive evolution of HoxA-11 and HoxA-13 at the origin of the uterus in mammals. In: The Royal Society Publishing Proceedings B. 7. November 2004, Band 271, Nr. 1554, S. 2201–2207, doi:10.1098/rspb.2004.2848 (Volltext als PDF-Datei)
- ↑ Günter P Wagner, Vincent J Lynch: Molecular evolution of evolutionary novelties: the vagina and uterus of therian mammals. In: Journal of Experimental Zoology Part B Molecular and Developmental Evolution. Nov. 2005, Band 304, Nr. 6, S. 580–592 doi:10.1002/jez.b.21074.
- ↑ K. A. Connell, M. K. Guess, A. Tate, V. Andikyan, R. Bercik, H. S. Taylor: Diminished vaginal HOXA13 expression in women with pelvic organ prolapse. In: Menopause (New York, N.Y.). Band 16, Nummer 3, 2009 May-Jun, S. 529–533, doi:10.1097/gme.0b013e31818fb0c2, PMID 19423998, PMC 2704499 (freier Volltext).
- ↑ Stichwort „Vaginalaplasie“ In: Pschyrembel Wörterbuch Sexualität. Berlin 2006, S. 564.
- ↑ Stichwort „Vaginalatresie“ In: Pschyrembel Wörterbuch Sexualität. Berlin 2006, S. 564.
- ↑ Stichwort „Hymenalatresie“ In: Pschyrembel Wörterbuch Sexualität. Berlin 2006, S. 564.
- ↑ Marcel Bettex (Hrsg.), Max Grob (Begr.), D. Berger (Bearb.), N. Genton, M. Stockmann: Kinderchirurgie. Diagnostik, Indikation, Therapie, Prognose. 2., neubearbeitete Auflage, Thieme, Stuttgart/ New York 1982, ISBN 3-13-338102-4, S. 8.218f.
- ↑ Stichwort „Vaginafehlbildungen“ In: Pschyrembel Wörterbuch Sexualität. Berlin 2006, S. 563.
- ↑ Margaret Roth, Gerald Mingin, Nafisa Dharamsi, Karen Psooy, Martin Koyle: Endoscopic ablation of longitudinal vaginal septa in prepubertal girls: A minimally invasive alternative to open resection. In: Journal of Pediatric Urology. Band 6, Nr. 5, 2010, S. 464–468. PMID 20202913.
- ↑ Stichwort „Vagina-Lageanomalien“ In: Pschyrembel Wörterbuch Sexualität. Berlin 2006, S. 563.
- ↑ a b Stichwort „Vaginitis“ in: Pschyrembel Wörterbuch Sexualität. Berlin 2006, S. 563.
- ↑ Stichwort „Vaginalfistel“ in: Pschyrembel Wörterbuch Sexualität. Berlin 2006, S. 564.
- ↑ Stichwort „Vaginaltumor“ in: Pschyrembel Wörterbuch Sexualität. Berlin 2006, S. 565.
- ↑ Stichwort „Vaginodynie“ in: Pschyrembel Wörterbuch Sexualität. Berlin 2006, S. 565.
- ↑ Stichwort „Vaginismus“ In: Pschyrembel Wörterbuch Sexualität. Berlin 2006, S. 565–566.
- ↑ Stichwort „Scheidenriss“ in: Pschyrembel Wörterbuch Sexualität. Berlin 2006, S. 457.
- ↑ a b Osman Balci, Halime Goktepe, Alaa S. Mahmoud, Ali Acar: Intravaginal foreign bodies placed in the vagina to treat uterine prolapse retained for 35 years. In: Taiwanese Journal of Obstetrics and Gynecology. Band 48, Nr. 4, Dezember 2009, S. 431–433.
- ↑ T. Stricker, F. Navratil, F. H. Sennhauser: Vaginal foreign bodies. In: Journal of Paediatrics and Child Health. Band 40, Nr. 4, 2004, S. 205–207.
- ↑ Stichwort „Fremdkörper, intravaginale“ in: Pschyrembel Wörterbuch Sexualität. Berlin 2006, S. 457.
- ↑ N. V. Raghavaiah, A. I. Devi: Primary vaginal stones. In: The Journal of urology. Band 123, Nr. 5, Mai 1980, S. 771–772, ISSN 0022-5347. PMID 7420576.