„Colitis ulcerosa“ – Versionsunterschied
| [gesichtete Version] | [gesichtete Version] |
KKeine Bearbeitungszusammenfassung |
→Therapie: Komplette Überarbeitung (noch nicht fertig!). Meine letzte umfangreiche Änderung wurde leider zerstört, weil der Korrekturautomat von AKA sich eingeschaltet hatte. Markierung: 2017-Quelltext-Bearbeitung |
||
| Zeile 103: | Zeile 103: | ||
== Therapie == |
== Therapie == |
||
=== Allgemeine Strategie === |
|||
Grundsätzlich sollte nach den vorhandenen [[Medizinische Leitlinie|Leitlinien]] behandelt werden. |
|||
Grundsätzlich sollte nach der aktuellen [[Medizinische Leitlinie|Leitlinie]] behandelt werden.<ref name="awmf"/> Die Krankheit verläuft in Schüben mit zwischenzeitlichen [[Remission]]en. Schübe kündigen sich durch vermehrte Durchfälle, Tenesmen und erhöhte Entzündungsparameter an. Je besser die Behandlung eines Schubes gelingt, umso länger sind die durchschnittlichen Remissionszeiten. Ziel der Behandlung eines Schubes ist vor allem, eine Remissionen ohne Dauerbehandlung mit [[Glucocorticoide]]n zu erzielen. Gelingt dieses nicht, so handelt es sich um einen [[Steroid]]-abhängigen Verlauf mit zahlreichen Nebenwirkungen.<ref>{{Literatur |Autor=Hafiz M Waqas Khan, Faisal Mehmood, Nabeel Khan |Titel=Optimal management of steroid-dependent ulcerative colitis |Sammelwerk=Clinical and Experimental Gastroenterology |Band=8 |Datum=2015-11-12 |ISSN=1178-7023 |DOI=10.2147/CEG.S57248 |PMC=4648600 |PMID=26648749 |Seiten=293–302}}</ref> Die Behandlung eines akuten Schubes enthält 5-[[Aminosalizylsäure]](= 5-ASA oder deren Derivate) und Glucocorticoide. Gelingt es damit nicht, eine Remissionen zu erzielen, so handelt es sich um einen Steroid-refraktärer Schub, der einer intensiveren Behandlung bedarf. |
|||
[[Medikament]]e, die normalerweise bei der Behandlung von Colitis ulcerosa verwendet werden, werden entweder [[Peroral|oral]] oder rektal verabreicht, um die Entzündung zu vermindern. In besonders schweren Fällen, wenn der Darm die Wirkstoffe nicht oder nicht ausreichend resorbieren kann, können die meisten schnell wirkenden Medikamente [[intravenös]] gegeben werden. |
|||
Zur intensivierten Therapie können vor allem [[TNF]]-Inhibitoren, [[Calcineurin]]-Inhibitoren und andere [[Immunsuppressiva]] eingesetzt werden. In der Remissionen sollte eine Erhaltungstherapie mit dem Ziel durchgeführt werden, die Zeit bis zum nächsten Schub zu verlängern und die Symptomatik des Patienten zu minimieren. Bei einem fulminanten, therapieresistenten Schub, einer bedrohlichen Komplikation oder anderen Gründen kann eine [[Proktokolektomie]] erforderlich sein. |
|||
=== |
=== 5-ASA === |
||
Gemäß den aktuellen Leitlinien<ref name="awmf"/> zur Behandlung von Colitis ulcerosa wird [[Mesalazin]] oder ein anderes 5-ASA-Präparat zur Dauerbehandlung empfohlen, da es gleichzeitig zur Entzündungshemmung auch das [[Darmkrebs]]-Risiko verringert. Mesalazin kann rektal verabreicht werden (Zäpfchen, Einläufe oder als Schaum). Es gilt als ziemlich nebenwirkungsarm. Bei Mesalazinunverträglichkeit weicht man in der Regel auf [[Sulfasalazin]] aus. |
|||
Zur Behandlung der Colitis ulcerosa steht wie zur Behandlung des Morbus Crohn eine Reihe von Medikamenten zur Verfügung, die jedoch vor allem bei längerer Anwendung mitunter starke oder zumindest unangenehme Nebenwirkungen haben können. |
|||
=== Glucocorticoide === |
|||
Wenn das 5-ASA nicht ausreicht, wird zunächst [[Glucocorticoide|Glucocorticoid]] örtlich (rektal als [[Einlauf (Medizin)|Einlauf]] bzw. Schaum oder oral als Tablette mit MMX-Galenik) oder [[Systemische Aufnahme|systemisch]] (oral oder intravenös) für kurze Zeit eingesetzt. Ist die Erkrankung auf den Enddarm und das [[Colon sigmoideum]] begrenzt, bringt [[Budesonid]]-Schaum gegenüber anderen Glucocorticoidpräparaten den Vorteil, dass es nur örtlich und kaum im übrigen Organismus wirkt. Es wird bei der ersten Leberpassage abgebaut. |
|||
| ⚫ | ''[[Escherichia coli|E-Coli]]''-[[Alfred Nissle]]-1917-Bakterien: Diese [[Probiotikum|probiotischen Bakterien]] sind unter dem Namen ''Mutaflor'' in Apotheken erhältlich und haben sich bei der Remissionserhaltung in mehreren Studien als wirksamer Ersatz von 5-ASA-Präparaten erwiesen.<ref>B. J. Rembacken u. a.: ''Non-pathogenic Escherichia coli versus mesalazine for the treatment of ulcerative colitis: a randomised trial.'' In: ''Lancet.'' 1999 Aug 21;354(9179), S. 635–639. PMID 10466665</ref><ref>W. Kruis u. a.: ''Maintaining remission of ulcerative colitis with the probiotic Escherichia coli Nissle 1917 is as effective as with standard mesalazine.'' In: ''Gut.'' 2004 Nov; 53(11), S. 1617–1623. PMID 15479682</ref> Mutaflor wird bei Mesalazinunverträglichkeit von den Krankenkassen übernommen. Das Präparat muss ständig, auch beim Transport, gekühlt werden und ist nur einige Monate haltbar. |
||
| ⚫ | Ist eine längerfristige [[Immunsuppression]] sinnvoll, sollte zunächst [[Azathioprin]] eingesetzt werden. Bei Unverträglichkeit kann auf [[6-Mercaptopurin]] ausgewichen werden. Des Weiteren stehen weitere Reservemedikamente aus der Gruppe der Antimetabolite ([[Methotrexat]] (MTX) |
||
=== TNF-Inhibitoren === |
|||
Folgende TNF-α-Antikörper wurde in randomisierten Studie bei der Colitis ulcerosa gestestet: |
|||
* Infliximab |
|||
* Adalimumab |
|||
* Golimumab |
|||
Studien (ACT 1 und ACT 2) haben auch eine Wirksamkeit des [[TNF-Blocker]]s [[Infliximab]] bei Colitis ulcerosa nachgewiesen. Dieses Medikament wird auch klinisch bei Colitis ulcerosa eingesetzt. Die medikamentös nicht heilbare Colitis ulcerosa ist eine Erkrankung, die (bis auf die extraintestinalen Symptome) durch eine totale Dickdarmentfernung ([[Kolektomie]]) geheilt werden kann. Als Faustregel kann Infliximab bei Patienten eingesetzt werden, die einer Operation gegenüber eher ablehnend eingestellt sind, und wenn [[Ciclosporin]] [[Kontraindikation|kontraindiziert]] ist. Bei Infliximab handelt es sich um ein Immunsuppressivum. Die Behandlung sollte aber wenn möglich mit einem weiteren immunsuppressiven Präparat (etwa Azathioprin) kombiniert werden. Die Verabreichung ist wie beim Morbus Crohn im Abstand von zwei und vier Wochen, wenn eine Dauertherapie notwendig ist, alle acht Wochen. |
Studien (ACT 1 und ACT 2) haben auch eine Wirksamkeit des [[TNF-Blocker]]s [[Infliximab]] bei Colitis ulcerosa nachgewiesen. Dieses Medikament wird auch klinisch bei Colitis ulcerosa eingesetzt. Die medikamentös nicht heilbare Colitis ulcerosa ist eine Erkrankung, die (bis auf die extraintestinalen Symptome) durch eine totale Dickdarmentfernung ([[Kolektomie]]) geheilt werden kann. Als Faustregel kann Infliximab bei Patienten eingesetzt werden, die einer Operation gegenüber eher ablehnend eingestellt sind, und wenn [[Ciclosporin]] [[Kontraindikation|kontraindiziert]] ist. Bei Infliximab handelt es sich um ein Immunsuppressivum. Die Behandlung sollte aber wenn möglich mit einem weiteren immunsuppressiven Präparat (etwa Azathioprin) kombiniert werden. Die Verabreichung ist wie beim Morbus Crohn im Abstand von zwei und vier Wochen, wenn eine Dauertherapie notwendig ist, alle acht Wochen. |
||
Darüber hinaus ist seit April 2012 als weitere Therapieform der TNF-alpha-Blocker [[Adalimumab]] (Handelsname <span class="Person">Humira<sup>®</sup></span>; Hersteller <span class="Person">[[AbbVie]]</span>) zugelassen. Dabei handelt es sich um einen humanen monoklonalen Antikörper vom Typ IgG1, der sich ähnlich wie Infliximab hoch spezifisch an das [[Zytokin]] Tumornekrosefaktor-alpha (TNF-α) bindet und seine Wirkung neutralisiert. Im Gegensatz zu vielen anderen Antikörpern wurde Adalimumab durch [[Phagen-Display]] aus einer Bank humaner Immunglobulinsequenzen identifiziert. Adalimumab ist somit ein „vollständig humaner“ Antikörper. 2013 folgte die Zulassung des ebenfalls humanen [[Golimumab]] (Handelsname <span class="Person">Simponi<sup>®</sup></span>; Hersteller <span class="Person">[[Centocor]]</span>). Beide TNF-alpha-Blocker werden subcutan injiziert und bieten diesen Vorteil gegenüber Infliximab, das nur per Infusion verabreicht werden kann. |
Darüber hinaus ist seit April 2012 als weitere Therapieform der TNF-alpha-Blocker [[Adalimumab]] (Handelsname <span class="Person">Humira<sup>®</sup></span>; Hersteller <span class="Person">[[AbbVie]]</span>) zugelassen. Dabei handelt es sich um einen humanen monoklonalen Antikörper vom Typ IgG1, der sich ähnlich wie Infliximab hoch spezifisch an das [[Zytokin]] Tumornekrosefaktor-alpha (TNF-α) bindet und seine Wirkung neutralisiert. Im Gegensatz zu vielen anderen Antikörpern wurde Adalimumab durch [[Phagen-Display]] aus einer Bank humaner Immunglobulinsequenzen identifiziert. Adalimumab ist somit ein „vollständig humaner“ Antikörper. 2013 folgte die Zulassung des ebenfalls humanen [[Golimumab]] (Handelsname <span class="Person">Simponi<sup>®</sup></span>; Hersteller <span class="Person">[[Centocor]]</span>). Beide TNF-alpha-Blocker werden subcutan injiziert und bieten diesen Vorteil gegenüber Infliximab, das nur per Infusion verabreicht werden kann. |
||
=== Calcineurin-Inhibitoren === |
|||
Die Calcineurin-Inhibitoren Ciclosporin A und Tacrolimus wurde bei der Colitis ulcerosa allein oder In Konbination z.B. mit TNF-Inhibitoren eingesetzt. |
|||
=== Januskinase-Inhibitoren === |
|||
Tofacitinib hemmt JAK1 und Jak3. Es kann bei der intensivierten Behandlung des Steroid-refraktärer Schubes eingesetzt werden.<ref name="awmf"/><ref>{{Literatur |Autor=William J. Sandborn, Chinyu Su, Bruce E. Sands, Geert R. D’Haens, Séverine Vermeire |Titel=Tofacitinib as Induction and Maintenance Therapy for Ulcerative Colitis |Sammelwerk=New England Journal of Medicine |Band=376 |Nummer=18 |Datum=2017-05-04 |ISSN=0028-4793 |DOI=10.1056/NEJMoa1606910 |Seiten=1723–1736 |Online=http://www.nejm.org/doi/10.1056/NEJMoa1606910 |Abruf=2021-01-08}}</ref> |
|||
== sonstige Immunsuppressiva == |
|||
| ⚫ | Ist eine längerfristige [[Immunsuppression]] sinnvoll, sollte zunächst [[Azathioprin]] eingesetzt werden. Bei Unverträglichkeit kann auf [[6-Mercaptopurin]] ausgewichen werden. Des Weiteren stehen weitere Reservemedikamente aus der Gruppe der Antimetabolite ([[Methotrexat]] (MTX). Diese kommen bei Patienten in Betracht, die auf Glucocorticoide nicht oder nicht ausreichend ansprechen und bei denen Azathioprin keine Wirkung zeigt, sowie in schwer verlaufenden Fällen oder auch begleitend zu Therapiebeginn mit Azathioprin. |
||
=== Biologika === |
|||
| ⚫ | ''[[Escherichia coli|E-Coli]]''-[[Alfred Nissle]]-1917-Bakterien: Diese [[Probiotikum|probiotischen Bakterien]] sind unter dem Namen ''Mutaflor'' in Apotheken erhältlich und haben sich bei der Remissionserhaltung in mehreren Studien als wirksamer Ersatz von 5-ASA-Präparaten erwiesen.<ref>B. J. Rembacken u. a.: ''Non-pathogenic Escherichia coli versus mesalazine for the treatment of ulcerative colitis: a randomised trial.'' In: ''Lancet.'' 1999 Aug 21;354(9179), S. 635–639. PMID 10466665</ref><ref>W. Kruis u. a.: ''Maintaining remission of ulcerative colitis with the probiotic Escherichia coli Nissle 1917 is as effective as with standard mesalazine.'' In: ''Gut.'' 2004 Nov; 53(11), S. 1617–1623. PMID 15479682</ref> Mutaflor wird bei Mesalazinunverträglichkeit von den Krankenkassen übernommen. Das Präparat muss ständig, auch beim Transport, gekühlt werden und ist nur einige Monate haltbar. |
||
=== Antikoagulantien === |
|||
Je nach Intensität eines akuten Schubes besteht ein erhöhtes Risiko thromboembolische Komplikationen. Daher wird bei höhergradigen Schüben grundsätzlich eine Behandlung mit Gerinnungshemmern empfohlen.<ref name="awmf"/> |
|||
=== Medikamentöse Therapie außerhalb der Leitlinie === |
|||
Seit Mai 2014 ist [[Vedolizumab]] (Handelsname <span class="Person">Entyvio<sup>®</sup></span>; Hersteller <span class="Person">[[Takeda Pharmaceutical|Takeda]]</span>), ein humanisierter [[monoklonaler Antikörper]] aus der Gruppe der [[Integrin]]-[[Antagonist (Pharmakologie)|Antagonisten]], zur Behandlung von Colitis ulcerosa oder [[Morbus Crohn]] zugelassen.<ref>[http://www.ema.europa.eu/ema/index.jsp?curl=pages/medicines/human/medicines/002782/human_med_001751.jsp&mid=WC0b01ac058001d124 European public assessment report (EPAR) for Entyvio], EPAR der [[Europäische Arzneimittel-Agentur|Europäischen Arzneimittel-Agentur (EMA)]], englisch, abgerufen am 5. November 2014.</ref><ref>[http://www.ema.europa.eu/docs/de_DE/document_library/EPAR_-_Summary_for_the_public/human/002782/WC500168532.pdf Zusammenfassung des EPAR für die Öffentlichkeit] (PDF) EPAR auf deutsch; abgerufen am 5. November 2014.</ref><ref>[http://www.fachinfo.de/suche/entyvio ''Entyvio'' Fachinformation], Rote Liste, Fachinfo-Service, abgerufen am 5. November 2014.</ref> |
Seit Mai 2014 ist [[Vedolizumab]] (Handelsname <span class="Person">Entyvio<sup>®</sup></span>; Hersteller <span class="Person">[[Takeda Pharmaceutical|Takeda]]</span>), ein humanisierter [[monoklonaler Antikörper]] aus der Gruppe der [[Integrin]]-[[Antagonist (Pharmakologie)|Antagonisten]], zur Behandlung von Colitis ulcerosa oder [[Morbus Crohn]] zugelassen.<ref>[http://www.ema.europa.eu/ema/index.jsp?curl=pages/medicines/human/medicines/002782/human_med_001751.jsp&mid=WC0b01ac058001d124 European public assessment report (EPAR) for Entyvio], EPAR der [[Europäische Arzneimittel-Agentur|Europäischen Arzneimittel-Agentur (EMA)]], englisch, abgerufen am 5. November 2014.</ref><ref>[http://www.ema.europa.eu/docs/de_DE/document_library/EPAR_-_Summary_for_the_public/human/002782/WC500168532.pdf Zusammenfassung des EPAR für die Öffentlichkeit] (PDF) EPAR auf deutsch; abgerufen am 5. November 2014.</ref><ref>[http://www.fachinfo.de/suche/entyvio ''Entyvio'' Fachinformation], Rote Liste, Fachinfo-Service, abgerufen am 5. November 2014.</ref> |
||
Version vom 8. Januar 2021, 14:52 Uhr
| Klassifikation nach ICD-10 | |
|---|---|
| K51.- | Colitis Ulcerosa |
| K51.0 | Ulzeröse (chronische) Enterokolitis |
| K51.1 | Ulzeröse (chronische) Ileokolitis |
| K51.2 | Ulzeröse (chronische) Proktitis |
| K51.3 | Ulzeröse (chronische) Rektosigmoiditis |
| K51.4 | Pseudopolyposis des Kolons |
| K51.5 | Proktokolitis der Schleimhaut |
| K51.8 | Sonstige Colitis ulcerosa |
| K51.9 | Colitis ulcerosa, nicht näher bezeichnet |
| ICD-10 online (WHO-Version 2019) | |
Die Colitis ulcerosa ist eine vom Enddarm ausgehende[1] chronisch-entzündliche Darmerkrankung.[2][3][4] Sie ist durch einen entzündlichen Befall des Dickdarms bzw. des Colons gekennzeichnet. Im Gegensatz zum Morbus Crohn ist von der Entzündung nur der Dickdarm kontinuierlich betroffen und diese ist auf die Darmschleimhaut (Mukosa) und die darunter liegende Bindegewebsschicht (Submukosa) beschränkt.
Häufigkeit
Etwa 160 bis 250 von 100.000 Einwohnern in der westlichen Welt leiden an einer Colitis ulcerosa, wobei es in Deutschland 3 bis 3,9 Neuerkrankungen pro Jahr unter 100.000 Einwohnern gibt.[5] Die Zahl der Erkrankten in der BRD wird auf über 150.000 geschätzt.[6] Die höchste Prävalenz wurde in Norwegen (505 pro 100 000), in den USA (286 pro 100 000) und in Kanada 319) per 100 000 festgestellt.[7] Frauen und Männer sind gleich häufig betroffen. Das typische Erkrankungsalter liegt zwischen dem 20. und 40. Lebensjahr. Nachdem die Krankheitshäufigkeit (Prävalenz) in Nordamerika und Europa über Jahrzehnte gestiegen ist, beginnt sie dort zu stagnieren. In Asien, Afrika und Südamerika, wo die Erkrankung früher selten war, ist allerdings ein deutlicher Anstieg der Neuerkrankungen zu bemerken.
Klassifikation nach Silberberg[8]
Die S3-Leitlinie[9] empfiehlt, eine Einteilung nach demBefallsmuster vorzunehmen:
- E1: Proktitis, limitiert auf das Rektum (distal des rektosigmoidalen Übergangs)
- E2: Linksseitencolitis, Befall bis zur linken Flexur
- E3: Ausgedehnte Colitis, Ausdehnung über die linke Flexur hinaus bis zur Pancolitis
Eine Einteilung nach der Ausdehnung ist aus folgenden Gründen sinnvoll: Zäpfchen wirken nur im Rektum (E1), nicht aber in höheren Colonregionen. Mit Einläufen erreicht man das linksseitige Colon (E2). Bei generalisiertem Befall sind lokale Therapien allein nicht ausreichend. Auch entscheidet die Ausdehnung über das Ausmaß der endoskopischen Überwachung.[9]
Ein weiteres Klassifikationsmerkmal ist das gleichzeitige Vorliegen einer primär sklerosierenden Cholangitis (PSC). Die Kombination von Colitis ulcerosa und PSC bedeutet ein wesentlich höheres Risiko, ein Dickdarmkarzinom zu entwickeln. Das muss bei den Empfehlungen zur endoskopischen Überwachung berücksichtigt werden.[10]
Ätiologie und Pathogenese
Die Ursache der Erkrankung ist unbekannt. Ähnlich wie beim Morbus Crohn nimmt man eine genetisch prädisponierte, krankhaft gesteigerte Immunreaktion gegen die Darmflora an. Es konnten mehrere Genmutationen identifiziert werden, die mit dem Auftreten von chronisch-entzündlichen Darmerkrankungen in Verbindung stehen. Wie bei Morbus Crohn steht der NF-κB-Transkriptionsfaktor im Verdacht, durchgängig aktiv zu sein. Umweltfaktoren wie Hygienestandard und Ernährung sollen eine ebenso wichtige Rolle spielen. Stress und Belastungen können wesentlich zu einem schwierigen Verlauf beitragen und aktive Schübe der Krankheit auslösen.
Colitis ulcerosa wurde über einen langen Zeitraum ähnlich wie Morbus Crohn zu den psychosomatischen Krankheiten gezählt, sie gehört zu den Holy Seven. Mittlerweile ist allerdings klar, dass die Colitis ulcerosa durch die genannten organischen Ursachen hervorgerufen wird, und dass die Psychosomatik allenfalls Begleit- und Folgeerscheinungen beeinflusst.[11]
Symptome/Beschwerden
Klinisch stehen wiederkehrende (rezidivierende) Diarrhoen, Darmblutungen und Koliken im Vordergrund. Der Verlauf der Colitis ulcerosa ist nicht vorhersehbar. Häufig ist der Beginn schleichend. Es gibt aber auch akute Phasen und schwerste Verläufe.
Problematisch im Alltag sind Stuhlinkontinenz und zwanghafte Stuhlgänge, die körperliche Schwächung an sich sowie Begleiterkrankungen und die Nebenwirkung der verabreichten Medikamente. Starke Blähungen können im Schub zur erhöhten Stuhlfrequenz führen. Die schubabhängigen Blähungen liegen teils an einer schubbedingten Zuckerunverträglichkeit (etwa Lactose, Fructose, Sorbit). Krankheitsspezifische Symptome (wie Durchfälle) können stark in den Alltag der betroffenen Personen eingreifen.[12] Häufig entwickeln sich zudem Ängste und Depressionen. Entsprechend ist die Lebensqualität der Betroffenen oft verringert.[13] Auch psychischer Stress kann den Krankheitsverlauf negativ beeinflussen.[14] Hinsichtlich dieser unterschiedlichen Problemlagen ist es bei der Krankheitsbewältigung wichtig, die gesamte Lebenssituation in den Blick zu nehmen.[12]
Manifestationen außerhalb des Verdauungsbereichs (extraintestinal):
- ankylosierende Spondylitis (1–26 %)
- Arthritis peripherer Gelenke mit wanderndem Befall großer Gelenke (11 %)
- Augenhautentzündung Episkleritis (1,5–4 %)
- Erythema nodosum (14–19 %)
- Osteoporose (7–18 %) oder Osteopenie (34–67 %)
- PSC (primär sklerosierende Cholangitis) (2–10 %)
- Pyoderma gangraenosum (1–2 %)
- Sakroiliitis (bis zu 24 %)
- Uveitis (Iritis/Iridocyclitis)
Akuter Schub
Der akute Schub einer Colitis ulcerosa ist durch die typischen klinischen Beschwerden, das heißt blutige Diarrhoe und gegebenenfalls beständigen schmerzhaften Harn- und Stuhldrang (Tenesmus) charakterisiert. Stuhlfrequenzen von etwa 40-mal innerhalb 24 Stunden sind keine Seltenheit.

Fulminanter Schub
Bei einem schweren (fulminanten) Schub treten häufig blutige Durchfälle (Diarrhoe), Fieber über 38,5 °C und ein reduzierter Allgemeinzustand sowie Gewichtsabnahme auf. Zusätzlich kann es zu Herzrasen (Tachykardie) und Blutarmut (Anämie) kommen. Als weitere Komplikation ist das toxische Megakolon zu nennen.[15]
Chronisch aktiver Verlauf
Ein chronisch aktiver Verlauf ist gekennzeichnet durch ein Fortbestehen (Persistenz) der klinischen Symptome trotz einer angemessenen medikamentösen Therapie, die zwar eine Besserung, jedoch keine vollständige und dauerhafte (weniger als zwei Rezidive, also erneute Schübe, pro Jahr) Remission bewirkt.
Häufig entwickelt sich bei chronisch aktiven Verläufen eine Abhängigkeit von Medikamenten. Nach einiger Zeit wirken sie schwächer oder können nicht unter einem bestimmten Wert dosiert werden, ohne dass sofort wieder starke Probleme auftreten. Man spricht dann von einem refraktären (nicht ansprechenden) Verlauf.
Remission
Von einer Remission der Colitis ulcerosa wird gesprochen, wenn keine Diarrhoe (nicht mehr als drei Stühle täglich), kein sichtbares Blut im Stuhl sowie keine durch die Colitis ulcerosa bedingten Beschwerden vorliegen.[9]
Diagnostik/Differentialdiagnosen
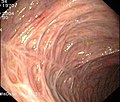
- Endoskopische Befunde bei Colitis ulcerosa
-
Floride (blühende = aktive) Colitis ulcerosa
-
Narbenstadium einer Colitis ulcerosa
Endoskopie
Die Diagnose Colitis ulcerosa kann nur durch eine Darmspiegelung (Koloskopie) mit Probeentnahmen (Biopsie) und anschließender feingeweblicher (histologischer) Untersuchung gestellt werden. Differenzialdiagnostisch sind Erkrankungen mit ähnlichen endoskopischen Befunden abzugrenzen, insbesondere der Morbus Crohn, weiterhin eine infektiös oder medikamentös bedingte Kolitis, eine pseudomembranöse Kolitis, eine ischämische Kolitis oder eine Divertikelkolitis.
Labor
Erhöhtes CRP, erhöhte Blutsenkung und Leukozytose werden als Zeichen der Entzündung vorgefunden, eventuell eine Anämie als Folge der Blutung. In 60 % der Fälle findet man antineutrophile cytoplasmatische Antikörper, dabei perinukleäres Fluoreszenzmuster (p-ANCA).
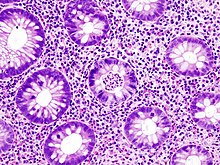
Pathologie/Morphologie

- Bei einem milden Verlauf kommt es zur ödematösen Schwellung der Darmschleimhaut.
- Bei mittleren Verlaufsformen kommt es zu leichten Blutungen und Geschwürsbildungen.
- Bei schweren Verläufen kommt es zu großflächigen Geschwürsbildungen, die zum Verlust des Reliefs und zur Schleimhautabflachung führen. Durch überschießende Regeneration kommt es zur Bildung von Pseudopolypen. Feingeweblich (histologisch) fallen Lymphozyten und Histiozyten auf, während die Zahl der Becherzellen stark vermindert ist. Als typisch, wenn auch nicht beweisend, gelten Kryptenabszesse.
- Im akuten schwersten Verlauf kann es zur toxischen Dickdarmerweiterung kommen. Dabei findet sich eine Überblähung des Bauchraumes und eine Bauchfellentzündung, außerdem besteht die Gefahr einer Perforation, weshalb jegliche invasive Diagnostik kontraindiziert ist.
Karzinom-Risiko
Nach längerer Erkrankungszeit und ausgedehntem Krankheitsverlauf (8–10 Jahre bei Befall des gesamten Kolons, 12–15 Jahre nach linksseitiger Kolitis) besteht ein erhöhtes Risiko für eine bösartige (maligne) Entartung. Neben der Dauer der Erkrankung stellt die Ausdehnung der Colitis ulcerosa einen eindeutigen Risikofaktor für die Entstehung eines Dickdarmkrebses (kolorektalen Karzinoms) dar und wird deshalb auch als sogenannter Vorkrebs (Präkanzerose) betrachtet.
Endoskopische Tumor-Vorsorge
Bei regelmäßigen koloskopischen Kontrollen mit Stufenbiopsien (Gewebeprobenentnahme aus mehreren Abschnitten des Kolons) ist das Kolitis-Karzinom selten (2,1 % nach einer Erkrankungsdauer von zehn Jahren, bei 8,5 % nach 20 Jahren und bei 17,8 % nach 30 Jahren). Es sollte daher eine jährliche Koloskopie mit Stufenbiopsien bei Patienten mit (sub-)totaler Colitis ulcerosa, die mehr als acht Jahre besteht, oder linksseitiger Colitis, die mehr als 15 Jahre besteht, durchgeführt werden.
Therapie
Allgemeine Strategie
Grundsätzlich sollte nach der aktuellen Leitlinie behandelt werden.[9] Die Krankheit verläuft in Schüben mit zwischenzeitlichen Remissionen. Schübe kündigen sich durch vermehrte Durchfälle, Tenesmen und erhöhte Entzündungsparameter an. Je besser die Behandlung eines Schubes gelingt, umso länger sind die durchschnittlichen Remissionszeiten. Ziel der Behandlung eines Schubes ist vor allem, eine Remissionen ohne Dauerbehandlung mit Glucocorticoiden zu erzielen. Gelingt dieses nicht, so handelt es sich um einen Steroid-abhängigen Verlauf mit zahlreichen Nebenwirkungen.[16] Die Behandlung eines akuten Schubes enthält 5-Aminosalizylsäure(= 5-ASA oder deren Derivate) und Glucocorticoide. Gelingt es damit nicht, eine Remissionen zu erzielen, so handelt es sich um einen Steroid-refraktärer Schub, der einer intensiveren Behandlung bedarf. Zur intensivierten Therapie können vor allem TNF-Inhibitoren, Calcineurin-Inhibitoren und andere Immunsuppressiva eingesetzt werden. In der Remissionen sollte eine Erhaltungstherapie mit dem Ziel durchgeführt werden, die Zeit bis zum nächsten Schub zu verlängern und die Symptomatik des Patienten zu minimieren. Bei einem fulminanten, therapieresistenten Schub, einer bedrohlichen Komplikation oder anderen Gründen kann eine Proktokolektomie erforderlich sein.
5-ASA
Gemäß den aktuellen Leitlinien[9] zur Behandlung von Colitis ulcerosa wird Mesalazin oder ein anderes 5-ASA-Präparat zur Dauerbehandlung empfohlen, da es gleichzeitig zur Entzündungshemmung auch das Darmkrebs-Risiko verringert. Mesalazin kann rektal verabreicht werden (Zäpfchen, Einläufe oder als Schaum). Es gilt als ziemlich nebenwirkungsarm. Bei Mesalazinunverträglichkeit weicht man in der Regel auf Sulfasalazin aus.
Glucocorticoide
Wenn das 5-ASA nicht ausreicht, wird zunächst Glucocorticoid örtlich (rektal als Einlauf bzw. Schaum oder oral als Tablette mit MMX-Galenik) oder systemisch (oral oder intravenös) für kurze Zeit eingesetzt. Ist die Erkrankung auf den Enddarm und das Colon sigmoideum begrenzt, bringt Budesonid-Schaum gegenüber anderen Glucocorticoidpräparaten den Vorteil, dass es nur örtlich und kaum im übrigen Organismus wirkt. Es wird bei der ersten Leberpassage abgebaut.
TNF-Inhibitoren
Folgende TNF-α-Antikörper wurde in randomisierten Studie bei der Colitis ulcerosa gestestet:
- Infliximab
- Adalimumab
- Golimumab
Studien (ACT 1 und ACT 2) haben auch eine Wirksamkeit des TNF-Blockers Infliximab bei Colitis ulcerosa nachgewiesen. Dieses Medikament wird auch klinisch bei Colitis ulcerosa eingesetzt. Die medikamentös nicht heilbare Colitis ulcerosa ist eine Erkrankung, die (bis auf die extraintestinalen Symptome) durch eine totale Dickdarmentfernung (Kolektomie) geheilt werden kann. Als Faustregel kann Infliximab bei Patienten eingesetzt werden, die einer Operation gegenüber eher ablehnend eingestellt sind, und wenn Ciclosporin kontraindiziert ist. Bei Infliximab handelt es sich um ein Immunsuppressivum. Die Behandlung sollte aber wenn möglich mit einem weiteren immunsuppressiven Präparat (etwa Azathioprin) kombiniert werden. Die Verabreichung ist wie beim Morbus Crohn im Abstand von zwei und vier Wochen, wenn eine Dauertherapie notwendig ist, alle acht Wochen.
Darüber hinaus ist seit April 2012 als weitere Therapieform der TNF-alpha-Blocker Adalimumab (Handelsname Humira®; Hersteller AbbVie) zugelassen. Dabei handelt es sich um einen humanen monoklonalen Antikörper vom Typ IgG1, der sich ähnlich wie Infliximab hoch spezifisch an das Zytokin Tumornekrosefaktor-alpha (TNF-α) bindet und seine Wirkung neutralisiert. Im Gegensatz zu vielen anderen Antikörpern wurde Adalimumab durch Phagen-Display aus einer Bank humaner Immunglobulinsequenzen identifiziert. Adalimumab ist somit ein „vollständig humaner“ Antikörper. 2013 folgte die Zulassung des ebenfalls humanen Golimumab (Handelsname Simponi®; Hersteller Centocor). Beide TNF-alpha-Blocker werden subcutan injiziert und bieten diesen Vorteil gegenüber Infliximab, das nur per Infusion verabreicht werden kann.
Calcineurin-Inhibitoren
Die Calcineurin-Inhibitoren Ciclosporin A und Tacrolimus wurde bei der Colitis ulcerosa allein oder In Konbination z.B. mit TNF-Inhibitoren eingesetzt.
Januskinase-Inhibitoren
Tofacitinib hemmt JAK1 und Jak3. Es kann bei der intensivierten Behandlung des Steroid-refraktärer Schubes eingesetzt werden.[9][17]
sonstige Immunsuppressiva
Ist eine längerfristige Immunsuppression sinnvoll, sollte zunächst Azathioprin eingesetzt werden. Bei Unverträglichkeit kann auf 6-Mercaptopurin ausgewichen werden. Des Weiteren stehen weitere Reservemedikamente aus der Gruppe der Antimetabolite (Methotrexat (MTX). Diese kommen bei Patienten in Betracht, die auf Glucocorticoide nicht oder nicht ausreichend ansprechen und bei denen Azathioprin keine Wirkung zeigt, sowie in schwer verlaufenden Fällen oder auch begleitend zu Therapiebeginn mit Azathioprin.
Biologika
E-Coli-Alfred Nissle-1917-Bakterien: Diese probiotischen Bakterien sind unter dem Namen Mutaflor in Apotheken erhältlich und haben sich bei der Remissionserhaltung in mehreren Studien als wirksamer Ersatz von 5-ASA-Präparaten erwiesen.[18][19] Mutaflor wird bei Mesalazinunverträglichkeit von den Krankenkassen übernommen. Das Präparat muss ständig, auch beim Transport, gekühlt werden und ist nur einige Monate haltbar.
Antikoagulantien
Je nach Intensität eines akuten Schubes besteht ein erhöhtes Risiko thromboembolische Komplikationen. Daher wird bei höhergradigen Schüben grundsätzlich eine Behandlung mit Gerinnungshemmern empfohlen.[9]
Medikamentöse Therapie außerhalb der Leitlinie
Seit Mai 2014 ist Vedolizumab (Handelsname Entyvio®; Hersteller Takeda), ein humanisierter monoklonaler Antikörper aus der Gruppe der Integrin-Antagonisten, zur Behandlung von Colitis ulcerosa oder Morbus Crohn zugelassen.[20][21][22]
Es befinden sich zahlreiche weitere Medikamente in der Zulassung und werden daher derzeit (2008) nur im Rahmen von Studien verwendet, viele zunächst für Morbus Crohn und evtl. später für Colitis ulcerosa, etwa Biologika, die verträglicher sein sollen als Infliximab und zum Teil auch einfacher zu verabreichen sind (etwa subkutan und ohne Gewichtsanpassung), außerdem einige schon länger bekannte Wirkstoffe, deren Wirksamkeit für die Colitis erst erkannt wird: Certolizumab, Etanercept, Basiliximab, Daclizumab, Visilizumab, Mycophenolat-Mofetil (MMF), 6-Thioguanin, Heparin, Dehydroepiandrosteron (DHEA). In der Diskussion als mögliches Medikament befindet sich auch Thalidomid.
Antibiotika finden kaum Verwendung. Lediglich Ciprofloxacin und Metronidazol konnten in bestimmten Fällen in Studien Linderung bringen. Schwere Schübe werden in Krankenhäusern oft zusätzlich zur bisherigen Medikation mit einer Kombination aus Antibiotika und hochdosiertem Cortison behandelt.
Chirurgische Therapie
In schwereren Fällen und bei Komplikationen wie dem toxischen Megakolon kann eine Operation nötig werden. Dies bedeutet in der Regel eine vollständige Entfernung des Dickdarms, gefolgt von einer Operation, die ileoanale Pouch-Operation genannt wird. Dabei wird aus dem Dünndarm eine Art künstlicher Enddarm konstruiert, der die Reservoirfunktion des entfernten Mastdarmes übernimmt. Der Dünndarm wird dann an den Darmausgang angeschlossen, so dass die Patienten eine normale Stuhlentleerung haben. In besonders schweren Fällen oder wenn ein künstlicher Darmausgang schon länger vorliegt, wird in einem Zwischenschritt lediglich der Pouch angelegt, um ihn nach der zweiten schweren OP erst einmal zur Ruhe kommen zu lassen. Bei vorhersehbarer Stuhlinkontinenz wird mit einer Art Trichter im Zwei- bis Dreitage-Rhythmus Spülungen des Pouches (in Anbetracht des Haltens der Flüssigkeit) vorgenommen, um damit den Schließmuskel zu trainieren. Dieses Training wird nach dem Krankenhausaufenthalt selbstständig fortgeführt und erfordert einige Disziplin und am Anfang auch Überwindung. In der darauf folgenden (relativ harmlosen) OP werden dann beide Enden (Ileostoma und Pouch-Zugang) miteinander verbunden. Die Operationen können zwar erhebliche Nebenwirkungen haben (etwa Inkontinenz nachts), jedoch eine tatsächliche Heilung der Erkrankung ermöglichen.
Extrakorporales Therapieverfahren
Die Leukozytapherese, also die extrakorporale Entfernung einer Übermenge an Granulozyten und Monozyten, die für die Aufrechterhaltung der Entzündungsreaktion mitverantwortlich sein sollen, ist in Japan ein Standardverfahren zur Behandlung der Colitis ulcerosa. Die Leitlinien für Deutschland empfehlen die Leukozytapherese in Ausnahmefällen. Die hohen Kosten werden von den gesetzlichen Krankenkassen jedoch allenfalls nach einer Einzelfallprüfung und bei Versagen sämtlicher medikamentöser Therapieoptionen übernommen.[23]
Mangelerscheinungen
Im Schub sowie auch in Remission als Wechselwirkung mit Medikamenten kann es zu Mangelerscheinungen kommen. Auch wenn die Entzündung bei Colitis ulcerosa immer auf den Dickdarm beschränkt ist, werden bei starken Durchfällen viele Nährstoffe nicht im Dünndarm resorbiert. Mängel können daher im Schub ausgeprägt sein.
Kalium/Natrium: Aufgrund starker (besonders wässeriger) Durchfälle werden die Salze schnell ausgeschieden. Meist reicht entsprechend natriumreiche (kochsalzhaltige) oder kaliumreiche (etwa Bananen) Ernährung aus.
Wasser: Wegen der erhöhten Stuhlfrequenzen (mit wässerigem Durchfall) kann es zur Austrocknung (Dehydratation) kommen.
Eisen: Durch den ständigen Blutverlust kann Eisenmangel eintreten. Deshalb wird der Eisenhaushalt regelmäßig kontrolliert, und bei Bedarf werden Eisenpräparate verordnet. Eisenpräparate werden allerdings teilweise schlecht vertragen, da sie die Darmschleimhaut reizen. Auch intravenöse Eisenzufuhr ist möglich.
Calcium: Veränderungen der Knochendichte treten häufig als Folge der Stoffwechselstörung hervorgerufen durch die Cortisontherapie in Form von Osteoporose auf. Bei längerer Cortisontherapie sollte daher begleitend jährlich die Knochendichte gemessen werden (Osteodensitometrie). Im Rahmen einer längerfristigen, systemischen Steroidmedikation muss eine Substitution mit Calcium und Vitamin D erfolgen. Am geeignetsten sind Calcium/Vitamin-D-Kombipräparate.
Folsäure: Durch Sulfasalazin kann die Folsäureresorption gestört werden.
Komplementäre Therapien
- Myrrhe: Auch Myrrhe wirkt entzündungshemmend. Myrrhe wird in der Naturheilkunde schon länger gegen Entzündungen innerlich und äußerlich angewendet. Neben der reinen (beim Kauen bitteren) Myrrhe stehen auch geschmacksneutrale Präparate zur Verfügung. Die alte Heilpflanze setzt den Spannungszustand der glatten Darmmuskulatur herab. Dadurch verringert sich die Zahl der Darmkontraktionen und Darmkrämpfe werden gelindert.[24] Außerdem reduziert Myrrhe im Darm entzündungsfördernde Prozesse und besitzt die Fähigkeit, dort die Bildung freier Radikale zu vermindern und somit das antioxidative Schutzsystem zu verstärken.[25] Kombiniert mit anderen Heilpflanzen wie Kaffeekohle und Kamille ist eine noch größere antientzündliche Wirkung zu beobachten.[26] Untersuchungen an der Charité Berlin haben gezeigt, dass die Arzneipflanze Myrrhe die Darmbarriere stabilisiert und sie vor schädlichen Einflüssen durch das entzündungsfördernde Eiweiß TNFalpha schützt.[27] Die Kombination mit Kaffeekohle und Kamille findet auch bei Morbus Crohn Anwendung. Eine klinische Studie hat gezeigt, dass diese pflanzliche Therapie zur Erhaltung der schubfreien Phase bei Colitis ulcerosa vergleichbar wirksam ist wie die Standardtherapie mit Mesalazin. Auch die Wirkweise ist unterschiedlich: Es wurden Hinweise dafür gefunden, dass die pflanzliche Therapie ausschließlich an der Darmschleimhaut wirkt und nicht über eine Beeinflussung des gesamten Immunsystems.[28] Weitere Untersuchungen zeigten, dass die Pflanzentherapie im akuten Colitis ulcerosa-Schub für eine höhere Konzentration an gesundheitsfördernden kurzkettigen Fettsäuren im Darm sorgt als das synthetische Standardmedikament Mesalazin.[29] Auch aufgrund dieser Studien empfiehlt die aktuelle S3-Leitlinie „Colitis ulcerosa“ der Deutschen Gesellschaft für Gastroenterologie, Verdauungs- und Stoffwechselkrankheiten (DGVS): „Eine Kombination aus Myrrhe, Kamillenblütenextrakt und Kaffeekohle kann komplementär in der remissionserhaltenden Behandlung eingesetzt werden.“[30]
- Weihrauch (Boswellia serrata): Studien deuten darauf hin, dass die im Weihrauch enthaltenen Boswelliasäuren entzündungshemmend wirken und bei entzündlichen Darmerkrankungen wie Colitis ulcerosa Linderung bringen können.[31]
- Flohsamenschalen: Studien zeigen eine der Anwendung von Aminosalizylaten (z. B. Mesalazin) ähnliche Wirkung durch die Einnahme der Samenschalen des Wegerichgewächses Plantago ovata. Im Tierversuch wurde eine Reduktion verschiedener Entzündungsmediatoren wie Leukotrienen und des TNF-α nachgewiesen. Ebenso konnte ein wachstumsfördernder Effekt auf Lactobacillus acidophilus und Bifidobakterien nachgewiesen werden, welche in der Darmflora Colitis ulcerosa Erkrankter pathologisch reduziert sind.[32]
- Lecithin: Gesunde Darmschleimhaut im Dickdarm enthält Lecithin, und dieses Lecithin spielt eine wichtige Rolle für die Barrierefunktion des Darms, also die Möglichkeit der Abgrenzung gegen Bakterien und Schadstoffe sowie die Möglichkeit, diese ohne Immunreaktion zu tolerieren. In Studien wurde gezeigt, dass die Darmschleimhaut von Colitis-ulcerosa-Betroffenen signifikant weniger Lecithin enthält als die von Gesunden. Da Lecithin jedoch durch Enzyme der Bauchspeicheldrüse für die Verdauung aufgespalten wird, erreicht normal verabreichtes Lecithin den betroffenen Dickdarm nicht. Um intaktes Lecithin oral bis zum Dickdarm transportieren zu können, wird ein Lecithin-Granulat für diesen Therapieansatz mit dem Polymerharz Eudragit S100 magensaftresistent mikroverkapselt, so dass das Lecithin erst im unteren Dünndarm und im Dickdarm freigesetzt wird. Eine 2014 begonnene Zulassungsstudie für ein Medikament wurde Ende 2016 aufgrund mangelnder Wirksamkeit gegenüber einem Placebo jedoch abgebrochen.[33]
- Trichuris suis: Eier des Schweinepeitschenwurms (TSO-Eier) oral eingenommen haben sich in ersten Studien als erfolgversprechend dargestellt. Es liegt die Theorie zugrunde, dass das Immunsystem durch Beschäftigung mit diesen Parasiten von den unerwünschten Angriffen auf die Darmschleimhaut abgelenkt wird. Die Würmer sondern offenbar auch selbst wirksame Substanzen aus, die extrahiert werden können und in Tierversuchen bereits Autoimmunerkrankungen (bspw. Asthma) lindern können. Eine Zulassungsstudie ist in Planung, im Moment ist eine Behandlung auf Risiko des behandelnden Arztes möglich, wobei die Behandlungskosten von ca. 3000 EUR pro Behandlungszyklus vom Patienten zu tragen sind. Die Schweinepeitschenwürmer sterben im menschlichen Körper innerhalb von 14 Tagen ab und können nicht auf andere Menschen übertragen werden.[34]
- Ernährung: Entzündungshemmende Nahrungsmittel wie Omega-3-Fettsäuren und anthocyanhaltige Beeren, insbesondere Blaubeeren oder Heidelbeermuttersaft, können auch etwas helfen. Oft hilft auch das Weglassen bestimmter Nahrungsmittel. Welche Nahrungsmittel nicht gut vertragen werden, ist jedoch von Patient zu Patient unterschiedlich. Zusätzlich werden im akuten Schub häufig Lebensmittel nicht oder nur in geringer Menge vertragen, die in Remission vertragen werden (etwa Milch, Sahne, Äpfel, Gemüse mit Schale). Entsprechend wird empfohlen, den Genuss von aggressiven, entzündungsfördernden Nahrungsmitteln einzuschränken.[35][36][37][38]
- Kurkuma: Das Curcumin haltige Kurkuma (Curcuma longa) ist zusammen mit Mesalazin oder Sulfasalazin verabreicht, für die Remissionserhaltung geeignet. Ob die alleinige Gabe von Kurkuma zur Remissionserhaltung ausreicht, ist nicht bekannt.[39]
- Nicotin: Colitis ulcerosa kommt bei Nichtrauchern signifikant häufiger vor als bei Rauchern.[40][41] Randomisierte kontrollierte Studien bewiesen die signifikante Wirksamkeit von Nicotinpflastern.[42][43]
Mitarbeit der Patienten
Zum besseren Verständnis der eigenen Situation und der aktuellen Beschwerden kann mit Hilfe eines Fragebogens[44] betroffenen Patienten eine umfassende Übersicht über ihre aktuelle Gesundheitssituation und ihr persönliches Problemprofil gegeben werden. Bei Bedarf erhalten die Betroffenen Vorschläge für passende und aussichtsreiche Unterstützungsangebote. Die Ergebnisse des Fragebogens können im Anschluss an die Auswertung als Ausgangspunkt für ein ärztliches Gespräch genutzt werden. Der Nutzen des Fragebogens und die Wirksamkeit auf die Lebensqualität von Betroffenen wurden in einer randomisierten kontrollierten Studie bestätigt.[45]
Literatur
Leitlinien
- S3-Leitlinie Diagnostik und Therapie der Colitis ulcerosa der Deutschen Gesellschaft für Verdauungs- und Stoffwechselkrankheiten (DGVS). In: AWMF online (Stand 2018)
Fachartikel
- S. Danese, C. Fiocchi: Ulcerative Colitis. In: New England Journal of Medicine. 365, 2011, S. 1713–1725, doi:10.1056/NEJMra1102942.
- J. Meier, A. Sturm: Current treatment of ulcerative colitis. In: World journal of gastroenterology: WJG. Band 17, Nummer 27, Juli 2011, S. 3204–3212, ISSN 1007-9327. doi:10.3748/wjg.v17.i27.3204. PMID 21912469. PMC 3158396 (freier Volltext). (Review).
- D. Baumgart: Diagnostik und Therapie von Morbus Crohn und Colitis ulcerosa. In: Dtsch Arztebl Int. Nr. 106(8), 2009, S. 123–133 (aerzteblatt.de).
Weblinks
- Ulcerative Colitis, MedicineNet.com (englisch)
- Bildergalerie zur Colitis ulcerosa
Überregionale Verbände
- Deutsche Morbus-Crohn-/Colitis-ulcerosa-Vereinigung (DCCV e. V.)
- Österreichische Morbus Crohn/Colitis ulcerosa Vereinigung (ÖMCCV)
- SMCCV (Schweizerische Morbus Crohn/Colitis ulcerosa Vereinigung)
- European Federation of Crohn’s and Ulcerative Colitis Associations (EFCCA) – Dachverband der europäischen Patientenvereinigungen
- Kompetenznetz chronisch entzündliche Darmerkrankungen e. V.
Einzelnachweise
- ↑ www.kompetenznetz-darmerkrankungen: Colitis ulcerosa: Ursachen, Symptome, Therapie.
- ↑ D. C. Baumgart, S. R. Carding: Inflammatory bowel disease: cause and immunobiology. In: The Lancet. Band 369, Nr. 9573, 2007, S. 1627–1640, doi:10.1016/S0140-6736(07)60750-8, PMID 17499605.
- ↑ D. C. Baumgart, W. J. Sandborn: Inflammatory bowel disease: clinical aspects and established and evolving therapies. In: The Lancet. Band 369, Nr. 9573, 2007, S. 1641–1657, doi:10.1016/S0140-6736(07)60751-X, PMID 17499606.
- ↑ R. J. Xavier, D. K. Podolsky: Unravelling the pathogenesis of inflammatory bowel disease. In: Nature. Band 448, Nr. 7152, 2007, S. 427–434, doi:10.1038/nature06005, PMID 17653185.
- ↑ S3-Leitlinie Diagnostik und Therapie der Colitis ulcerosa der Deutschen Gesellschaft für Verdauungs- und Stoffwechselkrankheiten (DGVS). In: AWMF online (Stand 2011)
- ↑ Torsten Kucharzik, Sibylle Koletzko, Klaus Kannengießer, Axel Dignaß,: Ulcerative colitis—diagnostic and therapeutic algorithms. In: Deutsches Ärzteblatt. Band 117, Nr. 33/34, 2020, S. 564–74, doi:10.3238/arztebl.2020.0564.
- ↑ Siew C Ng, Hai Yun Shi, Nima Hamidi, Fox E Underwood, Whitney Tang: Worldwide incidence and prevalence of inflammatory bowel disease in the 21st century: a systematic review of population-based studies. In: The Lancet. Band 390, Nr. 10114, Dezember 2017, S. 2769–2778, doi:10.1016/S0140-6736(17)32448-0 (elsevier.com [abgerufen am 6. Januar 2021]).
- ↑ Mark S. Silverberg, Jack Satsangi, Tariq Ahmad, Ian D. R. Arnott, Charles N. Bernstein: Toward an integrated clinical, molecular and serological classification of inflammatory bowel disease: report of a Working Party of the 2005 Montreal World Congress of Gastroenterology. In: Canadian Journal of Gastroenterology = Journal Canadien De Gastroenterologie. 19 Suppl A, September 2005, ISSN 1916-7237, S. 5A–36A, doi:10.1155/2005/269076, PMID 16151544 (nih.gov [abgerufen am 6. Januar 2021]).
- ↑ a b c d e f g Torsten Kucharzik, Axel U. Dignass, Raja Atreya, Bernd Bokemeyer, Philip Esters, Klaus Herrlinger, Klaus Kannengießer, Peter Kienle, Jost Langhorst, Andreas Lügering, Stefan Schreiber, Andreas Stallmach, Jürgen Stein, Andreas Sturm, Niels Teich, Britta Siegmund: Aktualisierte S3-Leitlinie Colitis ulcerosa. AWMF, August 2019, abgerufen am 6. Januar 2021.
- ↑ Roy M. Soetikno, Otto S. Lin, Paul A. Heidenreich, Harvey S. Young, Michael O. Blackstone: Increased risk of colorectal neoplasia in patients with primary sclerosing cholangitis and ulcerative colitis: a meta-analysis. In: Gastrointestinal Endoscopy. Band 56, Nr. 1, Juli 2002, ISSN 0016-5107, S. 48–54, doi:10.1067/mge.2002.125367, PMID 12085034 (nih.gov [abgerufen am 6. Januar 2021]).
- ↑ Hetbert Renz-Polster, Steffen Krautzig: Basislehrbuch Innere Medizin. Elsevier, München 2013, ISBN 978-3-437-41114-4, S. 553f.
- ↑ a b K. Kemp, J. Griffiths, K. Lovell: Understanding the health and social care needs of people living with IBD: a meta-synthesis of the evidence. In: World journal of gastroenterology. 2012; 18 (43), S. 6240–6249, PMID 23180944.
- ↑ L. A. Graff, J. R. Walker, L. Lix, I. Clara, P. Rawsthorne, L. Rogala, N. Miller, L. Jakul, C. McPhail, J. Ediger, C. N. Bernstein: The relationship of inflammatory bowel disease type and activity to psychological functioning and quality of life. In: Clinical gastroenterology and hepatology. 2006; 4 (12), S. 1491–1501, PMID 17162241.
L. A. Graff, J. R. Walker, C. N. Bernstein: Depression and anxiety in inflammatory bowel disease: a review of comorbidity and management. In: Inflammatory bowel diseases. 2009; 15 (7), S. 1105–1118, PMID 19161177. - ↑ M. S. Sajadinejad, K. Asgari, K. Molavi, M. Kalantari, P. Adibi: Psychological issues in inflammatory bowel disease: an overview. In: Gastroenterology research and practice. 2012; doi:10.1155/2012/106502, PMID 22778720.
- ↑ Gerd Herold und Mitarbeiter. Innere Medizin. Köln 2008.
- ↑ Hafiz M Waqas Khan, Faisal Mehmood, Nabeel Khan: Optimal management of steroid-dependent ulcerative colitis. In: Clinical and Experimental Gastroenterology. Band 8, 12. November 2015, ISSN 1178-7023, S. 293–302, doi:10.2147/CEG.S57248, PMID 26648749, PMC 4648600 (freier Volltext).
- ↑ William J. Sandborn, Chinyu Su, Bruce E. Sands, Geert R. D’Haens, Séverine Vermeire: Tofacitinib as Induction and Maintenance Therapy for Ulcerative Colitis. In: New England Journal of Medicine. Band 376, Nr. 18, 4. Mai 2017, ISSN 0028-4793, S. 1723–1736, doi:10.1056/NEJMoa1606910 (nejm.org [abgerufen am 8. Januar 2021]).
- ↑ B. J. Rembacken u. a.: Non-pathogenic Escherichia coli versus mesalazine for the treatment of ulcerative colitis: a randomised trial. In: Lancet. 1999 Aug 21;354(9179), S. 635–639. PMID 10466665
- ↑ W. Kruis u. a.: Maintaining remission of ulcerative colitis with the probiotic Escherichia coli Nissle 1917 is as effective as with standard mesalazine. In: Gut. 2004 Nov; 53(11), S. 1617–1623. PMID 15479682
- ↑ European public assessment report (EPAR) for Entyvio, EPAR der Europäischen Arzneimittel-Agentur (EMA), englisch, abgerufen am 5. November 2014.
- ↑ Zusammenfassung des EPAR für die Öffentlichkeit (PDF) EPAR auf deutsch; abgerufen am 5. November 2014.
- ↑ Entyvio Fachinformation, Rote Liste, Fachinfo-Service, abgerufen am 5. November 2014.
- ↑ Jan Richert: Colitis ulcerosa – Medikamente und Therapien bei der chronisch entzündlichen Darmerkrankung (CED)– mit einem Blick auf Neuentdeckungen und Alternativmedizin. epubli, Berlin 2014, ISBN 978-3-8442-8205-4.
- ↑ C. Vissiennon et al.: Antispasmodic Effects of Myrrh due to Calcium Antagonistic Effects in Inflamed Rat Small Intestinal Preparations. In: Planta Med, 2015 Jan;81(2):116–122, doi:10.1055/s-0034-1383391.
- ↑ A. J. Fatani et al.: Myrrh attenuates oxidative and inflammatory processes in acetic acid-induced ulcerative colitis. In: Experimental and therapeutic medicine 12: 730–738, (2016).
- ↑ C. Vissiennon et al.: Synergistic interactions of chamomile flower, myrrh and coffee charcoal in inhibiting pro-inflammatory chemokine release from activated human macrophages. In: Synergy, Volume 4, Juni 2017, S. 13–18.
- ↑ R. Rosenthal, J. Luettig, N.A. Hering, S.M. Krug, U. Albrecht, M. Fromm, J.D. Schulzke: Myrrh exerts barrier-stabilising and –protective effects in HT-29/B6 and Caco-2 intestinal epithelial cells. In: Int J Colorectal Dis, 2016, doi:10.1007/s00384-016-2736-x.
- ↑ J. Langhorst, I. Varnhagen, S. B. Schneider, U. Albrecht, A. Rueffer, R. Stange, A. Michalsen, G. J. Dobos: Randomised clinical trial: a herbal preparation of myrrh, chamomile and coffee charcoal compared with mesalazine in maintaining remission in ulcerative colitis - a double-blind, double-dummy study. In: Aliment Pharmacol Ther. 2013 Jul 4
- ↑ Jost Langhorst, Anna K. Koch, Andreas Rueffer, Gustav Dobos: Distinct Patterns of Short Chain Fatty Acids in Patients with Ulcerative Colitis Experiencing a Flare during Treatment with Mesalamine or a Herbal Combination of Myrrh, Chamomile Flowers and Coffee Charcoal. In: Gastroenterology, April 2017, Volume 152, Issue 5, Supplement 1, Seite S616. doi:10.1016/S0016-5085(17)32186-8.
- ↑ Torsten Kucharzik, Axel Dignaß: S3-Leitlinie Diagnostik und Therapie der Colitis ulcerosa. ( vom 7. August 2018 im Internet Archive) AWMF-Registriernummer 021-009, Mai 2018, S. 156
- ↑ Hermann P. T. Ammon: Salai-Guggal-(Indischer Weihrauch-) Gummiharz aus Boswellia serrata: Boswelliasäuren als Nicht-Redoxhemmstoffe der Leukotrienbiosynthese – Neue therapeutische Möglichkeit? In: Deutsches Ärzteblatt. Band 95, Nr. 1-2. Deutscher Ärzte-Verlag, 5. Januar 1998, S. A-30 / B-21 / C-21 (aerzteblatt.de [abgerufen am 2. Februar 2015]).
- ↑ Jan Richert: Colitis ulcerosa – Medikamente und Therapien bei der chronisch entzündlichen Darmerkrankung (CED) – mit einem Blick auf Neuentdeckungen und Alternativmedizin. epubli, Berlin 2014, ISBN 978-3-8442-8205-4.
- ↑ 13.10.2016: Die PCG-2/UCA Studie mit Phosphatidylcholin (Lecithin) wurde gestoppt. In: DCCV e.V. Deutsche Morbus Crohn/Colitis ulceroa Vereinigung. DCCV e.V., 13. Oktober 2016, abgerufen am 18. Juni 2020.
- ↑ Würmer auf Rezept. W wie Wissen, 15. März 2009.
- ↑ Pschyrembel: Klinisches Wörterbuch. 263. Auflage. De Gruyter, Berlin 2012.
- ↑ Pschyrembel: Wörterbuch Naturheilkunde. 2. Auflage. de Gruyter, Berlin/ New York 2000.
- ↑ Kurt Langbein, Hans-Peter Martin, Hans Weiss: Bittere Pillen 2011–2013. Kiepenheuer & Witsch, Köln 2013, ISBN 978-3-462-04537-6.
- ↑ Annette Bopp, Vera Herbst: Handbuch rezeptfreie Medikamente. 4. Auflage. Stiftung Warentest, Berlin 2011.
- ↑ Sushil Kumar, Vineet Ahuja, Mari Jeeva Sankar, Atul Kumar, Alan C. Moss: Curcumin for maintenance of remission in ulcerative colitis. In: The Cochrane Database of Systematic Reviews. 10. Jahrgang, 17. Oktober 2012, S. CD008424, doi:10.1002/14651858.CD008424.pub2, PMID 23076948, PMC 4001731 (freier Volltext).
- ↑ BM Calkins: A meta-analysis of the role of smoking in inflammatory bowel disease. In: Digestive Diseases and Sciences. 34. Jahrgang, Nr. 12, 1989, S. 1841–1854, doi:10.1007/BF01536701, PMID 2598752.
- ↑ PL Lakatos, T Szamosi, L Lakatos: Smoking in inflammatory bowel diseases: good, bad or ugly? In: World Journal of Gastroenterology. 13. Jahrgang, Nr. 46, 2007, S. 6134–6139, doi:10.3748/wjg.13.6134, PMID 18069751, PMC 4171221 (freier Volltext).
- ↑ M Guslandi: Nicotine treatment for ulcerative colitis. In: British Journal of Clinical Pharmacology. 48. Jahrgang, Nr. 4, Oktober 1999, S. 481–484, doi:10.1046/j.1365-2125.1999.00039.x, PMID 10583016, PMC 2014383 (freier Volltext).
- ↑ WJ Sandborn, WJ Tremaine, KP Offord, GM Lawson, BT Petersen, KP Batts, IT Croghan, LC Dale, DR Schroeder, RD Hurt: Transdermal nicotine for mildly to moderately active ulcerative colitis. A randomized, double-blind, placebo-controlled trial. In: Annals of Internal Medicine. 126. Jahrgang, Nr. 5, März 1997, S. 364–371, doi:10.7326/0003-4819-126-5-199703010-00004, PMID 9054280.
- ↑ Online-Fragebogen für Betroffene mit chronisch entzündlicher Darmerkrankung. Herausgeber: Seniorprofessur für Bevölkerungsmedizin; Universität zu Lübeck. Abgerufen am 10. Januar 2015.
- ↑ A. Hueppe, J. Langbrandtner, H. Raspe: Inviting patients with inflammatory bowel disease to active involvement in their own care: a randomized controlled trial. In: Inflammatory bowel diseases. 2014; 20 (6), S. 1057–1069, PMID 24788217.