Kreuzbandriss
| Klassifikation nach ICD-10 | |
|---|---|
| S83.50 | Nicht näher bezeichnetes Kreuzband Inkl.: Kreuzbandriss o.n.A. |
| S83.53 | Riss des vorderen Kreuzbandes Inkl.: Partieller oder kompletter Riss |
| S83.54 | Riss des hinteren Kreuzbandes Inkl.: Partieller oder kompletter Riss |
| ICD-10 online (WHO-Version 2019) | |
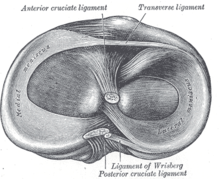
Von einem Kreuzbandriss oder einer Kreuzbandruptur spricht man bei einem unvollständigen (partiellen) oder vollständigen (kompletten) Riss (Ruptur) eines oder beider Kreuzbänder. In den meisten Fällen ist das vordere Kreuzband (Ligamentum cruciatum anterius) betroffen. Durch Überschreiten seiner Reißfestigkeit kommt es zu Einriss oder Abriss des Bandes, eventuell mit Ausriss des knöchernen Ansatzes (Insertion).
Kreuzbandrisse entstehen meist ohne Fremdeinwirkung durch plötzliche Richtungswechsel beim Laufen oder Springen. Sie sind die häufigsten klinisch relevanten Verletzungen im Bereich des Kniegelenks. Kreuzbandrisse können anhand ihrer Symptome, der Beschreibung des Verletzungsvorgangs und mit Hilfe einfacher tastender (palpatorischer) Untersuchungen relativ sicher diagnostiziert werden. Magnetresonanztomographie und Arthroskopie können die Diagnosestellung weiter absichern. Unbehandelte Kreuzbandrupturen können zu schweren degenerativen Schäden im Knie führen. Die Therapie kann sowohl konservativ als auch chirurgisch (minimalinvasiv mittels Arthroskopie) erfolgen. Welche Therapie wann und in welcher Variante ausgeführt wird, ist Gegenstand kontroverser Diskussionen. Unbestritten ist dagegen, dass derzeit keine Therapieform qualitativ den ursprünglichen Zustand eines unverletzten Kreuzbandes wiederherstellen kann. Eine Langzeitfolge eines Kreuzbandrisses ist die deutlich erhöhte Wahrscheinlichkeit der Ausbildung einer Kniegelenksarthrose – unabhängig von der Art der Behandlung. Eine Vielzahl von Studien kommt zu dem Ergebnis, dass durch spezielles präventives Verhalten das Risiko für einen Kreuzbandriss deutlich gesenkt werden kann.
In der anglo-amerikanischen Fachliteratur wird für Verletzungen des vorderen Kreuzbandes der Begriff anterior cruciate ligament injury verwendet. Kreuzbandriss wird korrekterweise mit cruciate ligament rupture übersetzt. Verletzungen des hinteren Kreuzbandes (Ligamentum cruciatum posterius) werden im Englischen als posterior cruciate ligament injury bezeichnet.
Arten[Bearbeiten | Quelltext bearbeiten]

In den wenigsten Fällen sind Kreuzbandrisse isolierte Verletzungen. Die Rupturen werden meist von anderen Läsionen weiterer Bänder und der Menisken begleitet.[1] Es können zwei Arten von Kreuzbandrissen unterschieden werden:
- Vorderer oder hinterer Kreuzbandriss mit sagittaler, das heißt von vorne nach hinten verlaufender, Instabilität und positivem Schubladenphänomen
- Kombinationsverletzung mit Schubladenphänomen in Drehstellung des Fußes nach innen oder außen:[2]
- Anteromediale Rotationsinstabilität (AMRI, vorne-mittige Drehbewegungsinstabilität): vorderer Kreuzbandriss, Riss des Innenmeniskus und der mediodorsalen Kapsel, oft zusätzlich (meist zur Mitte zeigender) Riss des Innenbandes (sogenannte Unhappy Triad).[3]
- Anterolaterale Rotationsinstabilität (ALRI, vorne-seitliche Drehbewegungsinstabilität): Riss des hinteren Kreuzbandes, des Außenbandes und der dorsolateralen Kapsel.[4]
- Posterolaterale Rotationsinstabilität (PLRI, hintere-seitliche Drehbewegungsinstabilität): Riss des Außenbandes und des hinteren Kreuzbandes bei hinterer-mittiger, beziehungsweise hinterer-seitlicher Drehbewegungsinstabilität.[5]
Verletzungsmechanismen[Bearbeiten | Quelltext bearbeiten]
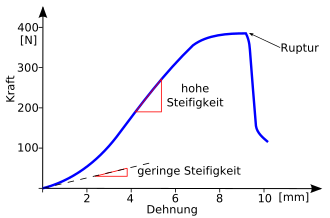
Bei geringer Belastung (= Kraft). verläuft die Kurve flach, da das Band ohne Zunahme der intraligamentären Kraft gedehnt wird (geringe Steifigkeit). Bei erhöhter Belastung nimmt die Steifigkeit des Bandes zu. Es stellt sich zunächst ein weitgehend linearer Anstieg ein (hohe Steifigkeit). In diesem Bereich verhalten sich die Kollagenfaserbündel des Bandes elastisch, da sie parallel ausgerichtet sind. Bei einer weiteren Krafteinwirkung finden irreversible Veränderungen im Band statt, so dass es nicht mehr zu seiner ursprünglichen Länge relaxieren kann. Nimmt die Kraft noch weiter zu, so zerreißen einzelne Faserbündel (die Kurve wird flacher). Da nicht alle Faserbündel der gleichen hohen Belastung ausgesetzt sind, kann selbst nach den ersten Rissen die Belastung weiter zunehmen (die Steifigkeit nimmt wieder ab). Ab einer bestimmten Maximalkraft zerreißt das Band schlagartig, was in einem plötzlichen Abfall der Kurve zu sehen ist.[7]
Vorderes Kreuzband[Bearbeiten | Quelltext bearbeiten]
Die Verletzung des vorderen Kreuzbands entsteht typischerweise durch einen Richtungswechsel. Häufig liegt eine Drehbewegungsstellung des Unterschenkels nach außen mit Valgusbeugungsstress oder eine Drehbewegungsstellung nach innen mit Varusbeugungsstress vor. Auch zu starke Streck- oder Beugebewegungen (Hyperextension beziehungsweise Hyperflexion) können ein Auslöser sein. In den überwiegenden Fällen handelt es sich um Sportverletzungen. Besonders häufig treten solche Verletzungen (Traumata) unter sogenannten „Stop-and-Go“-Sportarten (z. B. Tennis oder Squash) und bei Mannschaftssportarten (z. B. Fußball, Football, Handball, Hockey oder Basketball) – oft auch unter Fremdeinwirkung – auf. Auch beim Skifahren – vor allem wenn der Tal-Ski nach außen dreht, der Körper aber über dem Berg-Ski fixiert bleibt – sind Rupturen des vorderen Kreuzbandes eine häufige Art der Verletzung. Der über die Valgus- und Innenrotationsstellung laufende Verletzungsmechanismus beim Skifahren wird auch als „Phantomfuß-Mechanismus“ bezeichnet.[1][8] Ein Riss kann auch durch eine Auskugelung der Kniescheibe (Patellaluxation) mit plötzlichem Stabilitätsverlust des Kniegelenks bedingt sein.
Durch den Ausfall (Insuffizienz) des vorderen Kreuzbandes ist die Funktion eines der beiden zentralen passiven Führungselemente (primäre Stabilisatoren[9]) des Kniegelenks gestört. Daraus resultiert eine pathologische Bewegungsfreiheit des Schienbeinkopfes nach vorne (ventral), der sogenannte „Tibiavorschub“. Gelenkkapsel, Seitenbänder, hinteres Kreuzband und Menisken werden vermehrt beansprucht, um den Schienbeinvorschub zu bremsen. Es kommt zu einer Überdehnung der Bandstrukturen. Bei Zunahme des Schienbeinvorschubs kommt es zu Knorpelschäden. Diese sind unter anderem dadurch bedingt, dass der Knorpel einer deutlich höheren Belastung ausgesetzt ist. Eine höhere Belastung bedeutet in so einem Fall eine frühzeitige Abnutzung mit Ausbildung einer Arthrose. Den vorderen Kreuzbandriss begleitende Verletzungen der Menisken und des Knorpels potenzieren das Risiko einer Arthrose.[10]
Hinteres Kreuzband[Bearbeiten | Quelltext bearbeiten]
Risse des hinteren Kreuzbands sind seltener. Sie entstehen aufgrund des Überschreitens der maximalen Dehnungsmöglichkeit des hinteren Kreuzbands, in der Regel durch äußere Gewalteinwirkung. Von einem hinteren Kreuzbandriss ist in den meisten Fällen nicht nur das hintere Kreuzband betroffen. Die Verletzungen sind daher meist weitaus komplexer und betreffen in der Regel das gesamte Kniegelenk. Hauptursache für einen Riss des hinteren Kreuzbandes sind Verkehrsunfälle oder allgemeiner sogenannte Rasanztraumata.[11] Dies ist darauf zurückzuführen, dass durch das Sitzen im PKW das Knie gebeugt ist. Durch ein Aufprallen des Unterschenkels an das Armaturenbrett reißt das hintere Kreuzband. Dieser Mechanismus wird deshalb auch dashboard injury (wörtlich aus dem engl. übersetzt: Armaturenbrett-Verletzung) genannt.[12][13] Diese Form der Verletzung ist allerdings relativ selten, und ihre Häufigkeit hat im Laufe der Jahre mehr und mehr abgenommen. So fanden sich in einer in Deutschland durchgeführten Studie mit über 20.000 Unfallopfern bei Pkw-Unfällen lediglich 5 Fälle von dashboard injury.[14]
Bei körperkontaktbetonten Sportarten, wie beispielsweise American Football, kann eine von vorne-mittig einwirkende Gewalt durch eine zu starke Streckung zu einer Verletzung des hinteren Kreuzbandes führen. Häufig kommt es hierbei zu Mitverletzungen des vorderen Kreuzbandes sowie der hinteren Gelenkkapsel.[11]
Häufigkeit[Bearbeiten | Quelltext bearbeiten]
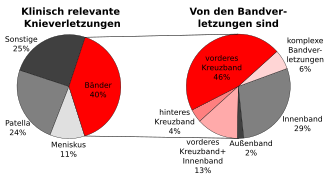


Der Anteil an Verletzungen der Bänder im Knie an allen klinisch relevanten Knieverletzungen liegt bei etwa 40 %.[19] Von diesen 40 % wiederum gehen etwa zwei Drittel der Verletzungen auf das Konto von Kreuzbandrissen – zu 46 % nur das vordere Kreuzband und zu 4 % nur das hintere. Mischverletzungen, beziehungsweise komplexere Verletzungen, mit Beteiligung der Kreuzbänder haben einen Anteil von 19 %. Das vordere Kreuzband reißt statistisch gesehen etwa zehnmal so häufig wie das hintere. Die Hauptursache für die deutlich geringere Inzidenz von Rupturen des hinteren Kreuzbandes sind zum einen dessen größerer Durchmesser und die dadurch bedingte vergleichsweise höhere Belastungsfähigkeit und zum anderen seine anders geartete Funktion.[20] In den Vereinigten Staaten beträgt das Verhältnis von Rupturen des vorderen Kreuzbandes zum hinteren etwa 9 bis 10 : 1, in Deutschland etwa 14 : 1.
Weltweit kommt es zu rund einer Million Kreuzbandrissen pro Jahr. Zumeist sind Freizeitsportler betroffen.[21] Der Riss des vorderen Kreuzbandes ist nicht nur die häufigste Bandverletzung des Knies, sondern auch die häufigste klinisch relevante Verletzung des Knies überhaupt.[15][22] Die Häufigkeit liegt bei etwa 0,5 bis 1[23] vorderen Kreuzbandrissen pro tausend Einwohner (USA, Mitteleuropa) und Jahr. In den Vereinigten Staaten kommt es pro Jahr zu etwa 80 000[24] bis 100 000[25] Rupturen des vorderen Kreuzbandes. Die Inzidenz ist im Altersintervall von 15 bis 25 Jahren am höchsten. Die dadurch entstehenden jährlichen Kosten liegen bei ungefähr 1 Milliarde Dollar.[24]
In Deutschland betrugen 2002 die Krankheitskosten in den Krankenhäusern für die Behandlung der „Binnenschädigung des Kniegelenks“ – bei der Kreuzbandrisse den Hauptanteil verursachen – 359,3 Millionen Euro.[26][27] Statistisch gesehen reißt in Deutschland alle 6,5 Minuten ein Kreuzband. Bei etwa jedem Dritten ist zusätzlich ein Meniskus beschädigt.[28] In der Schweiz liegen die Schätzungen für die jährlichen Kosten durch Kreuzbandrupturen bei 200 bis 250 Millionen Franken. Von dieser Summe entfallen 40 % auf Heilkosten, 47 % auf Tagegelder, 2 % auf Kapitalleistungen, wie beispielsweise Integritätsentschädigungen (ein sozialversicherungsrechtliches Schmerzensgeld) und 12 % auf Invalidenrenten (Kapitalwerte). Pro Kreuzbandriss sind dies fast 21.000 Franken, mit einem durchschnittlichen Heilkostenanteil von 8350 Franken.[16]
Die Schweizerische Unfallstatistik (UVG), von der etwa die Hälfte aller Schweizer Bürger erfasst wird, meldet pro Jahr 6350 Verletzungen des vorderen Kreuzbandes (Zeitraum 1997 bis 2001). Die Hochrechnung für die Schweiz geht von 10.000 bis 12.000 Fällen aus. Von den erfassten 6350 Verletzungen werden 73 % durch „Sport und Spiel“ verursacht, 10 % sind Berufsunfälle, und 17 % entfallen auf sonstige Tätigkeiten, wie beispielsweise Wegeunfälle, Aufenthalt in Häusern oder andere Freizeitaktivitäten.[16]
Frauen bzw. Mädchen haben eine zwei- bis achtmal höhere Verletzungsrate als Männer, die den gleichen Sport ausüben. Verschiedene Studien zeigen, dass diese Verletzungen vor allem kontaktlos hervorgerufen werden.[29] Hier spielt eine funktionelle Valgusposition des Kniegelenks bei Landung nach einem Sprung eine wegweisende Rolle. Bei Basketballspielerinnen ist einer Studie zufolge die Wahrscheinlichkeit für eine Knieverletzung, eine Operation am Knie oder des vorderen Kreuzbandes viermal höher als bei männlichen Basketballspielern. Bei Fußballspielerinnen beträgt dieser Faktor 3,41.[30][31] Die Ursache für die erhöhte Inzidenz bei Frauen ist noch weitgehend unklar. So werden anatomische Unterschiede, wie beispielsweise ein größeres Spiel im Kniegelenk, Hormone[32] und Trainingstechniken diskutiert.[25][33][34]
Der Anteil einzelner Sportarten an der Häufigkeit eines Kreuzbandrisses hängt sehr stark von den lokalen Präferenzen für die jeweilige Sportart ab. In den USA beispielsweise haben Basketballspieler (20 %), gefolgt von Fußball- (17 %) und American-Football-Spielern (14 %), den höchsten Anteil an Kreuzbandrissen, während in Norwegen die Reihenfolge Fußballspieler (42 %), Handballspieler (26 %) und alpine Skifahrer (10 %) ist.[35] In Deutschland treten die häufigsten Kreuzbandrisse bei den Sportarten Fußball, Handball und Skifahren (alpin) auf.[36] Danach folgen Straßenverkehrs- und Arbeitsunfälle.[37] Über 70 % der Risse des vorderen Kreuzbandes entstehen ohne Fremdeinwirkung bei der Landung nach einem Sprung, beim Abbremsen oder beim plötzlichen Richtungswechsel.[38][39]
Die Anzahl der jährlich diagnostizierten Kreuzbandrupturen nimmt seit Jahren beständig zu. Neben den verbesserten diagnostischen Möglichkeiten – mit der häufiger Kreuzbandrisse auch als solche erkannt werden – ist auch die Zunahme an sportlichen Aktivitäten in der Freizeitgesellschaft schuld an dieser Tendenz. Ohne einige bestimmte Sportarten wären Kreuzbandrupturen ein relativ seltenes Trauma.[20]
Risikofaktoren[Bearbeiten | Quelltext bearbeiten]

Außer den unter der Rubrik Häufigkeit bereits beschriebenen Faktoren Sportart und Geschlecht spielen noch andere Risikofaktoren beim Kreuzbandriss eine Rolle. Aufgrund der Häufigkeit der Verletzung liegen umfassende statistische Daten und eine Vielzahl daraus abgeleiteter Studien vor. Die Ätiologie des vorderen Kreuzbandrisses ohne Fremdeinwirkung ist sehr vielschichtig, und eine Reihe von teilweise sehr unterschiedlichen Faktoren beeinflussen das Risiko einer Ruptur. Es ist bis heute noch nicht vollständig zu erklären, warum einzelne Personen ein höheres Risiko für diese Verletzung haben als andere.[40] Beispielsweise ist ungeklärt, warum nach der Verletzung des vorderen Kreuzbands eines Knies eine erhöhte Wahrscheinlichkeit für dieselbe Verletzung des anderen Knies innerhalb der nächsten Jahre gegeben ist.[41][42][43][44][45][46] So haben deutsche Fußballspielerinnen, die bereits einen Kreuzbandriss hatten, eine über fünfmal höhere Wahrscheinlichkeit für eine erneute Kreuzbandruptur als Spielerinnen, die bisher von dieser Verletzungsart verschont waren.[47] Bei den Risikofaktoren wird zwischen intrinsischen (personenbezogenen) und extrinsischen (äußeren) Faktoren unterschieden. Zu den intrinsischen Faktoren gehören beispielsweise die genetische Prädisposition beziehungsweise Anatomie, Trainingszustand (Fitness), neuromuskuläre Effekte oder hormonelle Faktoren. Dagegen sind beispielsweise die Bodenbeschaffenheit, das Wetter oder die Sportschuhe extrinsische Risikofaktoren.
Die Kenntnis der Risikofaktoren für Kreuzbandrisse ist ein wichtiger Ansatzpunkt für präventive Maßnahmen.
Intrinsische Risikofaktoren[Bearbeiten | Quelltext bearbeiten]
Anatomische Faktoren gehören zu den schon länger vermuteten Risikofaktoren. Die Reißfestigkeit eines Kreuzbandes hängt unmittelbar mit dessen Breite zusammen, die wiederum von Mensch zu Mensch unterschiedlich sein kann. In einer anthropometrischen Studie wurden die vorderen Kreuzbänder des unverletzten kontralateralen Knies von Patienten mit einer Kreuzbandruptur mit denen einer Kontrollgruppe mit gleicher mittlerer Körpermasse verglichen. Die Volumina der Kreuzbänder wurden mittels Magnetresonanztomografie ermittelt. In der Gruppe mit Kreuzbandrissen betrug das Volumen des kontralateralen Kreuzbandes durchschnittlich 1921 mm³, während es bei der Kontrollgruppe bei 2151 mm³ lag. Die Autoren der Studie schließen daraus, dass anthropometrische Unterschiede im Volumen – und daraus abgeleitet der Breite – des Kreuzbandes einen direkten Einfluss auf die Wahrscheinlichkeit eines Kreuzbandrisses ohne Fremdeinwirkung haben.[48] Schon in früheren Studien wurde eine Korrelation von einer schmalen Kreuzbandhöhle (interkondyläres Notch), die wiederum im Zusammenhang mit einem schmaleren Kreuzband steht, mit einem erhöhten Risiko für einen Kreuzbandriss festgestellt.[49][50][51][52][53][54] Allerdings herrscht darüber kein wissenschaftlicher Konsens, da andere Studien zu anderen Ergebnissen kommen.[42][55][56] Frauen haben gegenüber Männern eine schmalere Kreuzbandhöhle, weshalb dieser anatomische Unterschied ein Erklärungsmodell für die höhere Inzidenz von Kreuzbandrupturen bei Frauen ist.[57][58]
Defizite in der Propriozeption,[59] das heißt der Wahrnehmung der eigenen Körperbewegung und -lage im Raum, werden ebenso wie neuromuskuläre Ermüdungserscheinungen in den unteren Extremitäten[60] und zentrale Ermüdungserscheinungen bei der Landung nach einem Sprung[61] als Risikofaktoren für eine vordere Kreuzbandruptur gesehen.[42] In einer Studie wurde festgestellt, dass die Patienten mit einem Kreuzbandriss signifikante Defizite bei neurokognitiven Fähigkeiten hatten.[62] Weitere Risikofaktoren sind eine dynamische Valgusbelastung der Kniegelenke, eine fehlende Hüft- und Rumpfkontrolle und eine geringe Kniebeugung bei der Landung nach einem Sprung. Außerdem erhöht eine sogenannte Quadrizepsdominanz, d. h. ein Überwiegen der Kraft des M. quadriceps gegenüber der ischiocruralen Muskulatur, das Risiko für eine Verletzung des vorderen Kreuzbandes.[63]
Extrinsische Risikofaktoren[Bearbeiten | Quelltext bearbeiten]
Der Reibungskoeffizient zwischen der Sohle des Sportschuhs und dem Untergrund ist ein Faktor bei der Ursache eine Kreuzbandrisses. Ein hoher Reibungskoeffizient korreliert mit einem erhöhten Verletzungsrisiko.[64] In einer Studie über zwei Spielzeiten in den oberen drei norwegischen Handball-Ligen spielte bei 55 % der Kreuzbandrisse der Reibungskoeffizient Sportschuh/Bodenbelag eine Rolle.[65] In kälteren Monaten werden im American Football weniger Spieler durch Kreuzbandrisse verletzt als in wärmeren Monaten. Eine mögliche Ursache ist die in den kühleren Monaten reduzierte Bodenhaftung.[66]
In einer Studie über Kreuzbandrisse bei Australian Football wird ebenfalls ein Zusammenhang mit den Wetterbedingungen und der Verletzungsrate beschrieben. So war die Verletzungsrate auf trockenen Spielfeldern signifikant höher als auf feuchten.[44] Als Ursache wird ein weicherer Untergrund nach Niederschlägen vermutet, der die Kraftübertragung zwischen Schuh und Oberfläche reduziert.[67]
Ebenfalls in Australien wurde ein Zusammenhang mit der Bodenbeschaffenheit festgestellt. So rissen in der Australian Football League auf Weidelgras weniger Kreuzbänder als auf Hundszahngras. Hier wird als Ursache eine reduzierte Haftung der Sportschuhe in Wechselwirkung mit dem Weidelgras vermutet, wodurch die für das Kreuzband destruktive Kraftübertragung geringer ist als auf dem Hundszahngras mit höherer Haftung.[68]
Symptomatik[Bearbeiten | Quelltext bearbeiten]
Wenn ein Kreuzband gerissen ist, führt dies meist zu einer deutlichen Schwellung des Kniegelenks durch den Verletzungs-Bluterguss und in Folge zu Schmerzhaftigkeit aufgrund der Kapseldehnung des Gelenkes. Ein blutiger Gelenkerguss (Hämarthros) ist der Normalfall bei einem Kreuzbandriss. Er tritt in 95 % der Fälle auf und schränkt sehr schnell die Beweglichkeit des Kniegelenks ein. Zusammen mit der Instabilität des Kniegelenks ist ein Hämarthros ein Leitsymptom für eine Kreuzbandruptur.[69] Umgekehrt ist ein Kreuzbandriss für etwa 50 bis über 75 % aller Hämarthrosen verantwortlich.[70] Diese Symptomatik wurde bereits im Jahre 1879 von dem Franzosen Paul Ferdinand Segond (1851–1912) beschrieben: Heftiger Schmerz im Knie-Inneren und rasches Einbluten mit entsprechender Schwellung des Gelenkes.[71] Ursache für diese Symptome sind die im Kreuzband verlaufenden Nervenfasern und Blutgefäße. Erstere lösen beim Zerreißen den Schmerz aus, und letztere sorgen für die Einblutung in das Gelenk.
Oft ist das Zerreißen mit einem hörbaren Knall („Plopp“) verbunden.[72] Auf das Zerreißen folgt ein kurzer Schmerz. Die Instabilität im Knie bemerkt der Betroffene schon unmittelbar, wenn sich der erste Schmerz gelegt hat. Der Gelenkerguss stellt sich meist erst im Laufe des Tages ein. In der Regel muss der ausgeübte Sport abgebrochen werden. Eine Ausnahme sind Skifahrer, die oft noch die Abfahrt bewerkstelligen können – allerdings unter erheblichen Schmerzen. Treffen all diese Symptome zu, so handelt es sich mit 90-prozentiger Sicherheit um einen Riss des vorderen Kreuzbandes (oder beider). Das Knie lässt sich meist nicht mehr ganz strecken und wird in leichter Beugestellung gehalten (Schonhaltung). In dieser Beugestellung kann man den Unterschenkelknochen mit der Hand gegen den Oberschenkelknochen um etwa 5–10 mm nach vorne ziehen, ohne einen Anschlag zu spüren, während beim gesunden Knie nur wenige Millimeter (2–3 mm) möglich sind und man dann einen Anschlag verspürt (positiver Lachman-Test).
Nach etwa einer Woche klingen die Symptome bei einem vorderen Kreuzbandriss wieder ab. Manche Patienten beginnen bereits nach zwei Wochen wieder mit Sport. Der Grad der Instabilität des Kniegelenkes ist stark abhängig von den sekundären Kniegelenks-Stabilisatoren beziehungsweise deren Trainingszustand. Sekundäre Kniegelenks-Stabilisatoren sind andere periphere Bänder und Muskelsehnen.[9] Sie können teilweise die Funktion des vorderen Kreuzbandes zur Stabilisierung des Kniegelenkes übernehmen. Viele Patienten sind dann drei bis sechs Monate weitgehend beschwerdefrei. Danach können die sekundären Stabilisatoren die auf das Kniegelenk einwirkenden Kräfte aber meist nicht mehr abfangen. Schäden an den Menisken und Seitenbändern sowie ein vermehrtes Auftreten von giving way sind die Folge.[73]
Begleitverletzungen[Bearbeiten | Quelltext bearbeiten]
Isolierte vordere Kreuzbandrisse sind eher die Ausnahme. Bis zu 80 % aller Kreuzbandrisse werden von anderen Verletzungen begleitet.[37] Verletzungen der Menisken sind dabei ausgesprochen häufig. In einer umfangreichen Studie wurde bei akuten Kreuzbandrissen in 42 % der Fälle ein Riss des Innenmeniskus und zu 62 % ein Riss des Außenmeniskus diagnostiziert. In einer anderen Studie wurde bei Kreuzbandrissen im chronischen Intervall (bei der Durchführung einer Bandplastik) bei 60 % der Patienten ein Riss des Innenmeniskus und bei 49 % einer des Außenmeniskus festgestellt.[74] Wird der verletzte Meniskus entfernt, so steigt die Instabilität des betroffenen Knies weiter an. Die stark eingeschränkte Stoßdämpfung führt darüber hinaus zu einer verstärkten Häufigkeit sekundärer Arthrosen.[10][75] Unversehrte Menisken wirken sich positiv auf das Ergebnis einer Kreuzbandplastik aus.[76] Aus diesem Grund empfiehlt sich – wenn es der Riss des Meniskus zulässt – eine Refixation[77] des selbigen durchzuführen. Idealerweise erfolgt dies zusammen mit der Rekonstruktion des Kreuzbandes.[78][79]
Eine weitere häufige Begleitverletzung ist der Riss des Innen- und/oder Außenbandes des Kniegelenks. Sind Innenband, Innenmeniskus und vorderes Kreuzband betroffen, so spricht man von einer Unhappy Triad, ein Begriff, der in der modernen Kniechirurgie kaum mehr Anwendung findet. Eher selten ist der anterolaterale (vorn und seitlich) knöcherne Kapselausriss am Schienbeinplateau, die sogenannte Segond-Fraktur.[1] Diese stellt nach neueren Erkenntnissen den knöchernen Ausriss des Anterolateralen Ligaments (ALL) dar. Dieses ist ein wichtiger Stabilisator gegen eine forcierte Innenrotation des Knies. Erst ein Riss auch dieses Bandes erlaubt einen positiven Pivot-Shift-Test. In einer retrospektiven Studie der belgischen Arbeitsgruppe, die das Band erstmals 2013 anatomisch beschrieb, konnte es bei 206 von 351 Kernspintomographien von Knien mit einem anschließend operierten vorderen Kreuzbandriss aufgefunden werden, was dadurch erschwert wird, dass das Band schräg zu den Standardschichten der Kernspintomographie läuft. Dabei fand sich ein ALL-Riss bei 162 (79 %) der Knie, ein knöcherner Ausriss (Segond-Fraktur) in drei Fällen (2 %).[80]
Verletzungen des Gelenkknorpels (traumatische Chondropathien) sind an 16 bis 46 % aller Rupturen des vorderen Kreuzbandes beteiligt.[81]
Seltener, und meist unerkannt, ist der Riss der hinteren, äußeren Kapselschale, vor allem der Sehne des Kniekehlmuskels (tiefer Wadenmuskel). Unbehandelt führt diese Verletzung zu einer erheblichen Kniegelenksinstabilität mit sichtbar gestörtem Gang.
Komplexe Verletzungen der Kniebänder werden als Kniegelenksluxation bezeichnet. Nach klinisch und MR-tomographisch gestützter Klassifikation nach Schenk sind klar definierte operativ/konservative Therapiekonzepte erfolgreich.
Diagnostik[Bearbeiten | Quelltext bearbeiten]

Die Diagnosestellung erfolgt in vielen Fällen mit einer erheblichen zeitlichen Verzögerung, auch wenn die Patienten unmittelbar nach der Verletzung einen Arzt aufgesucht haben. Einige Studien geben einen mittleren Zeitraum von 2[82] bis 21 Monaten[83] an, der zwischen dem Zeitpunkt der Verletzung und der korrekten Diagnosestellung vergeht. In vielen Fällen ist zudem der Besuch mehrerer Ärzte notwendig, bis die richtige Diagnose gestellt ist. Typische Falschdiagnosen sind vor allem Meniskusriss und „Verstauchung“.[84] Es wird deshalb davon ausgegangen, dass Kreuzbandrupturen unterdiagnostiziert werden. Das heißt, dass sie tatsächlich häufiger auftreten, als dass sie korrekt diagnostiziert werden.[83] Ein nicht unwesentliche Rolle hierbei spielen z. T. missverständliche MRT-Befunde.
Klinische Befundung[Bearbeiten | Quelltext bearbeiten]


Bei einem Riss des vorderen Kreuzbands kommt es zum sogenannten vorderen Schubladenphänomen: Bei gebeugtem Knie kann der Unterschenkel von hinten nach vorne geschoben werden. Ist dagegen das hintere Kreuzband gerissen, so kommt es zum hinteren Schubladenphänomen: Bei gebeugtem Knie kann der Unterschenkel von vorne nach hinten geschoben werden.
Die initiale Diagnose wird mittels Schubladen- und Lachman-Test (seltener Pivot-Shift-Test) durchgeführt. Aufgrund der Anatomie des vorderen Kreuzbandes (zwei Bandanteile = Faszikelbündel) ist eine klinische Diagnose oft erschwert, wenn nur ein Bündel gerissen ist. Hier ergibt sich dann beispielsweise ein negatives Schubladenphänomen in 90°-Beugung des Kniegelenkes, aber ein positiver Lachman-Test in 15°-Beugung.
Ein Ausfall (Insuffizienz) des hinteren Kreuzbandes kann in einigen Fällen durch eine Beobachtung (Inspektion) des in 90° gebeugten Kniegelenks von der Seite beim liegenden Patienten beurteilt werden. Bei zurückgesunkenem Schienbeinkopf sollte eine Verletzung des Bandes in Erwägung gezogen werden. Durch zusätzliches Anspannen der sogenannten ischiocruralen Muskulatur (hintere Oberschenkelmuskulatur) kann dieses Phänomen verstärkt werden. Durch nachfolgende Quadrizepsmuskel-Anspannung (Kontraktion) wird die hintere Schublade aufgehoben.
Der Stabilitätsverlust tritt mit zunehmender Beugung im Kniegelenk ein und ist bei Streckung nicht vorhanden. Dadurch erklären sich die erstaunlich geringen Beschwerden bei isolierten Rissen. Beschwerden werden vor allem beim Treppensteigen oder beim Heben von Gewichten hinter der Kniescheibe (retropatellar) angegeben (erhöhter Druck des Oberschenkelknochens auf die Kniescheibe).
Die Instabilität, die durch einen Kreuzbandriss entsteht, sorgt für eine Überbelastung von Knorpel, Innen- und Außenmeniskus. Wird die Instabilität nicht durch die Muskulatur kompensiert oder durch eine Operation beseitigt, kommt es häufig zu einem Meniskusriss und/oder einer Knorpelschädigung mit Arthrose.
Bildgebende Verfahren[Bearbeiten | Quelltext bearbeiten]
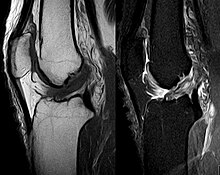

Die Diagnose kann mit bildgebenden Verfahren – namentlich der Magnetresonanztomographie (MRT, „Kernspin“) – bestätigt werden. Dabei ist allerdings zu beachten, dass die Interpretation der MRT in der Diagnostik eines Kreuzbandrisses zu 20 Prozent falsche Diagnosen liefert. Hier kommt es auf die sogenannten Schnittbilder und die geeignete Positionierung des Kniegelenkes bei der MRT-Untersuchung an. Der Radiologe sollte die genaue Vorgeschichte kennen, die zur Verletzung führte, und auch Erfahrung in der Untersuchung eines verletzten Gelenkes haben, um Fehlbeurteilungen zu vermeiden. Im Vergleich zur MRT liegt die Fehlerquote bei dem erheblich einfacher durchzuführenden Lachman-Test bei nur 10 Prozent.[85][86][87][88] Die MRT ist daher in der Regel zur Diagnose eines vorderen Kreuzbandrisses weniger sensitiv und weniger spezifisch als die klinische Befundung durch einen qualifizierten Orthopäden.[89] Das Ergebnis einer MRT hat nur relativ selten einen Einfluss auf die klinische Entscheidungsfindung[90] und sollte keinen Ersatz für eine sorgfältige Anamnese und Palpation darstellen.[15] Mehrere Studien kommen zu dem Schluss, dass eine MRT nur bei komplizierteren unklaren Knieverletzungen – und dabei eher zum Erstellen einer Ausschlussdiagnose[91] – sinnvoll ist.[92][93]
Röntgenaufnahmen leisten keinen unmittelbaren Beitrag zur Diagnosestellung einer Kreuzbandruptur. Beide Kreuzbänder sind – ob gerissen oder nicht – im Röntgenbild nicht sichtbar. Wird dennoch geröntgt, so kann dies der Diagnosestellung von möglichen knöchernen Begleitverletzungen dienen.
Diagnostische Arthroskopie[Bearbeiten | Quelltext bearbeiten]

Die höchste diagnostische Sicherheit bietet die diagnostische Arthroskopie (Gelenkspiegelung). Dieses Verfahren stellt für die Diagnosestellung des Kreuzbandrisses den Goldstandard dar. Das Verfahren ist zwar minimalinvasiv, stellt aber in jedem Fall einen mit gewissen Risiken behafteten chirurgischen Eingriff in das Knie des Patienten dar.[94] Da jedoch die operative Behandlung eines Kreuzbandrisses in der Regel arthroskopisch (therapeutische Arthroskopie) durchgeführt wird, ergibt sich die Möglichkeit die Therapie, beispielsweise in Form einer Kreuzbandteilresektion (bei Anriss) oder einer Refixation des ausgerissenen Bandes, unmittelbar nach der diagnostischen Arthroskopie durchzuführen. Mit der zunehmenden Verbreitung von Kernspintomographen hat die Anzahl der rein diagnostischen Arthroskopien in den letzten Jahren deutlich abgenommen.[95][96] Die diagnostische Arthroskopie ist aber nach wie vor zur sicheren Abklärung der Diagnose einer Kreuzbandruptur – bei unklarer klinischer Befundung und unklarer MRT – das Mittel der Wahl.[94]
Späte Zeichen eines nichtdiagnostizierten vorderen Kreuzbandrisses[Bearbeiten | Quelltext bearbeiten]
Wird ein Kreuzbandriss nicht diagnostiziert und folglich auch nicht behandelt, so kann es zum sogenannten giving way kommen, einem spürbaren Nachgeben. Dies bedeutet, dass das Kniegelenk instabil ist. Der Patient hat den Eindruck, dass z. B. beim Treppabwärtsgehen der Unterschenkel nicht unter Kontrolle steht.[73] Sportliche Belastungen mit Drehbewegungen des Kniegelenkes sind nicht möglich oder werden vermieden. Rezidivierende Schwellneigungen durch Gelenkergüsse können auftreten. Die über das Schicksal des verletzten Knies entscheidende Folge eines so instabilen Knies sind die fast unweigerlich auftretenden Meniskusläsionen. Diese ereignen sich durch die instabilitätsbedingte sagittalen Bewegung (giving way) über die Hinterkante der Schienbeingelenkfläche hinaus, mit Überwalzung des Meniskus.
Therapiemöglichkeiten[Bearbeiten | Quelltext bearbeiten]
Klinische Studien belegen, dass bei akut verletzten Kreuzbändern ein naturgegebenes Selbstheilungspotential vorhanden ist, das heißt eine spontane Neigung, auf biologischem Wege von selbst wieder festzuwachsen.[97][98] Ausschlaggebend für die spätere, adäquate Kniestabilität ist jedoch, dass diese Vernarbung an der anatomisch korrekten Ansatzstelle erfolgt.[99][100] Verwächst ein frisch gerissenes vorderes Kreuzband von allein mit dem hinteren Kreuzband, handelt es sich um das Phänomen der sogenannten Lambda- bzw. Wittek-Heilung.[101][102][102]
Eine Kreuzbandruptur sollte in jedem Fall nach erstellter Diagnose behandelt werden. Eine nichttherapierte Ruptur kann zu einer Degeneration des hyalinen Gelenkknorpels und so zu Meniskusschäden führen.[103][104] In einer Vielzahl von Studien konnte gezeigt werden, dass ein Ausbleiben therapeutischer Interventionen zu einer progressiven Zerstörung der Gelenkstrukturen führt und ein hohes Wiederverletzungsrisiko besteht.[105]
Die Behandlungsmöglichkeiten lassen sich in zwei Gruppen einteilen: in die chirurgische Therapie (Operation) und in die konservative Therapie. Welche Form der Behandlung zur Anwendung kommt, wird üblicherweise individuell mit dem Patienten auf dessen Bedürfnisse abgestimmt.[36] Für beide Formen gibt es verschiedene Ansätze und Behandlungskonzepte, die zum Teil kontrovers diskutiert werden. Grundsätzlich ist der Verlauf eines chronischen Kreuzbandschadens individuell sehr unterschiedlich. Es ist allgemein akzeptiert, dass nicht jeder Patient eine operative Behandlung benötigt.[106][107][108][109] Doch jüngere und vor allem sportlich aktive Patienten profitieren Studien zufolge von einer operativen Wiederherstellung der Kinematik und Stabilität des Kniegelenkes durch Erhalt oder Ersatz des gerissenen Kreuzbandes.[110][111][112][113][114][115] Die Basis der konservativen Therapie ist ein physiotherapeutischer Muskelaufbau, der der externen Stabilisierung des Kniegelenkes dienen soll. Das Ziel der chirurgischen Therapien ist die anatomische und biomechanische Wiederherstellung des gerissenen Kreuzbandes in seiner ursprünglichen Funktion.[116]
Den ursprünglichen Zustand des Knies kann weder die konservative noch die operative Behandlung eines Kreuzbandrisses hundertprozentig wiederherstellen.[106][117][118]
Konservative Behandlung[Bearbeiten | Quelltext bearbeiten]
Nicht jedes gerissene Kreuzband muss operiert werden. Eine systematische Übersichtsarbeit mit Metaanalyse aus dem Jahr 2022 zeigte, anhand von Daten aus drei randomisierten kontrollierten Studien, dass die primäre Rehabilitation mit optionaler chirurgischer Rekonstruktion zu ähnlichen Ergebnissen wie die frühe chirurgische Rekonstruktion bei Kreuzbandruptur führt.[119] In jedem Fall wird individuell, in Abhängigkeit von Lebensalter, Aktivität, Sportfähigkeit, Bereitschaft und Alltagsfähigkeit des Patienten entschieden. Daher bedarf die Therapieentscheidung eines eingehenden Gespräches mit dem Patienten. Die konservative Behandlung ist vor allem für Patienten mit einem vorderen Kreuzbandriss ohne Begleitverletzungen, einer eingeschränkten sportlichen Aktivität und einem höheren Lebensalter eine Alternative zur Operation.[120][121] Bei sportlich aktiven, konservativ behandelten Patienten wurde eine erhöhte Häufigkeit von Arthrosen – im Vergleich zu operierten Patienten – festgestellt.[10] Mehrere Studien belegen einen signifikanten Vorteil der chirurgischen Intervention,[122][123][124][125][126] vor allem bei Sportlern, die Sportarten wie beispielsweise Fußball, Handball oder Basketball ausüben – also Sportarten mit hoher Rotations- und Hyperextensions-Belastung des Kniegelenkes.[127][128] Es gibt einige ältere Studien, die zu dem Ergebnis kommen, dass die konservative Behandlung eines Kreuzbandrisses – auch bei Sportlern – keine negativen Auswirkungen hat.[117][129][130][131] Auch eine neue Studie belegt, dass bei jungen Patienten mit unkompliziertem Kreuzbandriss eine zeitnahe Operation innerhalb von 10 Wochen im Gegensatz zu einer abwartenden konservativen Behandlung mit der Option auf eine spätere Operation bei Instabilität oder Patientenwunsch keine Vorteile bringt.[132]
In der konservativen Therapie wird über eine frühfunktionelle Bewegungsbehandlung versucht, die Kniegelenksinstabilität durch ein konsequentes Muskelaufbautraining zu kompensieren und so die fehlende Stabilität wiederherzustellen. Ein weiteres Ziel ist die Verbesserung der propriozeptiven Fähigkeiten der um das Kniegelenk herum gelegenen (periartikulären) Elemente.[133][134][135] Häufig wird durch eine Schienung des Kniegelenks in einer Orthese (Knie-Brace) für sechs Wochen und begleitende Physiotherapie eine ausreichende Stabilität erreicht.
Durch eine gezielte und sachgerechte orthopädische Behandlung kann prinzipiell ein Großteil von Patienten mit einer Ruptur des vorderen Kreuzbandes ihre sportliche und berufliche Tätigkeit uneingeschränkt wieder aufnehmen. Die so behandelten Patienten sind nach durchschnittlich sieben Wochen wieder arbeitsfähig und können nach etwa elf Wochen ein normales Leben führen. Diese Zeiten sind in der Regel kürzer als bei einem chirurgischen Eingriff.[136] Etwa 80 % der Patienten kann nach vier Monaten wieder sportlich aktiv sein. Allerdings beschränkt sich dies im Wesentlichen auf Sportarten ohne direkten Körperkontakt und ohne das Knie belastende Schwenkbewegungen. Bei vielen Patienten mit konservativer Behandlung des Kreuzbandrisses stellt sich ein Angstgefühl beim Sport in den Situationen ein, die zur ursprünglichen Verletzung führten. Der für den Betroffenen spürbare Stabilitätsverlust des Knies ist dafür eine der Hauptursachen. Diese Unsicherheit verspüren 18 Monate nach der Verletzung etwa 30 % der Patienten und nach vier Jahren nahezu 80 %. Im täglichen Leben stört es dagegen nur etwa 10 %. Im Alltagsleben sind die meisten Patienten schmerzfrei. In bestimmten Situationen, beispielsweise nach längeren Phasen ohne Bewegung oder Änderungen der Luftfeuchtigkeit, klagt etwa die Hälfte nach vier Jahren über Schmerzen. Bei bis zu 30 % der Patienten ist nach vier Jahren ein Gelenkerguss, oft zusammen mit einer Meniskusläsion, diagnostizierbar. Letzteres ist meist eine Folge von Unfällen, die aus der Instabilität des Gelenkes resultieren.[117][131] Zur frühzeitigen Erkennung von möglichen Komplikationen ist bei der konservativen Therapie eine regelmäßige Überwachung des betroffenen Kniegelenks notwendig. Eine chirurgische Behandlung ist dann jederzeit möglich.
Bei komplexen Kniebandverletzungen wie z. B. sogenannten Knieluxationen, knöchernen Ausrissen des vorderen Kreuzbands, zusätzlichen Läsionen im Meniskus, fehlender muskulärer Kompensation nach intensiver Physiotherapie, sowie bei jüngeren leistungsorientierten Sportlern wird normalerweise eine operative Behandlung durchgeführt.
Operative Behandlung des vorderen Kreuzbandrisses[Bearbeiten | Quelltext bearbeiten]
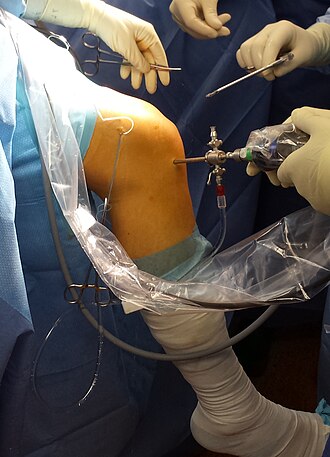
In den 1970er bis 1980er Jahren lag die Altersgrenze für Operationen zur Rekonstruktion des vorderen Kreuzbandes bei etwa 35 Jahren. Dies lag an den noch eingeschränkten operativen Möglichkeiten mittels Arthroskopie und minimalinvasiven Instrumenten sowie den damals verfügbaren Implantaten. Heute gibt es keine Altersgrenze mehr.[137] Der Zustand des betroffenen Knies, die Ansprüche des Patienten und seine Motivation sind die wesentlichen Einflussgrößen für die Entscheidung für oder gegen eine operative Behandlung. In den meisten Fällen besteht aus medizinischer Sicht bei einem Kreuzbandriss kein unmittelbarer Bedarf für eine sofortige chirurgische Intervention. Eine frische Ruptur wird beim Kreuzbandersatz nach einem Physiotherapiezyklus – das sind in der Regel etwa sechs bis acht Wochen nach der Verletzung – operiert.[138] Das Knie ist dann normalerweise wieder vollständig abgeschwollen.[139] Wird eine kreuzbanderhaltende Methode in Erwägung gezogen, muss die Operation innerhalb von drei Wochen nach dem Unfallereignis durchgeführt werden. In einigen Fällen erfolgt eine operative Behandlung erst mehrere Monate nach der Kreuzbandruptur. Beispielsweise dann, wenn eine zunächst nur geringe Instabilität des betroffenen Knies bei Patienten in der Folge zu Beschwerden führt.[139] In den skandinavischen Ländern Norwegen, Dänemark und Schweden beträgt die Zeit zwischen Ruptur und Operation im Mittel sieben, neun und zehn Monate,[140] in den Vereinigten Staaten dagegen 2,4 Monate. Der Interquartilsabstand geht in den USA von 1,2 bis 7,2 Monate und in Norwegen von 4,2 bis 17,8 Monate.[35]
Einige neuere Studien kommen zu dem Ergebnis, dass bereits sechs Monate nach einer Kreuzbandruptur ohne operative Intervention degenerative Erscheinungen an den Menisken der betroffenen Knie zu beobachten sind, so dass die Autoren zur Reduzierung der Risiken eine Rekonstruktion innerhalb eines Jahres empfehlen.[141][142][143]
Die entscheidende Indikation für eine Operation ist die Instabilität des Kniegelenkes. Diese führt ohne Stabilisationsoperation zu Meniskusschäden und letztendlich zu einer sekundären Arthrose des Gelenkes. Es sind vorwiegend sportlich aktive Menschen in jüngeren Altersstufen betroffen, wobei auch in den letzten Jahren die Generation der über 50-jährigen einen Anstieg an Kreuzband-Sportverletzungen in Deutschland zu verzeichnen hatte. Besteht ferner für die Betroffenen eine berufliche Einschränkung (z. B. Handwerksberufe), so ist auch hier die Operation notwendig.
Die klinischen Resultate der operativen Behandlung von Rauchern sind signifikant schlechter als diejenigen von Patienten, welche auf Tabakkonsum verzichten.[144] Entscheidend ist hier die Verringerung der Sauerstoff-Spannung im Gewebe und damit die Verschlechterung der natürlichen Heilungsvorgänge.
Die nachfolgenden Techniken beziehen sich alle auf den Erhalt oder die Rekonstruktion des vorderen Kreuzbandes. Operationen des hinteren Kreuzbandes sind vergleichsweise selten. Sie werden am Ende dieses Absatzes aufgeführt.
Standardverfahren ist weiterhin die Kreuzbandplastik mit Einsatz eines autologen (körpereigenen) Sehnen- oder Allograft-Implantats, das das Kreuzband möglichst anatomisch exakt ersetzt.[145]
Kreuzbandplastik[Bearbeiten | Quelltext bearbeiten]



Am Häufigsten werden die Operationstechniken einer Rekonstruktion des gerissenen Kreuzbandes durchgeführt. Die Reste des zerrissenen Bandes werden dazu femoral komplett und tibial mit gutem Rest entfernt und durch ein neues Band ersetzt. Das neue Band kann aus körpereigenem Gewebe (autolog) oder aus dem Gewebe von Verstorbenen (allogen) oder einer anderen Spezies (xenogen) sein.[16]
Während noch in den 1980er Jahren meist sofort oder zumindest kurzfristig nach der Verletzung eine Operation durchgeführt wurde, wird seit den 1990er Jahren das „zweizeitige“ Vorgehen bevorzugt. Nach klinischer Untersuchung, oft gestützt durch den Befund einer Magnetresonanztomographie (MRT), wird die Arthroskopie mit Resektion des gerissenen Kreuzbandes und Versorgung von allfälligen Meniskusverletzungen als Vorbereitung für die zweite Operation (Kreuzbandplastik) vorgenommen. Nach der Arthroskopie folgt eine physiotherapeutische Behandlung zur Abschwellung des Knies und Kräftigung der Muskulatur. Nach Abklingen der Symptomatik wird zirka sechs Wochen nach Erstarthroskopie die eigentliche Kreuzband-Operation durchgeführt.
Diese zweizeitige Methode wird bis heute von einigen Operateuren fortgeführt. Als Argument werden bei „Sofortoperationen“ eine höhere Rate an Arthrofibrosen und damit längere Rehazeiten und mögliche Bewegungseinschränkungen angenommen.
In den letzten Jahren wird – dank besser standardisierter Methoden und aufgrund aktueller Studien, aber auch zwecks möglicher Abkürzung des Behandlungsverfahrens – wieder „einzeitig“ operiert. Dabei wird der Stumpf des gerissenen Kreuzbandes am Schienbeinkopf meist nur noch partiell entfernt; Dadurch kann ein Teil der Proprioception des Bandes auf das neue Konstrukt übertragen werden. Klinisch gesicherte Kreuzbandverletzungen können – insbesondere bei Hochleistungs- und Profisportlern – unmittelbar nach der Verletzung auch sofort versorgt werden, soweit das Knie noch weitgehend entzündungsfrei ist.[146]
Bei allen Rekonstruktionstechniken wird versucht, die Eigenschaften des ursprünglichen Kreuzbandes so gut wie möglich wiederherzustellen. Das vordere Kreuzband hat eine multiaxiale Faserstruktur. Keines der derzeit verwendeten Transplantate erreicht diese Struktur. Allen Implantaten für die Rekonstruktionen fehlt prinzipiell die Propriozeption. Ein gesundes Kreuzband hat Mechanorezeptoren, die den Transplantaten fehlen. Über die Mechanorezeptoren können afferente Signale zum Rückenmark geleitet und Motoneuronen über die γ-Spindelschleife entladen werden. Dieser Regelkreis beeinflusst den Bewegungs-, Kraft- und Stellungssinn des Kniegelenkes und ist ein wichtiger Faktor für dessen Stabilität. Die gesamte Propriozeption des betroffenen Knies ist durch den Verlust der Sensorik deutlich verschlechtert.[147][148] Deshalb erreicht keine derzeit bekannte Operationstechnik nach der Rekonstruktion des Kreuzbandes die Qualität des unverletzten Bandes. Darüber, welche Technik beziehungsweise welches Transplantat den Eigenschaften eines unverletzten Kreuzbandes am nächsten kommt, wird kontrovers diskutiert.[127]
Transplantatauswahl[Bearbeiten | Quelltext bearbeiten]
Bei den verwendeten Transplantatmaterialien, die das gerissene vordere Kreuzband ersetzen sollen, haben sich seit den 1980er Jahren und nach Versuchen mit unterschiedlichsten synthetischen Materialien im Wesentlichen körpereigene (autologe) Transplantate durchgesetzt. Zurzeit kommen hauptsächlich freie mehrsträngige Sehnentransplantate aus der Pes-anserinus-Gruppe (Semitendinosussehne oder Semitendinosus- und Gracilissehne, auch als Hamstring oder STG – für Semitendinosus-Gracilis-Graft – bezeichnet) zum Einsatz, alternativ das Kniescheibenband (auch als BTB – für Bone-Tendon-Bone – bezeichnet, da ein Anteil der Kniescheibensehne zusammen mit zwei Knochenblöcken entnommen wird) und als Alternative nach Studien mit sehr guten Ergebnissen die Quadrizepssehne.[149] So empfiehlt es auch die Leitlinie der Deutschen Gesellschaft für Unfallchirurgie.[150] Die Transplantatwahl ist in Fachkreisen das seit Jahren am meisten diskutierte Thema der Kniechirurgie.[151][152][153]
Kaum verwendet werden Streifen aus dem Tractus iliotibialis oder der Faszie des Musculus gastrocnemius.[151] Aufgrund der Morbidität und Invasivität bei den körpereigenen Sehnentransplantaten könnten synthetische Bandersatzmaterialien oder Leichen-Transplantate eine naheliegende Alternative sein.
In den Vereinigten Staaten wurden im Jahr 2006 einer Studie zufolge etwa 46 % aller vorderen Kreuzbandplastiken mittels BTB-Technik, 32 % mittels Hamstring und 22 % per Allograft realisiert.[154] In Europa werden im Jahr 2014 dagegen Rekonstruktionen in 84–90 % mit Hamstring-Sehnen und nur in 10–14 % der Operationen mit der Kniescheibensehne durchgeführt; die Verwendung von Allografts oder künstlichen Bändern spielt in Europa mit ca. 1,4 % keine Rolle.[155][156]
Kniescheibensehne
Bei der Kniescheibensehne (fachsprachlich: Patella(r)sehne, Ligamentum patellae) handelt es sich um eine sehr große und starke Sehne, die allerdings nur halb so elastisch ist wie das natürliche eigene Kreuzband.
Bei der Rekonstruktion des Kreuzbandes mittels autologer Transplantation der Kniescheibensehne wird diese mit anhängenden Knochenteilen entnommen und durch verbreiterte Kanäle (8–10 mm Durchmesser) im Schienbein beziehungsweise Oberschenkelknochen gezogen. Die Länge des oberen und unteren Knochenblocks beträgt jeweils etwa 20 mm. Die stabilste Verankerung der Knochenenden des autologen Transplantats (engl.: graft = Transplantate ohne Blutversorgung, weshalb sowohl hier als auch bei der im folgenden Abschnitt näher erläuterten Semitendinosustechnik von autograft gesprochen wird, mit griechisch αὐτός = selbst) wird durch die Fixation mit sogenannten Interferenzschrauben erreicht. Diese ist besonders wichtig im Hinblick auf eine frühe funktionelle Mobilisierung.
Die Unterstützung nach der Operation mittels einer orthopädietechnischen Schiene (Orthese) ist häufig nicht nötig, so dass die Gefahr der Muskelatrophie geringer ist als bei anderen Verfahren. Dieser Vorteil ist insbesondere für Sportler interessant, die eine frühzeitige Rückkehr zu alter Leistung wünschen. Der entscheidende Nachteil der Patellarsehne als Transplantat ist die aufgeprägte lokale Beschwerdesymptomatik an der Entnahmestelle, die besonders bei knienden Tätigkeit wie z. B. bei Plattierern gegen seine Verwendung spricht.
Da die Kniescheibensehne nur halb so dehnbar ist wie das eigentliche Kreuzband, kann es bis zu 18 Monate dauern, bis wieder an sogenannten „Stop-and-go“-Sportarten teilgenommen werden kann.
Semitendinosussehne
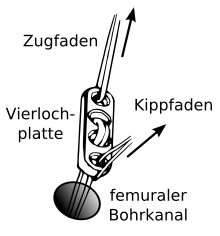
Mit dem Zugfaden wird der Endobutton mit dem Transplantat durch den Bohrkanal gezogen und anschließend durch Zug am Kippfaden fixiert.


Der halbsehnige Muskel (Musculus semitendinosus) zieht an der zur Mitte zeigenden Seite vom Kniegelenk zum Oberschenkelknochen und ist Bestandteil des sogenannten „Gänsefußes“ Pes anserinus superficialis, der zusätzlich aus den Sehnen des Musculus gracilis und Musculus sartorius gebildet wird.
Die Sehne (Transplantat) wird durch einen anteromedialen Schnitt auf dem Schienbein, knapp unterhalb des Knies, mittels eines sogenannten tendon stripper oder ring stripper (Sehnenschneider, engl. auch harvester von to harvest = ‚ernten‘) entnommen. Je nach Länge wird die Sehne drei- oder vierfach mit einer bestimmten Fadentechnik zusammengelegt und mit dem eingeflochtenen Fadenkonstrukt zum Oberschenkel geführt und dort ebenfalls befestigt. Seit Beginn des 21. Jahrhunderts ist eine minimalinvasive Technik zur leichteren und schnelleren Entnahme der Sehne aus der Kniekehle, bei besseren kosmetischen Resultaten, vorhanden.[157]
Die Semitendinosussehne ist vierfach gelegt stärker als die Kniescheibensehne. Diese Technik war der Kniescheibensehnentechnik bis etwa zum Jahre 2003 ebenbürtig. Seitdem etabliert sich diese Technik als sogenannter „Goldstandard“, da vor allem die Entnahmestelle weniger schmerzhaft verheilt. Wenn die Semitendinosussehne zu kurz oder zu dünn ist, wird zusätzlich die Gracilissehne entnommen (STG-Technik: Semitendinosus- und Gracilissehne). Das Transplantat wird dadurch aber nicht belastbarer. Manche Operateure entnehmen immer beide Sehnen. Insbesondere für die Plastik des hinteren Kreuzbandes werden sowohl Semitendinosus- als auch Gracillissehne benötigt, was besonders im Fall einer zusätzlich zu versorgenden Außenbandinstabilität die Entnahme von der Gegenseite notwendig macht. Die Entnahme der Semitendinosus-Sehne als Kreuzbandtransplantat bedeutet immer auch eine Schwächung der medialen Stabilisierung des Kniegelenks, sodass bei vorliegender zusätzlicher Verletzung des medialen Seitenbandkomplexes eher auf eine Quadricepssehne ausgewichen werden sollte.
Die modernste OP-Technik war vorübergehend die Doppel-Bündel-Technik (double bundle technique). Dabei werden mittels vier Knochenkanälen zwei Bündel (anteromedial und posterolateral) in das Knie eingesetzt. Durch die bessere Nachahmung der Anatomie ergeben sich stabilere Ergebnisse. Dieses Verfahren ist allerdings technisch anspruchsvoll und wurde (2010) nur in spezialisierten Zentren durchgeführt. Die Fixation der beiden Transplantate erfolgt ausschließlich extraartikulär durch Endobuttons.[158]
Quadrizepssehne
Dem oben genannten Prinzip folgend wird oberhalb der Kniescheibe ein Teil der Sehne des vierbäuchigen Oberschenkelmuskels (eventuelle bei Bedarf auch einschließlich eines Kniescheiben-Knochenzylinders) entnommen und in oben gezeigter Weise als Kreuzband implantiert.[159] Die Implatation kann entsprechend der Verwendung des Semitendinosus durchgeführt werden. Vorteil sind die im Vergleich zur Gracilissehne stärkeren Sehnen. Im Vergleich zur Patellasehne bestehen deutlich geringere Schmerzen beim Knien, da der Druck nicht auf der Narbe lastet. Nachteilig ist, dass nach der Operation häufig ein Muskelschwund des Musculus quadriceps femoris auftritt. Die Quadrizepssehne wird bisher nur von relativ wenigen Chirurgen zur Rekonstruktion des Kreuzbandes verwendet.[151] Ihre Verwendung hat aber vor allem in der Revisionschiurgie nach Versagen eine Semitendinosus-Transplantes seine Bedeutung unterstrichen.
Allograft
Bei einem sogenannten Allograft handelt es sich um ein Leichen-Transplantat. Hierfür kommen neben den drei zuvor genannten Sehnen auch präparierte Achillessehnen und die Tibialis-anterior-Sehne in Frage. Ein positiver Effekt bei der Verwendung eines Allografts ist, dass es zu keiner Entnahmemorbidität kommen kann. Weitere Vorteile sind die kürzere Operationszeit, kleinere Operationsnarben und Reduzierung der postoperativen Schmerzen.[160] Ursprünglich wurden Allografts nur bei Revisionseingriffen und für die Rekonstruktion des hinteren Kreuzbandes verwendet. Mittlerweile kommen Allografts vermehrt auch zur primären Rekonstruktion des vorderen Kreuzbandes zum Einsatz.[151]
Verwendet werden unbehandelte tiefgefrorene Transplantate. Die ursprünglich angewandten Verfahren zur Sterilisation (-Strahlung oder Ethylenoxid) schädigten das Transplantat in seinen biomechanischen Eigenschaften oder führten zu Abstoßungsreaktionen.[161][162][163][164] Bei den unbehandelten Transplantaten ergibt sich jedoch die HIV-Problematik. Die in Deutschland transplantierten Allografts stammen vor allem aus klinikeigenen Beständen oder von Eurotransplant, da Handel und Vertrieb von Organteilen in Deutschland gesetzlich verboten sind. Die hirntoten Lebendspender werden unter anderem auf das HI-Virus hin untersucht. Das Risiko einer Infektion des Empfängers beschränkt sich somit auf den Zeitraum der „diagnostischen Lücke“ und wird als sehr gering eingestuft.[151]
Die tiefgefrorenen Allografts lösen keine Abstoßungsreaktion aus.[165][166] Eine Reihe von Studien bescheinigt den Allografts ähnliche Werte wie den autologen Transplantaten, sowohl in der Kurz-[167] als auch Langzeitbetrachtung.[168][169] Qualitativ stehen Allografts autologen Transplantaten in nichts nach.[170] Ob ein autologes oder ein allogenes Transplantat zur Rekonstruktion eines Kreuzbandes verwendet wird, ist letztlich eine Entscheidung von Arzt und Patient.[171] Ein wesentliches Problem ist dabei, dass es viel zu wenige Spender für Allografts gibt, um den Bedarf auch nur annähernd decken zu können.[151]
Synthetische Rekonstruktionsmaterialien
Synthetische Kreuzbandprothesen, das heißt Implantate beispielsweise aus Kohlenstofffasern, Polyester, Polypropylen, Gore-Tex oder Rinderkollagen, wurden vor allem in den 1980er Jahren verwendet. Sie werden wegen der unzureichenden biomechanischen Eigenschaften und einer erhöhten Anzahl von intraartikulären Komplikationen nicht mehr verwendet.[152] Bei diesen Komplikationen handelte es sich meist um Gelenkergüsse und reaktive Synovitiden (Entzündungen der inneren Schicht der Gelenkkapsel).[172][173] Die Komplikationen wurden vor allem durch Abriebpartikel hervorgerufen, die im Gelenk zu Fremdkörperreaktionen führen.[174][175][176] Die Versagerquote lag bei diesen synthetischen Kreuzbandprothesen zwischen 40 und 78 Prozent.[107][127]
Befestigung des Transplantats[Bearbeiten | Quelltext bearbeiten]


In den frühen 1990er Jahren wurden die Kniescheibensehnen-Transplantate mit sogenannten Titan-Interferenzschrauben als Fixation an beiden Enden des Transplantates, teilweise auch nur einseitig verschraubt und am Oberschenkelknochen mit einem sogenannten Endobutton, der durch das Transplantat „gefädelt“ wird, befestigt. Der Endobutton besteht aus einer Schlaufe aus einem nichtresorbierbaren Fadenmaterial mit einem Titan-Kipp-Knopf (Vierlochplatte), der nach der Durchführung durch den Knochenkanal verkippt wird.[178] Später wurden die Titanschrauben durch die heute verwendeten sogenannten Bio-Screws („Bio-Schrauben“, das sind autobioresorbierbare Interferenzschrauben) ersetzt,[179] die einen erneuten Eingriff zur Materialentfernung unnötig machen. Diese Schrauben bestehen aus abbaubaren Polymeren, wie beispielsweise Poly-L-Lactid (PLLA) oder Poly-(L-co-D/L-Lactid) (PLDLLA). Ebenso kann eine Hybridtechnik aus Bio-Schraube (als intraartikuläre Fixation) und femorale/tibialen Endobuttons (als extraartikuläre Fixation) durchgeführt werden. Bei der sogenannten „Press-Fit-Technik-Fixation“, die um das Jahr 1995 aufkam, kann auf die Schraubenfixation bei der BTB-Technik (Knochen-Sehne-Knochen-Technik) völlig verzichtet werden. Hierbei werden die Knochenenden konisch zugerichtet, sodass ein festes Verkanten in den Bohrkanälen gewährleistet ist. Ab 1996 kamen Operationsroboter auf, die den Bohrkanal automatisch mit einem Diamantfräskopf erzeugten. Sie konnten sich nicht durchsetzen, weil sie keine eindeutig besseren operativen Ergebnisse hervorbrachten und hohe Kosten (personal- und apparateintensiv) verursachten.
Bei Semitendinosus- und Gracilistransplantaten (STG) werden meist Bio-Screws für die Befestigung genommen. Seit Ende der 1990er Jahre ist auch hier eine implantatfreie Fixation möglich.[180] Bei dieser Technik wird in das Semitendinosus- und Gracilissehnen-Transplantat am Ende geknotet und der femurale Kanal in Richtung Gelenk etwa 4 mm schmaler aufgebohrt, als an der gelenkfernen Stelle. Das Transplantat wird über die femorale Bohrung in das Gelenk eingesetzt. Dabei sitzt der Knoten des Transplantates vor dem schmaleren Teil des Kanals auf. Messungen ergaben, dass die Gelenksteifigkeit und die maximale Last ähnliche Werte wie bei anderen Techniken erreicht. Durch die Knotung der Sehnenenden sind Interferenzschrauben (Implantate) überflüssig. Die Protagonisten der implantatfreien Fixation sehen darin einen Kostenvorteil. Da keine Implantate verwendet werden, können auch keine Probleme mit diesen Materialien auftreten.[180] Nachteilig ist jedoch der erheblich größere Kanal im Oberschenkelknochen.[1]
Bei der Fixierung der Transplantate mit Interferenzschrauben ist es zur Vermeidung des sogenannten „Bungee-Effektes“ und des „Scheibenwischer-Effektes“ wichtig, dass die Fixierung nahe an den Gelenkflächen erfolgt.[1]
Morbidität und Invasivität der Transplantatentnahme[Bearbeiten | Quelltext bearbeiten]
Die Qualität und Technik der rekonstruierten Kreuzbänder wurde seit der ersten Kreuzbandplastik 1917 stetig verbessert und weist heute sehr hohe Erfolgsraten auf. Die hohen Erfolgsraten im Bereich von etwa 90 % verändern die Anspruchshaltung der Patienten. Ein Nebenaspekt der autologen Transplantate gewinnt daher zunehmend an Bedeutung: die Morbidität und Invasivität der Transplantatentnahme. Sie hat mittlerweile einen erheblichen Einfluss auf die Zufriedenheit der Patienten, die vor allem durch Schmerzen und Beweglichkeit bestimmt wird.[151][181]
Die Entnahme der Kniescheibensehne ist häufig schmerzhafter als die der anderen autologen Sehnen. Bis zu 60 % der Patienten klagen über Schmerzen beim Knien. Für Patienten mit häufigen knienden Tätigkeiten wird deshalb meist vom Patellasehnen-Transplantat abgeraten. Den Schmerz im Knie verursachen das Patellaspitzensyndrom, Patellatendinitis, patellofemorale Krepitation[182] und infrapatelläre Kontrakturen.[183][184][185] Die Häufigkeit dieser Symptome variiert und liegt je nach Studie zwischen 4 und 40 % der Patienten.[151][185][186][187][188] Eine wesentliche Ursache für die Komplikationen sind offenbar Verletzungen des Hoffa-Fettkörpers, die zu einer narbigen Kontraktur (Verkürzung der Patellasehne) und einer Fibrose führen können. Dies führt wiederum zu einer eingeschränkten Beweglichkeit der Patellasehne und ihrem Festsitzen an der Vorderkante des Schienbeinknochens. Dass sich die Patellasehne nach der Entnahme des Transplantates verkürzt, wird in einer Reihe von Studien beschrieben.[175][189][190] Die Verkürzung kann im Bereich zwischen 2 und 7 mm liegen. Eine zu starke Verkürzung der Patellasehne kann zu einer patellofemoralen Arthrose führen.[151][191] In Einzelfällen sind Fissuren der Kniescheibe beobachtet worden, die unter hoher Belastung zum Knochenbruch (Fraktur) derselben führen können. Das Risiko für eine Patellafraktur liegt im Bereich von 0,1 bis 3 %. Durch eine sorgfältige Entnahme des Transplantates lässt es sich weiter minimieren. Wird bei der Entnahme des patellären Knochenblocks beispielsweise eine Hohlfräse verwendet, so wird auch das Risiko der Bildung von Sollbruchstellen vermieden. Die Wahrscheinlichkeit einer Patellasehnenruptur ist durch die Entnahme der Kniescheibensehne erhöht.[151]
Auch die Entnahme einer Semitendinosussehne (Hamstring) zur Rekonstruktion des vorderen Kreuzbandes kann zu Komplikationen führen. So wird beispielsweise die Beugekraft der ischiokruralen Muskulatur in den ersten Monaten nach der Entnahme der Sehne reduziert.[192][193][194] Auch das Auftreten von patellofemoralen Schmerzen wird von einigen Patienten bei dieser Transplantationsmethode beklagt.[187][192] Die Ursachen für die Schmerzen sind offensichtlich ein gestörter patellofemoraler Bewegungsablauf im betroffenen Knie,[195] sowie die Verkürzung der Quadrizepsmuskulatur durch die Entnahme des Hamstrings.[151] Durch die Entnahme der Semitendinosussehne entstehende Schmerzen sind eher selten und dann auch nur von kurzer Dauer.[194] Die gleichzeitige Entnahme von Semitendinosus- und Grazilissehne kann die Innenrotation des Kniegelenkes längerfristig stören.[196] Die Hamstringsehnen können nach Befunden einzelner Untersucher nach der Entnahme des Transplantates weitgehend vollständig regenerieren. Sie verändern aber meist ihre Lage und sind dann etwas näher zum Körper gelegen (proximal).[151][197][198][199][200][201]
Der Anteil an Operationen, bei denen die Quadrizepssehne zur Rekonstruktion des Kreuzbandes verwendet wird, ist bisher noch recht gering. Entsprechend schlecht ist die Datenlage zur Morbidität der Entnahme dieser Sehne. In den vorhandenen Studien sind die Ergebnisse zum Teil sehr widersprüchlich. Einige Autoren berichten im Vergleich zur Entnahme der Patellasehne von einer deutlich geringeren Entnahmemorbidität,[151] während andere von einer Funktionseinschränkung und deutlichen Schmerzen schreiben.[202]
Typischer Ablauf einer Rekonstruktion des vorderen Kreuzbandes[Bearbeiten | Quelltext bearbeiten]
In diesem Beispiel wird der Ablauf der Rekonstruktion des vorderen Kreuzbandes durch Transplantation einer autologen Semitendinosus- und Gracilissehne beschrieben. In den 1980er Jahren wurde die klassische offene Kreuzbandoperation über den Payr-Zugang zunächst durch die Miniarthrotomie abgelöst.[203] Mittlerweile werden nahezu alle Kreuzbandrekonstruktionen minimalinvasiv mittels Arthroskopie durchgeführt.[204] Nur in Ausnahmefällen, beispielsweise bei sehr komplexen Knieverletzungen, erfolgt eine offene Operation.
Anästhesie


Der Eingriff kann unter Allgemeinanästhesie (Vollnarkose) oder unter Regionalanästhesie erfolgen. Beide Verfahren haben für den Patienten Vor- und Nachteile. Als regionale Verfahren kommen die Spinalanästhesie, die Periduralanästhesie (PDA, Rückenmarksnarkose) und die kombinierte Spinal- und Epiduralanästhesie (CSE) in Frage. Eine andere, häufig zusätzlich zu den genannten Anästhesieformen angewandte Form der Regionalanästhesie ist der Femoraliskatheter. Damit können vor allem die Schmerzen im betroffenen Knie nach der Operation (postoperativ) unterdrückt werden (Nervus-femoralis-Blockade). Dazu wird ein Lokalanästhetikum mit Hilfe eines Katheters in die Nähe des schmerzleitenden Nervs, des Nervus femoralis, gebracht. Eine vollständige Blockade des Knies ist damit alleine jedoch nicht möglich.[9] Die Fasern des N. femoralis verlaufen von der Lendenwirbelsäule aus kommend bis zum Kniegelenk. Ein haarfeiner Schlauch transportiert über eine kleine Dosiereinheit das Schmerzmittel in der Leistengegend an den N. femoralis. Durch die Blockade des N. femoralis wird nicht nur der Schmerz betäubt, sondern auch Gefühl, Kraft und Beweglichkeit des Beins eingeschränkt. Drei bis fünf Tage nach der Operation wird der Katheter entfernt.[205] Durch die Kombination von Femoraliskatheter und Oberschenkelblutsperre bei der Kreuzbandrekonstruktion sind Störungen der Oberschenkel-Muskelfunktion beschrieben.
Arthroskopie
Der eigentliche Eingriff beginnt mit der Einführung des Arthroskops in das Knie des Patienten. Die Diagnose »Kreuzbandriss« kann so nochmals bestätigt werden. Andere Verletzungen, insbesondere des Meniskus, können vor der Rekonstruktion des Kreuzbandes versorgt werden.
Entnahme und Präparation der Sehne
Als erster operativer Eingriff erfolgt die Entnahme der Transplantatsehne. Ein etwa 4 cm langer Hautschnitt am inneren Schienbeinkopf, oberhalb des Pes anserinus, ermöglicht die Entnahme der körpereigenen (autologen) Semitendinosus- oder Gracilissehne oder von beiden Sehnen. Die Sehnen werden mit einem sogenannten „Sehnenstripper“ entnommen und haben eine Länge von etwa 28 cm. Die Sehnen werden auf einer Spezialvorrichtung vorgespannt und als Mehrfachstrang, beispielsweise „Quadruple“, 4-fach miteinander vernäht. Die Länge des Transplantates beträgt dann noch etwa 7 cm und hat einen Durchmesser von mindestens 7 mm. Das Transplantat wird mittels eines Spezialfadens an den vorgesehenen Fixationsvorrichtungen (z. B. Endobutton) fixiert. Der Spezialfaden ist nicht bioresorbierbar.
Entfernung der Kreuzbandreste und Bohren der Knochenkanäle
Arthroskopisch werden die Reste des gerissenen vorderen Kreuzbandes entfernt. Dazu wird ein motorgetriebenes Saug-Schneid-Werkzeug (Shaver) und/oder ein Hochfrequenz-(HF)-Ablationsgerät verwendet. Es empfiehlt sich, am Schienbeinkopf einen Rest vom Stumpf zu belassen, um einen Rest von Proprioception zu erhalten und das Eindringen von Gelenkflüssigkeit in den tibialen Kanal zu minimieren. Mit Hilfe eines Zielgerätes wird die Position zur Bohrung eines Kanals durch den Kopf des Schienbeins anvisiert und anschließend gebohrt. Der Durchmesser des Bohrkanals ist dem Durchmesser des Transplantates angepasst. Durch den Kanal des Schienbeins hindurch, oder präziser heute durch einen zusätzlichen anteromedialen Arthroskopiezugang, wird ein Zielgerät für die Bohrung am Oberschenkelknochen angebracht. Mit Unterstützung dieses Zielgeräts wird ein Kanal in den Oberschenkelknochen gebohrt. Dieser Kanal kann sich nach oben verjüngen (Sackloch) und hat eine Länge von etwa 35 mm. Der breitere Teil des Kanals ist für die Aufnahme des Transplantates, der schmalere für den Durchzug der Transplantataufhängung.
Einziehen des Transplantates
Mit zwei Zugfäden wird das Transplantat von unten nach oben in die Bohrkanäle eingezogen. Mit Hilfe einer Hohlschraube (Transfix-Schraube) wird das Transplantat am Oberschenkelknochen befestigt. Das aus dem Ende des Schienbeinkanals herausragende Ende wird vorgespannt und mit einer Interferenzschraube (Delta-Schraube) durch Verklemmung fixiert. Abschließend werden die Wunden vernäht. Die Operationsdauer liegt typischerweise im Bereich von 45 bis 90 Minuten.
Nach der Operation
Entscheidend für die definitive Funktion ist eine Lagerung direkt postoperativ in Streckposition. Diese sollte 24 Stunden eingehalten werden. Durch diese Lagerung wird ein postoperatives Streckdefizit verhindert, das sich sonst oft ausbildet und zu dessen Beseitigung wochenlange physiotherapeutische Bemühungen notwendig werden können. Am Tag nach der Operation werden üblicherweise die Drainagen aus den Wunden am Knie entfernt. Das operierte Bein darf bis zur fünften Woche nach der Operation nur teilbelastet werden, da das Transplantat in den Bohrkanälen in die Knochen einwachsen muss. Um das in dieser Zeit empfindliche Transplantat zu schützen, wird eine Knieorthese verwendet. Die Rehabilitation kann üblicherweise nach der fünften Woche beginnen.
Mögliche Komplikationen nach Rekonstruktionen des vorderen Kreuzbandes[Bearbeiten | Quelltext bearbeiten]
Wie bei jedem chirurgische Eingriff kann es auch bei der Rekonstruktion der Kreuzbänder mit den beiden heute üblichen Transplantaten (Patellasehne und Hamstring) zu Komplikationen kommen. Zu den allgemeinen Risiken bei Operationen, wie beispielsweise Blutungen, Wundinfektionen, Störungen der Wundheilung, Thrombosen, Verletzungen von Gefäßen oder Nerven, addieren sich spezifische Komplikationen. Je nach Autor werden unterschiedliche Komplikationsraten von bis zu 26 Prozent angegeben. Die häufigsten Komplikationen sind das Versagen des Transplantates, beispielsweise durch Ausriss, Re-Ruptur oder Lockerung, und vor allem Bewegungseinschränkungen des Kniegelenks.[206]
Zu den Komplikationen kann auch die zuvor gezeigte Morbidität der Transplantatentnahme gerechnet werden.
- Bewegungseinbuße

Ein Zyklops ist eine sekundäre Arthrofibrose und eine mögliche Komplikation einer Kreuzbandrekonstruktion. Bei etwa 2 Prozent aller Patienten ist nach einer Kreuzbandrekonstruktion ein Zyklops die Ursache für eine Einbuße der Beweglichkeit bei der Streckung des Kniegelenks.[207]
Bewegungseinbuße ist eine schwerwiegende Komplikation nach der Rekonstruktion des vorderen Kreuzbandes. Sie liegt definitionsgemäß dann vor, wenn bei der Streckung des Beines ein Winkel von 10° nicht unterschritten und bei der Beugung ein Winkel von 125° nicht überschritten werden kann.[208] Der Verlust der Streckfähigkeit des Gelenkes ist häufiger als der der Beugefähigkeit und zudem für den Patienten auch schwerwiegender.[209] Die Ursache für Bewegungseinbußen ist meist eine entzündungsbedingte Vermehrung von Bindegewebe – eine Fibrose, genauer gesagt einer Arthrofibrose.[210]
Transplantatversagen
Die Inzidenz für Transplantatversagen liegt bei etwa 4,3 %.[211] Die Ursachen für ein Versagen eines Transplantates lassen sich in drei Gruppen einteilen:[127][212]
- chirurgische Fehler,
- biologisches Versagen, bedingt durch mangelhaftes Einheilen des Transplantates und
- erneute Kreuzbandruptur.
In einer Studie waren 52 Prozent der Fälle von Transplantatversagen iatrogen, das heißt durch den Arzt verursachte chirurgische Fehler. Bei 25 Prozent der Fälle führten ein erneuter Riss des Kreuzbandes, bei 8 Prozent eine mangelhafte Inkorporation des Transplantates, bei 3 Prozent eine Bewegungseinschränkung und bei ebenfalls 3 Prozent die verwendeten synthetischen Implantate zum Ausfall. Bei 9 Prozent der Fälle von Transplantatversagen konnte die Ursache nicht genau zugeordnet werden.[213] Generell ist das chirurgische Können des Operateurs für den Erfolg einer Rekonstruktion des vorderen Kreuzbandes von großer Wichtigkeit. Typische chirurgische Fehler sind beispielsweise eine falsche Platzierung des Bohrkanals, eine unzureichende Fixierung des Transplantates, eine ungenügende Spannung des Transplantates und eine unzureichende Notch-Plastik mit konsekutivem Impingement.[127][212]
Die erneute Ruptur des Kreuzbandes kann unter anderem durch eine zu aggressive Rehabilitation, mangelnde Komplianz des Patienten oder zu frühe Wiederaufnahme einer sportlichen Tätigkeit mit zu hoher Belastung für das Implantat verursacht werden.[46]
- Septische Arthrithis
Eine septische Arthritis (bakterielle Arthritis) ist eine relativ seltene, allerdings sehr schwerwiegende Komplikation einer Kreuzbandrekonstruktion. Die Inzidenzraten liegen im Bereich von 0,3 bis 1,7 Prozent.[214][215][216][217][218][219][220] Die septische Arthritis ist mit einer hohen Morbidität, einem meist langwierigen Krankenhausaufenthalt und häufig mit einem schlechten klinischen Ergebnis verbunden.[221]
In einer Studie in den Vereinigten Staaten lag die Rate an schwerwiegenden Infektionen nach einer Kreuzbandrekonstruktion bei 0,75 Prozent. Die Rate lag bei Autografts bei 1,2 und bei Allografts bei 0,6 Prozent.[222] Die Gabe von Antibiotika ist nach postoperativen Infektionen obligat.[223]
In Deutschland werden bei 62 Prozent aller Arthroskopien den Patienten prophylaktisch Antibiotika verordnet, um Infektionen – wie beispielsweise eine septische Arthritis – zu vermeiden.[224]
Andere Komplikationen
Postoperative Thrombosen haben eine Inzidenz von 1,2 Prozent.[211] Äußerst selten sind maligne Neoplasien (bösartige Tumoren), die sich nach einer Kreuzbandplastik bilden. In der Literatur sind bisher (Stand Juni 2010) lediglich drei Fälle beschrieben.[225][226][227]
Kreuzbandnaht[Bearbeiten | Quelltext bearbeiten]
- →siehe auch Absatz Medizingeschichtliches
Bis in die 1980er Jahre wurde das Verfahren der Primärnaht, beispielsweise bei intraligamentären Rissen, bevorzugt. Bei der Primärnaht wurden die durchtrennten Enden des Kreuzbandes im Sinn einer Reparatur wieder zusammengenäht. Dieser Therapieansatz wurde erstmals 1895 durchgeführt. Die damaligen Studienergebnisse über die Primärnaht von Kreuzbandrissen waren nicht zufriedenstellend.[228][229] Die Versagerquoten in den ersten fünf Jahren nach der Operation lagen studienabhängig bei über 20 Prozent.[230][231][232][233] In der Folgezeit wurde die primäre Naht des Kreuzbandes ohne Augmentation als Therapie mehr und mehr zugunsten der Rekonstruktion des vorderen Kreuzbandes aufgegeben.[234] Andere nachfolgende Langzeitstudien[235][236] belegten eine Verschlechterung der Resultate über längere Zeiträume, weshalb die alleinige primäre Naht in der damals durchgeführten Operationstechnik heutzutage keine Therapieoption mehr darstellt.[237][238][239][240][241] Ursache für die mangelhaften Resultate war eine zu schwache biomechanische Stabilität des Kniegelenkes während des Heilungsprozesses. Infolgedessen konnte sich in vielen Fällen kein funktionell angemessenes Narbengewebe ausbilden um die erforderliche Kniestabilität zu gewährleisten.[203][231][242]
Eine weiterführende Variante der Kreuzbandnaht war die Verstärkung des heilenden Kreuzbandes durch eine sogenannte Augmentation. Für die Augmentation wurden verschiedene synthetische Bandmaterialien oder auch körpereigenes Gewebe verwendet.[243] Die Verstärkung kann intraartikulär (innerhalb des Gelenkes)[244][245][246][247][248][249] oder auch extraartikulär (außerhalb des Gelenkes)[250][251][252][253][254] erfolgen. Auch diese damaligen Verfahren werden allgemein als überholt angesehen.[107]
Sonderfall knöcherner Ausriss[Bearbeiten | Quelltext bearbeiten]
Der knöcherne Ab- oder Ausriss des vorderen Kreuzbands vom Knochen (Schienbein oder Femur) ist wesentlich seltener als seine intraligamentäre Ruptur[255] und ist definitionsgemäß kein Kreuzbandriss. Dieser Sonderfall tritt häufiger bei Kindern, vor allem im Bereich des Kreuzbandansatzes am Schienbein Eminentia intercondylica auf und hat durch Refixierung des Ausrisses – beispielsweise mit Schrauben oder Drahtnaht – allgemein gute Chancen, wieder vollständig knöchern einzuheilen. Bei der arthroskopischen Refixation der das Kreuzband tragenden Knorpel-Knochen-Schuppe ist eine gute Übersicht von entscheidender Bedeutung, um die Einklemmung des Ligamentum transversum genus (zwischen den Menisken) unter dem Fragment zu vermeiden. Ansonsten ist die mini-open Technik vorzuziehen. Generell ist darauf zu achten, mit den Implantaten (Schrauben oder Drahtnähten) die Wachstumsfuge nicht zu blockieren.
Kreuzbanderhaltende Operationen[Bearbeiten | Quelltext bearbeiten]
- →siehe auch Artikel Kreuzbanderhalt
Kreuzbanderhaltende Operationsmethoden sind noch junge Verfahren, die ohne ersetzendes Sehnen-Transplantat auskommen.[256] Sie können nur innerhalb der ersten drei Wochen nach einem Kreuzbandriss angewendet werden. Diese zeitliche Begrenzung hat ihre Ursache darin, dass vor allem die vorhandene Heilungskapazität eines Kreuzbandes genutzt werden soll, welches ziemlich schnell nachlässt.[98][97] Der angestrebte natürliche Vernarbungsprozess[257] des Kreuzbandes wird durch eine biomechanische Stabilisation des Kniegelenkes, einer anatomischen Reposition der verletzten Bandstruktur sowie einer Mikrofrakturierung (Healing Response) erreicht.

Aktuell werden zwei Verfahren angewendet: ein erster Behandlungsansatz ist dynamisch (Federmechanismus) basiert, der zweite setzt auf eine starre, unflexible Stabilisation des Kniegelenks. Bei der dynamischen Methode wird das Kreuzband mit bioresorbierbaren Nähten reponiert und das Knie mit einem dünnen, sehr reißfesten Implantat-Faden stabilisiert. Die flexible Dynamik des Federelementes im Schienbein sorgt dafür, dass bei allen Beuge- und Streckbewegungen das heilende Band entlastet wird. Bei der unelastischen Methode werden ein starr fixiertes Polyethylen-Band zur Kniestabilisierung sowie nicht-resorbierbare Nähte sowie kleine Anker verwendet, um das abgerissene Kreuzband an die originäre Abrissstelle zurückzuführen, bis es wieder angewachsen ist.[258]
Bisher veröffentlichte Daten zeigen, dass sich – bei sehr ausgewählter Indikationsstellung[259] – gute Ergebnisse erzielen lassen.[260][261][262]
Therapieperspektiven[Bearbeiten | Quelltext bearbeiten]

Die beiden Kreuzbänder sind im Gegensatz zum Innen- und Außenband nicht in der Lage, nach einem Riss durch Ruhigstellung wieder von alleine zusammenzuwachsen. Bei einem Innenbandriss genügt beispielsweise ein Stützapparat (Schiene), die etwa sechs Wochen getragen werden muss, damit die beiden Enden vernarben können und der Riss so verheilt. Bei den beiden im Inneren des Knies gelegenen Kreuzbändern ist dies nicht der Fall. Die Ursache hierfür ist nicht genau bekannt. Mehrere Faktoren werden diskutiert. So ist die Synovialflüssigkeit, die die Kreuzbänder umgibt, möglicherweise ein Medium, das einen solchen Heilungsprozess verhindert.[264][265] Ebenso werden Veränderungen des Zellstoffwechsels nach der Verletzung[266][267] und intrinsische Defizite, wie beispielsweise in der Genexpression der die Kreuzbänder formenden Zellen, für diesen Effekt verantwortlich gemacht.[268][269][270][271][272][273][274]
In der Forschung sind Therapiekonzepte, die daran ansetzen, in den Zellen der gerissenen Kreuzbänder die gleichen Fähigkeiten, wie beispielsweise bei den Zellen des Außen- und Innenbandes, zu aktivieren.[263] Prinzipiell sind die Zellen der Kreuzbänder, wie beispielsweise die Zellen des Innenbandes, in der Lage nach einer Ruptur zu proliferieren und zu revaskularisieren. Dies wurde histologisch und immunhistochemisch nachgewiesen.[264][275][276] Auch ein Jahr nach der Ruptur sind die Zellen in der Lage, innerhalb der Bandfragmente Kollagen zu produzieren.[277] Auch die Fähigkeit zur Zellmigration in den Wundbereich ist nachgewiesen.[278][279] Dennoch bildet sich im Knie keine Stützstruktur (Scaffold) für den Gewebeaufbau, die die gerissenen Kollagenfaserbündel des Kreuzbandes wieder miteinander verbindet. Die Enden des gerissenen Kreuzbandes wogen ziellos in der Synovialflüssigkeit hin und her.[275] Eine Hypothese geht davon aus, dass das Fehlen von für den Aufbau der Stützstruktur essentiellen extrazellulären Matrixproteinen und Zytokinen im Bereich der Wunde die Selbstheilung verhindert. Ein Indiz hierfür ist, dass beim Heilungsprozess des Innenbandes erhebliche Mengen an Fibrinogen, Fibronektin, Platelet-Derived Growth Factor A (PDGF-A), TGF-β1, Fibroblasten-Wachstumsfaktor (FGF) und Von-Willebrand-Faktor (vWF) nachweisbar sind, die beim Kreuzbandriss fehlen.[280] Trotz der Einblutung bei einem Kreuzbandriss sind keine Fibrin-Plättchen in der Nähe der Verletzung nachweisbar.[281] Eine mögliche Ursache ist die Anwesenheit höherer Konzentrationen des Enzyms Plasmin. Plasmin ist in der Lage, die Spaltung von Fibrin (Fibrinolyse) zu katalysieren. Es entsteht durch die verstärkte Expression des Enzyms Urokinase, das wiederum die Umwandlung von Plasminogen in Plasmin katalysiert.[263][282]
Die biologische Stimulation des Aufbaus einer Stützstruktur, die einen Heilungsprozess des gerissenen Kreuzbandes im Knie ermöglicht, ist ein potenzielles zukünftiges Therapiekonzept. Die Gabe von Wachstumsfaktoren wie PDGF, TGF-β und FGF konnte in vitro die Proliferation und Migration, wie auch die Produktion von Kollagen hochregulieren. Im Modellorganismus Kaninchen konnte durch die Injektion von Hyaluronsäure eine erhöhte Gefäßneubildung und eine verstärkte Produktion von Kollagen Typ III beobachtet werden.[283] Im Tiermodell Hausschwein bewirkt die Injektion eines kollagenreichen Hydrogels bei einem genähten Kreuzband einen verbesserten Heilungsprozess, mit einer signifikant erhöhten Bandfestigkeit.[263][284]
Alle diesbezüglichen Konzepte des Tissue Engineerings befinden sich noch im Anfangsstadium. Erste und kurzfristige Resultate zeigen, dass mit biologisch stimulierenden Faktoren eine verbesserte Bandheilung erreicht werden kann.[285][286][287]
Healing-Response-Technik[Bearbeiten | Quelltext bearbeiten]
Die Healing-Response-Technik entwickelte der US-amerikanische Chirurg Richard Steadman zu Beginn der 1990er-Jahre.[288][289][290] Dieses Therapieverfahren ist nur bei frischen vorderen Kreuzbandrissen, mit Abriss am Oberschenkelknochen oder bei einem Riss im Synovialüberzug, möglich. Bei 80 % aller Rupturen des vorderen Kreuzbandes erfolgt der Abriss am Oberschenkelknochen.[291] Das Verfahren ist umstritten, da die bisher veröffentlichten Ergebnisse uneinheitlich sind. Eine Vergleichsstudie zeigte, dass sich die Ergebnisse von denen der konservativen Therapie nicht wesentlich unterschieden, während andere Studien die Vorteilhaftigkeit dieser Behandlungsmethode dokumentierten.[292][293][294]
Der Healing-Response-Technik liegt die Annahme zugrunde, dass sich undifferenzierte Stammzellen bei entsprechender mechanischer Beanspruchung – gemäß dem Wolffschen Gesetz – zu Tendinozyten (Flügelzellen) ausdifferenzieren können. Mittels Arthroskopie werden zunächst eventuelle Begleitverletzungen behandelt. Anschließend wird mit einer Ahle das Knochenmark im Bereich des Kreuzbandes an bis zu zehn Stellen geöffnet (Mikrofraktur), damit Stammzellen aus dem Mark austreten können. Ein ausreichend hoher Austritt von Blut aus dem Knochenmark ist wichtig. Danach wird das Kreuzband an seine Ansatzstelle in das Koagulum reponiert und das Kniegelenk gestreckt. Die Behandlung erfolgt stationär, typischerweise für zwei Tage.[291] Ohne Drainage wird das Kniegelenk mit einer Schiene für etwa vier bis sechs Wochen in einer 10°-Beugung fixiert. Danach erfolgt intensives Training.[295] Nach durchschnittlich drei Monaten ist der so behandelte Patient wieder fähig, Leistungssport auszuüben. Der Eingriff muss innerhalb von wenigen Tagen nach der Verletzung erfolgen. Die Erfolgsrate liegt bei über 80 %. Misserfolge können mittels Kreuzbandplastik behandelt werden.[296] Das Verfahren ist möglicherweise auch zur Behandlung von Rissen des hinteren Kreuzbandes geeignet.[297]
Operative Behandlung des hinteren Kreuzbandrisses[Bearbeiten | Quelltext bearbeiten]
Die Operation des hinteren Kreuzbandes gestaltet sich erheblich schwieriger als die des vorderen und ist eher die Ausnahme. Die Heilungstendenz ist zudem bei einer konservativen Therapie recht hoch. Ein operativer Eingriff ist meist nur bei komplexen Bandverletzungen des Knies indiziert.[298] Gegenwärtig sind drei konkurrierende operative Verfahren beim hinteren Kreuzbandriss etabliert. Dies sind:[295]
- Die anatomische Rekonstruktion des anterolateralen Hauptbündels in Single-incision-Technik unter Verwendung von Hamstring-Sehnen, wie beispielsweise Musculus semitendinosus[299]
- Die anatomische Rekonstruktion beider Bündel
- Die Tibial-Inlay-Technik[300]
Physiotherapie zur Rehabilitation nach einer Kreuzbandplastik[Bearbeiten | Quelltext bearbeiten]

Ziel der Therapie sollte nicht die alleinige Wiederherstellung der Stabilität sein, sondern vielmehr die Erhaltung der gesamten Gelenkfunktion. Das heißt Stabilität, inklusive des Gefühls eines stabilen Kniegelenks, freie Gelenkbewegung und Beschwerdefreiheit.
Nach der Operation wird frühfunktionell beübt (teilweise passiv mittels Motorbewegungsschiene) und die Mobilität des Patienten mit Unterarmgehstützen und unter Umständen mit einer Kniegelenksorthese hergestellt. Im Anschluss erfolgt eine physiotherapeutische Behandlung, die je nach Operationstyp und Schule nach etwa zwei Wochen zur Vollbelastung des operierten Knies führen soll. Es wird empfohlen Anspannungsübungen durchzuführen. Dies soll die Muskelgruppen aktivieren. Etwa ab der dritten Woche kann man mit leichtem Fahrrad fahren beginnen. Nach etwa sechs Wochen können Übungen auf dem Sportkreisel oder Minitrampolin unter Anleitung durchgeführt werden. Sportfähigkeit für leichtes Lauftraining besteht ab zirka dem dritten Monat nach der Operation. Nach etwa sechs Monaten können Belastungen wie beispielsweise Springen hinzukommen.[301] Insgesamt dauert die Rehabilitationsphase im Durchschnitt sechs bis neun Monate, bevor die volle Sportfähigkeit erreicht ist. Die vollständige Einheilung (Remodellisierungsphase) des vorderen Kreuzbands ist erst nach einem Jahr abgeschlossen.[27]
Die Nachbehandlung nach der Operation unterscheidet sich im Wesentlichen nur marginal. Es existieren feste Standards in der physiotherapeutischen Behandlung, die nur unwesentlich differenzieren. Hier sollten auch klare Nachbehandlungsschemata je nach Operationsmethode ihren Niederschlag in der Behandlung finden. Die Erfahrung und Arbeit des Physiotherapeuten ist somit in der Folge für den Heilungsprozess von entscheidender Bedeutung.
Prognose[Bearbeiten | Quelltext bearbeiten]


Auch nach einer optimalen Therapie kann im betroffenen Kniegelenk eine funktionelle Instabilität verbleiben. Diese Instabilität kann zu einer Fehlbelastung des Gelenkkörpers führen und so Folgeschäden verursachen. Typische Folgeschäden sind sekundäre Knorpelschäden, eine Degeneration des Hinterhorns des Innenmeniskus und ein signifikant erhöhtes Risiko einer Kniegelenksarthrose (Gonarthrose).[27][302][303]
Mehrere Studien zeigen, dass nach einem Riss des vorderen Kreuzbandes die Wahrscheinlichkeit zur Ausbildung einer Kniegelenksarthrose deutlich erhöht ist. Etwa 50 bis 70 % der Patienten mit einem Kreuzbandriss zeigen nach 15 bis 20 Jahren radiographische Veränderungen im Knie. Kommen zu dem Kreuzbandriss noch Begleitverletzungen im Knie – wie beispielsweise ein Meniskusriss – hinzu, so steigt die Wahrscheinlichkeit für eine Gonarthrose weiter an.[304][305][306] In diesem Zeitraum hat die Gonarthrose einen Ahlbäck-Grad von I bis II erreicht und ist üblicherweise noch ohne klinische Symptome. Die Progression ist meist relativ langsam. Ältere Studien gehen davon aus, dass in den meisten Fällen vermutlich erst 30 und mehr Jahre nach dem Riss des vorderen Kreuzbandes die Gonarthrose klinisch relevant wird.[307] Andere Studien berichten davon, dass es bereits im Zeitraum 10 bis 20 Jahre nach dem Riss des Kreuzbandes zu funktionellen Einschränkungen des Kniegelenkes, verbunden mit Schmerzen, bedingt durch arthrotische Prozesse im Knie kommen kann. Die Prognose ist aber generell stark abhängig von Alter, Geschlecht, Genetik, Körpergewicht, Muskelstärke,[308] körperlicher Aktivität und möglichen erneuten Verletzungen im Knie.[309][310] Bei amerikanischen Sportlerinnen sind Risse des vorderen Kreuzbandes fünfmal so häufig aufgetreten wie bei Sportlern, obwohl bei amerikanischen Sportlern mit American Football eine für die Knie nicht ganz ungefährliche Sportart dabei ist. Ford KR, Myer GD & Hewett TE (2003) untersuchten daher das Landeverhalten nach beidbeinigem Absprung bei Volleyballerinnen und Basketballspielern. Sie stellten fest, dass die Kraftunterschiede zwischen starkem und schwachem Bein bei den Frauen deutlich größer waren als bei den Männern, dass im Kniegelenk der Frauen bedeutend häufiger eine Valgusstellung vorhanden ist und dass ein Zusammenhang zwischen Valgusstellung und Kraftdifferenz der Beine besteht.[311] Da es bei operativ behandelten Kreuzbandrissen zu einem erheblichen Wiederverletzungsrisiko kommt, wenn der Sport fortgesetzt wird, haben die Amerikaner M. V. Paterno, L. C. Schmitt, K. R. Ford u. a. (2010) 56 Sportlern (35 Frauen, 21 Männer) aus Sportarten mit plötzlichen Richtungsveränderungen (u. a. Fußball und American Football), die eine erfolgreiche Operation des vorderen Kreuzbandes hinter sich hatten, ein Jahr systematisch verfolgt, um zu ermitteln, ob es Besonderheiten gibt, durch die sich ein erneuter Kreuzbandriss vorhersagen lässt. Innerhalb dieses Zeitraumes kam es bei 13 zu erneuten Kreuzbandverletzungen. Bei allen 56 wurde hierzu eine 3-dimensionale Bewegungsanalyse bei Tiefsprüngen gemacht und hierbei die Stabilität der Körperhaltung mit 4 Videokameras und einer Kissler Kraftmessplatte gemessen. Die Kinematik, Kinetik und Haltungsstabilität wurden bestimmt, um herauszufinden, ob übereinstimmende Bewegungs-/Haltungsanomalien statistisch signifikant bei den Wiederverletzten zu finden sind. Mit diesem Verfahren ließ sich die Wiederverletzungswahrscheinlichkeit sehr gut vorhersagen. Die spezifischen Parameter beinhalteten eine Zunahme in Bewegung des Valgus, größerer Asymmetrie bei der Bewegung der internen Knie Extensoren bei Beginn des Bodenkontaktes sowie ein Defizit in der Haltungsstabilität im einbeinigen Stand auf dem betroffenen Bein. Unabhängig von diesen Messungen ermöglichte auch eine kontralaterale Hüftrotation während der ersten 10 % der Landephase eine (wenn auch weniger) gute Vorhersage der Wiederverletzung des vorderen Kreuzbandes.[312] Die Katalanen Ferrer-Roca V., Balius Matas X., Domínguez-Castrillo O., u. a. (2014) haben 35 Fußballspieler (Profis und Halbprofis) aus Barcelona der 1. Spanischen Liga an 2 Tagen zu Beginn der Vorbereitungszeit nach der Sommerpause mit Videoanalyse und 2 Kraftmessplatten in ihren Bewegungen im Hinblick auf mögliche intrinsische Risikofaktoren untersucht. Hierbei verwendeten die Autoren die Tests von Paterno u. a. (2010), da sie davon ausgingen, dass die Sportler, für die die Amerikaner ein Wiederverletzungsrisiko voraussagten, auch ein Erstverletzungsrisiko haben könnten. Sie identifizierten dieselben Probleme und versuchten Richtwerte aufzustellen, wann mit Gegenmaßnahmen im Training zu beginnen ist: 14,3 % der Spieler hatten eine Valgusabweichung von ≥ 20 Grad im Knie bei der Landung im Tiefsprung. In der Literatur wird schon ≥ 16 Grad als problematisch angesehen. 31,4 % der Spieler hatten funktionale (Kraft-)Abweichungen in den Beinen von mehr als 15 %. Da diese 15 % als Maximum gelten, wann ein Spieler nach Verletzungen wieder ins Mannschaftstraining integriert werden darf, ist auch dies ein sinnvoller Richtwert, zumal kein statistischer Zusammenhang bestand zwischen dem Schussbein und dem kräftigeren Bein. Bei den Spielern, die beide Abweichungen vorwiesen, wurden Gegenmaßnahmen ergriffen.[313]
Bei nichtoperativ behandelten Kreuzbandrupturen liegt das Risiko für eine Kniegelenksarthrose nach 20 Jahren, über mehrere Studien betrachtet, bei 60 bis 100 %. Im Vergleich dazu haben Patienten mit einer Rekonstruktion des vorderen Kreuzbandes ein 14- bis 16-prozentiges Risiko und bei zusätzlicher Meniskektomie eines von 37 % für eine Gonarthrose.[314]
Bei der Langzeitbetrachtung einer kleinen Kohorte von 19 Spitzensportlern mit unbehandeltem Kreuzbandriss hatten nach 35 Jahren 8 der Athleten (= 42 %) eine Knieprothese.[314]
Laut Unfallversicherung VBG lag die durchschnittliche Ausfallzeit in den höchsten deutschen Ligen des Basketballs, Eishockeys, Fußballs und Handballs in Deutschland bei rund achteinhalb Monaten. Risse des vorderen Kreuzbandes machten 0,5 Prozent aller Verletzungen aus, sorgen jedoch für bis zu 20 Prozent der Ausfallzeiten.[21]
Je nach Sportart kehren etwa 60 bis 80 Prozent der Athleten nach einem Kreuzbandriss zu ihrem vorherigen Niveau zurück.[21]
Prävention[Bearbeiten | Quelltext bearbeiten]
Ein Kreuzbandriss hat für den Betroffenen erhebliche Konsequenzen. Diese Art der Verletzung ist daher eine der von Sportlern am meisten gefürchteten.[315] Für Berufs- und Leistungssportler bedeutet ein Kreuzbandriss – trotz immer weiter verbesserter Behandlungsmöglichkeiten – eine langwierige Trainings- und Wettkampfpause. Bis in die 1990er Jahre führte ein Kreuzbandriss meist zum Karriereende.[316] Für Berufssportler, sowie ihre Vereine und Sponsoren, sind nach wie vor beträchtliche Einnahmeeinbußen die Folge. In der Regel dauert es nach Wiederherstellung der Bänder und Wiederbeginn der Wettkampftätigkeit weitere Monate, bis das ursprüngliche Leistungsniveau des Sportlers wieder erreicht wird. Im Amateur- und Hobbybereich des Sports entstehen für die Gesellschaft durch Arbeitsausfallzeiten, Behandlung und Rehabilitationsmaßnahmen erhebliche Kosten, zu denen sich noch die langfristig entstehenden Kosten durch vorzeitige Kniegelenksarthrosen addieren. Im Sport wird bei entsprechender Physiotherapie durchschnittlich mit Regenerationszeiten von neun Monaten gerechnet.
Der Prävention, also der Vermeidung eines Kreuzbandrisses, kommt daher eine immer bedeutendere Rolle zu. Grundsätzlich erscheint es als möglich, dass durch bestimmte Trainingsmethoden die Wahrscheinlichkeit eines Kreuzbandrisses gesenkt werden kann. Da eine Reihe von Pathomechanismen, die einen Kreuzbandriss begünstigen, lange Zeit nicht ausreichend verstanden wurden, ist es noch weitgehend unklar, welche Übungen einen präventiven Charakter haben oder gar warum sie das Verletzungsrisiko senken.[317] Es werden daher mittlerweile in vielen Ländern große Forschungsanstrengungen unternommen, um zum einen die Risikofaktoren und Pathomechanismen eines Kreuzbandrisses aufzuklären und zum anderen daraus abgeleitet mit geeigneten Maßnahmen dieser Verletzungsart begegnen zu können.[40][318] Am erfolgreichsten waren bisher Paterno MV, Schmitt LC, Ford KR u. a. (2010), die mit 94%iger Wahrscheinlichkeit aus dem Bewegungsverhalten bei Tiefsprüngen die Wahrscheinlichkeit von Kreuzbandrissen vorhersagen konnten. Sie zeigten, dass große Unterschiede zwischen der Kraft der beiden Beine sowie eine Valgus-Stellung im Kniegelenk bei der Landung die größten Risikofaktoren darstellten, dass aber auch Instabilität des Rückens zur Gefahr beitragen kann.[319] Da eine Valgus-Abweichung von mehr als 16 % und Kraftdifferenzen von mehr als 15 % als problematisch angesehen werden (und eine Reha in diesem Falle als noch nicht abgeschlossen gilt), scheint neben CORE-Training für den Rücken eine entsprechende Beinkraftschulung angebracht.[320]
Spezielle Übungen[Bearbeiten | Quelltext bearbeiten]
Bisher gibt es keine standardisierten Übungen, um Kreuzbandrissen ohne Fremdeinwirkung vorzubeugen. In einigen Studien zeigte es sich, dass vielseitigere Übungsprogramme einen größeren positiven Effekt zeigen als einzelne Übungen. Plyometrische Übungen für die unteren Extremitäten, Dehngymnastik (Stretching), zur gezielten Beherrschung des Rumpfes, zur gestärken Wahrnehmung der Körperbewegung (Propriozeption) und zur verbesserten Entscheidungsfindung, scheinen positive Effekte in der Prävention zu haben. Dadurch werden die Kräfte bei der Landung des Sportlers nach einem Sprung ebenso reduziert wie die Momente, die bei Varus/Valgus einwirken. Zudem werden Muskeln aktiviert, die Kraftmomente, die auf das Knie einwirken, teilweise mit abfangen können.[318]
In einer Studie mit über 1400 Fußballspielerinnen konnte ein positiver Effekt durch spezielles Aufwärmen (warm-up) erreicht werden. Gegenüber der Kontrollgruppe nahm die Anzahl an vorderen Kreuzbandrissen insgesamt um den Faktor 1,7 ab. Betrachtet man nur die Kreuzbandrisse ohne Fremdeinwirkung, so lag in der Gruppe mit dem speziellen Aufwärmprogramm die Häufigkeit sogar um den Faktor 3,3 niedriger. Der Schwerpunkt der Aufwärmübung liegt auf der neuromuskulären Kontrolle des Kniegelenkes.[321][322] In anderen Studien konnte elektromyografisch nachgewiesen werden, dass neuromuskuläre Übungen positive Effekte auf den Musculus semitendinosus vor Absprung und Landung eines Sportlers haben.[323][324][325]
Zu ähnlich positiven Ergebnissen kommt eine Studie aus Italien. Mitte der 1990er Jahre nahmen insgesamt 600 Fußballspieler aus 40 Mannschaften des Halbprofi- beziehungsweise Amateurbereichs teil. Die Hälfte der Mannschaften trainierte jeden Tag zusätzlich 20 Minuten nach einem speziellen sensomotorischen Trainingsprogramm, das propriozeptive Elemente enthielt.[326] Die Übungen wurden beispielsweise mit einem Balance Board durchgeführt. Über drei Spielsaisons wurde die Häufigkeit von Verletzungen der vorderen Kreuzbänder beobachtet. Bei den Teilnehmern an dem speziellen Trainingsprogramm war die Inzidenz einer Kreuzbandverletzung signifikant niedriger als in der Kontrollgruppe.[327] Einige Autoren sehen in dieser Studie den Beweis für einen prophylaktischen Effekt des koordinativen Trainings.[328][329] Übliche propriorezeptive Trainingsmittel sind beispielsweise „Wackelbretter“ und „Sportkreisel“. Diese geben dem Trainierenden einen instabilen Untergrund, wodurch dieser ständig gezwungen ist, seinen Körper im Gleichgewicht zu halten.[328]
Eine andere evidenzbasierte Studie aus Norwegen mit über 1800 Handballspielern im Alter von 15 bis 17 Jahren zeigt ebenfalls, dass durch ein strukturiertes Aufwärmprogramm mit neuromuskulären Übungselementen die Inzidenz von Kreuzbandrissen um über 50 % gesenkt werden kann. Zum Einsatz kamen hierbei unter anderem Balancematten.[330] Eine 2005 von der Universität Münster veröffentlichte Studie mit über 250 deutschen Handballspielerinnen kommt ebenfalls zu dem Ergebnis, dass propriozeptive und neuromuskuläre Übungen die Häufigkeit von Kreuzbandrupturen erheblich reduzieren können.[331]
Eine Reihe von Sportwissenschaftlern plädiert dafür, dass solche präventiven Übungselemente integraler Bestandteil von Trainingseinheiten in Sportarten mit erhöhter Inzidenz für Kreuzbandrupturen werden.[330][332][333]
Andere Präventionsmaßnahmen[Bearbeiten | Quelltext bearbeiten]
Eine Regeländerung zu Beginn der Saison 2005 bewirkte in der Australian Football League, dass die Häufigkeit für einen hinteren Kreuzbandriss um mehr als den Faktor zwei gesenkt werden konnte. Die Regeländerung bestand darin, den Anlauf des Ruckman auf das Anstoßquadrat zu begrenzen.[334]
Tiermedizin[Bearbeiten | Quelltext bearbeiten]
Von den Haustieren ist insbesondere der Haushund häufig von Rupturen des vorderen Kreuzbandes betroffen. Allerdings spielen hier andere, nicht traumatische, Pathomechanismen eine große Rolle. Seltener sind Kreuzbandrisse bei Hauskatzen.
Medizingeschichtliches[Bearbeiten | Quelltext bearbeiten]



Hippokrates von Kos beschrieb eine Subluxation des Knies, die er auf eine Bandverletzung im Knie zurückführte. Galenos beschrieb detailliert die Wichtigkeit der Bänder zur Stabilisierung des Knies und für einen normalen Bewegungsablauf beim Gehen. Zuvor meinte man noch, dass es sich bei den Kreuzbändern um „Nervenstrukturen“ handelt. Auf Galenos geht auch der heute noch gültige Name genu cruciata, mit dem er die das Knie stabilisierenden Strukturen bezeichnete, zurück.[234]
Bis in das 19. Jahrhundert hinein wurden zwar ausführlich die Luxationen des Knies und ihre Behandlung beschrieben, die Funktion der Bänder im Knie wurde aber in dem Sammelbegriff Dérangement intern völlig unterbewertet.[335] Die Wittenberger Brüder Wilhelm Eduard und Eduard Friedrich Weber beschrieben 1835 in ihrem Werk Mechanik der menschlichen Gehwerkzeuge[336] ausführlich die biomechanischen Zusammenhänge der Komponenten innerhalb des Knies und in seiner Peripherie. Bei ihren Forschungsarbeiten untersuchten sie die abnorme Bewegung des Schienbeins in einem Knie ohne Kreuzbänder. Sie beschrieben so als Erste den durch einen Kreuzbandriss entstehenden abnormalen Bewegungsablauf beim Gehen.[337]

Der Franzose Amédée Bonnet beschrieb 1845 in seiner 1300 Seiten umfassenden Monographie Traité des maladies des articulations[338] (deutscher Titel von 1851: Zur Behandlung von Gelenkerkrankungen) seine an Leichen vorgenommenen Studien. Er stellte unter anderem fest, dass das vordere Kreuzband in den meisten Fällen an seiner femoralen (am Oberschenkel) Insertion reißt und die Ruptur von einem krachenden Geräusch begleitet wird. Das mediale Seitenband würde durch Valgusbeugungsstress auch an seinem femoralen Ansatz reißen. Bonnet erkannte auch, dass ein blutiger Gelenkerguss (Hämarthros) und der Schmerz wichtige Symptome des vorderen Kreuzbandrisses sind. Die Ursache der Schmerzen sah er in der Dehnung der Ligamentnerven. Über die Inzidenz schrieb er, dass „Rupturen der Ligamente viel häufiger sind als allgemein angenommen.“. Bonnet erwähnte auch als Erster das Phänomen der Subluxation („… des déplacements qui font croire à une luxation incomplète“), das erst wieder zu Beginn der 1970er Jahre von R. D. Galway und D. L. MacIntosh als Pivot Shift aufgegriffen wurde.[339][340][341] In seinem 1853 veröffentlichten Buch Traité de thérapeutique des maladies articulaires[342] schrieb Bonnet, dass eine zu lange Ruhigstellung des betroffenen Knies sich negativ auf den Heilungsprozess auswirke. Gegen die knorpelschädigende Wirkung einer Immobilisierung entwickelte er erste Geräte zur aktiven Bewegung.[234] In seinen Ausführungen zur Behandlung akuter Verletzungen war er der damaligen Zeit weit voraus. So schlug Bonnet beispielsweise kalte Packungen zur Erstversorgung der Verletzung und eine baldige, leichte Bewegung vor.[337] Im gleichen Buch beschreibt Bonnet eine Orthese mit zwei Scharnieren für Patienten mit Riss des vorderen Kreuzbandes.[234][343][344]
Die Verletzung des vorderen Kreuzbandes wurde erstmals 1850 von dem Briten J. Stark auf konservative Weise mittels eines Gipsverbandes behandelt.[237][345][7]
Der knöcherne Ausriss des vorderen Kreuzbandes, bei dem die ligamentären Strukturen unverletzt sind, wurde 1875 von französischen Chirurgen Poncet beschrieben.[255] Poncet obduzierte die Leiche eines durch einen Fenstersturz aus dem dritten Stock Verunglückten.[346]
Der Engländer Arthur Mayo Robson (1853–1933)[347] führte 1895 an einem 41-jährigen Minenarbeiter aus Featherstone – Mayo Robson nennt ihn in seiner Veröffentlichung acht Jahre später „J. B.“ – erstmals eine Kreuzbandnaht durch. Der Patient hatte sich 36 Wochen zuvor bei einem Unfall in einer Kohlengrube am Knie verletzt. Am 21. November 1895 öffnete Mayo Robson das Knie von J. B. Dabei stellte er fest, dass beide Bänder vollständig abgerissen waren, und fixierte sie mit Catgut. Das vordere Kreuzband nähte er an die Gelenkinnenhaut und an Gewebe der inneren Seite des äußeren Kondylus. Das hintere Kreuzband befand er als zu kurz, weshalb er es aufteilte, um eine ausreichende Länge zu erhalten. Dann fixierte er es an der Gelenkinnenhaut und am Knorpelgewebe der äußeren Seite des inneren Kondylus. Anschließend schloss er die Wunde mit Catgut und die Oberfläche mit Seidendarm. Knapp sechs Jahre später, am 24. Oktober 1901, besuchte ein Mitarbeiter von Mayo Robson den Patienten, der sein operiertes Bein als perfectly strong beschrieb und seinen alten Beruf wieder voll ausüben konnte. Schmerzen hatte er nur, wenn er das Knie bei der Arbeit zu sehr belastete. Der Umfang beider Knie war identisch.[348]
Auch andere Veröffentlichungen empfahlen im Fall einer akuten Ruptur die primäre Kreuzbandnaht. Der Berliner Arzt H. Goetjes veröffentlichte 1913 die erste Sammelstatistik über 30 Fälle mit primärer Kreuzbandnaht, die zu einem positiven Ergebnis kam.[349][350] Eine erste Kritik am Nähen der Bänder kam bereits 1916 durch Robert Jones, einen britischen Militärorthopäden. Jones hielt das Nähen der Bänder für völlig nutzlos und sah in der natürlichen Vernarbung die einzige verlässliche Reparatur.[237][351] Ungeachtet dieser Kritik sollte sich die primäre Kreuzbandnaht noch über 60 weitere Jahre halten, wurde sie doch von zahlreichen Autoren bestätigt und empfohlen.[352][353][354][355][356]
1976 veröffentlichten John A. Feagin und Walton W. Curl das Ergebnis einer fünfjährigen Langzeitstudie, die sie über Soldaten an der Militärakademie West Point anfertigten.[228] 64 Kadetten hatten sich während ihrer Collegezeit einer Naht des vorderen Kreuzbandes unterzogen. Die Langzeitergebnisse waren ausgesprochen negativ, so dass in der Folgezeit die primäre Naht des Kreuzbandes ohne Augmentation als Therapie mehr und mehr zugunsten der Rekonstruktion des vorderen Kreuzbandes aufgegeben wurde.[234][238][239][240][241][357] Spätere Studien bestätigten die Ergebnisse dieser Studie.
Der aus Australien stammende Chirurg James Hogarth Pringle beschrieb 1907 an der Glasgow Royal Infirmary erstmals eine Reposition an einem Lebenden, die er 1903 durchgeführt hatte: „The joint was then opened into, the blood and fluid in it washed out, and it was at once seen that the anterior crucial ligament still attached to its bone insertion had been torn off the tibia and taken the spine with it; with a little trouble this was sutured, and the wound closed.“[31][358]
Ebenfalls 1903 verwendet der Münchener Fritz Lange Seidenfäden zur Verstärkung beziehungsweise als Ersatz des vorderen Kreuzbandes.[359] Der Schweizer Eugen Bircher führte 1921 im Kantonsspital Aarau die erste Arthroskopie durch.
Die erste Rekonstruktion eines vorderen Kreuzbandes beim Menschen wurde vermutlich 1914 von dem russischen Chirurgen Grekow vorgenommen. Nach der Beschreibung von Erich Hesse verwendete Grekow freie Streifen von Fascia lata, einer Bindegewebshülle des Oberschenkels.[360] Drei Jahre später verwendete der britische Chirurg Ernest William Hey Groves (1872–1944) einen gestielten Streifen des Tractus iliotibialis zur Kreuzbandrekonstruktion. Den Streifen führte er durch zwei Bohrkanäle, die vom Epicondylus zur Fossa intercondylica, sowie vom Schienbein zur Eminentia intercondylica reichten. Damit legte er den Grundstein für die moderne Bandchirurgie.[361][362][363][364]
Der erste Ersatz eines Kreuzbandes durch ein Patellasehnen-Transplantat erfolgte 1935 durch den Deutschen A. Wittek,[365] nachdem drei Jahre zuvor der Marinechirurg zur Verth dies auf dem Kongress der Deutschen Orthopädischen Gesellschaft in Mannheim vorgeschlagen hatte.[366]
1926 beschrieb Edwards, dass eine Rekonstruktion mit den Sehnen des M. semitendinosus und des M. gracilis möglich sei.[367] Lindemann führte 1950 dann erstmals eine Kreuzbandrekonstruktion mit diesen Sehnen durch.[354]
Kenneth Jones verwendete 1963 als Erster ein distal gestieltes Transplantat des mittleren Drittels der Patellasehne. Dieses präparierte er zusammen mit dem Knochenblock in ganzer Länge aus der Patella. Das Transplantat zog er distal ohne Bohrkanal unter dem Hoffa-Fettkörper hindurch. Auf der proximalen Seite zog er es durch einen Bohrkanal im Bereich der Kreuzbandhöhle hindurch.[368] Die erste Beschreibung eines BTB-Transplantates stammt vermutlich von dem deutschen Arzt Helmut Brückner aus dem Jahr 1966.[369] Die Arbeiten von Jones und Brückner bilden die Grundlagen der heutigen Kreuzbandchirurgie. Im deutschen Sprachraum spricht man daher oft auch von einer Brückner- oder Brückner-Jones-Plastik.
Weiterführende Literatur[Bearbeiten | Quelltext bearbeiten]
Fachbücher
- W. Petersen, T. Zantop: Das vordere Kreuzband: Grundlagen und aktuelle Praxis der operativen Therapie. Deutscher Ärzteverlag, 2009, ISBN 978-3-7691-0562-9 eingeschränkte Vorschau in der Google-Buchsuche
- M. J. Strobel, A. Weiler: Hinteres Kreuzband. Anatomie, Diagnostik und Operationstechnik. 1. Auflage. Endo Press, 2008, ISBN 978-3-89756-719-1.
- N. P. Südkamp, A. Weiler: Ligamentäre Kniegelenksverletzungen und Meniskusverletzungen. In: W. Mutschler, N. P. Haas (Hrsg.): Praxis der Unfallchirurgie. 2. Auflage. Thieme, 2007, ISBN 978-3-13-101151-0, S. 466–467.
- A. Hüter-Becker: Lehrbuch zum neuen Denkmodell der Physiotherapie – Band 1 Bewegungssystem. 2. Auflage. Thieme Verlag, 2006, ISBN 3-13-130142-2 eingeschränkte Vorschau in der Google-Buchsuche
- A. Wilcke: Vordere Kreuzbandläsion. Verlag Birkhäuser, 2004, ISBN 3-7985-1404-6 eingeschränkte Vorschau in der Google-Buchsuche
- J. Jerosch, J. Heisel: Das Kniegelenk – Rehabilitation nach Verletzungen und operativen Eingriffen. Pflaum Verlag, 2004, ISBN 3-7905-0911-6.
- M. J. Strobel: Arthroskopische Chirurgie. 1. Auflage. Springer, 1998, ISBN 3-540-63571-8 eingeschränkte Vorschau in der Google-Buchsuche
Übersichtsartikel (Reviews)
- O. Gorschewsky: Das Vordere Kreuzband. (PDF)
- H. J. Eichhorn, W. Birkner: Aktuelle Trends zur Rekonstruktion des vorderen Kreuzbandes. ( vom 18. September 2011 im Internet Archive) (PDF; 1,3 MB)
- P. Renström, J. Kelm: Vorderes Kreuzband – Operation und Rehabilitation. (PDF). In: Deutsche Zeitschrift für Sportmedizin. 58, 2007, S. 392–394.
- M. M. Murray: Current status and potential of primary ACL repair. In: Clinics in sports medicine. Band 28, Nummer 1, Januar 2009, S. 51–61, doi:10.1016/j.csm.2008.08.005. PMID 19064165, PMC 2642924 (freier Volltext) (Review).
- Y. Shimokochi, S. J. Shultz: Mechanisms of noncontact anterior cruciate ligament injury. In: Journal of athletic training. Band 43, Nummer 4, Jul–Aug 2008, S. 396–408, doi:10.4085/1062-6050-43.4.396. PMID 18668173, PMC 2474820 (freier Volltext) (Review).
- T. E. Hewett u. a.: Dynamic neuromuscular analysis training for preventing anterior cruciate ligament injury in female athletes. In: Instr Course Lect. 56, 2007, S. 397–406. PMID 17472323
- C. D. Harner u. a.: Anterior and posterior cruciate ligament reconstruction in the new millennium: a global perspective. In: Knee Surg Sports Traumatol Arthrosc. 9, 2001, S. 330–336. PMID 11734868
Weblinks[Bearbeiten | Quelltext bearbeiten]
| Weitere Inhalte in den Schwesterprojekten der Wikipedia:
| ||
| Commons | – Medieninhalte (Kategorie) | |
| Wiktionary | – Wörterbucheinträge | |
| Wikidata | – Wissensdatenbank | |
- Leitlinie Vordere Kreuzbandruptur. In: AWMF online
- Übersicht: Die vordere Kreuzbandruptur. Ärztemagazin
- Diashow einer Kreuzbandrekonstruktion ( vom 6. Mai 2015 im Internet Archive)
- Claus Höfling: Kreuzbandriss: Der harte Weg zurück (Sportstudio – 2023) in der ZDF-Mediathek (8 Min.), abrufbar bis 1. Oktober 2034
Einzelnachweise[Bearbeiten | Quelltext bearbeiten]
- ↑ a b c d e W. Petersen, T. Zantop: Das vordere Kreuzband: Grundlagen und aktuelle Praxis der operativen Therapie. Verlag Deutscher Ärzteverlag, 2009, ISBN 978-3-7691-0562-9. (eingeschränkte Vorschau in der Google-Buchsuche)
- ↑ J. C. Hughston u. a.: Classification of knee ligament instabilities. Part I. The medial compartment and cruciate ligaments. In: J Bone Joint Surg Am. 58, 1976, S. 159–172. PMID 1254619
- ↑ medrapid.info: anteromediale Rotationsinstabilität im Kniegelenk. ( vom 30. Mai 2009 im Internet Archive) Abgerufen am 30. März 2010.
- ↑ medrapid.info: anterolaterale Rotationsinstabilität im Kniegelenk. ( vom 30. Mai 2009 im Internet Archive) Abgerufen am 30. März 2010.
- ↑ medrapid.info: posterolaterale Rotationsinstabilität im Kniegelenk. ( vom 31. Mai 2009 im Internet Archive) Abgerufen am 30. März 2010.
- ↑ G. L. Lucas u. a.: A primer of biomechanics. Verlag Springer, 1999, ISBN 0-387-98456-9.
- ↑ a b E. Luciani: Eine in-vitro-Studie über die Zugkräfte im vorderen Kreuzband und vorderen Kreuzband-Ersatz (Ligamentum patellae- und Semitendinosus-Plastik). Dissertation. LMU München, 2003.
- ↑ C. F. Ettlinger u. a.: A method to help reduce the risk of serious knee sprains incurred in alpine skiing. In: Am J Sports Med. 23, 1995, S. 531–537. PMID 8526266
- ↑ a b c C. J. Wirth u. a.: Orthopädie und orthopädische Chirurgie. Knie. Georg Thieme Verlag, 2005, ISBN 3-13-126231-1, S. 153f. (eingeschränkte Vorschau in der Google-Buchsuche)
- ↑ a b c C. Fink u. a.: Arthroseentwicklung nach Ruptur des vorderen Kreuzbandes. In: Der Unfallchirurg. 97, 1994, S. 357–361. PMID 7939737
- ↑ a b P. Hochstein u. a.: Diagnostik und Inzidenz der Verletzungen des hinteren Kreuzbandes. In: Der Unfallchirurg. 102, 1999, S. 753–762. doi:10.1007/s001130050477. PMID 10525618.
- ↑ H. Monma, T. Sugita: Is the mechanism of traumatic posterior dislocation of the hip a brake pedal injury rather than a dashboard injury? In: Injury. 32, 2002, S. 221–222. PMID 11240298
- ↑ A. T. Janousek u. a.: Posterior cruciate ligament injuries of the knee joint. In: Sports Med. 28, 1999, S. 429–441. PMID 10623985 (Review)
- ↑ C. Haasper u. a.: Knee injuries in restrained car drivers in German road traffic accidents. In: J Trauma. 65, 2008, S. 136–141. PMID 18580510
- ↑ a b c S. Bollen: Epidemiology of knee injuries: diagnosis and triage. In: Br J Sports Med. 34, 2000, S. 227–228. doi:10.1136/bjsm.34.3.227-a. PMID 10854030.
- ↑ a b c d Gesundheitsdirektion des Kantons Zürich: Ruptur des vorderen Kreuzbandes: operative oder konservative Behandlung? (PDF) Bericht vom 30. Juni 2009.
- ↑ J. M. Hootman u. a.: Epidemiology of collegiate injuries for 15 sports: summary and recommendations for injury prevention initiatives. In: J Athl Train. 42, 2007, S. 311–319. PMID 17710181 (Review)
- ↑ D. Gehring: Kniegelenkskontrolle bei dynamischen Bewegungen – Einfluss von Geschlecht, Ermüdung und Equipment (PDF; 3,1 MB) Dissertation, Albert-Ludwigs-Universität Freiburg i. Br., 2009.
- ↑ J. P. Nicholl u. a.: Injuries in sport and exercise. Verlag Sports Council, 1991, ISBN 1-872158-71-4.
- ↑ a b A. Wilcke: Vordere Kreuzbandläsion. Verlag Birkhäuser, 2004, ISBN 3-7985-1404-6, S. 37. eingeschränkte Vorschau in der Google-Buchsuche.
- ↑ a b c Markus Sutera: Schwache Stelle. In: Der Spiegel. Nr. 44, 2019, S. 131 (online – 26. Oktober 2019).
- ↑ K. Miyasaka u. a.: The incidence of knee ligament injuries in the general population. In: Am J Knee Surg. 4, 1991, S. 3–8.
- ↑ S. Rupp, D. Kohn: Vorderes Kreuzband im Mittelpunkt des Interesses. In: Orthopäde. 31, 2002, S. 701. doi:10.1007/s001320200000. PMID 12426747.
- ↑ a b L. Y. Griffin u. a. Noncontact anterior cruciate ligament injuries: risk factors and prevention strategies. In: J Am Acad Orthop Surg. 8, 2000, S. 141–150. PMID 10874221 (Review)
- ↑ a b L. J. Huston u. a.: Anterior cruciate ligament injuries in the female athlete. Potential risk factors. In: Clin Orthop Relat Res 372, 2000, S. 50–63. PMID 10738414 (Review)
- ↑ Statistisches Bundesamt, Zweigstelle Bonn, Krankheitskostenrechnung: Krankheitskosten 2002 für die Diagnose M23 (Binnenschädigung des Kniegelenkes) in der Einrichtung Krankenhaus nach Geschlecht und Alter.
- ↑ a b c M. B. Gothner: Der Einfluss der Ruptur des vorderen Kreuzbandes auf die RHCL. Dissertation. Universität Ulm, 2006.
- ↑ B. Wagner: Kreuzbandriss: Auf wackligen Knien. In: Der Stern. 13. April 2006.
- ↑ E. Arendt, R. Dick: Knee injury patterns among men and women in collegiate basketball and soccer: NCAA data and review of literature. In: Am J Sports Med. 23, 1995, S. 694–701. PMID 8600737 (Review)
- ↑ J. W. Powell, K. D. Barber-Foss: Sex-related injury patterns among selected high school sports. In: Am J Sports Med. 28, 2000, S. 385–391. PMID 10843133
- ↑ a b C. Becker: Biomechanische Untersuchungen unterschiedlicher Fixationsmethoden zur tibialen Reinsertion knöcherner Ausrisse des vorderen Kreuzbandes. Dissertation. Westfälische Wilhelms-Universität Münster, 2005.
- ↑ T. E. Hewett u. a.: Effects of the menstrual cycle on anterior cruciate ligament injury risk: a systematic review. In: Am J Sports Med. 35, 2007, S. 659–668. PMID 17293469 (Review)
- ↑ S. D. Barber-Westin u. a.: Reducing the risk of noncontact anterior cruciate ligament injuries in the female athlete. In: Phys Sportsmed. 37, 2009, S. 49–61. PMID 20048528 (Review)
- ↑ Timothy E. Hewett: Predisposition to ACL injuries in female athletes versus male athletes. In: Orthopedics. Band 31, Nr. 1, Januar 2008, ISSN 0147-7447, S. 26–28, doi:10.3928/01477447-20080101-18, PMID 18269164.
- ↑ a b R. A. Magnussen u. a.: Cross-cultural comparison of patients undergoing ACL reconstruction in the United States and Norway. In: Knee Surg Sports Traumatol Arthrosc. 18, 2010, S. 98–105. PMID 19784630
- ↑ a b S. Kesting: Patellarsehne versus Semitendinosus-/Gracilis-Sehne als Ersatz zur Rekonstruktion des vorderen Kreuzbandes – 5-Jahres-Ergebnisse eines randomisierten Patientenkollektivs – eine klinische Studie. Dissertation, Universitätsklinikum Münster, 2008.
- ↑ a b A. Wilcke: Vordere Kreuzbandläsion. Verlag Birkhäuser, 2004, ISBN 3-7985-1404-6, S. 38. eingeschränkte Vorschau in der Google-Buchsuche.
- ↑ M. H. Lam, D. T. Fong, P. S. Yung, E. P. Ho, W. Y. Chan, K. M. Chan: Knee stability assessment on anterior cruciate ligament injury: Clinical and biomechanical approaches. In: Sports medicine, arthroscopy, rehabilitation, therapy & technology: SMARTT. Band 1, Nummer 1, 2009, S. 20, doi:10.1186/1758-2555-1-20. PMID 19712449, PMC 2744659 (freier Volltext).
- ↑ G. Hughes, J. Watkins: A risk-factor model for anterior cruciate ligament injury. In: Sports Med. 36, 2006, S. 411–428. PMID 16646629 (Review)
- ↑ a b E. Alentorn-Geli u. a.: Prevention of non-contact anterior cruciate ligament injuries in soccer players. Part 1: Mechanisms of injury and underlying risk factors. In: Knee Surg Sports Traumatol Arthrosc. 17, 2009, S. 705–729. PMID 19452139 (Review)
- ↑ M. Waldén, M. Hägglund, J. Ekstrand: High risk of new knee injury in elite footballers with previous anterior cruciate ligament injury. In: British journal of sports medicine. Band 40, Nummer 2, Februar 2006, S. 158–162, doi:10.1136/bjsm.2005.021055. PMID 16432004, PMC 2492018 (freier Volltext).
- ↑ a b c P. Swärd u. a.: Risk factors for a contralateral anterior cruciate ligament injury. In: Knee Surg Sports Traumatol Arthrosc. 18, 2010, S. 277–291. PMID 20062970 (Review)
- ↑ O. Faude u. a.: Injuries in female soccer players: a prospective study in the German national league. In: Am J Sports Med. 33, 2005, S. 1694–1700. PMID 16093546
- ↑ a b J. Orchard u. a.: Intrinsic and extrinsic risk factors for anterior cruciate ligament injury in Australian footballers. In: Am J Sports Med. 29, 2001, S. 196–200. PMID 11292045.
- ↑ N. Pujol u. a.: The incidence of anterior cruciate ligament injuries among competitive Alpine skiers: a 25-year investigation. In: Am J Sports Med. 35, 2007, S. 1070–1074. PMID 17468379
- ↑ a b L. Salmon u. a.: Incidence and risk factors for graft rupture and contralateral rupture after anterior cruciate ligament reconstruction. In: Arthroscopy. 21, 2005, S. 948–957. PMID 16084292
- ↑ O. Faude, A. Junge, W. Kindermann, J. Dvorak: Risk factors for injuries in elite female soccer players. In: British journal of sports medicine. Band 40, Nummer 9, September 2006, S. 785–790, doi:10.1136/bjsm.2006.027540. PMID 16825269, PMC 2564395 (freier Volltext).
- ↑ A. M. Chaudhari u. a.: Anterior cruciate ligament-injured subjects have smaller anterior cruciate ligaments than matched controls: a magnetic resonance imaging study. In: Am J Sports Med. 37, 2009, S. 1282–1287. PMID 19307330
- ↑ E. J. Comerford u. a.: Distal femoral intercondylar notch dimensions and their relationship to composition and metabolism of the canine anterior cruciate ligament. In: Osteoarthritis Cartilage. 14, 2006, S. 273–278. PMID 16242971.
- ↑ K. D. Shelbourne u. a.: The relationship between intercondylar notch width of the femur and the incidence of anterior cruciate ligament tears. A prospective study. In: Am J Sports Med. 26, 1998, S. 402–408. PMID 9617403
- ↑ H. Lund-Hanssen u. a.: Intercondylar notch width and the risk for anterior cruciate ligament rupture. A case-control study in 46 female handball players. In: Acta Orthop Scand. 65, 1994, S. 529–532. PMID 7801756.
- ↑ J. M. Uhorchak u. a.: Risk factors associated with noncontact injury of the anterior cruciate ligament: a prospective four-year evaluation of 859 West Point cadets. In: Am J Sports Med. 31, 2003, S. 831–842. PMID 14623646
- ↑ T. O. Souryal, T. R. Freeman: Intercondylar notch size and anterior cruciate ligament injuries in athletes. A prospective study. In: Am J Sports Med. 21, 1993, S. 535–539. PMID 8368414
- ↑ K. D. Shelbourne u. a.: Radiographic and intraoperative intercondylar notch width measurements in men and women with unilateral and bilateral anterior cruciate ligament tears. In: Knee Surg Sports Traumatol Arthrosc. 5, 1997, S. 229–233. PMID 9430572
- ↑ S. Lombardo u. a.: Intercondylar notch stenosis is not a risk factor for anterior cruciate ligament tears in professional male basketball players: an 11-year prospective study. In: Am J Sports Med. 33, 2005, S. 29–34. PMID 15610996
- ↑ M. S. Schickendantz, G. G. Weiker: The predictive value of radiographs in the evaluation of unilateral and bilateral anterior cruciate ligament injuries. In: Am J Sports Med. 21, 1993, S. 110–113. PMID 8427350
- ↑ T. J. Davis u. a.: Correlation of the intercondylar notch width of the femur to the width of the anterior and posterior cruciate ligaments. In: Knee Surg Sports Traumatol Arthrosc. 7, 1999, S. 209–214. PMID 10462209.
- ↑ M. Dienst u. a.: Correlation of intercondylar notch cross sections to the ACL size: a high resolution MR tomographic in vivo analysis. In: Arch Orthop Trauma Surg. 127, 2007, S. 253–260. PMID 16807752
- ↑ T. Friden u. a.: Review of knee proprioception and the relation to extremity function after an anterior cruciate ligament rupture. In: J Orthop Sports Phys Ther. 31, 2001, S. 567–576. PMID 11665744 (Review)
- ↑ A. C. Thomas, R. M. Palmieri-Smith, S. G. McLean: Isolated hip and ankle fatigue are unlikely risk factors for anterior cruciate ligament injury. In: Scand J Med Sci Sports. [elektronische Veröffentlichung vor dem Druck], 2010. PMID 20136750.
- ↑ S. G. McLean, J. E. Samorezov: Fatigue-induced ACL injury risk stems from a degradation in central control. In: Med Sci Sports Exerc. 41, 2009, S. 1661–1672. PMID 19568192
- ↑ C. B. Swanik u. a.: The relationship between neurocognitive function and noncontact anterior cruciate ligament injuries. In: Am J Sports Med. 35, 2007, S. 943–948. PMID 17369562
- ↑ Julian Mehl, Theresa Diermeier, Elmar Herbst, Andreas B. Imhoff, Thomas Stoffels: Evidence-based concepts for prevention of knee and ACL injuries. 2017 guidelines of the ligament committee of the German Knee Society (DKG). In: Archives of Orthopaedic and Trauma Surgery. Band 138, Nr. 1, Januar 2018, ISSN 0936-8051, S. 51–61, doi:10.1007/s00402-017-2809-5.
- ↑ A. V. Dowling u. a.: Shoe-surface friction influences movement strategies during a sidestep cutting task: implications for anterior cruciate ligament injury risk. In: Am J Sports Med. 38, 2010, S. 478–485. PMID 9338947
- ↑ G. Myklebust u. a.: Registration of cruciate ligament injuries in Norwegian top level team handball. A prospective study covering two seasons. In: Scand J Med Sci Sports. 7, 1997, S. 289–292. PMID 9338947
- ↑ J. W. Orchard, J. W. Powell: Risk of knee and ankle sprains under various weather conditions in American football. In: Med Sci Sports Exerc. 35, 2003, S. 1118–1123. PMID 12840631
- ↑ J. Orchard u. a.: Rainfall, evaporation and the risk of non-contact anterior cruciate ligament injury in the Australian Football League. In: Med J Aust. 170, 1999, S. 304–306. PMID 10327970
- ↑ J. W. Orchard, I. Chivers, D. Aldous, K. Bennell, H. Seward: Rye grass is associated with fewer non-contact anterior cruciate ligament injuries than bermuda grass. In: British journal of sports medicine. Band 39, Nummer 10, Oktober 2005, S. 704–709, doi:10.1136/bjsm.2004.017756. PMID 16183765, PMC 1725044 (freier Volltext).
- ↑ J. Löhnert, J. Raunest: Arthroskopische Chirurgie des Kniegelenkes. Wissenschaftliche Verlagsgesellschaft Regensberg & Biermann, 1985, ISBN 3-924469-10-5.
- ↑ A. Wilcke: Vordere Kreuzbandläsion. Verlag Birkhäuser, 2004, ISBN 3-7985-1404-6, S. 75. eingeschränkte Vorschau in der Google-Buchsuche.
- ↑ P. Segond: Recherches cliniques et expérimentales sur les épanchements sanguins du genou par entorse. In: Prog Med. 16, 1879, S. 297–299, 320–321, 340–341, 379–381, 400–401, 419–421.
- ↑ F. Adam: Knie. In: D. Kohn (Hrsg.): Orthopädie und orthopädische Chirurgie. Georg Thieme Verlag, 2005, ISBN 3-13-126231-1, S. 62. (eingeschränkte Vorschau in der Google-Buchsuche)
- ↑ a b C. Elliger-Wimber: Objektive Scores bei Ersatz des vorderen Kreuzbandes mit Patellar-Sehne oder Semitendinosus-Gracilis-Sehne. Dissertation. Westfälische Wilhelms-Universität zu Münster, 2003.
- ↑ K. D. Shelbourne, T. Gray: Anterior cruciate ligament reconstruction with autogenous patellar tendon graft followed by accelerated rehabilitation. A two- to nine-year followup. In: Am J Sports Med. 25, 1997, S. 786–795. PMID 9397266
- ↑ P. Aglietti u. a.: Arthroscopic partial meniscectomy in the anterior cruciate deficient knee. In: Am J Sports Med. 16, 1988, S. 597–602. PMID 3071151 (Review)
- ↑ V. J. Cooley u. a.: Quadrupled semitendinosus anterior cruciate ligament reconstruction: 5-year results in patients without meniscus loss. In: Arthroscopy. 17, 2001, S. 795–800. PMID 11600975
- ↑ F. Escalas u. a.: T-Fix anchor sutures for arthroscopic meniscal repair. In: Knee Surg Sports Traumatol Arthrosc. 5, 1997, S. 72–76. PMID 9228311.
- ↑ W. D. Cannon, J. M. Vittori: The incidence of healing in arthroscopic meniscal repairs in anterior cruciate ligament-reconstructed knees versus stable knees. In: Am J Sports Med. 20, 1992, S. 176–181. PMID 1558246
- ↑ F. R. Noyes, S. D. Barber-Westin: Arthroscopic repair of meniscus tears extending into the avascular zone with or without anterior cruciate ligament reconstruction in patients 40 years of age and older. In: Arthroscopy. 16, 2000, S. 822–829. PMID 11078538
- ↑ Steven Claes, Stijn Bartholomeeusen, Johan Bellemans: High prevalence of anterolateral Ligament abnormalities in magnetic resonance images of anterior cruciate ligament-injured knees. In: Acta Orthopædica Belgica. 2014, Band 80, Ausgabe 1, März 2014, S. 45–49.
- ↑ R. H. Brophy u. a.: Anterior cruciate ligament reconstruction and concomitant articular cartilage injury: incidence and treatment. In: Arthroscopy. 26, 2010, S. 112–120. PMID 20117635
- ↑ N. Hartnett, R. J. Tregonning: Delay in diagnosis of anterior cruciate ligament injury in sport. In: N Z Med J. 114, 2001, S. 11–13. PMID 11243663
- ↑ a b S. R. Bollen, B. W. Scott: Anterior cruciate ligament rupture: a quiet epidemic? In: Injury. 27, 1996, S. 407–409. PMID 8881137.
- ↑ F. R. Noyes u. a.: Knee sprains and acute knee hemarthrosis: misdiagnosis of anterior cruciate ligament tears. In: Phys Ther. 60, 1980, S. 1596–1601. PMID 7454786
- ↑ K. D. Shelbourne, D. A. Foulk: Treatment of anterior Cruciate Ligament injuries. Principles and practice of orthopaedic Sport Medicine. W. E. Garrett u. a. (Editors), Lippincott Williams & Wilkins, Philadelphia, 2000, ISBN 0-7817-2578-X, S. 743–761.
- ↑ S. J. Kim, H. K. Kim: Reliability of the anterior drawer test, the pivot shift test and the Lachman test. In: Clin Orthop Relat Res. 317, 1995, S. 237–242. PMID
- ↑ D. P. König u. a.: Diagnosis of anterior knee instability. Comparison between the Lachman test, the KT-1000 arthrometer and the ultrasound Lachman test. In: Unfallchirurg. 101, 1998, S. 209–213. PMID 9577218
- ↑ W. Schwarz u. a.: Manual ultrasound of the knee joint. A general practice method for diagnosis of fresh rupture of the anterior cruciate ligament. In: Unfallchirurg. 100, 1997, S. 280–285. PMID 9229778
- ↑ K. J. O’Shea u. a.: The Diagnostic accuracy of history, physical examination, and radiographs in the evaluation of traumatic knee disorders. In: Am J Sports Med. 24, 1996, S. 164–167. PMID 8775114
- ↑ H. J. Gelb u. a.: Magnetic resonance imaging of knee disorders: clinical value and cost effectiveness in a sports medicine practice. In: Am J Sports Med. 24, 1996, S. 99–103. PMID 8638763
- ↑ F. Rayan: Clinical, MRI, and arthroscopic correlation in meniscal and anterior cruciate ligament injuries. In: Int Orthop. 33, 2009, S. 129–132. PMID 18297284
- ↑ Y. Kocabey u. a.: The value of clinical examination versus magnetic resonance imaging in the diagnosis of meniscal tears and anterior cruciate ligament rupture. In: Arthroscopy. 10, 2004, S. 696–700. PMID 15346110
- ↑ S. Thomas u. a.: The value of magnetic resonance imaging in our current management of ACL and meniscal injuries. In: Knee Surg Sports Traumatol Arthrosc. 15, 2007, S. 533–536. PMID 17225179
- ↑ a b R. Crawford u. a.: Magnetic resonance imaging versus arthroscopy in the diagnosis of knee pathology, concentrating on meniscal lesions and ACL tears: a systematic review. In: Br Med Bull. 84, 2007, S. 5–23. PMID 17785279 (Review)
- ↑ N. Glynn u. a.: Trends in utilization: has extremity MR imaging replaced diagnostic arthroscopy? In: Skelet Radiol. 33, 2004, S. 272–276. doi:10.1007/s00256-004-0750-5.
- ↑ K. Wörtler: MRT des Kniegelenks. In: Der Radiologe. 47, 2007, S. 1131–1143. doi:10.1007/s00117-007-1581-x. PMID 17992501.
- ↑ a b G. S. Perrone, B. L. Proffen u. a.: Bench-to-Bedside: Bridge-Enhanced Anterior Cruciate Ligament Repair. In: J Orthop Res. 13. Jun 2017. PMID 28608618, doi:10.1002/jor.23632.
- ↑ a b D. T. Nguyen, T. H. Ramwadhdoebe u. a.: Intrinsic healing response of the human anterior cruciate ligament: an histological study of reattached ACL remnants. In: J Orthop Res. 32(2), Feb 2014, S. 296–301. PMID 24600702.
- ↑ M. Costa-Paz, M. A. Ayerza u. a.: Spontaneous Healing in Complete ACL Ruptures: A Clinical and MRI Study. In: Clin Orthop Relat Res. 470(4), Apr 2012, S. 979–985. PMID 21643922, doi:10.1007/s11999-011-1933-8.
- ↑ E. Fujimoto, Y. Sumen u. a.: Spontaneous healing of acute anterior cruciate ligament (ACL) injuries—conservative treatment using an extension block soft brace without anterior stabilization. In: Arch Orthop Trauma Surg. 122(4), Mai 2002, S. 212–216. PMID 12029510, doi:10.1007/s00402-001-0387-y.
- ↑ F. H. Fu, S. Cohen: Current Concepts in ACL Reconstruction. 1. Auflage. Slack Incorporated, 03/2008, S. 107, Online ISBN 978-1-55642-813-5.
- ↑ a b Wolf Petersen, Thore Zantop: Das vordere Kreuzband: Grundlagen und aktuelle Praxis der operativen Therapie; mit 29 Tabellen. Deutscher Ärzteverlag, Köln 2009, ISBN 978-3-7691-0562-9, S. 41 (250 S., eingeschränkte Vorschau in der Google-Buchsuche).
- ↑ G. A. Murell u. a.: The effects of time course after anterior cruciate ligament injury in correlation with meniscal and cartilage loss. In: Am J Sports Med. 29, 2001, S. 9–14. PMID 11206263
- ↑ H. Ross u. a.: Osteoarthritis of the knee after injury to the anterior cruciate ligament and meniscus: the influence of time and age. In: Osteoarthritis Cartil. 3, 1995, S. 261–267. PMID 8689461
- ↑ C. Fink u. a.: Langzeitergebnisse nach konservativer oder operativer Therapie der vorderen Kreuzbandruptur. In: Der Unfallchirurg. 99, 1996, S. 964–969. doi:10.1007/s001130050081.
- ↑ a b P. P. Casteleyn, F. Handelberg: Non-operative management of anterior cruciate ligament injuries in the general population. In: The Journal of Bone and Joint Surgery. British Volume. Band 78, Nr. 3, Mai 1996, ISSN 0301-620X, S. 446–451, PMID 8636184.
- ↑ a b c C. B. Frank und D. W. Jackson: The science of reconstruction of the anterior cruciate ligament. In: J Bone Joint Surg Am. 79, 1997, S. 1556–1576. PMID 9378743 (Review)
- ↑ R. Johnson u. a.: The treatment of injuries of the anterior cruciate ligament. In: J Bone Joint Surg. 74, 1992, S. 140–151. PMID 1734005 (Review)
- ↑ F. Noyes u. a.: The variable functional disability of the anterior cruciate ligament-deficient knee. In: Orthop Clin N Am. 16, 1985, S. 47–67. PMID 3881716 (Review)
- ↑ C. Andersson u. a.: Knee function after surgical and nonsurgical treatment of acute rupture of the anterior cruciate ligament: A randomized study with a long-term follow-up period. In: Clin Orthop. 264, 1991, S. 255–263. PMID 1997243
- ↑ W. Clancy u. a.: Acute tears of the anterior cruciate ligament. Surgical versus conservative treatment. In: J Bone Joint Surg. 70, 1988, S. 1483–1488. PMID 3198673
- ↑ P. Neyret u. a.: Partial meniscectomy and anterior cruciate ligament rupture in soccer players. A study with a minimum 20-year followup. In: Am J Sports Med. 21, 1993, S. 455–460. PMID 8346763
- ↑ H. Roos u. a.: Soccer after anterior cruciate ligament injury – an incompatible combination? A national survey of incidence and risk factors and a 7-year follow-up of 310 players. In: Acta Orthop Scand. 66, 1995, S. 107–112. PMID 7740937
- ↑ L. Rosenberg, M. Sherman: Meniscal injury in the anterior cruciate-deficient knee. A rational for clinical decision-making. In: Sports Med. 13, 1992, S. 423–432. PMID 1615259
- ↑ M. Herbort, C. Fink: Riss des vorderen Kreuzbandes. Biomechanische Auswirkungen auf das Kniegelenk. In: Arthroskopie (2015) 28: 18. link.springer.comdoi:10.1007/s00142-014-0833-9.
- ↑ J. P. Zlotnicki, J. H. Naendrup u. a.: Basic biomechanic principles of knee instability. Curr Rev Musculoskelet Med. 9(2), Jun 2016, S. 114–22. PMID 27007474, doi:10.1007/s12178-016-9329-8.
- ↑ a b c G. Gremion u. a.: Konservative Behandlung bei einem vorderen Kreuzbandriss – Ergebnisse. In: Orthopädie Technik. 1, 2002, S. 99–101.
- ↑ W. J. McDaniel, T. B. Dameron: The untreated anterior cruciate ligament rupture. In: Clin Orthop Relat Res. 172, 1983, S. 158–163. PMID 6821986.
- ↑ Tobias Saueressig, Tobias Braun, Nora Steglich, Frank Diemer, Jochen Zebisch: Primary surgery versus primary rehabilitation for treating anterior cruciate ligament injuries: a living systematic review and meta-analysis. In: British Journal of Sports Medicine. Band 56, Nr. 21, November 2022, ISSN 1473-0480, S. 1241–1251, doi:10.1136/bjsports-2021-105359, PMID 36038357, PMC 9606531 (freier Volltext).
- ↑ B. D. Beynnon u. a.: Treatment of anterior cruciate ligament injuries, part I. In: Am J Sports Med. 33, 2005, S. 1579–1602. PMID 16199611 (Review)
- ↑ B. D. Beynnon u. a.: Treatment of anterior cruciate ligament injuries, part II. In: Am J Sports Med. 33, 2005, S. 1751–1761. PMID 16230470 (Review)
- ↑ S. Hinterwimmer u. a.: Operative vs. konservative Therapie der vorderen Kreuzbandruptur: eine systematische Literaturübersicht. In: Der Unfallchirurg. 106, 2003, S. 374–379. doi:10.1007/s00113-003-0596-7 (Review)
- ↑ R. H. Wittenberg u. a.: A comparison of conservative and delayed surgical treatment of anterior cruciate ligament ruptures. A matched pair analysis. In: Int Orthop. 22, 1998, S. 145–148. PMID 9728304
- ↑ H. Seitz u. a.: Langzeitergebnisse nach vorderem Kreuzbandersatz im Vergleich zur konservativen Therapie. In: Chirurg. 65, 1994, S. 992–998. PMID 7821082.
- ↑ C. Andersson u. a.: Knee function after surgical or nonsurgical treatment of acute rupture of the anterior cruciate ligament: a randomized study with a long-term follow-up period. In: Clin Orthop Relat Res. 264, 1991, S. 255–263. PMID 1997243
- ↑ E. Linko u. a.: Surgical versus conservative interventions for anterior cruciate ligament ruptures in adults. In: Cochrane Database Syst Rev. 2005, CD001356. PMID 15846618
- ↑ a b c d e M. Schettle: Vergleich der vorderen Kreuzbandplastik durch das mittlere Patellarsehnendrittel Allograft mit dem mittleren Patellarsehnendrittel Autograft bei Revisionseingriffen. Dissertation. LMU München, 2008.
- ↑ C. Fink u. a.: Long-term outcome of operative or nonoperative treatment of anterior cruciate ligament rupture – is sports activity a determining variable? In: Int J Sports Med. 22, 2001, S. 304–309. PMID 11414676
- ↑ P. J. Fowler, W. D. Regan: The patient with symptomatic chronic anterior cruciate ligament insufficiency. In: Am J Sports Med. 15, 1987, S. 321–325. PMID 3661812.
- ↑ T. P. Giove u. a.: Non-operative treatment of the torn anterior cruciate ligament. In: J Bone Jt Surg. 65, 1985, S. 184–192. PMID 6822581.
- ↑ a b R. J. Hawkins u. a.: Follow up of the acute nonoperated isolated anterior cruciate ligament tear. In: Am J Sports Med. 14, 1986, S. 205–210. PMID 3752360.
- ↑ R. B. Frobell, H. P. Roos, E. M. Roos, F. W. Roemer, F. Ranstam, L. S. Lohmander: Treatment for acute anterior cruciate ligament tear: five year outcome of randomised trial. In: BMJ. 2013; 346, doi:10.1136/bmj.f232.
- ↑ D. J. Beard, C. A. Dodd, H. R. Trundle, A. H. Simpson: Proprioception enhancement for anterior cruciate ligament deficiency. A prospective randomised trial of two physiotherapy regimes. In: The Journal of Bone and Joint Surgery. British Volume. Band 76, Nr. 4, Juli 1994, ISSN 0301-620X, S. 654–659, PMID 8027158.
- ↑ H. Ihara, A. Nakayama: Dynamic joint control training for knee ligament injuries. In: Am J Sports Med. 14, 1986, S. 309–315. PMID 3728783
- ↑ P. Kannus, M. Jarvinen: Conservatively treated tears of the anterior cruciate ligament. In: J Bone Joint Surg Am. 69, 1987, S. 1007–1012. PMID 3654691
- ↑ R. Sandberg u. a.: Operative vervus non-operative treatment of recent injuries. A prospective randomized Study. In: J Bone Jt Surg. 69, 1987, S. 1120–1126. PMID 3312204.
- ↑ M. J. Blyth u. a.: Anterior cruciate ligament reconstruction in patients over the age of 50 years: 2- to 8-year follow-up. In: Knee Surg Sports Traumatol Arthrosc. 11, 2003, S. 204–211. PMID 12761610.
- ↑ N. K. Paschos, SM Howell: Anterior cruciate ligament reconstruction: principles of treatment. EFORT Open Rev. 1(11), 13. Mar 2017, S. 398–408. PMID 28461919, doi:10.1302/2058-5241.1.160032.
- ↑ a b F. Dirisamer: Patienteninformation: Diagnose Kreuzbandriß. (PDF) Abgerufen am 4. Februar 2010.
- ↑ L. P. Granan, M. Forssblad, M. Lind, L. Engebretsen: The Scandinavian ACL registries 2004–2007: baseline epidemiology. In: Acta orthopaedica. Band 80, Nummer 5, Oktober 2009, S. 563–567, doi:10.3109/17453670903350107. PMID 19916690, PMC 2823321 (freier Volltext).
- ↑ J. Kennedy u. a.: Timing of reconstruction of the anterior cruciate ligament in athletes and the incidence of secondary pathology within the knee. In: J Bone Joint Surg Br. 92, 2010, S. 362–366. PMID 20190306
- ↑ J. C. Yoo u. a.: Increasing incidence of medial meniscal tears in nonoperatively treated anterior cruciate ligament insufficiency patients documented by serial magnetic resonance imaging studies. In: Am J Sports Med. 37, 2009, S. 1478–1483. PMID 19359417
- ↑ P. J. Millett u. a.: Associated injuries in pediatric and adolescent anterior cruciate ligament tears: does a delay in treatment increase the risk of meniscal tear? In: Arthroscopy. 18, 2002, S. 955–959. PMID 12426537 (Review)
- ↑ D. A. Novikov, S. J. Swensen u. a.: The effect of smoking on ACL reconstruction: a systematic review. Phys Sportsmed. 44(4), Nov 2016, S. 335–341. PMID 27456300, doi:10.1080/00913847.2016.1216239.
- ↑ Pieter-Jan Verhelst, Thomas Luyckx: Surgical Treatment of the anterior curciate ligament rupture: where do we stand today? Acta Belgica Orthopædica 218, Band 83, Ausgabe 2, S. 268–275.
- ↑ M. Krüger-Franke u. a.: Die arthroskopische vordere Kreuzbandrekonstruktion – was ist gesichert 2009? In: Sport-Orthopädie – Sport-Traumatologie. 25, 2009, S. 206–211. doi:10.1016/j.orthtr.2009.06.002.
- ↑ Matthias Schuhmacher: Veränderungen ausgewählter Parameter der Kniegelenkmechanik vor und nach operativem Ersatz des vorderen Kreuzbandes bei unterschiedlichen Operationstechniken. Deutsche Sporthochschule Köln, 2007 (dshs-koeln.de [PDF; abgerufen am 29. August 2023] Dissertation).
- ↑ M. Quante, E. Hille: Propriozeption: Eine kritische Analyse zum Stellenwert in der Sportmedizin. (PDF). In: Dtsch Z Sportmed. 50, 1999, S. 306–310.
- ↑ S. Kohl: Vordere Kreuzband-OP-Technik: «State of the Art» und Zukunft. (PDF; 599 kB) Schweizerische Zeitschrift für Sportmedizin und Sporttraumatologie 61 (2), 25–30, 2013
- ↑ DGU-Leitlinie 012-005 Vordere Kreuzbandruptur. Stand der letzten Aktualisierung: 09/2018.
- ↑ a b c d e f g h i j k l m A. Weiler: Anatomische „Hamstringsehnen“ Verankerung mit Interferenzschrauben beim Kreuzbandersatz. (PDF; 812 kB) Habilitationsschrift. Humboldt-Universität zu Berlin, 2002.
- ↑ a b J. Höher, T. Tiling: Differenzierte Transplantatauswahl in der Kreuzbandchirurgie. In: Chirurg. 71, 2000, S. 1045–1054. doi:10.1007/s001040051180. PMID 11043122.
- ↑ J. Brand u. a.: Current concepts: Graft fixation in cruciate ligament surgery. In: Am J Sports Med. 28, 2000, S. 761–774. PMID 11032238 (Review)
- ↑ T. R. Duquin u. a.: Current trends in anterior cruciate ligament reconstruction. In: J Knee Surg. 22, 2009, S. 7–12. PMID 19216345
- ↑ T. Gifstad, O. A. Foss u. a.: Lower risk of revision with patellar tendon autografts compared with hamstring autografts: a registry study based on 45,998primary ACL reconstructions in Scandinavia. In: Am J Sports Med. 42(10), Oct 2014, S. 2319–2328. PMID 25201444, doi:10.1177/0363546514548164.
- ↑ D. Andernord, H. Björnsson u. a.: Surgical Predictors of Early Revision Surgery After Anterior Cruciate Ligament Reconstruction: Results From the Swedish National Knee Ligament Register on 13,102 Patients. In: Am J Sports Med. 42(7), Jul 2014, S. 1574–1582. PMID 24778266, doi:10.1177/0363546514531396.
- ↑ W. Franz, J. Ulbrich: Eine neue Technik zur Entnahme der Semitendinosussehne für den Kreuzbandersatz. In: Arthroskopie. 17, 2004, S. 104–107. doi:10.1007/s00142-004-0255-1.
- ↑ H. Steckel u. a.: The double-bundle technique for anterior cruciate ligament reconstruction: a systematic overview. In: Scand J Med Sci Sports. 17, 2007, S. 99–108. PMID 17076829 (Review)
- ↑ C. Chen u. a.: Arthroscopic anterior cruciate ligament reconstruction with quadriceps tendon-patellar bone autograft. In: J Trauma. 46, S. 1999, S. 678–682. PMID 10217233
- ↑ P. Reich: Patellasehnendrittel Autograft versus Allograft beim Ersatz des Vorderen Kreuzbandes. Dissertation, Ludwig-Maximilians-Universität München, 2007.
- ↑ D. Drez u. a.: Anterior cruciate ligament reconstruction using bone-patellar tendon-bone allografts. A biological and biomechanical evaluation in goats. In: Am J Sports Med. 19, 1991, S. 256–263. PMID 1714244
- ↑ B. M. Fideler u. a.: Gamma irradiation: effect on biomechanical properties of human bone-patellar tendon-bone allografts. In: Am J Sports Med. 23, 1995, S. 643–646. PMID 8526284
- ↑ D. Jackson u. a.: Intraartikular reactions associated with the use of freeze-dried, ethylene oxid-sterilized bone-patellar tendon-bone allografts in the reconstruction of the anterior cruciate ligament. In: Am J Sports Med. 18, 1990, S. 1–11. PMID
- ↑ T. S. Roberts u. a.: Anterior cruciate ligament reconstruction using freeze-dried, ethylen oxide-sterilized bone-patellar tendon-bone allografts. In: Am J Sports Med. 19, 1991, S. 35–41. PMID 2301680.
- ↑ D. Jackson u. a.: A comparison of patellar tendon autograft and allograft used for anterior cruciate ligament reconstruction in the goat model. In: Am J Sports Med. 21, 1993, S. 176–185. PMID
- ↑ P. Nikolaou u. a.: Anterior cruciate ligament allograft transplantation: Long-term function, histology, revsacularization and operative technique. In: Am J Sports Med. 14, 1986, S. 348–360. PMID
- ↑ J. L. Carey u. a.: A systematic review of anterior cruciate ligament reconstruction with autograft compared with allograft. In: J Bone Joint Surg Am. 91, 2009, S. 2242–2250. PMID 19724004 (Review)
- ↑ K. F. Almqvist u. a.: A long-term study of anterior cruciate ligament allograft reconstruction. In: Knee Surg Sports Traumatol Arthrosc. 17, 2009, S. 818–822. PMID 19421736.
- ↑ K. Sun u. a.: Anterior cruciate ligament reconstruction with bone-patellar tendon-bone autograft versus allograft. In: Arthroscopy. 25, 2009, S. 750–759.
- ↑ D. A. McGuire, S. D. Hendricks: Allograft tissue in ACL reconstruction. In: Sports Med Arthrosc. 17, 2009, S. 224–233. PMID 19910780 (Review)
- ↑ F. Fu u. a.: Graft selection for anterior cruciate ligament reconstruction. In: Instr Course Lect. 58, 2009, S. 337–354. PMID 19385547
- ↑ K. Kumar, N. Maffulli: The ligament augmentation device: an historical perspective. In: Arthroscopy. 15, 1999, S. 422–432. PMID 10355719 (Review)
- ↑ L. E. Paulos u. a.: The GORE-TEX anterior cruciate ligament prosthesis. A long-term followup. In: Am J Sports Med. 20, 1992, S. 246–252. PMID 1636852
- ↑ L. Claes u. a.: Biological response to ligament wear particles. In: J Appl Biomater. 6, 1995, S. 35–41. PMID 7703536
- ↑ a b K. Jenson, W. Klein: Probleme und Komplikationen beim künstlichen Kreuzbandersatz. In: Arthroskopie. 3, 1990, S. 15–23.
- ↑ W. Klein, K. Jenson: Synovitis and artificial ligaments. In: Arthroscopy. 8, 1992, S. 116–124. PMID 1532312.
- ↑ D. Stengel u. a.: Resorbable screws versus pins for optimal transplant fixation (SPOT) in anterior cruciate ligament replacement with autologous hamstring grafts: rationale and design of a randomized, controlled, patient and investigator blinded trial (ISRCTN17384369). In: BMC Surgery. 5, 2005, 1. doi:10.1186/1471-2482-5-1. PMID 15723704 (Open Access).
- ↑ S. Fromm: Rekonstruktion des vorderen Kreuzbands (VKB) mit Knochen-Sehnen-Knochen-Transplantat unter Verwendung des ENDOBUTTON CL BTB-Fixationssystems. Broschüre der Smith & Nephew GmbH
- ↑ S. Konan, F. S. Haddad: A clinical review of bioabsorbable interference screws and their adverse effects in anterior cruciate ligament reconstruction surgery. In: The Knee. 16, 2009, S. 6–13. PMID 18639461 (Review)
- ↑ a b H. H. Paessler, D. S. Mastrokalos: Anterior cruciate ligament reconstruction using semitendinosus and gracilis tendons, bone patellar tendon, or quadriceps tendon-graft with press-fit fixation without hardware. A new and innovative procedure. In: Orthop Clin North Am. 34, 2003, S. 49–64. PMID 12735201 (Review)
- ↑ N. P. Südkamp, N. P. Haas: Neue Wege in der Kreuzbandchirurgie. In: Der Chirurg. 71, 2000, S. 1024–1033. doi:10.1007/s001040051178. PMID 11043120.
- ↑ P. Aglietti u. a.: Patellofemoral problems after intraarticular anterior cruciate ligament reconstruction. In: Clin Orthop. 288, 1993, S. 195–204. PMID 8458134
- ↑ L. Paulos u. a.: Infrapatellar contracture syndrom: An unrecognizedcause of knee stiffness with patella entrapment and patella infera. In: Am J Sports Med. 15, 1987, S. 331–341. PMID 3661814.
- ↑ J. Kartus u. a. Complications following arthroscopic anterior cruciate ligament reconstruction. A 2–5 year follow-up of 604 patients with special emphasis on anterior knee pain. In: Knee Surg Sports Traumatol Arthrosc. 7, 1999, S. 2–8. PMID 10024955
- ↑ a b J. Rosenberg u. a.: Extensor mechanism function after patellar tendon graft harvest for anterior cruciate ligament reconstruction. In: Am J Sports Med. 18, 1990, S. 560–565. PMID 1443318
- ↑ R. J. Bartlett, M. G. Clatworthy, T. N. Nguyen: Graft selection in reconstruction of the anterior cruciate ligament. In: The Journal of Bone and Joint Surgery. British Volume. Band 83, Nr. 5, Juli 2001, ISSN 0301-620X, S. 625–634, doi:10.1302/0301-620x.83b5.12308, PMID 11476294.
- ↑ a b I. Corry u. a.: Arthroscopic reconstruction of the anterior cruciate ligament: A comparison of patellar tendon autograft and four-strand hamstring tendon autograft. In: Am J Sports Med. 27, 1999, S. 444–454. PMID 10424213
- ↑ J. Kartus u. a.: Factors affecting donor-site morbidity after anterior cruciate ligament reconstruction using bone-patellar tendon-bone autografts. In: Knee Surg Sports Traumatol Arthrosc. 5, 1997, S. 222–228. PMID 9430571
- ↑ T. Muellner u. a.: Shortening of the patella tendon after anterior cruciate ligament reconstruction. In: Arthroscopy. 14, 1998, S. 444–454. PMID 9754477
- ↑ B. Shaffer, J. Tibone: Patellar tendon length change after anterior cruciate ligament reconstruction using the midthird patellar tendon. In: Am J Sports Med. 21, 1993, S. 633–646. PMID 8346762
- ↑ T. Järvelä u. a.: The incidence of patellofemoral osteoarthritis and associated findings 7 years after anterior cruciate ligament reconstruction with a bone-patellar tendon-bone autograft. In: Am J Sports Med. 29, 2001, S. 18–24. PMID 11206250
- ↑ a b J. Feller u. a.: Early post-operative morbidity following anterior cruciate ligament reconstruction: patellar tendon versus hamstring graft. In: Knee Surg Sports Traumatol Arthrosc. 9, 2001, S. 260–266. PMID 11685356
- ↑ A. Lipscomb u. a.: Evaluation of hamstring strength following use of semitendinosus and gracilis tendons to reconstruct the anterior cruciate ligament. In: Am J Sports Med. 10, 1982, S. 340–342. PMID 7180953
- ↑ a b K. Yasuda u. a.: Graft site morbidity with autogenous semitendinosus and gracilis tendons. In: Am J Sports Med. 23, 1995, S. 706–714. PMID 8600739
- ↑ Y. Hsieh u. a.: The effects of removal and reconstruction of the anterior cruciate ligament on patellofemoral kinematics. In: Am J Sports Med. 26, 1998, S. 201–209. PMID 9548113
- ↑ R. Viola u. a.: Internal and external tibial rotation strength after anterior cruciate ligament reconstruction using ipsilateral semidentinosus and gracilis tendon autograft. In: Am J Sports Med. 28, 2000, S. 552–555. PMID 10921649.
- ↑ K. Eriksson u. a.: The semitendinosus tendon regenerates after resection: a morphologic and MRI analysis in 6 patients after resection for anterior crucaite ligament reconstruction. In: Acta Orthop Scand. 72, 2001, S. 379–384. PMID 11580127
- ↑ K. Eriksson u. a.: Semitendinosus tendon regeneration after harvesting for ACL reconstruction. A prospective MRI study. In: Knee Surg Sports Traumatol Arthrosc. 7, 1999, S. 220–225. PMID 10462211.
- ↑ P. Papandrea u. a.: Regeneration of the semitendinosus tendon harvested for anterior cruciate ligament reconstruction. Evaluation using ultrasonography. In: Am J Sports Med. 28, 2000, S. 556–561. PMID 10921650.
- ↑ D. M. Rispoldi u. a.: Magnetic resonance imaging at different time periods following hamstring harvest for anterior cruciate ligament reconstruction. In: Arthroscopy. 17, 2001, S. 2–8. PMID 11154359
- ↑ P. Simonian u. a.: Assessment of morbidity of semitendinosus and gracilis tendon harvest for ACL reconstruction. In: Am J Knee Surg. 10, 1997, S. 54–59. PMID 9131234.
- ↑ A. Comley, J. Krishnan: Donor site morbidity after quadriceps tendon harvest for rotator cuff repair. In: Aust N Z J Surg. 69, 1999, S. 808–810. PMID 10553971
- ↑ a b R. Becker u. a.: Die vordere Kreuzbandplastik – Transplantatwahl und Verankerungstechniken. In: Zentralbl Chir. 127, 2002, S. 842–849. doi:10.1055/s-2002-35128. PMID 12410449.
- ↑ W. Konermann, R. Haaker: Navigation und Robotic in der Gelenk- und Wirbelsäulenchirurgie. Verlag Springer, 2002, ISBN 3-540-43305-8 eingeschränkte Vorschau in der Google-Buchsuche.
- ↑ T. Frietsch, A. Weiler-Lorentz (Hrsg.): Anästhesie in der Traumatologie und Orthopädie. Verlag Elsevier, Urban & Fischer, 2009, ISBN 978-3-437-24450-6, S. 44. eingeschränkte Vorschau in der Google-Buchsuche.
- ↑ P. Lobenhoffer, J. D. Agneskirchner: Vorderes Kreuzband – was ist gesichert? In: Arthroskopie. 18, 2005, S. 11–14. doi:10.1007/s00142-004-0290-y.
- ↑ J. Wang, Y. Ao: Analysis of different kinds of cyclops lesions with or without extension loss. In: Arthroscopy. 25, 2009, S. 626–631. PMID 19501293.
- ↑ C. D. Harner u. a.: Loss of motion after anterior cruciate ligament reconstruction. In: Am J Sports Med. 20, 1992, S. 499–506. PMID 1443315
- ↑ J. M. Marzo u. a.: Intraarticular fibrous nodule as a cause of loss of extension following anterior cruciate ligament reconstruction. In: Arthroscopy. 8, 1992, S. 10–18. PMID 1550639
- ↑ K. E. DeHaven u. a.: Arthrofibrosis of the knee following ligament surgery. In: Instr Course Lect. 52, 2003, S. 369–381. PMID 12690864 (Review)
- ↑ a b T. Weig: Bewegungseinschränkung nach vorderer Kreuzbandrekonstruktion (Ursachenanalyse, Therapieergebnisse). Dissertation, LMU München, 2002.
- ↑ a b M. Fagelman, K. B. Freedman: Revision reconstruction of the anterior cruciate ligament: evaluation and management. In: Am J Orthop. 34, 2005, S. 319–328. PMID 16130349 (Review)
- ↑ E. W. Carson u. a.: Revision anterior cruciate ligament reconstruction: etiology of failures and clinical results. In: J Knee Surg. 17, 2004, S. 127–132. PMID 15366266
- ↑ R. T. Burks u. a.: Treatment of postoperative anterior cruciate ligament infections with graft removal and early reimplantation. In: Am J Sports Med. 31, 2003, S. 414–418. PMID 12750136
- ↑ S. Y. Fong, J. L. Tan: Septic arthritis after arthroscopic anterior cruciate ligament reconstruction. (PDF; 41 kB). In: Ann Acad Med Singap. 33, 2004, S. 228–234. PMID 15098639
- ↑ P. F. Indelli u. a.: Septic arthritis in postoperative anterior cruciate ligament reconstruction. In: Clin Orthop Rel Res. 398, 2002, S. 182–188. PMID 11964649
- ↑ D. R. McAllister u. a.: Outcomes of postoperative septic arthritis after anterior cruciate ligament reconstruction. In: Am J Sports Med. 27, 1999, S. 562–570. PMID 10496570
- ↑ R. Viola u. a.: An unusual epidemic of Staphylococcus-negative infections involving anterior cruciate ligament reconstruction with salvage of the graft and function. In: Arthroscopy. 16, 2000, S. 173–177. PMID 10705329
- ↑ R. J. Williams u. a.: Septic arthritis after arthroscopic anterior cruciate ligament reconstruction: diagnosis and management. In: Am J Sports Med. 25, 1997, S. 261–267. PMID 9079185
- ↑ C. Wang u. a.: Septic arthritis after arthroscopic anterior cruciate ligament reconstruction: a retrospective analysis of incidence, presentation, treatment, and cause. In: Arthroscopy. 25, 2009, S. 243–249. PMID 19245985
- ↑ G. Mouzopoulos u. a.: Septic knee arthritis following ACL reconstruction: a systematic review. In: Knee Surg Sports Traumatol Arthrosc. 17, 2009, S. 1033–1042. PMID 19381611 (Review)
- ↑ L. M. Katz u. a.: A retrospective comparison of the incidence of bacterial infection following anterior cruciate ligament reconstruction with autograft versus allograft. In: Arthroscopy. 24, 2008, S. 1330–1335. PMID 19038702
- ↑ D. Judd u. a.: Infections following arthroscopic anterior cruciate ligament reconstruction. In: Arthroscopy. 22, 2006, S. 375–384. PMID 16581449.
- ↑ R. Müller-Rath, E. Ingenhoven, T. Mumme, M. Schumacher, O. Miltner: Perioperative management in outpatient arthroscopy of the knee joint. In: Z Orthop Unfall. 148, 2010, S. 282–287. PMID 20135619.
- ↑ T. Efe u. a.: Malignant fibrous histiocytoma of the distal femur after an arthroscopic anterior cruciate ligament reconstruction: A case report and a review of the literature. (PDF; 1,2 MB). In: BMC Cancer. 10, 2010, 264, doi:10.1186/1471-2407-10-264 (Open Access).
- ↑ F. Sirveaux u. a.: Pleomorphic malignant fibrous histiocytoma at the site of an arthroscopic reconstruction of the anterior cruciate ligament. A case report. In: J Bone Joint Surg Am. 87, 2005, S. 404–409. PMID 15687167
- ↑ J. J. Caron u. a.: Leiomyosarcoma of the distal femur after anterior cruciate ligament reconstruction. In: Clin Orthop Relat Res. 419, 2004, S. 214–217. PMID 15021157.
- ↑ a b J. Feagin, W. Curl: Isolated tear of the anterior cruciate ligament. 5-year follow-up study. In: Am J Sports Med. 4, 1976, S. 95–100. PMID 984289
- ↑ J. L. Marshall, R. F. Warren u. a.: Primary surgical treatment of anterior cruciate ligament lesions. In: Am J Sports Med. 10(2), Mar-Apr 1982, S. 103–7. PMID 7081522, doi:10.1177/036354658201000208.
- ↑ L. Engebretsen, P. Benum, S. Sundalsvoll: Primary suture of the anterior cruciate ligament. A 6-year follow-up of 74 cases. In: Acta Orthop Scand. 60(5), Oct 1989, S. 561–4. PMID 2603656
- ↑ a b N. Kaplan, T. Wickiewicz u. a.: Primary surgical treatment of anterior cruciate ligament ruptures. A long-term follow-up study. In: Am J Sports Med. 1990 Jul-Aug;18(4):354-8. PMID 2206080, doi:10.1177/036354659001800404.
- ↑ M. F. Sherman, L. Lieber u. a.: The long-term followup of primary anterior cruciate ligament repair. Defining a rationale for augmentation. In: Am J Sports Med. 19(3), May-Jun 1991, S. 243–55. PMID 1867333, doi:10.1177/036354659101900307.
- ↑ F. Genelin, A. Trost u. a.: Late results following proximal reinsertion of isolated ruptured ACL ligaments. Knee Surg Sports Traumatol Arthrosc. 1(1), 1993, S. 17–9. PMID 8535991.
- ↑ a b c d e H. H. Pässler, A. Driessen: Die Geschichte der Kreuzbandchirurgie. In: ATOSNews. 11, 2008, S. 50–61.
- ↑ M. Odensten u. a.: Suture of fresh ruptures of anterior cruciate ligament. A 5-year follow-up. In: Acta Orthop Scand. 55, 1984, S. 270–272. PMID 6377805
- ↑ K. Sommerlath u. a.: The long-term course after treatment of acute anterior cruciate ligament ruptures. A 9-to 16-year follow-up. In: Am J Sports Med. 19, 1991, S. 156–162. PMID 2039067.
- ↑ a b c C. Eberhardt u. a.: Geschichte der Chirurgie des vorderen Kreuzbandes. In: Orthopäde. 31, 2002, S. 702–709, doi:10.1007/s00132-002-0329-6.
- ↑ a b C. Fink u. a.: Langzeitergebnisse nach konservativer oder operativer Therapie der vorderen Kreuzbandruptur. In: Unfallchirurg. 99, 1996, S. 964–969, doi:10.1007/s001130050081.
- ↑ a b T. Grøntvedt u. a.: A prospective randomized study of three operations for acute rupture of the anterior cruciate ligament. Five-year follow-up of one hundred and thirty-one patients. In: J Bone Joint Surg Am. 78, 1996, S. 159–168. PMID 8609105.
- ↑ a b P. Hertel: Frische und alte Kniebandverletzungen. In: Unfallchirurg. 99, 1996, ISSN 0177-5537, S. 686–700.
- ↑ a b H. Seiler, H. R. Frank: Naht am vorderen Kreuzband – was ist die Methode tatsächlich wert? In: Unfallchirurg. 96, 1993, S. 443–450. PMID 8235679.
- ↑ T. Strand u. a.: Long-term follow-up after primary repair of the anterior cruciate ligament: clinical and radiological evaluation 15-23 years postoperatively. In: Arch Orthop Trauma Surg. 125, 2005, S. 217–221. PMID 15875231
- ↑ H. H. Paessler, J. Deneke u. a.: Augmented repair and early mobilization of acute anterior cruciate ligament injuries. In: Am J Sports Med. 20(6), Nov-Dec 1992, S. 667–74. PMID 1456360 journals.sagepub.comdoi:10.1177/036354659202000607.
- ↑ T. Gomez u. a.: Semitendinosus repair augmentation of acute anterior cruciate ligament rupture. In: Can J Sports Sci. 15, 1990, S. 137–142. PMID 2383818
- ↑ G. Hehl u. a.: Clinical experience with PDS II augmentation for operative treatment of acute proximal ACL reptures – 2-year follow-up. In: Knee Surg Sports Traumatol Arthrosc. 7, 1999, S. 102–106. PMID 10223532
- ↑ W. Holzmüller u. a.: Mechanische Eigenschaften PDS-augmentier- ter Patellarsehnentransplantate zur. Rekonstruktion des vorderen Kreuzbandes. In: Unfallchirurg. 95, 1992, S. 306–310. PMID 1636112
- ↑ W. Holzmüller u. a.: Histologische Untersuchungen zum Ersatz des vorderen Kreuzbands mit PDS-augmentierten Patellarsehnentransplantaten. In: Unfallchirurg. 97, 1994, S. 144–150. PMID 8178182
- ↑ R. Kdolsky u. a.: Synthetic augmented repair of proximal ruptures of the anterior cruciate ligament. Long-term results of 66 patients. In: Clin Orthop. 295, 1993, S. 183–189. PMID 8403646
- ↑ K. E. Rehm, K. H. Schultheis: . Bandersatz mit Polydioxanon (PDS). In: Unfallchirurgie. 11, 1985, S. 264–273. PMID 3934825
- ↑ J. Amirault u. a.: Chronic anterior cruciate ligament deficiency. Long-term results of MacIntohs’s lateral substitution reconstruction. In: J Bone Joint Surg. 70, 1988, S. 622–624. PMID 3403611
- ↑ R. Bray u. a.: Reconstruction for chronic anterior cruciate instability. A comparison of two methods after six years. In: J Bone Joint Surg. 70, 1988, S. 100–105. PMID 3339039
- ↑ C. Frank, D. Jackson: Lateral substitution for chronic isolated anterior cruciate ligament deficiency. In: J Bone Joint Surg. 70, 1988, S. 407–411. PMID 3372561.
- ↑ J. Reid u. a.: The Ellison iliotibial-band transfer for a torn anterior cruciate ligament of the knee: Long-term follow-up. In: J Bone Joint Surg. 74, 1992, S. 1392–1402. PMID 1429795
- ↑ T. Vail u. a.: Long-term functional results in patients with anterolateral rotatory instability treated by iliotibial band transfer. In: Am J Sports Med. 20, 1992, S. 274–282. PMID 1636857
- ↑ a b T. Engel u. a.: Interligamentäre Ruptur und knöcherner Ausriß des vorderen Kreuzbands. In: Arthroskopie. 13, 2000, S. 66–68. doi:10.1007/s001420050122.
- ↑ S. A. Taylor, M. M. Khair u. a.: Primary Repair of the Anterior Cruciate Ligament: A Systematic Review. In: Arthroscopy. 31(11), Nov 2015, S. 2233–2247. PMID 26165465, arthroscopyjournal.org doi:10.1016/j.arthro.2015.05.007.
- ↑ B. Di Matteo, M. Loibl u. a.: Biologic agents for anterior cruciate ligament healing: A systematic review. In: World J Orthop. 7(9), 18. Sep 2016, S. 592–603. PMID 27672573, doi:10.5312/wjo.v7.i9.592.
- ↑ G. S. DiFelice, C. Villegas u. a.: Anterior Cruciate Ligament Preservation: Early Results of a Novel Arthroscopic Technique for Suture Anchor Primary Anterior Cruciate Ligament Repair. In: Arthroscopy. 31(11), Nov 2015, S. 2162–2171. PMID 26542201, doi:10.1016/j.arthro.2015.08.010.
- ↑ P. Henle, K. Bieri u. a.: Patient and surgical characteristics that affect revision risk in dynamic intraligamentary stabilization of the anterior cruciate ligament. In: Knee Surg Sports Traumatol Arthrosc. 18. Mai 2017. PMID 28523340 link.springer.com doi:10.1007/s00167-017-4574-y.
- ↑ A. Achtnich, E. Herbst, P. Forkel u. a.: Acute Proximal Anterior Cruciate Ligament Tears: Outcomes After Arthroscopic Suture Anchor Repair Versus Anatomic Single-Bundle Reconstruction. In: Arthroscopy. 32(12), Dez 2016, S. 2562–2569. PMID 27324969, doi:10.1016/j.arthro.2016.04.031.
- ↑ G. M. Mackay, M. J. Blyth u. a.: A review of ligament augmentation with the InternalBrace: the surgical principle is described for the lateral ankle ligament and ACL repair in particular, and a comprehensive review of other surgical applications and techniques is presented. In: Surg Technol Int. 26, Mai 2015, S. 239–255. PMID 26055016.
- ↑ P. Henle, C. Röder u. a.: Dynamic Intraligamentary Stabilization (DIS) for treatment of acute anterior cruciate ligament ruptures: case series experience of the first three years. In: BMC Musculoskelet Disord. 16, 13. Feb 2015, S. 27. PMID 25813910, doi:10.1186/s12891-015-0484-7.
- ↑ a b c d M. M. Murray: Current status and potential of primary ACL repair. In: Clinics in sports medicine. Band 28, Nummer 1, Januar 2009, S. 51–61, doi:10.1016/j.csm.2008.08.005. PMID 19064165, PMC 2642924 (freier Volltext) (Review).
- ↑ a b S. L. Woo u. a.: Healing and repair of ligament injuries in the knee. In: Journal of the American Academy of Orthopaedic Surgeons. 8, 2000, S. 364–372. PMID 11104400
- ↑ J. Andrish, R. Holmes: Effects of synovial fluid on fibroblasts in tissue culture. In: Clin Orthop Relat Res. 138, 1979, S. 279–283. PMID 445911
- ↑ D. Amiel u. a.: Injury of the anterior cruciate ligament: the role of collagenase in ligament degeneration. In: J Orthop Res. 7, 1989, S. 486–493. PMID 2544709
- ↑ D. B. Saris u. a.: Joint homeostasis. The discrepancy between old and fresh defects in cartilage repair. In: J Bone Joint Surg Br. 85, 2003, S. 1067–1076. PMID 14516049
- ↑ M. Wiig u. a.: Type I procollagen gene expression in normal and early healing of the medial collateral and anterior cruciate ligaments in rabbits: an in situ hybridization study. In: J Orthop Res. 9, 1991, S. 374–382. PMID 2010841
- ↑ R. M. Lyon u. a.: Ultrastructural differences between the cells of the medical collateral and the anterior cruciate ligaments. In: Clin Orthop. 272, 1991, S. 279–286. PMID 1934745
- ↑ C. N. Nagineni: Characterization of the intrinsic properties of the anterior cruciate and medial collateral ligament cells: an in vitro cell culture study. In: J Orthop Res. 10, 1992, S. 465–475. PMID 1613622
- ↑ D. S. Gesink u. a.: Immunohistochemical localization of beta 1-integrins in anterior cruciate and medial collateral ligaments of human and rabbit. In: J Orthop Res. 10, 1992, S. 596–599. PMID 1377240
- ↑ P. J. Schreck u. a.: Integrin display increases in the wounded rabbit medial collateral ligament but not the wounded anterior cruciate ligament. In: J Orthop Res. 13, 1995, S. 174–183. PMID 7722754.
- ↑ J. Lee, F. L. Harwood, W. H. Akeson, D. Amiel: Growth factor expression in healing rabbit medial collateral and anterior cruciate ligaments. In: The Iowa orthopaedic journal. Band 18, 1998, S. 19–25. PMID 9807704, PMC 2378181 (freier Volltext).
- ↑ K. Kobayashi u. a.: Novel method for the quantitative assessment of cell migration: a study on the motility of rabbit anterior cruciate (ACL) and medial collateral ligament (MCL) cells. In: Tissue Eng. 6, 2000, S. 29–38. PMID 10941198.
- ↑ a b M. M. Murray u. a.: Histological changes in the human anterior cruciate ligament after rupture. In: J Bone Joint Surg Am. 82, 2000, S. 1387–1397. PMID 11057466
- ↑ C. Frank u. a.: Healing of the medial collateral ligament of the knee. A morphological and biochemical assessment in rabbits. In: Acta Orthop Scand. 54, 1983, S. 917–923. PMID 6670520
- ↑ K. P. Spindler u. a.: Expression of collagen and matrix metalloproteinases in ruptured human anterior cruciate ligament: an in situ hybridization study. In: J Orthop Res. 14, 1996, S. 857–861. PMID 8982126.
- ↑ M. M. Murray u. a.: Migration of cells from human anterior cruciate ligament explants into collagen-glycosaminoglycan scaffolds. In: J Orthop Res. 18, 2000, S. 557–564. PMID 11052491.
- ↑ M. M. Murray, M. Spector: The migration of cells from the ruptured human anterior cruciate ligament into collagen-glycosaminoglycan regeneration templates in vitro. In: Biomaterials. 22, 2001, S. 2393–2402. PMID 11511036.
- ↑ M. M. Murray u. a.: Enhanced histologic repair in a central wound in the anterior cruciate ligament with a collagen-platelet-rich plasma scaffold. In: J Orthop Res. 25, 2007, S. 1007–1017. PMID 17415785
- ↑ A. J. Harrold: The defect of blood coagulation in joints. In: Journal of clinical pathology. Band 14, Mai 1961, S. 305–308. PMID 13711857, PMC 480217 (freier Volltext).
- ↑ D. Rosc u. a.: Post-traumatic plasminogenesis in intraarticular exudate in the knee joint. In: Medical Science Monitor. 8, 2002, S. CR371–378. PMID 12011780.
- ↑ M. E. Wiig u. a.: The early effect of high molecular weight hyaluronan (hyaluronic acid) on anterior cruciate ligament healing: an experimental study in rabbits. In: J Orthop Res. 8, 1990, S. 425–434. PMID 2324860
- ↑ M. M. Murray u. a.: Collagen-platelet rich plasma hydrogel enhances primary repair of the porcine anterior cruciate ligament. In: J Orthop Res. 25, 2007, S. 81–91. PMID 17031861.
- ↑ K. K. Middleton, V. Barro u. a.: Evaluation of the effects of platelet-rich plasma (PRP) therapy involved in the healing of sports-related soft tissue injuries. Iowa Orthop J. 32, 2012, S. 150–63. PMID 23576936
- ↑ I. Dallo, J. Chahla u. a.: Biologic Approaches for the Treatment of Partial Tears of the Anterior Cruciate Ligament: A Current Concepts Review. In: Orthop J Sports Med. 2017 Jan 25;5(1). PMID 28210653, doi:10.1177/2325967116681724.
- ↑ L. Andriolo, B. Di Matteo u. a.: PRP Augmentation for ACL Reconstruction. Biomed Res Int. 2015, S. 371746. PMID 26064903, doi:10.1155/2015/371746.
- ↑ J. R. Steadman u. a.: A minimally invasive technique ("healing response") to treat proximal ACL injuries in skeletally immature athletes. In: J Knee Surg. 19, 2006, S. 8–13. PMID 16468488
- ↑ R. Steadman u. a.: Healing-response treatment for ACL injuries. In: Orthop Technol Rev. 3, 2002, 3
- ↑ K. Fehske u. a.: Die Healing Response Technik – eine suffiziente Therapieoption bei Partialrupturen des vorderen Kreuzbandes? ( des vom 3. September 2014 im Internet Archive) Info: Der Archivlink wurde automatisch eingesetzt und noch nicht geprüft. Bitte prüfe Original- und Archivlink gemäß Anleitung und entferne dann diesen Hinweis. (PDF; 816 kB) 9/2009, Leipzig, Arbeitsgemeinschaft für Arthroskopie, S. 24.
- ↑ a b Franziskus Krankenhaus Linz am Rhein: Vorderer Kreuzbandriss / Kreuzbandinsuffiz. ( des vom 3. September 2014 im Internet Archive) Info: Der Archivlink wurde automatisch eingesetzt und noch nicht geprüft. Bitte prüfe Original- und Archivlink gemäß Anleitung und entferne dann diesen Hinweis. Abgerufen am 12. März 2010.
- ↑ J. Wasmaier, R. Kubik-Huch u. a.: Proximal anterior cruciate ligament tears: the healing response technique versus conservative treatment. J Knee Surg. 26(4), Aug 2013, S. 263–71. PMID 23258320, doi:10.1055/s-0032-1329720.
- ↑ J. R. Steadman, L. M. Matheny u. a.: Outcomes following healing response in older, active patients: a primary anterior cruciate ligament repair technique. J Knee Surg. 25(3), Jul 2012, S. 255–60. PMID 23057146.
- ↑ J. Jorjani, D. Altmann u. a.: Medium- to long-term follow-up after anterior cruciate ligament rupture and repair in healing response technique. In: Z Orthop Unfall. 151(6), Dec 2013, S. 570–9. PMID 24347411, doi:10.1055/s-0033-1350874.
- ↑ a b D. Altmann: Operativer Standard bei frischen Kreuzbandverletzungen. In: Trauma und Berufskrankheit. Band 8, Nr. 2, August 2006, ISSN 1436-6282, S. 150–154, doi:10.1007/s10039-006-1156-5.
- ↑ Universitätsklinikum Gießen und Marburg: (Seite nicht mehr abrufbar, festgestellt im Juli 2017. Suche in Webarchiven) Neueste Behandlungsoptionen beim vorderen Kreuzbandriss. (PDF). In: Newsletter. 6. Mai 2006.
- ↑ W. G. Rodkey u. a.: Healing of a surgically created partial detachment of the posterior cruciate ligament using marrow stimulation: an experimental study in dogs. In: J Knee Surg. 19, 2006, S. 14–18. PMID 16468489
- ↑ P. Lobenhoffer u. a.: Rupturen des hinteren Kreuzbandes: heutiger Behandlungsstand. In: Unfallchirurg. 99, 1996, S. 382–399. PMID 8767134
- ↑ A. Weiler u. a.: Arthroskopisch assistierte hintere Kreuzbandplastik und posterolaterale Stabilisierung mit Semitendinosus-Gracilissehnen. In: Unfallchirurg. 109, 2006, S. 61–71. PMID 16385417
- ↑ F. R. Noyes, S. Barber-Westin: Posterior cruciate ligament replacement with a two-strand quadriceps tendon-patellar bone autograft and a tibial inlay technique. J Bone Joint Surg Am 87, 2005, S. 1241–1252. PMID 15930532
- ↑ J. Kvist: Rehabilitation following anterior cruciate ligament injury: current recommendations for sports participation. In: Sports Med. 34, 2004, S. 269–280. PMID 15049718
- ↑ L. S. Lohmander u. a.: High prevalence of knee osteoarthritis, pain, and functional limitations in female soccer players twelve years after anterior cruciate ligament injury. In: Arthritis Rheum. 50, 2004, S. 3145–3152. doi:10.1002/art.20589. PMID 15476248.
- ↑ H. Seitz u. a.: Meniskusläsionen nach isolierter vorderer Kreuzbandruptur. In: Wien Klin Wochenschr. 108, 1996, S. 727–730. PMID 9157718.
- ↑ B. E. Øiestad u. a.: Knee osteoarthritis after anterior cruciate ligament injury: a systematic review. In: Am J Sports Med. 37, 2009, S. 1434–1443. PMID 19567666 (Review)
- ↑ A. J. Hart u. a.: Assessment of osteoarthritis after reconstruction of the anterior cruciate ligament: a study using single-photon emission computed tomography at ten years. In: J Bone Joint Surg Br. 87, 2005, S. 1483–1487. PMID 16260663
- ↑ R. A. Magnussen u. a.: Meniscus status at anterior cruciate ligament reconstruction associated with radiographic signs of osteoarthritis at 5- to 10-year follow-up: a systematic review. In: J Knee Surg. 22, 2009, S. 347–357. PMID 19902731 (Review)
- ↑ J. Gillquist, K. Messner: Anterior cruciate ligament reconstruction and the long-term incidence of gonarthrosis. In: Sports Med. 27, 1999, S. 143–156. PMID 10222538 (Review)
- ↑ S. M. Joy: Osteoarthritis after anterior cruciate ligament injury: the quadriceps question. In: Exerc Sport Sci Rev 37, 2009, S. 112. PMID 19550201
- ↑ L. S. Lohmander u. a.: The long-term consequence of anterior cruciate ligament and meniscus injuries: osteoarthritis. In: Am J Sports Med. 35, 2007, S. 1756–1769. PMID 17761605.
- ↑ S. L. Keays u. a.: Factors involved in the development of osteoarthritis after anterior cruciate ligament surgery. In: Am J Sports Med. 38, 2010, S. 455–463. PMID 20051501.
- ↑ K. R. Ford, G. D. Myer, T. E. Hewett: Valgus knee motion during landing in high school female and male basketball players. In: Med Sci Sports Exerc. 35(10), 2003, S. 1745–1750.
- ↑ M. V. Paterno, L. C. Schmitt, K. R. Ford u. a.: Biomechanical measures during landing and postural stability predict second anterior cruciate ligament injury after anterior cruciate ligament reconstruction and return to sport. In: American Journal Sports Medicine. 38(10), (2010), S. 1968–1978.
- ↑ V. Ferrer-Roca, X. Balius Matas, O. Domínguez-Castrillo u. a.: Avaluació dels factors de risc de lesió del lligament encreuat anterior de jugadors de futbol d’alt nivell. In: Apunts: Medicina de l’esport. (49): 181 (elektronisch ohne Seitenzählung); deutsch: Arnd Krüger: Vorderes Kreuzband. In: Leistungssport. 44(2014), 2, S. 38–39.
- ↑ a b H. Louboutin u. a.: Osteoarthritis in patients with anterior cruciate ligament rupture: a review of risk factors. In: Knee. 16, 2009, S. 239–244. PMID 19097796 (Review)
- ↑ A. Friedl: Fußballer leben gefährlich. In: Berliner Morgenpost. 10. Juni 2008.
- ↑ B. Engström u. a.: Does a major knee injury definitely sideline an elite soccer player? In: Am J Sports Med. 18, 1990, S. 101–105. PMID 2301681.
- ↑ R. Bahr, T. Krosshaug: Understanding injury mechanisms: a key component of preventing injuries in sport. In: British journal of sports medicine. Band 39, Nummer 6, Juni 2005, S. 324–329. doi:10.1136/bjsm.2005.018341. PMID 15911600, PMC 1725226 (freier Volltext) (Review).
- ↑ a b E. Alentorn-Geli u. a.: Prevention of non-contact anterior cruciate ligament injuries in soccer players. Part 2: a review of prevention programs aimed to modify risk factors and to reduce injury rates. In: Knee Surg Sports Traumatol Arthrosc. 17, 2009, S. 859–879. PMID 19506834 (Review)
- ↑ M. V. Paterno, L. C. Schmitt, K. R. Ford u. a.: Biomechanical measures during landing and postural stability predict second anterior cruciate ligament injury after anterior cruciate ligament reconstruction and return to sport. In: American Journal Sports Medicine. 38(10), 2010, S. 1968–1978.
- ↑ Arnd Krüger: Vorderes Kreuzband. In: Leistungssport. 44, 2, 2014, S. 38–39.
- ↑ J. Gilchrist u. a.: A randomized controlled trial to prevent noncontact anterior cruciate ligament injury in female collegiate soccer players. In: Am J Sports Med. 36, 2008, S. 1476–1483. PMID 18658019
- ↑ aclprevent.com: PEP Program. ( vom 5. Januar 2009 im Internet Archive) Prevent injury, Enhance Performance = PEP, Beschreibung der Aufwärmübungen (englisch)
- ↑ M. K. Zebis u. a.: The effects of neuromuscular training on knee joint motor control during sidecutting in female elite soccer and handball players. In: Clinical Journal of Sports Medicine. 18, 2008, S. 329–337. PMID 18614884
- ↑ Science of Soccer Online: Cutting-Edge Research: ACL Injury Prevention – Neuromuscular Training. 29. Juli 2008, abgerufen am 6. März 2010.
- ↑ T. E. Hewett u. a.: Prevention of anterior cruciate ligament injuries. In: Curr Womens Health Rep. 1, 2001, S. 218–224. PMID 12112973.
- ↑ G. Cerulli u. a.: Proprioceptive training and prevention of anterior cruciate ligament injuries in soccer. In: J Orthop Sports Phys Ther. 31, 2001, S. 655–660. PMID 11720298
- ↑ A. Caraffa u. a.: Prevention of anterior cruciate ligament injuries in soccer. A prospective controlled study of proprioceptive training. In: Knee Surg Sports Traumatol Arthrosc. 4, 1996, S. 19–21. PMID 8963746
- ↑ a b M. Gruber: Die neuromuskuläre Kontrolle des Kniegelenks vor und nach einem spezifischen sensomotorischen Training beim unverletzten Sportler. (PDF; 4,9 MB) Dissertation, Universität Stuttgart, 2001, S. 53.
- ↑ R. M. Biedert u. a.: Sensomotorische Funktion des Kniegelenkes. In: Sportorthopädie – Sporttraumatologie. 14, 1998, S. 186–194.
- ↑ a b O. E. Olsen, G. Myklebust, L. Engebretsen, I. Holme, R. Bahr: Exercises to prevent lower limb injuries in youth sports: cluster randomised controlled trial. In: BMJ (Clinical research ed.). Band 330, Nummer 7489, Februar 2005, S. 449, doi:10.1136/bmj.38330.632801.8F. PMID 15699058, PMC 549653 (freier Volltext).
- ↑ W. Petersen u. a.: A controlled prospective case control study of a prevention training program in female team handball players: the German experience. In: Arch Orthop Trauma Surg. 125, 2005, S. 614–621. PMID 15703919
- ↑ H. J. Silvers u. a.: Anterior cruciate ligament tear prevention in the female athlete. In: Curr Sports Med Rep. 4, 2005, S. 341–343. PMID 16282037.
- ↑ H. Himmelreich u. a.: Prävention von Sportverletzungen und Sportschäden. In: Weißbuch Prävention – Beweglich? Verlag Springer, 2008, doi:10.1007/978-3-540-77274-3_7 ISBN 3-540-77273-1, S. 143–151. eingeschränkte Vorschau in der Google-Buchsuche.
- ↑ J. W. Orchard, H. Seward: Decreased incidence of knee posterior cruciate ligament injury in Australian Football League after ruck rule change. In: Br J Sports Med. 43, 2009, S. 1026–1030. PMID 19850572
- ↑ F. Povacz: Geschichte der Unfallchirurgie. Verlag Springer, 2007, S. 244, doi:10.1007/978-3-540-74845-8 (eingeschränkte Vorschau in der Google-Buchsuche).
- ↑ W. Weber, E. Weber: Mechanik der menschlichen Gehwerkzeuge: eine anatomisch-physiologische Untersuchungen. Dieterichsche Buchhandlung, Göttingen, 1835 (Volltext in der Google-Buchsuche).
- ↑ a b J. Karlsson: History of Cruciate Ligament Repair. In: Repair and Regeneration of Ligaments, Tendons, and Joint Capsule. W. R. Walsh (Hrsg.). Humana Press, 2006, ISBN 1-58829-174-X, S. 135–142, doi:10.1385/1-59259-942-7:135 (eingeschränkte Vorschau in der Google-Buchsuche).
- ↑ A. Bonnet: Traité des maladies des articulations. Band 2, Verlag J. B. Baillière, 1945 (Volltext in der Google-Buchsuche)
- ↑ R. D. Galway u. a.: Privot shift: A clinical sign of symptomatic anterior cruciate insufficiency. In: J Bone Jt Surg. 54B, 1972, S. 763.
- ↑ R. Galway: Lateral pivot shift injury of the knee. In: J Bone Jt Surg. 53-B, 1971, S. 772–773.
- ↑ H. R. Galway, D. L. MacIntosh: The lateral pivot shift: a symptom and sign of anterior cruciate ligament insufficiency. In: Clin Orthop Relat Res. 147, 1980, S. 45–50. PMID 7371314.
- ↑ A. Bonnet: Traité de thérapeutique des maladies articulaires. Verlag J. B. Baillière, 1853. (Volltext in der Google-Buchsuche)
- ↑ A. Bonnet: Traité de thérapeutique des maladies articulaires. Verlag J. B. Baillière, 1853, S. 345 (Volltext in der Google-Buchsuche)
- ↑ F. H. Fu: Current Concepts in ACL Reconstruction. SLACK Incorporated, 2008, ISBN 978-1-55642-813-5 eingeschränkte Vorschau in der Google-Buchsuche.
- ↑ J. Stark: Two cases of ruptured cucial ligaments of the knee joint. In: Edinburgh Med Surg. 74, 1850, S. 267–269.
- ↑ A. Poncet: Arrachement de l’epine du tibia a l’insertion du ligament croise anterieur. In: Bull et mem Soc de chir de Paris. 1, 1875, S. 883–884.
- ↑ Sir Arthur Mayo-Robson, K.B.E., C.B. In: Br Med J. 3798, 1933, S. 761–762. PMID 12986638.
- ↑ A. W. Mayo Robson: Ruptured crucial ligaments and their repair by operation. In: Ann Surg 37, 1903, S. 716–718. PMID 17861289.
- ↑ W. Battle: A case after open section of knee joint for irreducible traumatic dislocation. In: Clin Soc London Trans. 33, 1900, S. 232.
- ↑ H. Goetjes: Über Verletzungen der Ligamenta cruciata des Kniegelenkes. In: Dtsch Z Chir. 123, 1913, S. 221–289.
- ↑ R. Jones: Disabilities of the knee joint. In: British medical journal. Band 2, Nummer 2901, August 1916, S. 169–172. PMID 20768234, PMC 2348969 (freier Volltext).
- ↑ F. Baumgartl: Verletzungen der Kreuzbänder. In: F. Baumgartl (Hrsg.): Das Kniegelenk. Verlag Springer, 1964, S. 149.
- ↑ M. Lange: Behandlung von Gelenkschäden. In: Unfallorthopädie. M. Lange (Hrsg.) Verlag Enke, S. 263.
- ↑ a b K. Lindemann: Über den plastischen Ersatz der Kreuzbänder durch gestielte Sehnenverpflanzung. In: Z Orthop. 79, 1950, S. 316–334.
- ↑ F. Lutz: Erfahrungen und Ergebnisse beim plastischen Ersatz der Kreuzbänder am Kniegelenk nach Niederecker. In: Arch Orthop Unfallchir. 46, 1954, S. 439–444.
- ↑ D. O’Donoghue: Surgical treatment of fresh injuries to the major ligaments of the knee. In: J Bone Joint Surg Am. 32, 1950, S. 721–738. PMID 14784482.
- ↑ F. Schmid, W. Bandi: Die Verletzung des medialen Seitenbandes (MSB) und des vorderen Kreuzbandes (VKB) am Kniegelenk und ihre operativ-funktionelle Behandlung nach Lemaire. In: European Journal of Trauma. 14, 1988, S. 124–129, https://link.springer.com/article/10.1007/BF02806640
- ↑ P. B. Roth: Fracture of the spine of the tibia. (PDF). In: J Bone Joint Surg. 10, 1928, S. 509–518.
- ↑ W. Müller: Die Entwicklung der operativen Behandlung der "Knie-Binnenläsionen". ( vom 2. August 2012 im Webarchiv archive.today) Abgerufen am 7. Februar 2010.
- ↑ E. Hesse: Über den Ersatz der Kreuzbänder des Kniegelenks durch freie Fascientransplantation. In: Verh Dtsch Ges Chir. 43, 1914, S. 188–189.
- ↑ E. W. Hey-Groves: Operation for repair of the crucial ligament. In: Lancet. 2, 1917, S. 674.
- ↑ E. W. Hey Groves: The crucial ligaments of the knee joint; their function, rupture and the operative treatment of the same. In: Br J Surg. 7, 1920, S. 505–515.
- ↑ A. Heverhagen: Langzeitergebnisse nach vorderer Kreuzbandplastik mit Patellarsehnentransplantat. (PDF; 1,7 MB) Dissertation, Philipps-Universität Marburg, 2009.
- ↑ G. A. Snook: A short history of the anterior cruciate ligament and the treatment of tears. In: Clinical Orthopaedics. 172, 1983, S. 11–13. PMID 6336998.
- ↑ A. Wittek: Kreuzbandersatz aus dem Lig. Patellae (nach zur Verth). In: Schweiz Med Wochenschr. 65, 1935, S. 103–104.
- ↑ Zur Verth: Aussprache 27. Kongress, 5.-7. Sept. 1932, Mannheim. In: Verh Dtsch Orthop Ges. 1933, S. 268–270.
- ↑ A. H. Edwards: Rupture and repair of the anterior cruciate ligament. In: Br J Surg 13, 1926, S. 432–438.
- ↑ S. Rupp u. a.: Ersatz des vorderen Kreuzbandes mit dem Patellarsehnentransplantat. In: Orthopäde. 31, 2002, S. 751–757. PMID 12426753 (Review).
- ↑ H. Brückner: Eine neue Methode der Kreuzbandplastik. In: Chirurg. 37, 1966, S. 413–414.
