„COVID-19“ – Versionsunterschied
| [gesichtete Version] | [gesichtete Version] |
K →Pathogenese: tk |
K →Pathogenese: ref gefixt |
||
| Zeile 58: | Zeile 58: | ||
Da ein Großteil der ACE-2 exprimierenden Zellen des Menschen in den [[Pneumozyt Typ II|Pneumozyt Typ II-Zellen]] der Lunge vorkommt<ref name="Zhao_biorxiv_20200126">{{Literatur |Autor=Yu Zhao, Zixian Zhao, Yujia Wang, Yueqing Zhou, Yu Ma, Wei Zuo |Titel=Single-cell RNA expression profiling of ACE2, the putative receptor of Wuhan 2019-nCov |Sammelwerk=[[BioRxiv]] |Datum=2020-01-26 |Sprache=en |DOI=10.1101/2020.01.26.919985}}</ref>, werden diese Zellen als Reservoir für SARS-CoV-2 vermutet.<ref name="Zhang_ICM_20200303">{{Literatur |Autor=Haibo Zhang, Josef M. Penninger, Yimin Li, Nanshan Zhong & Arthur S. Slutsky |Titel=Angiotensin‑converting enzyme 2 (ACE2) as a SARS‑CoV‑2 receptor: molecular mechanisms and potential therapeutic target |Sammelwerk=Intensive Care Medicine |Datum=2020-03-03 |Sprache=en |DOI=10.1007/s00134-020-05985-9}}</ref> Als weitere Gründe für die besondere Vulnerabilität der Lunge wird ihre große Oberfläche angegeben<ref name="Zhang_ICM_20200303" />, außerdem verfügen die ACE-2 exprimierenden Pneumozyt Typ II-Zellen über diverse Gene, die die Replikation und Transmission von SARS-CoV-2 begünstigen.<ref name="Zhao_biorxiv_20200126" /> |
Da ein Großteil der ACE-2 exprimierenden Zellen des Menschen in den [[Pneumozyt Typ II|Pneumozyt Typ II-Zellen]] der Lunge vorkommt<ref name="Zhao_biorxiv_20200126">{{Literatur |Autor=Yu Zhao, Zixian Zhao, Yujia Wang, Yueqing Zhou, Yu Ma, Wei Zuo |Titel=Single-cell RNA expression profiling of ACE2, the putative receptor of Wuhan 2019-nCov |Sammelwerk=[[BioRxiv]] |Datum=2020-01-26 |Sprache=en |DOI=10.1101/2020.01.26.919985}}</ref>, werden diese Zellen als Reservoir für SARS-CoV-2 vermutet.<ref name="Zhang_ICM_20200303">{{Literatur |Autor=Haibo Zhang, Josef M. Penninger, Yimin Li, Nanshan Zhong & Arthur S. Slutsky |Titel=Angiotensin‑converting enzyme 2 (ACE2) as a SARS‑CoV‑2 receptor: molecular mechanisms and potential therapeutic target |Sammelwerk=Intensive Care Medicine |Datum=2020-03-03 |Sprache=en |DOI=10.1007/s00134-020-05985-9}}</ref> Als weitere Gründe für die besondere Vulnerabilität der Lunge wird ihre große Oberfläche angegeben<ref name="Zhang_ICM_20200303" />, außerdem verfügen die ACE-2 exprimierenden Pneumozyt Typ II-Zellen über diverse Gene, die die Replikation und Transmission von SARS-CoV-2 begünstigen.<ref name="Zhao_biorxiv_20200126" /> |
||
Ebenso berichten Forscher aus Wuhan in einer Studie von Herzmuskelschäden. Bei rund einem Fünftel der 416 untersuchten hospitalisierten Patienten zeigte sich neben der Lungenschädigung auch eine Schädigung des Herzmuskels. Die Studienautoren geben an, dass die Ursache der Herzschädigung noch nicht klar sei, gehen jedoch von einer negativen Wirkung der im Rahmen der Pneumonie ausgelösten Entzündungsreaktion aus.<ref>Shaobo Shi, Mu Qin, Bo Shen et al. |
Ebenso berichten Forscher aus Wuhan in einer Studie von Herzmuskelschäden. Bei rund einem Fünftel der 416 untersuchten hospitalisierten Patienten zeigte sich neben der Lungenschädigung auch eine Schädigung des Herzmuskels. Die Studienautoren geben an, dass die Ursache der Herzschädigung noch nicht klar sei, gehen jedoch von einer negativen Wirkung der im Rahmen der Pneumonie ausgelösten Entzündungsreaktion aus.<ref>{{Literatur |Autor=Shaobo Shi, Mu Qin, Bo Shen et al. |Titel=Association of Cardiac Injury With Mortality in Hospitalized Patients With COVID-19 in Wuhan, China |Sammelwerk=JAMA Cardiology |Datum=2020-03-25 |Sprache=en |DOI=10.1001/jamacardio.2020.0950}}</ref> |
||
Im Versuch mit [[HeLa-Zellen]], die ACE2 des Menschen, der Chinesischen Hufeisennase (''Rhinolophus sinicus''), einer [[Schleichkatzen]]art (englisch ''civet''), des [[Hausschwein]]s und der [[Mäuse|Maus]] [[Genexpression|exprimieren]], konnte SARS-CoV-2 das jeweilige ACE2-Protein als Rezeptor nutzen, um in die Zelle einzudringen, nur bei dem Maus-ACE2 gelang dies nicht, ebenso wenig bei HeLa-Zellen, die kein ACE2 bildeten. An Rezeptoren, die von anderen Coronaviren genutzt werden, findet keine Bindung von SARS-CoV-2 statt.<ref name="Zhou_Nature_20200203" /> |
Im Versuch mit [[HeLa-Zellen]], die ACE2 des Menschen, der Chinesischen Hufeisennase (''Rhinolophus sinicus''), einer [[Schleichkatzen]]art (englisch ''civet''), des [[Hausschwein]]s und der [[Mäuse|Maus]] [[Genexpression|exprimieren]], konnte SARS-CoV-2 das jeweilige ACE2-Protein als Rezeptor nutzen, um in die Zelle einzudringen, nur bei dem Maus-ACE2 gelang dies nicht, ebenso wenig bei HeLa-Zellen, die kein ACE2 bildeten. An Rezeptoren, die von anderen Coronaviren genutzt werden, findet keine Bindung von SARS-CoV-2 statt.<ref name="Zhou_Nature_20200203" /> |
||
Version vom 26. März 2020, 22:17 Uhr
| Klassifikation nach ICD-10 | |
|---|---|
| U07.1 | COVID-19, Virus nachgewiesen |
| U07.2 | COVID-19, Virus nicht nachgewiesen |
| ICD-10 online (WHO-Version 2019) | |
COVID-19 (für englisch coronavirus disease 2019 ‚Coronavirus-Krankheit 2019‘) ist eine durch das Coronavirus SARS-CoV-2 verursachte Viruserkrankung. Sie wurde erstmals 2019 in Wuhan beschrieben, entwickelte sich im Januar 2020 in der Volksrepublik China zur Epidemie und breitete sich schließlich zur weltweiten COVID-19-Pandemie aus. Sie verbreitet sich hauptsächlich durch Tröpfcheninfektion. Theoretisch ist auch eine Schmierinfektion oder eine Ansteckung über die Bindehaut des Auges möglich.[1]
Die Krankheitsverläufe sind unspezifisch, vielfältig und variieren stark. Neben symptomlosen Infektionen wurden überwiegend milde bis moderate Verläufe beobachtet, jedoch auch schwere mit beidseitigen Lungenentzündungen bis hin zu Lungenversagen und Tod.[1] Dass auch als leicht beschriebene Krankheitsverläufe langfristige Schäden zur Folge haben können, kann bisher nicht ausgeschlossen werden.[2][3] Bei COVID-19 ist die Forschung aktuell sehr dynamisch. Aufgrund der Neuartigkeit der Erkrankung wird oftmals auf vorläufig akzeptierte Studien zurückgegriffen.
Bei rund 81 % der registrierten Infektionen verläuft die Krankheit nur mit Fieber oder einer leichten Lungenentzündung; bei etwa 14 % der Fälle verläuft sie schwerer, und in etwa 5 % so schwer, dass eine intensivstationäre Betreuung notwendig und der Zustand kritisch bzw. lebensbedrohlich ist.[4][5] Da eine hohe Zahl der Ansteckungen auch asymptomatisch verlaufen kann (z. B. gut die Hälfte der Fälle auf der Diamond Princess;[6] Manifestationsindex 51–81 %[1]) und daher unentdeckt bleibt, sind diese Zahlen nicht abschließend.[7] Die Inkubationszeit beträgt durchschnittlich fünf bis sechs Tage; es können aber zwischen der Infektion mit dem Krankheitserreger und dem Auftreten erster Symptome auch bis zu zwei Wochen vergehen.[1] Bei einem leichten Krankheitsverlauf klingen die Krankheitszeichen, sofern überhaupt welche bestehen, laut WHO in der Regel innerhalb von zwei Wochen ab.[8] Bei einem schweren Krankheitsverlauf dauere es drei bis sechs Wochen, bis die Erkrankten sich erholen.[8]
Ursache und Krankheitsentstehung
Auslöser der Erkrankung ist das Betacoronavirus SARS-CoV-2, das erstmals im Januar 2020 aufgrund von Isolaten aus Pneumoniepatienten identifiziert wurde.[9]
Übertragungsweg
Am 20. Januar 2020 gab die chinesische Gesundheitskommission bekannt, dass eine Mensch-zu-Mensch-Übertragung möglich sei,[10][11] insbesondere wenn zwei Personen engen Kontakt zueinander haben (weniger als 1,8 m Abstand).[12] Es wird angenommen, dass sich das Virus wie andere Erreger von Atemwegserkrankungen durch Tröpfcheninfektion verbreitet.[12][13][14] Vorläufige Untersuchungen zeigen, dass das Virus auf Kunststoff und rostfreiem Stahl bis zu drei Tage lebensfähig bleiben kann, jedoch nicht länger als einen Tag auf Pappe oder länger als vier Stunden auf Kupfer überlebt. Die Tests besagen, dass die Viren in Aerosolen, die beim Husten oder Niesen entstehen, wenigstens drei Stunden lang lebensfähig bleiben und Menschen infizieren können. Die Halbwertszeit beträgt nach den Untersuchungen etwa 66 Minuten, bis die Hälfte der Viren ihre Funktion in Aerosolen verlieren.[15][16]
Das Virus wurde bisher im Sekret des Nasen- und Rachenraumes, im Sputum, dem Stuhl und dem Blut nachgewiesen.[17][18] Chinesische Forscher schließen aufgrund von quantitativen Analysen von RT-PCR-Untersuchungen des Nasenrachenraums, dass das Virus wie Influenza auch durch Aerosole übertragbar ist.[19][20] Eine Studie der US-amerikanischen NIH erhärtete diese Ansicht anhand quantitativer Viruslastbestimmung in Aerosolen. Die Halbwertszeit des Virus in aerosolierter Form entsprach in dem experimentellen Ansatz rund einer Stunde.[21] Bei 17 untersuchten Patienten mit Krankheitssymptomen war die Virenmenge in der Nase höher als im Rachen; das Auftreten gerade in den oberen Atemwegen unterscheidet SARS-CoV-2 damit von dem SARS-verursachenden Virus.[19]
Bei drei von 63 Patienten mit COVID-19-Pneumonie waren Abstriche von den Augenbindehäuten PCR-positiv.[22] Obgleich die Studie nicht eindeutig belegt, dass die Bindehaut als Viren-Eintrittspforte fungieren kann, rät das Robert Koch-Institut (RKI), präventiv davon auszugehen.[1] In einer vorläufigen Tierstudie konnte ein Rhesusaffe über die Augenbindehäute mit SARS-CoV-2 infiziert werden. Das auf diesem Weg infizierte Tier wies im Vergleich zu einem intratracheal infizierten eine höhere Viruslast in Nase, Auge und Tränengang, aber eine geringere Viruslast in der Lunge auf.[23]
Ob eine Übertragung auch durch das Berühren kontaminierter Oberflächen und Gegenstände stattfindet, ist unklar.[12] Eine Auswertung von 22 Studien, die sich mit der Persistenz von medizinisch relevanten Coronaviren (wie SARS-CoV und MERS-CoV) auf Oberflächen beschäftigen, zeigt, dass diese Viren bei Raumtemperatur bis zu neun Tage lang auf Oberflächen aus Metall, Glas oder Plastik überdauern können. Durchschnittlich bleiben sie vier bis fünf Tage infektiös. Allerdings können sie durch geeignete Desinfektionsmittel inaktiviert werden (vergleiche Abschnitt Hygienemaßnahmen). Nach Aussage der beteiligten Wissenschaftler sollten diese Erkenntnisse auf SARS-CoV-2 übertragbar sein.[24][25]
Aufgrund von quantitativen Virusuntersuchungen im Sekret des Nasenrachenraums bei Patienten mit sehr leichten Symptomen schlossen die Forscher der Virologie der Charité und des Instituts für Mikrobiologie der Bundeswehr, dass auch bereits bei sehr milden Erkrankungssymptomen eine hohe Infektionsfähigkeit besteht.[26][27] Auch das Robert Koch-Institut berichtet über einzelne Fälle, bei denen sich Betroffene möglicherweise bei infizierten Personen angesteckt haben, die noch keine oder keine spezifischen Symptome gezeigt hatten.[14] Eine Analyse von Infektionen in Singapur und Tianjin in China ergab, dass viele Infektionen von Menschen übertragen wurden, die mit dem Virus infiziert waren, aber noch keine Symptome zeigten.[28]
Anteil bestimmter Bevölkerungsgruppen
Eine Mitte Februar 2020 veröffentlichte Auswertung der englischsprachigen und chinesischen Fachartikel kommt zu dem Ergebnis, dass alle Bevölkerungsgruppen infiziert werden können. Von den Infizierten waren 72 % über 40 Jahre alt, 64 % waren männlich. 40 % der Patienten hatten chronische Erkrankungen wie Diabetes mellitus und Bluthochdruck.[11]
Das RKI gibt für Deutschland (Stand 18. März 2020) ein Geschlechterverhältnis von 56 % männlichen und 44 % weiblichen Erkrankten an. Im Hinblick auf die Altersverteilung liegt der Median bei 47 Jahren; 80 % der Erkrankten sind 15–59 Jahre alt, 16,3 % sind 60 Jahre oder älter, 2,4 % sind 5–14 Jahre alt und 0,8 % jünger als 5 Jahre.[1]
Ein Bericht des Centers for Disease Control and Prevention zur Altersverteilung in den USA kam zu dem Schluss, dass schwere Verläufe, die eine Hospitalisierung oder intensivmedizinische Versorgung erfordern, bei Erwachsenen jedes Alters auftreten können. Zwar seien besonders Ältere betroffen, allerdings waren 20 % der Hospitalisierten und 12 % der intensivmedizinisch Behandelten des untersuchten Kollektivs 20–44 Jahre alt. Unter 20-Jährige zeigten hingegen so gut wie keine schweren Verläufe.[29]
Eine Studie an Kindern aus Wuhan stellte eine bestätigte Infektion bei 171 von 1391 untersuchten Kindern fest. Nur eine Minderheit der Kinder zeigte Fieber oder andere Symptome. Von den infizierten Kindern verstarb ein 10 Monate alter Säugling, der auch an einer Invagination litt. Die Studienautoren werteten die Ergebnisse als einen Hinweis auf einen milderen Verlauf bei Kindern und wiesen auf die Möglichkeit der Übertragung der Erkrankung durch Kinder mit wenig Krankheitszeichen hin.[30]
Inkubationszeit und Serielles Intervall
Die Inkubationszeit kann laut Informationen des Robert Koch-Instituts (RKI) bis zu 14 Tage betragen.[14] Darüber hinaus gibt es Berichte chinesischer Forscher, welche die mögliche Inkubationszeit auf bis zu 24 Tage ausdehnen.[31] Eine Analyse der ersten 425 in Wuhan gemeldeten Fälle ergibt eine Inkubationszeit von im Mittel 5,2 Tagen und ein Durchschnittsalter von 59 Jahren. Die Autoren gehen davon aus, dass bereits Mitte Dezember 2019 im Umfeld des Fischmarktes Übertragungen von Mensch zu Mensch stattfanden.[32] Eine statistische Auswertung mehrerer Berichte von Infektionen in einem Haushalt oder in anderer enger räumlicher Begrenzung (sogenannte Cluster) ergibt eine Inkubationszeit von im Median 5–6 Tagen.[33]
Eine Ansteckung anderer Menschen während der Inkubationszeit ist trotz beschwerdefreien Gesundheitszustands möglich. Tests auf die Viruslast im Sputum bei einzelnen Patienten legen den Verdacht nahe, dass manche Patienten auch während der Ausheilung bei klinischer Besserung weiterhin vorübergehend infektiös sein können.[34] Der Bericht dieser Publikation, welcher auf der Annahme einer asymptomatischen chinesischen Indexpatientin beruhen, wurde durch die Recherche der Fachzeitschrift Science widerlegt und vom RKI in Zweifel gezogen.[35] In einer Gruppe von 126 aus Wuhan nach Deutschland Evakuierten zeigten sich zwei Patienten in der RT-PCR des Rachenabstrichs positiv, welche keine oder nur sehr unspezifische Beschwerden aufwiesen.[36] Ebenso ist ein Fall eines subjektiv asymptomatischen zehnjährigen Jungen in Shenzhen beschrieben, dessen Blutbild und Entzündungszeichen im Labor unauffällig waren. In der weiteren Untersuchung zeigten sich jedoch radiologische Befunde vereinbar mit einer Pneumonie, und im Rachenabstrich ließ sich Virus-RNA nachweisen.[17]
Darüber hinaus existiert ein weiterer Fallbericht aus Guangzhou von zwei asymptomatisch Infizierten mit Virusnachweis im Nasenrachenraum. Die Autoren wiesen explizit auf die Verbreitungsgefahr des Virus durch beschwerdefreie Patienten in frühen Infektionsstadien hin.[37] Messungen der Viruslast im Sekret des Nasenrachenraums ergeben eine ähnlich hohe Viruslast zwischen beschwerdefreien und symptomatisch kranken Patienten.[19] Aufgrund von quantitativen Virusuntersuchungen im Sekret des Nasenrachenraums bei Patienten mit sehr leichten Symptomen schlossen die Forscher der Virologie der Charité und des Instituts für Mikrobiologie der Bundeswehr, dass auch bereits bei sehr milden Erkrankungssymptomen eine hohe Infektionsfähigkeit besteht.[26][27] Auch das Robert Koch-Institut berichtet über einzelne Fälle, bei denen sich Betroffene möglicherweise bei infizierten Personen angesteckt haben, die noch keine oder keine spezifischen Symptome gezeigt hatten.[14] Zum gleichen Ergebnis kommt eine chinesische Fallstudie, die sechs Patienten einer Familie betrachtet. Patientin 1 hat ihre fünf Verwandten mit SARS-CoV-2 angesteckt, ohne selbst Symptome zu zeigen. Wegen der Krankheitsfälle in der Familie wurde auch sie isoliert und ärztlich überwacht. Der Virusnachweis durch RT-PCR bei ihr war nach 17 Tagen negativ, nach 19 Tagen positiv und nach 25 bzw. 30 Tagen wieder negativ.[31] In einer Studie an 191 Krankenhauspatienten zeigten chinesische Forscher bei den 137 Überlebenden ein positives Testergebnis der RT-PCR für im Mittel zwanzig Tage mit einer Streuung zwischen acht und 37 Tagen.[38]
Es sind mehrere Patienten nachgewiesen, die nach klinischer Ausheilung und negativer PCR-Testung erneut eine nachweisbare Viruslast entwickelten. Ob es sich um eine Wiederinfektion oder eine Reaktivierung des Virus handelt, ist unklar.[39] Eine Reinfektion bei den speziell aus Japan berichteten Fällen wird von führenden Virologen mittlerweile stark bezweifelt.[40]
Das Serielle Intervall, das heißt der zeitliche Abstand vom Beginn der Erkrankung einer Person zum Beginn der Erkrankung einer von ihr infizierten Person in einer Infektionskette, beträgt nach einer Studie aus China mit 425 Patienten im Mittel 7,5 Tage (Standardabweichung 3,4 Tage),[32] nach einer anderen Studie mit 28 Fällen 4 Tage.[41][1] Auch eine Studie mit 468 bestätigten Infektionspaaren aus ganz China im Januar/Februar 2020 kam auf ein Serielles Interval von im Mittel 3,96 Tagen (95-Prozent-Konfidenzintervall 3,53 bis 4,39 Tage, Standardabweichung 4,75 Tage).[42] Darunter waren auch 59 Fälle, in denen die Symptome beim Infizierten früher auftraten als bei der infizierenden Person (12,6 Prozent der Fälle).
Pathogenese
Das COVID-19 auslösende Virus SARS-CoV-2 dringt wie das SARS-assoziierte Coronavirus bei SARS über den ACE2-Rezeptor in die menschliche Zelle ein.[43] Dabei interagiert das virale Spike-Protein mit dem ACE2-Rezeptor. Für diesen Prozess ist die Mitwirkung der Serinprotease TMPRSS2 notwendig.[44]
Da ein Großteil der ACE-2 exprimierenden Zellen des Menschen in den Pneumozyt Typ II-Zellen der Lunge vorkommt[45], werden diese Zellen als Reservoir für SARS-CoV-2 vermutet.[46] Als weitere Gründe für die besondere Vulnerabilität der Lunge wird ihre große Oberfläche angegeben[46], außerdem verfügen die ACE-2 exprimierenden Pneumozyt Typ II-Zellen über diverse Gene, die die Replikation und Transmission von SARS-CoV-2 begünstigen.[45]
Ebenso berichten Forscher aus Wuhan in einer Studie von Herzmuskelschäden. Bei rund einem Fünftel der 416 untersuchten hospitalisierten Patienten zeigte sich neben der Lungenschädigung auch eine Schädigung des Herzmuskels. Die Studienautoren geben an, dass die Ursache der Herzschädigung noch nicht klar sei, gehen jedoch von einer negativen Wirkung der im Rahmen der Pneumonie ausgelösten Entzündungsreaktion aus.[47]
Im Versuch mit HeLa-Zellen, die ACE2 des Menschen, der Chinesischen Hufeisennase (Rhinolophus sinicus), einer Schleichkatzenart (englisch civet), des Hausschweins und der Maus exprimieren, konnte SARS-CoV-2 das jeweilige ACE2-Protein als Rezeptor nutzen, um in die Zelle einzudringen, nur bei dem Maus-ACE2 gelang dies nicht, ebenso wenig bei HeLa-Zellen, die kein ACE2 bildeten. An Rezeptoren, die von anderen Coronaviren genutzt werden, findet keine Bindung von SARS-CoV-2 statt.[43]
Klinische Symptome und laborchemische Krankheitszeichen
| Symptome (Quelle: WHO)[48] | Häufigkeit |
|---|---|
| Fieber | 87,9 % |
| Trockener Husten | 67,7 % |
| Unwohlsein und Ermüdung | 38,1 % |
| Erhöhte Speichelproduktion | 33,4 % |
| Kurzatmigkeit | 18,6 % |
| Muskel- oder Gelenkschmerz | 14,8 % |
| Halsschmerzen | 13,9 % |
| Kopfschmerz | 13,6 % |
| Schüttelfrost | 11,4 % |
| Übelkeit/Erbrechen | 5,0 % |
| Schnupfen | 4,8 % |
| Durchfall | 3,7 % |
| Hämoptyse | 0,9 % |
| Chemosis | 0,8 % |

Eine Abgrenzung von anderen Viruserkrankungen wie Influenza ist schwierig.[49] Nach einer Inkubationszeit von bis zu 14 Tagen[50] können Fieber, Muskelschmerzen und trockener Husten auftreten. Häufig manifestiert sich die Krankheit auch mit allgemeinem, schwerem Krankheitsgefühl und auch Rückenschmerzen.[51]
Im weiteren Verlauf kann sich eine schwere Atemnot aufgrund einer Infektion der unteren Atemwege bis zur Lungenentzündung entwickeln.[52] Diese kann mit Brustschmerzen im Sinne einer Pleuritis einhergehen. Die Mehrheit der Patienten zeigte die für schwere Virusinfekte typische Kombination aus einer Verminderung der Anzahl der gesamten weißen Blutzellen, einer Verminderung der Lymphozyten-Anzahl und einer Erhöhung laborchemischer Entzündungsparameter (wie CRP und BSG). Wenige Betroffene leiden auch unter Schnupfen, Übelkeit und Durchfall.[50] Häufig scheint außerdem laut dem Virologen Hendrik Streeck ein mehrtägiger Geschmacks- und Geruchsverlust bei fortgeschrittenem Krankheitsverlauf aufzutreten.[53]
Im Bericht der chinesischen Seuchenschutzbehörde CCDC erfolgt die Klassifizierung als leichter Krankheitsverlauf, wenn keine oder nur eine leichte Lungenentzündung vorliegt, für einen schweren Krankheitsverlauf sind Pneumonie (Lungenentzündung), Dyspnoe (Atemnot), eine Atemfrequenz von ≥ 30 Atemzüge pro Minute, eine Sauerstoffsättigung des Blutes ≤ 93 % und weitere klinische Anzeichen typisch, bei einem kritischen Krankheitsverlauf ist mit Atemversagen, septischem Schock und/oder Multiorganversagen zu rechnen.[4]
Die Mehrheit der Krankenhauseinweisungen der ersten Patienten erfolgte nach rund einwöchiger symptomatischer Krankheit aufgrund einer Verschlechterung des Zustandes. In den Fällen, in denen eine intensivmedizinische Behandlung notwendig wurde, ergab sich deren Notwendigkeit nach rund zehn Tagen nach Symptombeginn.[52] In einer epidemiologischen Studie von 99 hospitalisierten Fällen fanden bei 13 Patienten eine nicht-invasive Beatmung, bei vier Patienten eine invasive Beatmung, bei neun Patienten eine Dialyse aufgrund eines Nierenversagens und bei drei Patienten eine extrakorporale Lungenunterstützung (ECMO) Anwendung.[54]
Ein wesentlicher Unterschied zum SARS-Coronavirus ist, dass Patienten schon einige Tage vor Einsetzen der Krankheitssymptome infektiös sein können (beim SARS-Coronavirus waren die Patienten hingegen erst nach Auftreten der Symptome infektiös). Die Infektion lässt sich daher schwerer erkennen und schwieriger eindämmen. Bei Quarantänemaßnahmen reicht es deswegen nicht aus, nur die klinisch auffälligen Personen zu isolieren.[55]
Lymphopenie und Zytokinsturm
Etwa 85 % der schwer erkrankten Covid-19-Patienten entwickeln eine Lymphopenie, das heißt einen Mangel an Lymphozyten im Blut.[56] Bei tödlich verlaufenden Erkrankungen kam es zu einer anhaltenden Lymphopenie. Die schwer erkrankten Patienten entwickeln häufig zudem eine Hyperzytokinämie (Zytokinsturm). Ein Zytokinsturm (engl. cytokine storm) entsteht durch eine Überreaktion des Immunsystems. Diese Überreaktion ist durch einen deutlichen Anstieg von entzündungsrelevanten Zytokinen wie beispielsweise Interleukin-6, Interleukin-8, Interleukin-1β und TNF-α gekennzeichnet. Die verstärkte Freisetzung dieser Zytokine führt zu einer Überproduktion von Immunzellen, vor allem im Lungengewebe. Dort werden von den Immunzellen weitere Zytokine ausgeschüttet (Mitkopplung). Diese unkontrollierte Immunantwort führt zu schweren entzündlichen Erkrankungen wie beispielsweise Lungenentzündung, Atemnot und Entzündungen der Atemwege.[57][58]
Zytokinsturm und Lymphopenie werden als „lymphopenische ambulant erworbene Pneumonie“ (engl. lymphopenic community acquired pneumonia, L-CAP) zusammengefasst. L-CAP ist mit schwerem Krankheitsverlauf, erhöhter Sterblichkeit und fehlgesteuerter Immunantwort verbunden. Man geht davon aus, dass eine frühzeitige Erkennung dieses immunologischen Phänotyps nützlich sein könnte, um Patienten mit schweren Verläufen rechtzeitig identifizieren zu können.[59]
Krankheitsverlauf bzw. Dauer der Erkrankung
Die Auswertung von 44.415 Fällen durch das Chinese Center for Disease Control and Prevention (CCDC) zeigt bei 81 % der bestätigten Fälle einen leichten, bei 14 % einen schweren und bei 5 % einen kritischen Krankheitsverlauf.[4] Bei einem leichten Verlauf bestehen laut RKI häufig keine Symptome,[1] oder sie klingen laut WHO innerhalb von zwei Wochen ab.[60] Bei Menschen mit einem schweren Krankheitsverlauf dauere es zwischen drei und sechs Wochen, bis sie sich von der Krankheit erholen.[60]
Diagnostik
Falldefinition und Vorgehensweise bei der Diagnostik
Das Virus ist mittels RT-PCR (Reverse-Transkriptase-Polymerase-Kettenreaktion) im Sputum, im Trachealsekret, in der bronchoalveolären Spülflüssigkeit und im Nasenrachen-Abstrich direkt nachzuweisen. Die Laboruntersuchung führte in Deutschland erstmals das Konsiliarlabor für Coronaviren an der Charité in Berlin durch, mittlerweile sind mehr als 50 Labore in Deutschland dazu in der Lage.[61] Diese Untersuchung wird durch das Robert Koch-Institut nach zwei Kriterien empfohlen (die Falldefinition wurde am 24. März 2020 geändert),[62] auf der Website des Robert Koch-Instituts ist ein Flussschema zur Verdachtsabklärung zu finden, in welchen Fällen die Untersuchung sinnvoll ist:[63]
- für Personen mit akuten respiratorischen Symptomen jeder Schwere und Kontakt zu einem bestätigten COVID-19-Fall bis maximal 14 Tage vor Erkrankungsbeginn und / oder
- für Personen, bei denen klinische oder radiologische Hinweise auf eine durch Viren verursachte Pneumonie vorliegen und ein epidemischer Zusammenhang (zwei oder mehr Fälle von Pneumonie) in einer Pflegeeinrichtung oder einem Krankenhaus wahrscheinlich ist oder vermutet wird
Diese Personengruppen werden vom Robert-Koch-Institut als begründeter Verdachtsfall eingestuft.[63] Vor dem 24. März 2020 beinhaltete die Falldefinition auch Personen mit Aufenthalt in Risikogebieten bis maximal 14 Tage vor Erkrankungsbeginn und vor dem 14. Februar 2020 beinhaltete sie Personen mit Verdacht auf Pneumonie und Aufenthalt im Risikogebiet bzw. Kontaktpersonen.[64]
Das Robert-Koch-Institut weist darauf hin, dass Ärzte COVID-19 bzw. SARS-CoV-2 in ihre Differentialdiagnose einbeziehen sollen, wenn der Patient Symptome einer viralen Pneumonie unklarer Ursache zeigt ohne Kontakt zu einem bestätigten COVID-19-Fall oder wenn er akute respiratorische Symptome jeder Schwere aufweist ohne Kontakt zu einem bestätigten COVID-19-Fall, jedoch verbunden mit Tätigkeiten in der Pflege, in einer Arztpraxis oder im Krankenhaus oder weitere Risikofaktoren (vergleiche Flussschema) zutreffen. In diesen Fällen sollte eine ambulante Diagnostik erfolgen, sofern die Testkapazitäten dies erlauben, und der Patient bis zum Vorliegen der Testergebnisse als Fall unter differenzialdiagnostischer Abklärung eingestuft werden.[63][65]
Bis zur Entwicklung eines indirekten Nachweises (Antikörpernachweis)[55] soll das Blutserum betroffener Personen aufbewahrt werden.[63][66] (Stand: 26. März 2020)
Nur der begründete Verdachtsfall wird dem zuständigen Gesundheitsamt gemeldet, und zusammen mit diesem wird entschieden, ob eine ambulante oder eine stationäre Versorgung notwendig ist, je nach Schwere der Erkrankung. Bei einer stationären Einweisung wird der RT-PCR-Test durchgeführt. Bei positivem Befund wird das zuständige Gesundheitsamt informiert, dass nun ein laborbestätigter COVID-19-Fall vorliegt, und stationär wird mit der Therapie begonnen.[63] Ist der Befund zwar negativ, besteht aber ein anhaltend hoher Verdacht auf eine Infektion mit dem neuartigen Coronavirus, wird empohlen, die Diagnostik zu wiederholen. Erste Erfahrungen mit COVID-19 aus China zeigten, dass gerade zu Beginn der Infektion nur etwa 70 % der Patienten positiv in der RT-PCR-Testung waren, während es insgesamt 94 % nach der zweiten Testung waren.[67] Bei erneut negativem Befund gilt die COVID-19-Infektion als sehr unwahrscheinlich. Lässt sich die Diagnostik von vornherein nicht durchführen, muss erneut mit dem Konsiliarlaboratorium Rücksprache gehalten werden.[68] Bei einem zunächst ambulant versorgten Fall unter differenzialdiagnostischer Abklärung erfolgt die ambulante Diagnostik; bis zum Vorliegen des Ergebnisses muss eine Kontaktreduktion im häuslichen Umfeld beachtet werden. Bei positivem Ergebnis liegt hier ebenfalls ein laborbestätigter COVID-19-Fall vor, der dem Gesundheitsamt zu melden ist.[63]
Virus- und Antikörpernachweis
RT-PCR
Die Nachweismethode ist die real-time quantitative Reverse-Transkriptase-Polymerase-Kettenreaktion (abgekürzt als qRT-PCR oder RT-qPCR). Sie basiert auf der Detektion von zwei Nukleotidsequenzen, bezeichnet als E Gen und RdRp Gen.
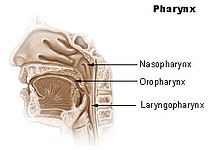
Die Wahrscheinlichkeit des Tests, einen Kranken auch korrekt als infiziert zu erkennen, hängt stark von der Entnahmeart des Materials ab. Der wegen seiner einfachen Durchführbarkeit meist durchgeführte nasale Abstrich zeigte in einer kleinen chinesischen Studie bei 205 Patienten eine Sensitivität von 63 %. Der Nachweis aus der bronchoalveolären Spülflüssigkeit (bronchoalveoläre Lavage, BAL) erkannte das Virus in 93 % der Krankheitsfälle. Ebenso konnte bei wenigen Patienten auch ein Nachweis im Blut als Zeichen einer systemischen Infektion erbracht werden.[69] Es ist daher wichtig, bei Proben der oberen Atemwege einen Abstrich des Nasenrachens (Nasopharynx) oder des Mundrachens Oropharynx (siehe Abbildung) zu nehmen. Nach Möglichkeit sollte dies durch eine Probe der unteren Atemwege (bronchoalveoläre Lavage, Sputum, Trachealsekret) ergänzt werden.[66][70] Neben Fehlern bei der Probenahme können falsch-negative Ergebnisse durch eine zu geringe Viruslast im Probenmaterial, das Testkit oder bei dessen Verwendung auftreten.[67]
Antikörpertest und weitere Nachweismethoden
Das Virus kann auch durch eine Genomanalyse (RNA-Sequenzierung des Genoms) identifiziert werden.[66] Die NAAT-Methode (Nucleic Acid Amplification Technology) beruht ebenfalls auf der RT-PCR; das fertig zusammengestellte Assay ist jedoch einfacher in der Handhabung und lässt sich von entsprechend ausgestatteten Routine-Laboratorien verwenden.[66] Seit Februar 2020 gibt es ein derartiges Assay (Testkit) mit der Bezeichnung Centers for Disease Control and Prevention (CDC) 2019-Novel Coronavirus (2019-nCoV) Real-Time Reverse Transcriptase (RT)-PCR Diagnostic Panel.[71] Der Antikörpernachweis als serologische Untersuchung wird nach Angabe der WHO seit Mitte Januar 2020 entwickelt. Mittlerweile liegt ein vorläufiger Bericht über einen Antikörpertest vor. Dieser Test weist Antikörper gegen das Virus nach und kann als Marker der Ausheilung sowie einer durchgemachten Infektion mit Immunität dienen.[72]
Bildgebende Verfahren


Ob ein Mensch mit dem Virus infiziert ist, lässt sich durch die Bildgebung nicht feststellen. Jedoch lassen sich bei Patienten, deren Krankheit so schwer ist, dass sie eine Lungenentzündung hervorruft, diese bildgebend nachweisen. In der Bildgebung zeigen sich im CT milchglasartige Verdickungen, wie sie auch bei anderen viralen Lungenentzündungen vorkommen.[73][74] Diese Veränderungen lassen sich aufgrund ihrer oft pleuranahen Lage auch sonographisch darstellen.[75]
Einige Wissenschaftler vertreten die Ansicht, die Diagnostik COVID-19-typischer Lungenschäden mittels Bildgebung sei der Diagnostik per RT-PCR überlegen, da die CT-Bildgebung schneller erfolgen kann und die Veränderungen zuverlässiger entdeckt werden als durch den fehleranfälligeren Abstrichtest.[67] Radiologen aus Changsha berichteten aus einer Fallserie von 167 Patienten über fünf Patienten, bei denen zum Zeitpunkt einer durch Computertomographie gesicherten Lungenentzündung die RT-PCR für das Virus negativ ausfiel und der Virusnachweis erst nach mehrmaligen Tests im Verlauf der Erkrankung gelang.[76] In Zeiten einer Epidemie kann es als Triage-Strategie bei einem gehäuften Auftreten der Patienten sinnvoll sein, Verdachtsfälle mit typischer Bildgebung auch bei negativer RT-PCR wie COVID-19-Fälle zu behandeln, um die Einleitung einer Therapie nicht zu verzögern.[74]
Behandlung
Derzeit steht keine spezifische Behandlung zur Verfügung, allenfalls können Symptome gelindert werden; möglicherweise sind aber einige bereits existierende Virostatika, die zum Beispiel gegen MERS-CoV und HIV eingesetzt werden, auch bei einer Infektion mit SARS-CoV-2 wirksam.[77][78][79] Dazu gehören Proteasehemmer wie Indinavir, Saquinavir, Lopinavir/Ritonavir und Interferon-beta[80][81] sowie der RNA-Polymerasehemmer Remdesivir.
Mit Stand 15. Februar 2020 befanden sich in China Remdesivir, Favipiravir und Chloroquin, ein Wirkstoff gegen Malaria, in der Erprobung am Menschen.[82] Am 20. März 2020 startete die WHO die Studie SOLIDARITY, in deren Rahmen Remdesivir, Chloroquin beziehungsweise Hydroxychloroquin, Lopinavir/Ritonavir sowie Lopinavir/Ritonavir mit Interferon-beta an tausenden Patienten weltweit evaluiert werden sollen.[83]
Die Nationale Gesundheitskommission der VR China empfiehlt eine Kombination der HIV-Proteaseinhibitoren Lopinavir und Ritonavir mit inhalativ verabreichtem Interferon Alpha. In den Vereinigten Staaten wurde im Rahmen des Compassionate-Use-Protokolls das Nukleotidanalogon Remdesivir eingesetzt, das eigentlich gegen Ebolafieber entwickelt wurde. Ein Wirkungsnachweis steht noch aus.[84]
Eine randomisiert-kontrollierte Studie an 199 Patienten in China zeigte keinen Vorteil für die Patienten durch die Gabe von Lopinavir/Ritonavir.[85] Auch Fallberichte über die Behandlung mit Oseltamivir berichten von keiner erkennbaren antiviralen Wirkung.[86] Favipiravir – ein Wirkstoff, der unter anderem gegen das Influenzavirus verwendet wird – wird an 70 Patienten in Shenzhen erprobt und hat am 16. Februar 2020 kurzfristig als wirksames Virustatikum für fünf Jahre unter dem Namen Favilavir die Zulassung für China erhalten und wird ab sofort produziert.[87] Laut chinesischen Medienberichten, welche sich auf den Direktor des Nationalen Biotechnologiezentrums Zhang Xinmin berufen, zeige Favipiravir einen Therapievorteil im klinischen Einsatz.[88]
Chloroquin und Hydroxychloroquin zeigten erfolgversprechende Ergebnisse bei In-vitro-Studien in Zellkultur.[89][90][91] Laut einem Kurzartikel aus China wurde Chloroquin auch klinisch erfolgreich eingesetzt.[92] Keinen Vorteil für Hydroxychloroquin gegenüber einer konventionellen Behandlung konnte hingegen eine in Shanghai durchgeführte klinische Pilotstudie feststellen.[93] Eine klinische Studie aus Frankreich kam zu positiven Ergebnissen,[94] wurde aufgrund ihrer Methodik aber breit kritisiert.[95] Zahlreiche Institutionen haben weitere klinische Studien angekündigt.[96][97][98] Insbesondere in den Vereinigten Staaten richtete sich eine große öffentliche Aufmerksamkeit auf den Einsatz von Hydroxychloroquin, nachdem Präsident Donald Trump auf einer Pressekonferenz und in einem Tweet hohe Erwartungen geäußert hatte, während der Direktor des National Institute of Allergy and Infectious Diseases vor voreiligen Schlüssen warnte.[99] Chloroquin beziehungsweise Hydroxychloroquin sind Teil der vorläufigen belgischen Behandlungsrichtlinien[100] sowie der südkoreanischen Richtlinien[101] zur Behandlung von COVID-19.
Aktuell rufen die Kliniken bereits genesene Patienten zu Blutspenden auf, um mit daraus gewonnenem antikörperreichem Plasma Akutfälle zu therapieren und wertvolle Erkenntnisse zur Entwicklung eines Impfstoffes zu erhalten.[102][103] Laut chinesischen Medienberichten vom Februar 2020 wurden diese erfolgreich beim Menschen eingesetzt.[104] Im März publizierte eine deutsche Arbeitsgruppe den Nachweis einer Fremdimmunisierung bei Tieren. In derselben Studie wiesen die Forscher nach, dass das Virus die Serinprotease TMPRSS2 für das Eindringen des Virus in die Zellen über den ACE2-Rezeptor nutzt. Mit dem in Japan zugelassenen Medikament Camostat liegt ein Hemmer dieser Protease vor, der klinischen Studien unterzogen werden könnte.[105]
In einem Diagnose- und Behandlungsschema für Triagezentren aus Wuhan kommen bei Verdachtspatienten das Virostatikum Umifenovir und eine antibiotische Behandlung mit Linezolid, Nemonoxacin oder Fluorchinolonen zum Einsatz. Die antibiotische Behandlung wird mit einer zu erwartenden bakteriellen Zweitinfektion des durch den Virusinfekt geschädigten Lungengewebes begründet. Die Autoren betonen den Stellenwert des Therapiebeginns vor Eintreffen des RT-PCR-Tests aufgrund klinischer, laborchemischer und apparativer Untersuchungsbefunde. Patienten ohne Nachweis einer Verminderung der Lymphozytenzahl im Blut, ohne virale Pneumonie, ohne Dyspnoe (Atemnot) und ohne Reduktion der Sauerstoffsättigung unter <93 % sollten ohne RT-PCR-Testung in die Heimversorgung entlassen werden. Für diese Patienten ist die orale Gabe von Azithromycin oder Amoxicillin vorgesehen. Patienten mit Pneumonien anderer Genese sollen regulär und nach Möglichkeit ambulant behandelt werden. Schwangere Frauen und Menschen über 65 Jahre sollen als besondere Risikogruppen eher stationär behandelt werden. Die Studienautoren begründen ihr Vorgehen mit der Überforderung des Gesundheitswesens in Wuhan. Die Behandlung möglichst vieler Patienten zu Hause berge Risiken, sei aber notwendig, um die vielen kritischen Fälle zu versorgen.[74]
Die italienische Akademie für Thoraxultraschall hat ein umfassendes Diagnostik- und Behandlungsschema entwickelt, welches auch Triage und Eigenschutz mit einbezieht. Das Schema empfiehlt eine stationäre Aufnahme aller Patienten mit Dyspnoe und röntgenologisch oder sonographisch fassbaren Krankheitszeichen der Lunge. Ab diesem Stadium der Erkrankung wird Lopinavir/Ritonavir sowie Chloroquin empfohlen. Bei Patienten mit einem manifesten Lungenversagen wird die Gabe von Remdesivir empfohlen. Als diagnostische Methoden dienen der Abstrich in Kombination mit Thoraxultraschall, Röntgen und CT. Das Schema weist explizit auf die hohe Häufigkeit von falsch-negativen Abstrichen hin, welche weder eine weitere Diagnostik noch Therapie verzögern sollen. Bei negativem Erstabstrich und anderen Krankheitszeichen der Lunge in der Bildgebung soll von einer COVID-19 ausgegangen werden. Der Abstrich ist binnen drei Tagen zu wiederholen oder eine Lungenspiegelung durchzuführen. Die Empfehlung legt großen Wert auf den Eigenschutz des Personals, das mit Gummistiefeln, Augenschutz sowie flüssigkeitsbeständiger Atemmaske augestattet werden soll. Das Schema geht von einer Beatmungsdauer von im Mittel rund 25 Tagen bei schweren Fällen aus.[106]
Bei den Patienten, welche aufgrund der Viruspneumonie ein akutes Lungenversagen entwickeln, gelten die üblichen Prinzipien der Beatmungstherapie bei Viruspneumonie. Dabei sollte möglichst früh eine Intubation angestrebt werden, um eine lungenprotektive, maschinelle Beatmung zu ermöglichen. Eine Überwässerung der Patienten ist unbedingt wegen der Gefahr des zusätzlichen Lungenödems zu vermeiden. Eine non-invasive Beatmung über hochvolumigen Sauerstoff birgt die Gefahr einer Aerosolierung des Virus und damit eine erhöhte Ansteckungsgefahr für das am Patienten arbeitende Personal.[107]
Die WHO riet zeitweise von der Einnahme von Ibuprofen ab und empfahl stattdessen Paracetamol. Der französische nationale Gesundheitsdirektor Jérôme Salomon riet zudem von der Einnahme nichtsteroidaler Antirheumatika (NSAR) allgemein ab. Dazu zählen auch Acetylsalicylsäure und Diclofenac.[108] Ibuprofen sowie Glitazone steigern das Vorhandensein des ACE2-Rezeptors, der als Angriffspunkt des Virus dient.[109] Nur kurz später nahm die WHO ihre Warnung vor der Einnahme von Ibuprofen bei Verdacht auf eine Corona-Infektion zurück.[110]
Der gegen den Interleukin-6 gerichtete monoklonale Antikörper Tocilizumab wurde in China in einer kleineren Studie an COVID-19-Patienten getestet. Die Ergebnisse waren so vielversprechend, dass Tocilizumab in die Behandlungsleitlinien von Chinas Nationaler Gesundheitskommission aufgenommen wurden.[111] In Italien wird Tocilizumab derzeit in einer nicht-randomisierten Phase-II-Studie an COVID-19-Patienten getestet.[112][113][114] Tocilizumab ist unter anderem zur Behandlung verschiedener Formen von rheumatoider Arthritis und dem Zytokin-Freisetzungssyndrom[115] zugelassen.
Wird für Patienten, bei denen eine COVID-19-Erkrankung mit leichter Symptomatik diagnostiziert wurde, eine häusliche Isolierung angeordnet, sind aufgrund der Ansteckungsgefahr besondere Vorsichtsmaßnahmen für die Unterbringung und die Behandlung vorgesehen. Beispielsweise sieht ein Merkblatt des Robert Koch-Instituts vor, dass sie nicht mit älteren Menschen oder mit Personen mit unterdrücktem Immunsystem oder chronischen Grunderkrankungen untergebracht werden. Die Patienten sollen nur zu den Haushaltsangehörigen Kontakt haben, die sie zur Unterstützung benötigen, wobei auch dann mindestens 1–2 m Abstand zu halten und jeweils Mund-Nasen-Schutz zu tragen ist. Von anderen Personen sollen sie räumlich getrennt bleiben, auch während der Mahlzeiten; unter anderem sind auch Vorsichtsmaßnahmen bei der Hygiene, der Wäsche und der Abfallentsorgung vorgesehen.[116]
Heilungsaussicht
| Sterblichkeitsrate bei registrierten Infizierten in | |||
|---|---|---|---|
| Alter | |||
| 0–9 Jahre | 0,0 % | 0,0 % | 0,0 % |
| 10–19 Jahre | 0,2 % | 0,0 % | 0,0 % |
| 20–29 Jahre | 0,2 % | 0,0 % | 0,0 % |
| 30–39 Jahre | 0,2 % | 0,0 % | 0,1 % |
| 40–49 Jahre | 0,4 % | 0,1 % | 0,1 % |
| 50–59 Jahre | 1,3 % | 0,2 % | 0,4 % |
| 60–69 Jahre | 3,6 % | 2,5 % | 1,5 % |
| 70–79 Jahre | 8,0 % | 6,4 % | 6,2 % |
| über 80 Jahre | 14,8 % | 13,2 % | 10,5 % |
Die WHO gab mit ihrem Situation Report – 18 vom 7. Februar 2020 beispielsweise für China bei 31.211 bestätigt infizierten Personen 4.821 Patienten (15,4 %) mit schweren Krankheitsverläufen bekannt.[120] Genaue Angaben zur Sterblichkeit sind im Moment jedoch nicht möglich. Aufgrund bisher noch unbekannter weniger symptomatischer Fälle kann die Letalität einerseits geringer ausfallen. Auf der anderen Seite können die Patienten, die noch nicht genesen sind, noch versterben und damit kann die Letalität höher ausfallen. Auch für den Anteil der schweren Verläufe gilt dies. Bei Diagnosestellung muss noch nicht bekannt sein, ob der Patient schwer erkrankt oder sogar stirbt. Im Folgenden werden einige Studien zitiert, die Hinweise auf die Letalität geben.
Bei einer epidemiologischen Betrachtung von 99 hospitalisierten Fällen waren bis zum 25. Januar 2020 11 % gestorben, 31 % entlassen und 58 % noch im Krankenhaus.[121]
In einer am 2. Februar 2020 vorab veröffentlichten Studie wurde die Letalität der bestätigten Fälle geschätzt. Hierbei wurde sowohl die Zeit zwischen dem Einsetzen der ersten Krankheitszeichen und der Diagnosestellung (5,1 Tage, 95-%-KI: 3,5–7,5) als auch die Zeit zwischen dem Einsetzen der ersten Krankheitszeichen und dem Tod (15,2 Tage, 95-%-KI: 13,1–17,7) berücksichtigt. Im 1. Szenario wurde die Epidemie auf der Grundlage des Indexpatienten vom 8. Dezember 2019 kalkuliert und eine Letalität von 4,6 % (95-%-KI: 3,1–6,6) berechnet. Im 2. Szenario wurde anhand der in andere Länder exportierten Fälle eine Epidemie simuliert und eine Letalität von 7,7 % (95-%-KI: 4,9–11,3) ermittelt. Die Autoren weisen darauf hin, dass die tatsächliche Letalität durch nicht diagnostizierte Fälle entsprechend niedriger ausfallen könnte.[122] In einer Schätzung aufgrund von WHO-Daten vom 12. März 2020 kamen die Studienautoren zu dem Schluss, dass, je nach medizinischer Versorgungssituation, eine Sterblichkeit von bis zu 20 % möglich sei. Aus der Analyse der bis zum Studienendpunkt vorliegenden WHO-Daten schätzten die Autoren die Sterblichkeit auf rund 6 % innerhalb Chinas und rund 15 % außerhalb Chinas. Die Autoren weisen darauf hin, dass die aktuell vorliegenden Fallzahlen zu einer Unterschätzung der Sterblichkeit führen könnten.[123] Hingegen kam eine am 19. März 2020 veröffentlichte Studie chinesischer und US-amerikanischer Forscher unter Verwendung der Fallzahlen vom 29. Februar 2020 in Wuhan zu der Schätzung, dass die Letalität dort lediglich 1,4 % betragen habe (95-%-KI: 0,9–2,1 %). Die Autoren betonen jedoch, dass sich Annahmen und Daten des Modells unmittelbar auf Wuhan beziehen, weshalb eine Generalisierung auf die Situation in anderen Ländern nicht möglich ist.[124]
In einem Tierexperiment an Rhesusaffen konnte eine chinesische Forschergruppe in einer vorläufigen Studie zeigen, dass die Tiere nach einer durchgemachten COVID-19-Pneumonie und erneuter Virusexposition keine messbare Virus-RNA im Rachen aufwiesen oder über den Verdauungstrakt ausschieden. Die Forschergruppe geht aufgrund der Daten davon aus, dass bei durchgemachter COVID-19 keine akute Reinfektion möglich ist.[125][126]
Vorbeugung


Hygienemaßnahmen
Für die Allgemeinbevölkerung werden insbesondere folgende Hygienemaßnahmen empfohlen:
- auf eine gründliche Händehygiene achten: u. a. regelmäßig, mindestens 20 Sekunden mit Seife Händewaschen (insbesondere beim nach-Hause-Kommen, vor und nach dem Essen, vor und nach Kontakt mit anderen Menschen, nach dem Toilettengang, nach Niesen oder Husten);
- zu anderen Person stets 1,5 bis 2 Meter Abstand halten (auf keinen Fall Körperkontakt, wie beim Händeschütteln oder Küssen);[127]
- korrekte Hustenetikette: Möglichst in die Armbeuge husten oder niesen, nicht in die Hand;
- den Kontakt zu (und damit eine potentielle Infektion von) (Hoch-)Risiko-Gruppen, vornehmlich älteren Personen (> 60 Jahre) verringern oder ganz zu vermeiden;[128]
- möglichst niemals Augen, Nase oder Mund berühren;
- zuhause bleiben, wenn man sich krank fühlt (außer zu einem vorher telefonisch vereinbarten Arztbesuch), auch bei milden Symptomen (wie z. B. leicht laufender Nase oder Kopfschmerzen);
- bei Krankheitssymptomen keinesfalls persönlich eine Praxis oder ein Krankenhaus aufsuchen, sondern erst beim Arzt oder Gesundheitsamt (in Deutschland etwa über den ärztlichen Bereitschaftsdienst unter 116 117 oder im akuten Notfall beim Notruf unter 112) anrufen;[129][130]
- beim Husten, Niesen oder Naseputzen von anderen Menschen abzuwenden und möglichst in ein Taschentuch zu niesen / husten, das danach sofort entsorgt werden muss, sowie sich anschließend jedes Mal gründlich die Hände zu waschen;[131]
- den Kontakt zu anderen Menschen möglichst generell reduzieren (siehe Social Distancing).
Ob das Tragen eines einfachen Mund-Nasen-Schutzes in der Öffentlichkeit das Risiko, sich selbst anzustecken, wesentlich reduziert, ist umstritten.[132] Es kann jedoch zumindest potenziell andere vor einer Infektion schützen (mehr dazu).
Entwicklung von Impfstoffen
Bereits unmittelbar nach Veröffentlichung der RNA-Sequenz des Virus wurde in mehreren Laboren mit der Impfstoffentwicklung begonnen.[133] Die internationale Impfstoffinitiative CEPI (Coalition for Epidemic Preparedness Innovations) plante, bis Mitte Juni 2020 erste Tests mit bis dahin entwickelten Impfstoffen durchzuführen. Dafür erhielten mehrere potentiell geeignete Unternehmen finanzielle Unterstützungen.[27] In Deutschland betraf dies u. a. die Tübinger Biotechnologiefirma Curevac, die zusammen mit dem Paul-Ehrlich-Institut an der schnellen Impfstoffentwicklung arbeitete.[134][135] Das Robert Koch-Institut verwies darauf, dass derzeit klinische Studien mit Impfstoffen gegen MERS-CoV laufen würden.[14] Allerdings sind klinische Studien lediglich der erste Schritt, es würde bei erfolgreichem Studienverlauf voraussichtlich frühestens in mehreren Monaten ein Impfstoff zur Verfügung stehen, der allerdings in einer ersten Phase sicher nicht für die gesamte Bevölkerung bereitgestellt werden könnte.[136]
Impfung gegen andere Infektionen
Die Berliner Senatsgesundheitsverwaltung empfahl Ende Februar 2020 allen Menschen über 60 Jahre und chronisch Kranken, ihren Impfstatus zu überprüfen und gegebenenfalls die Impfung gegen Pneumokokken (Impfstoffe wie Pneumovax 23 waren jedoch für die Normalbevölkerung im März 2020 nur noch eingeschränkt verfügbar[137][138]) und Keuchhusten (Pertussis) durchführen oder auffrischen zu lassen. Da Menschen über 60 Jahre und chronisch Kranke durch SARS-CoV-2 besonders gefährdet sind, seien sie vorsorglich zu schützen.[139][140]
Meldepflicht und ICD-10-Einordnung
In Deutschland ist laut Infektionsschutzgesetz (IfSG) das Auftreten einer bedrohlichen übertragbaren Erkrankung an das zuständige Gesundheitsamt zu melden (§ 6 Abs. 1 Nr. 5 IfSG). Mit Wirkung vom 1. Februar 2020 wurde durch die Coronavirus-Meldepflichtverordnung eine Ausdehnung der Meldepflicht beschlossen. Nach dieser Verordnung sind sowohl der Verdacht einer Erkrankung, die Erkrankung und der Tod als auch der laborchemische Nachweis einer akuten Infektion mit dem neuartigen Coronavirus meldepflichtig. Die Meldung des Verdachts hat nur zu erfolgen, wenn der Verdacht sowohl durch das klinische Bild als auch durch einen wahrscheinlichen epidemiologischen Zusammenhang begründet ist. Dabei ist die Empfehlung[141] zu berücksichtigen, die das Robert Koch-Institut veröffentlicht. Ausnahmsweise muss man bei diesem Virus auch melden, wenn sich der Verdacht nicht bestätigt. Diese Verordnung gilt bis zum 1. Februar 2021,[veraltet] sofern nicht mit Zustimmung des Bundesrates etwas anderes verordnet wird.
In Österreich besteht ebenfalls Anzeigepflicht und zwar nach dem Epidemiegesetz[142] von 1950 zusammen mit einer Verordnung.[143] Die Pflicht zur Anzeige besteht für Verdachts-, Erkrankungs- und Todesfälle aufgrund dieses Virus. Zudem wurde auch die Absonderungsverordnung[144] um das neue Coronavirus erweitert.[145]
Auch in der Schweiz existiert eine Meldepflicht.[146] Diese folgt aus dem Epidemiengesetz[147] der Schweiz in Verbindung mit der Epidemienverordnung[148] und der Verordnung des EDI über die Meldung von Beobachtungen übertragbarer Krankheiten des Menschen[149].
Nach Anhang 1 der Verordnung des EDI müssen Ärzte einen klinischen Verdacht und die Veranlassung einer erregerspezifischen Labordiagnostik und den nötigen epidemiologischen Zusammenhang melden. Nach Anhang 3 der Verordnung des EDI müssen Labore einen positiven und negativen Befund (also Nachweis) melden. Das Bundesamt für Gesundheit hat hierzu Verdachts-, Beprobungs-, Meldekriterien veröffentlicht.[150]
Am 17. Februar 2020 wurde die Krankheit durch die WHO in die Internationale statistische Klassifikation der Krankheiten und verwandter Gesundheitsprobleme in der aktuellen, international gültigen Ausgabe ICD-10-WHO aufgenommen (Schlüsselnummer U07.1). Auch für die in Deutschland geltende ICD-10-GM (German Modification) wurde ein sekundärer Kode (Ausrufezeichenschlüsselnummer) vergeben (U07.1!) und die Krankheit als COVID-19 Coronavirus-Krankheit-2019 bezeichnet.[151] Weiterhin erfolgte eine entsprechende Ergänzung für die Todesursachenkodierung in der ICD-10-GM.[14] Am 23. März 2020 wurde von der WHO eine Anpassung vorgenommen, die darauf abzielt, auch Verdachtsfälle kodieren zu können. Entsprechend werden mit der Schlüsselnummer U07.1 per Labortest bestätigte COVID-19-Erkrankungen kodiert, während die Schlüsselnummer U07.2 für Fälle vorgesehen ist, die zwar klinisch-epidemiologisch, aber nicht per Labordiagnostik bestätigt wurden. Für die ICD-10-GM erfolgt die Kodierung analog in Form der beiden sekundären Kodes U07.1! mit der Bezeichnung COVID-19, Virus nachgewiesen sowie U07.2! mit der Bezeichnung COVID-19, Virus nicht nachgewiesen.[152]
COVID-19 und Haustiere
Während innerhalb der Corona-Virusfamilie Coronaviridae einzelne Viren, wie das CCoV und das FCoV, auch bei Haustieren Erkrankungen auslösen,[153] ist bislang kein Fall bekannt, in dem ein Haustier an SARS-CoV-2 erkrankte.[154][155][156] Obwohl bei einem Hund das Virus in Abstrichen aus Nase und Schnauze nachgewiesen werden konnte,[157] löste es bei ihm keine Erkrankung aus.[156] Es gibt laut WHO keine Hinweise, dass Haustiere das Virus als Träger weiterverbreiten.[154][156]
Siehe auch
Weblinks
- Johns Hopkins CSSE: Coronavirus 2019-nCoV Global Cases. Aktuelle Zahlen für bestätigte Infektionen, Todesfälle und Genesungen nach Ländern und Regionen – laufend aktualisiert. In: Website des Johns Hopkins University Center for Systems Science and Engineering. 8. Februar 2020, abgerufen am 8. Februar 2020 (englisch, zum Daten-Update Seite jeweils neu laden).
- COVID-19 (Coronavirus SARS-CoV-2). Übersichtsseite des Robert Koch-Instituts (RKI). In: Website des Robert Koch-Instituts. 13. März 2020, abgerufen am 13. März 2020.
- SARS-CoV-2 Steckbrief zur Coronavirus-Krankheit-2019 (COVID-19). In: Website des Robert Koch-Instituts. 10. März 2020, abgerufen am 13. März 2020.
- Antworten auf häufig gestellte Fragen zum Coronavirus SARS-CoV-2. In: Website des Robert Koch-Instituts. 13. März 2020, abgerufen am 13. März 2020.
- Atemwegserkrankungen durch neuartiges Coronavirus (2019-nCoV): Virusübertragung durch den Verzehr von Lebensmitteln oder den Kontakt mit Bedarfsgegenständen ist unwahrscheinlich. (PDF; 56 kB) In: Mitteilung des Bundesinstituts für Risikobewertung (BfR). 29. Januar 2020, abgerufen am 8. Februar 2020.
- Kann das neuartige Coronavirus über Lebensmittel und Spielzeug übertragen werden? Fragen und Antworten des BfR. In: Website des Bundesinstituts für Risikobewertung (BfR). 3. Februar 2020, abgerufen am 8. Februar 2020.
- Coronavirus – Fragen und Antworten. In: bmel.de. Bundesministerium für Ernährung und Landwirtschaft (BMEL), 12. März 2020, abgerufen am 17. März 2020.
- Aktuelle Informationen zum Coronavirus. In: Website des Bundesministerium für Gesundheit. 7. Februar 2020, abgerufen am 8. Februar 2020.
- COVID-19. In: Website des Europäischen Zentrums für die Prävention und die Kontrolle von Krankheiten (ECDC). 17. März 2020, abgerufen am 17. März 2020 (englisch).
- Weltgesundheitsorganisation: Novel coronavirus (2019-nCoV). In: Website der Weltgesundheitsorganisation (WHO). (englisch).
- Wie gefährlich ist das neue Coronavirus aus China? Wissenschaftlich geprüft von Jasmina Neudecker. In: YouTube-Kanal von Terra X Lesch & Co. 30. Januar 2020, abgerufen am 8. Februar 2020.
Einzelnachweise
- ↑ a b c d e f g h SARS-CoV-2 Steckbrief zur Coronavirus-Krankheit-2019 (COVID-19). Robert Koch-Institut, 13. März 2020, abgerufen am 21. März 2020.
- ↑ Elizabeth Cheung: Coronavirus: some recovered patients may have reduced lung function and are left gasping for air while walking briskly, Hong Kong doctors find. In: South China Morning Post. South China Morning Post Publishers, 13. März 2020, archiviert vom am 12. März 2020; abgerufen am 19. März 2020.
- ↑ Karl Lauterbach zu Corona „Die Bevölkerung schätzt die Lage falsch ein“. In: Website. 18. März 2020, abgerufen am 19. März 2020.
- ↑ a b c Zunyou Wu, Jennifer M. McGoogan, CCDC: Characteristics of and Important Lessons From the Coronavirus Disease 2019 (COVID-19) Outbreak in China. In: Journal of the American Medical Association. 24. Februar 2020, doi:10.1001/jama.2020.2648 (englisch).
- ↑ Ulf Poschardt: Augenmaß und Zuversicht. Deutschland lernt in der Krise. In: Welt Online. 12. März 2020, abgerufen am 13. März 2020.
- ↑ Timothy W. Russell et al.: Estimating the infection and case fatality ratio for COVID-19 using age-adjusted data from the outbreak on the Diamond Princess cruise ship. 12. März 2020, abgerufen am 20. März 2020.
- ↑ D. Baud, X. Qi, K. Nielsen-Saines, D. Musso, L. Pomar, G. Favre: Real estimates of mortality following COVID-19 infection. In: The Lancet. 12. März 2020, abgerufen am 20. März 2020.
- ↑ a b Tedros Adhanom Ghebreyesus: WHO Director-General’s opening remarks at the media briefing on COVID-19 – 24 February 2020. In: Website Weltgesundheitsorganisation (WHO). 24. Februar 2020, abgerufen am 26. Februar 2020 (englisch).
- ↑ Na Zhu, Dingyu Zhang, Wenling Wang et al.: A Novel Coronavirus from Patients with Pneumonia in China. 2019. In: The New England Journal of Medicine. 24. Januar 2020, doi:10.1056/NEJMoa2001017 (englisch)
- ↑ Nicky Phillips, Smriti Mallapaty, David Cyranoski: How quickly does the Wuhan virus spread? In: Nature. 21. Januar 2020, doi:10.1038/d41586-020-00146-w (englisch).
- ↑ a b Zhangkai J. Cheng, Jing Shan: 2019 Novel coronavirus: where we are and what we know. In: Infection. 18. Februar 2020, doi:10.1007/s15010-020-01401-y (englisch).
- ↑ a b c How COVID-19 Spreads. In: Website der US-amerikanischen Centers for Disease Control and Prevention (CDC). 17. Februar 2020, abgerufen am 23. Februar 2020 (englisch).
- ↑ Beschluss 1/2020 des ABAS vom 19. Februar 2020 und Begründung zur vorläufigen Einstufung des Virus SARS-CoV-2 in Risikogruppe 3 und Empfehlungen zu nicht gezielten Tätigkeiten (Labordiagnostik) und gezielten Tätigkeiten mit SARS-CoV-2. (PDF; 140 kB) In: Website der Bundesanstalt für Arbeitsschutz und Arbeitsmedizin. 19. Februar 2020, abgerufen am 23. Februar 2020.
- ↑ a b c d e f Antworten auf häufig gestellte Fragen zum Coronavirus SARS-CoV-2. In: Website des Robert Koch-Instituts. 13. März 2020, abgerufen am 13. März 2020.
- ↑ N. van Doremalen, T. Bushmaker, D. H. Morris, M. G. Holbrook, A. Gamble, B. N. Williamson, A. Tamin, J. L. Harcourt, N. J. Thornburg, S. I. Gerber, J. O. Lloyd-Smith, E. de Wit, V. J. Munster: Aerosol- und Oberflächenstabilität von SARS-CoV-2 im Vergleich zu SARS-CoV-1. In: The New England Journal of Medicine. 17. März 2020, doi:10.1056/nejmc2004973 (englisch).
- ↑ Gene Emery: Coronavirus kann stundenlang in der Luft und tagelang auf Oberflächen bestehen. In: Website Reuters. 17. März 2020, abgerufen am 21. März 2020 (englisch).
- ↑ a b Jasper Fuk-Woo Chan, Shuofeng Yuan, Kin-Hang Kok et al.: A familial cluster of pneumonia associated with the 2019 novel coronavirus indicating person-to-person transmission: a study of a family cluster. In: The Lancet. 24. Januar 2020, doi:10.1016/S0140-6736(20)30154-9 (englisch).
- ↑ Michelle L. Holshue, Chas DeBolt et al. for the Washington State 2019-nCoV Case Investigation Team: First Case of 2019 Novel Coronavirus in the United States. In: The New England Journal of Medicine. 31. Januar 2020, doi:10.1056/NEJMoa2001191 (englisch).
- ↑ a b c Lirong Zou, Feng Ruan, Mingxing Huang et al.: SARS-CoV-2 Viral Load in Upper Respiratory Specimens of Infected Patients. In: The New England Journal of Medicine. 19. Februar 2020, doi:10.1056/NEJMc2001737 (englisch).
- ↑ Informationen der BAuA: Neuartiges Virus SARS-CoV-2 (bislang 2019-nCoV) durch den ABAS in Risikogruppe 3 eingestuft und Empfehlungen zur Labordiagnostik gegeben. In: Website der Bundesanstalt für Arbeitsschutz und Arbeitsmedizin (BAuA). 19. Februar 2020, abgerufen am 23. Februar 2020.
- ↑ Emmie de Wit, Vincent J. Munster et al.: Aerosol and Surface Stability of SARS-CoV-2 as Compared with SARS-CoV-1. NEJM, 17. März 2020, doi:10.1056/NEJMc2004973
- ↑ Yunyun Zhou, Yuyang Zeng, Yongqing Tong, Changzheng Chen: Ophthalmologic evidence against the interpersonal transmission of 2019 novel coronavirus through conjunctiva. In: Medrxiv. 12. Februar 2020, doi:10.1101/2020.02.11.20021956 (englisch).
- ↑ Wei Deng, Linlin Bao, Hong Gao et al.: Rhesus macaques can be effectively infected with SARS-CoV-2 via ocular conjunctival route. In: Biorxiv. 14. März 2020, doi:10.1101/2020.03.13.990036 (englisch).
- ↑ Günter Kampf, Daniel Todt, Stephanie Pfaender, Eike Steinmann: Persistence of coronaviruses on inanimate surfaces and its inactivation with biocidal agents. In: The Journal of Hospital Infection. 6. Februar 2020, doi:10.1016/j.jhin.2020.01.022 (englisch).
- ↑ Meike Drießen: Wie lang Coronaviren auf Flächen überleben und wie man sie inaktiviert. In: Website Informationsdienst Wissenschaft (idw). 7. Februar 2020, abgerufen am 8. Februar 2020.
- ↑ a b 2019-nCoV offenbar schon bei sehr leichten Symptomen übertragbar. In: Website Deutsches Ärzteblatt. 4. Februar 2020, abgerufen am 5. Februar 2020.
- ↑ a b c Lars Fischer, Alina Schadwinkel: Verursacht das Coronavirus Engpässe bei Medikamenten? Stammt das Virus aus dem Pangolin? Website Spektrum.de, 10. Februar 2020, abgerufen am 15. Februar 2020.
- ↑ Ian Sample: Coronavirus: many infections spread by people yet to show symptoms – scientists. In: The Guardian. 12. März 2020, ISSN 0261-3077 (theguardian.com [abgerufen am 18. März 2020]).
- ↑ Severe Outcomes Among Patients with Coronavirus Disease 2019 (COVID-19) — United States, February 12–March 16, 2020. In: Morbidity and Mortality Weekly Report. Band 69. Centers for Disease Control and Prevention, 18. März 2020, doi:10.15585/mmwr.mm6912e2 (englisch).
- ↑ Xiaoxia Lu, Liqiong Zhang, Hui Du et al.: SARS-CoV-2 Infection in Children. NEJM, 18. März 2020, doi:10.1056/NEJMc2005073
- ↑ a b Yan Bai, Lingsheng Yao, Tao Wei et al.: Presumed Asymptomatic Carrier Transmission of COVID-19. In: Journal of the American Medical Association. 21. Februar 2020, doi:10.1001/jama.2020.2565 (englisch).
- ↑ a b Q. Li, X. Guan, P. Wu et al.: Early Transmission Dynamics in Wuhan, China, of Novel Coronavirus–Infected Pneumonia. In: The New England Journal of Medicine. 29. Januar 2020, doi:10.1056/NEJMoa2001316 (englisch).
- ↑ Coronavirus disease 2019 (COVID-19). (PDF; 1,1 MB) Situation Report – 30. Weltgesundheitsorganisation (WHO), 19. Februar 2020, abgerufen am 23. Februar 2020.
- ↑ Camilla Rothe, Mirjam Schunk, Peter Sothmann et al.: Transmission of 2019-nCoV Infection from an Asymptomatic Contact in Germany. In: The New England Journal of Medicine. 30. Januar 2020, doi:10.1056/NEJMc2001468 (englisch).
- ↑ Kai Kupferschmidt: Study claiming new coronavirus can be transmitted by people without symptoms was flawed. In: Science. 3. Februar 2020 (englisch, sciencemag.org).
- ↑ Sandra Ciesek et al.: Evidence of SARS-CoV-2 Infection in Returning Travelers from Wuhan, China. The New England Journal of Medicine, 18. Februar 2018 doi:10.1056/NEJMc2001899
- ↑ Jing Liu: Asymptomatic cases in a family cluster with SARS-CoV-2 infection. Lancet, 19. Februar 2020, doi:10.1016/S1473-3099(20)30114-6
- ↑ F. Zhou et al.: Clinical course and risk factors for mortality of adult inpatients with COVID-19 in Wuhan, China: a retrospective cohort study. Lancet, 9. März 2020 doi:10.1016/S0140-6736(20)30566-3
- ↑ Haibo Xu et al.: Positive RT-PCR Test Results in Patients Recovered From COVID-19. JAMA, 27. Februar 2020, doi:10.1001/jama.2020.2783
- ↑ Einzelne genesene COVID-19-Patienten positiv auf SARS-CoV-2 getestet. In: Website Sciencemediacentre Germany. 2. März 2020, abgerufen am 4. März 2020.
- ↑ Hiroshi Nishiura, Natalie Linton, Andrei Akhmetzhanov: Serial interval of novel 1 coronavirus (COVID-19) infections. Preprint, 2020, medRxive, doi: https://doi.org/10.1101/2020.02.03.20019497, abgerufen 25. März 2020
- ↑ Zhanwei Du, Lin Wang, Lauren Meyers u. a.: The serial interval of COVID-19 from publicly reported confirmed cases. Preprint, CDC Emergent Effective Diseases Research Letter 2020 (CDC, Abstract abgerufen am 25. März 2020)
- ↑ a b Peng Zhou, Xing-Lou Yang, Xian-Guang Wang et al.: A pneumonia outbreak associated with a new coronavirus of probable bat origin. In: Nature. 3. Februar 2020, doi:10.1038/s41586-020-2012-7 (englisch, dieser Artikel wurde am 23. Januar 2020 vorab ohne Peer-Review auf bioRxiv veröffentlicht).
- ↑ Sean Wei Xiang Ong, Yian Kim Tan, Po Ying Chia et al.: Air, Surface Environmental, and Personal Protective Equipment Contamination by Severe Acute Respiratory Syndrome Coronavirus 2 (SARS-CoV-2) From a Symptomatic Patient. Journal of the American Medical Association, 4. März 2020 doi:10.1001/jama.2020.3227
- ↑ a b Yu Zhao, Zixian Zhao, Yujia Wang, Yueqing Zhou, Yu Ma, Wei Zuo: Single-cell RNA expression profiling of ACE2, the putative receptor of Wuhan 2019-nCov. In: BioRxiv. 26. Januar 2020, doi:10.1101/2020.01.26.919985 (englisch).
- ↑ a b Haibo Zhang, Josef M. Penninger, Yimin Li, Nanshan Zhong & Arthur S. Slutsky: Angiotensin‑converting enzyme 2 (ACE2) as a SARS‑CoV‑2 receptor: molecular mechanisms and potential therapeutic target. In: Intensive Care Medicine. 3. März 2020, doi:10.1007/s00134-020-05985-9 (englisch).
- ↑ Shaobo Shi, Mu Qin, Bo Shen et al.: Association of Cardiac Injury With Mortality in Hospitalized Patients With COVID-19 in Wuhan, China. In: JAMA Cardiology. 25. März 2020, doi:10.1001/jamacardio.2020.0950 (englisch).
- ↑ Report of the WHO-China Joint Mission on Coronavirus Disease 2019 (COVID-19). (PDF; 1,6 MB) 16–24 February 2020. Weltgesundheitsorganisation (WHO), 28. Februar 2020, abgerufen am 2. März 2020.
- ↑ Neues Coronavirus – Informationen für die hausärztliche Praxis. DEGAM S1-Handlungsempfehlung. AWMF-Register-Nr. 053-054. Deutsche Gesellschaft für Allgemeinmedizin und Familienmedizin e.V., 20. März 2020 (awmf.org [PDF; abgerufen am 26. März 2020]).
- ↑ a b Antworten auf häufig gestellte Fragen zum Coronavirus SARS-CoV-2. In: Website des Robert Koch-Instituts. 25. Februar 2020, abgerufen am 26. Februar 2020.
- ↑ Jasper Fuk-Woo Chan, Shuofeng Yuan, Kin-Hang Kok et al.: A familial cluster of pneumonia associated with the 2019 novel coronavirus indicating person-to-person transmission: a study of a family cluster. In: The Lancet. 24. Januar 2020, doi:10.1016/S0140-6736(20)30154-9 (englisch).
- ↑ a b C. Huang, Y. Wang, X. Li et al.: Clinical features of patients infected with 2019 novel coronavirus in Wuhan, China. In: The Lancet. 24. Januar 2020, doi:10.1016/S0140-6736(20)30183-5 (englisch).
- ↑ Peter-Philipp Schmitt: Virologe Hendrik Streeck: „Wir haben neue Symptome entdeckt“. In: FAZ.NET. ISSN 0174-4909 (faz.net [abgerufen am 21. März 2020]).
- ↑ Nanshan Chen, Min Zhou, Xuan Dong et al.: Epidemiological and clinical characteristics of 99 cases of 2019 novel coronavirus pneumonia in Wuhan, China: a descriptive study. In: The Lancet. 30. Januar 2020, doi:10.1016/S0140-6736(20)30211-7.
- ↑ a b 2019-nCoV: Erste Bilder vom Virus und Erkenntnisse zum klinischen Verlauf. In: Website Deutsches Ärzteblatt. 27. Januar 2020, abgerufen am 11. Februar 2020.
- ↑ J. F. Bermejo-Martin, R. Almansa u. a.: Lymphopenic community acquired pneumonia as signature of severe COVID-19 infection. In: The Journal of Infection. [elektronische Veröffentlichung vor dem Druck] März 2020, doi:10.1016/j.jinf.2020.02.029, PMID 32145214.
- ↑ Katarina Zimmer: Why Some COVID-19 Cases Are Worse than Others. In: the-scientist.com. 24. Februar 2020, abgerufen am 22. März 2020 (englisch).
- ↑ P. Mehta, D. F. McAuley u. a.: COVID-19: consider cytokine storm syndromes and immunosuppression. In: The Lancet. [elektronische Veröffentlichung vor dem Druck] März 2020, doi:10.1016/S0140-6736(20)30628-0, PMID 32192578.
- ↑ Sven Siebenand: Diagnosestellung: Lymphopenie als Marker für schweren Verlauf von Covid-19. In: pharmazeutische-zeitung.de. 16. März 2020, abgerufen am 22. März 2020.
- ↑ a b Tedros Adhanom Ghebreyesus: WHO Director-General’s opening remarks at the media briefing on COVID-19 – 24 February 2020. In: Website Weltgesundheitsorganisation (WHO). 24. Februar 2020, abgerufen am 26. Februar 2020 (englisch).
- ↑ Diese Institute bieten den SARS-CoV-2 PCR Test an. In: Website Gesellschaft für Virologie e.V. (GfV). Abgerufen am 26. März 2020.
- ↑ Falldefinition Coronavirus-Krankheit-2019(COVID-19). (PDF; 82 kB) In: Website des Robert Koch-Instituts. 24. März 2020, abgerufen am 26. März 2020.
- ↑ a b c d e f COVID-19: Verdachtsabklärung und Maßnahmen – Orientierungshilfe für Ärztinnen und Ärzte. (PDF; 116 kB) In: Website des Robert Koch-Instituts. 24. März 2020, abgerufen am 26. März 2020.
- ↑ 2019-nCoV: Verdachtsabklärung und Maßnahmen – Orientierungshilfe für Ärztinnen und Ärzte. (PDF; 59 kB) In: Website des Robert Koch-Instituts. 23. Januar 2020, abgerufen am 26. Januar 2020.
- ↑ SARS-CoV-2 / COVID-19 in die Differentialdiagnose einbeziehen. In: Website des Robert Koch-Instituts. 24. Februar 2020, abgerufen am 1. März 2020.
- ↑ a b c d Laboratory testing for 2019 novel coronavirus (2019-nCoV) in suspected human cases. In: Website WHO. Weltgesundheitsorganisation (WHO), 19. März 2020, abgerufen am 26. März 2020 (englisch).
- ↑ a b c Jaffar Al-Tawfiq, Ziad A. Memish: Diagnosis of SARS-CoV-2 Infection based on CT scan vs. RT-PCR: Reflecting on Experience from MERS-CoV. In: The Journal of Hospital Infection. 5. März 2020, doi:10.1016/j.jhin.2020.03.001 (englisch).
- ↑ Kathrin Strobel: Was tun bei Verdacht auf Coronavirus 2019-nCoV? In: medical-tribune.de. Medical Tribune Deutschland, 28. Januar 2020, abgerufen am 28. Januar 2020.
- ↑ Wenling Wang, Yanli Xu, Ruqin Gao et al.: Detection of SARS-CoV-2 in Different Types of Clinical Specimens. In: JAMA. 11. März 2020, doi:10.1001/jama.2020.3786 (englisch).
- ↑ Hinweise zur Testung von Patienten auf Infektion mit dem neuartigen Coronavirus SARS-CoV-2. In: Website des Robert Koch-Instituts (RKI). 21. März 2020, abgerufen am 26. März 2020.
- ↑ CDC Tests for 2019-nCoV. In: Website der US-amerikanischen Centers for Disease Control and Prevention (CDC). 5. Februar 2020, abgerufen am 10. Februar 2020 (englisch).
- ↑ Fatima Amanat, Thi Nguyen, Veronika Chromikova et al.: A serological assay to detect SARS-CoV-2 seroconversion in humans. In: Medrxiv. 18. März 2020, doi:10.1101/2020.03.17.20037713 (englisch).
- ↑ Heshui Shi, Xiaoyu Han, Nanchuan Jiang, Yukun Cao, Osamah Alwalid, Jin Gu, Yanqing Fan, Chuansheng Zheng: Radiological findings from 81 patients with COVID-19 pneumonia in Wuhan, China: a descriptive study. In: The Lancet Infectious Diseases. 24. Februar 2020, doi:10.1016/S1473-3099(20)30086-4 (englisch).
- ↑ a b c Jinnong Zhang, Luqian Zhou, Yuqiong Yang, Wei Peng, Wenjing Wang, Xuelin Chen: Therapeutic and triage strategies for 2019 novel coronavirus disease in fever clinics. In: The Lancet Respiratory Medicine. 13. Februar 2020, doi:10.1016/S2213-2600(20)30071-0 (englisch).
- ↑ Yi Huang, Sihan Wang, Yue Liu, Yaohui Zhang, Chuyun Zheng, Yu Zheng, Chaoyang Zhang, Weili Min, Huihui Zhou, Ming Yu, Mingjun Hu: A Preliminary Study on the Ultrasonic Manifestations of Peripulmonary Lesions of Non-Critical Novel Coronavirus Pneumonia (COVID-19). In: SSRN. 28. Februar 2020, doi:10.2139/ssrn.3544750 (englisch).
- ↑ Xingzhi Xie, Zheng Zhong, Wei Zhao, Chao Zheng, Fei Wang, Jun Liu: Chest CT for Typical 2019-nCoV Pneumonia: Relationship to Negative RT-PCR Testing. In: Radiology. 12. Februar 2020, S. 1–11, doi:10.1148/radiol.2020200343 (englisch).
- ↑ Zhijian Xu, Cheng Peng, Yulong Shi et al.: Nelfinavir was predicted to be a potential inhibitor of 2019 nCov main protease by an integrative approach combining homology modelling, molecular docking and binding free energy calculation. In: bioRxiv. 28. Januar 2020, S. 2020.01.27.921627, doi:10.1101/2020.01.27.921627 (englisch).
- ↑ Jon Cohen: Can an anti-HIV combination or other existing drugs outwit the new coronavirus? In: Science. 27. Januar 2020, doi:10.1126/science.abb0659 (englisch).
- ↑ Xin Liu, Xiu-Jie Wang: Potential inhibitors for 2019-nCoV coronavirus M protease from clinically approved medicines. In: bioRxiv. 29. Januar 2020, doi:10.1101/2020.01.29.924100 (englisch).
- ↑ Catharine I. Paules, Hilary D. Marston, Anthony S. Fauci: Coronavirus Infections – More Than Just the Common Cold. In: Journal of the American Medical Association. 23. Januar 2020, doi:10.1001/jama.2020.0757, PMID 31971553 (englisch).
- ↑ 上海药物所和上海科技大学联合发现一批可能对新型肺炎有治疗作用的老药和中药. Chinese Academy of Sciences, 25. Januar 2020 (chinesisch).
- ↑ Wang Xiaoyu: Drugs with potential against coronavirus in human trials. In: Website China Daily. 15. Februar 2020, abgerufen am 16. Februar 2020 (englisch).
- ↑ Kai Kupferschmidt, Jon Cohen: WHO launches global megatrial of the four most promising coronavirus treatments. In: Science. 22. März 2020, abgerufen am 23. März 2020.
- ↑ Fu-Sheng Wang, Chao Zhang: What to do next to control the 2019-nCoV epidemic? In: The Lancet. Band 395, Nr. 10222, 8. Februar 2020, S. 391–393, doi:10.1016/S0140-6736(20)30300-7 (englisch).
- ↑ Jiaan Xia et al.: A Trial of Lopinavir–Ritonavir in Adults Hospitalized with Severe Covid-19. The New England Journal of Medicine, 18. März 2020 doi:10.1056/NEJMoa2001282
- ↑ D. Wang, B. Hu, C. Hu et al.: Clinical Characteristics of 138 Hospitalized Patients With 2019 Novel Coronavirus–Infected Pneumonia in Wuhan, China. In: Journal of the American Medical Association. 7. Februar 2020, doi:10.1001/jama.2020.1585 (englisch).
- ↑ Zhang Yangfei: First antiviral drug approved to fight coronavirus. In: Website China Daily. 17. Februar 2020, abgerufen am 17. Februar 2020 (englisch).
- ↑ Favipiravir shows good clinical efficacy in treating COVID-19: official, Xinhuanet, 17. März 2020, zuletzt abgerufen am 19. März 2020
- ↑ Manli Wang, Ruiyuan Cao, Leike Zhang, Xinglou Yang, Jia Liu, Mingyue Xu, Zhengli Shi, Zhihong Hu, Wu Zhong, Gengfu Xiao: Remdesivir and chloroquine effectively inhibit the recently emerged novel coronavirus (2019-nCoV) in vitro. Letter to the Editor. In: Cell Research. Band 30, 4. Februar 2020, doi:10.1038/s41422-020-0282-0.
- ↑ Xueting Yao, Fei Ye, Miao Zhang, Cheng Cui, Baoying Huang, Peihua Niu, Xu Liu, Li Zhao, Erdan Dong, Chunli Song, Siyan Zhan, Roujian Lu, Haiyan Li, Wenjie Tan, Dongyang Liu: In Vitro Antiviral Activity and Projection of Optimized Dosing Design of Hydroxychloroquine for the Treatment of Severe Acute Respiratory Syndrome Coronavirus 2 (SARS-CoV-2). In: Clinical Infectious Diseases. 9. März 2020, doi:10.1093/cid/ciaa237, PMID 32150618 (Im Erscheinen, Vorabveröffentlichung).
- ↑ Jia Liu, Ruiyuan Cao, Mingyue Xu, Xi Wang, Huanyu Zhang, Hengrui Hu, Yufeng Li, Zhihong Hu, Wu Zhong, Manli Wang: Hydroxychloroquine, a less toxic derivative of chloroquine, is effective in inhibiting SARS-CoV-2 infection in vitro. In: Cell Discover. Band 6, 18. März 2020, doi:10.1038/s41421-020-0156-0.
- ↑ Jianjun Gao, Zhenxue Tian, Xu Yan: Breakthrough: Chloroquine phosphate has shown apparent efficacy in treatment of COVID-19 associated pneumonia in clinical studies. Letter. In: BioScience Trends. Band 14, Nr. 1, 29. Februar 2020, doi:10.5582/bst.2020.01047.
- ↑ Chen Jun, Liu Danping, Liu Li, Liu Ping, Xu Qingnian, Xia Lu, Ling Yun, Huang Dan, Song Shuli, Zhang Dandan, Qian Zhiping, Li Tao, Shen Yinzhong, Lu Hongzhou: A pilot study of hydroxychloroquine in treatment of patients with common coronavirus disease-19 (COVID-19). In: Journal of Zhejiang University (Medical Sciences). Band 49, Nr. 1, 3. März 2020, doi:10.3785/j.issn.1008-9292.2020.03.03 (com.cn [PDF]).
- ↑ Philippe Gautret, Jean-Christophe Lagier, Philippe Parola, Van Thuan Hoang, Line Meddeb, Morgane Mailhe, Barbara Doudier, Johan Courjon, Valérie Giordanengo, Vera Esteves Vieira, Hervé Tissot Dupont, Stéphane Honoré, Philippe Colson, Eric Chabrière, Bernard La Scola, Jean-Marc Rolain, Philippe Brouqui, Didier Raoult: Hydroxychloroquine and azithromycin as a treatment of COVID‐19: results of an open‐label non‐randomized clinical trial. In: International Journal of Antimicrobial Agents. 20. März 2020, doi:10.1016/j.ijantimicag.2020.105949.
- ↑ Hanno Böck: About that Hydroxychloroquine for COVID-19 trial. In: Better Science. 23. März 2020, abgerufen am 23. März 2020.
- ↑ Tübinger Tropenmediziner wollen Test zu Corona-Medikament. In: swr.de. 17. März 2020, abgerufen am 18. März 2020.
- ↑ Chloroquine Prevention of Coronavirus Disease (COVID-19) in the Healthcare Setting (COPCOV). In: ClinicalTrials.gov. U.S. National Library of Medicine, 11. März 2020, abgerufen am 23. März 2020 (Studienregistrierung).
- ↑ Sarah McPhee: ‘Cure’ found for coronavirus in Australia. In: The Chronicle. 16. März 2020, abgerufen am 23. März 2020.
- ↑ Riley Beggin: Trump keeps promoting an unproven coronavirus treatment — despite his experts’ advice. In: Vox.com. Vox Media, 21. März 2020, abgerufen am 23. März 2020.
- ↑ Instituut voor Tropische Geneeskunde, Universität Antwerpen, UMC Sint-Pieter, Sciensano, Federaal Agentschap voor Geneesmiddelen en Gezondheidsproducten (Hrsg.): Interim Clinical Guidance for Patients Suspected of/Confirmed with COVID-19 in Belgium. Version 4. 19. März 2020 (wiv-isp.be [PDF; abgerufen am 23. März 2020]).
- ↑ Kwak Sung-sun: Physicians work out treatment guidelines for coronavirus. In: Korea Biomedical Review. 13. Februar 2020, abgerufen am 23. März 2020.
- ↑ Wang Xiaodong: Plasma therapy could lead to development of vaccine for novel coronavirus pneumonia. In: Website China Daily. 17. Februar 2020, abgerufen am 18. Februar 2020 (englisch).
- ↑ Zhang Zhihao: More plasma needed from recovered coronavirus patients, experts say. In: Website China Daily. 17. Februar 2020, abgerufen am 18. Februar 2020 (englisch).
- ↑ China puts 245 COVID-19 patients on convalescent plasma therapy, Xinhuanet, 28. Februar 2020, zuletzt abgerufen am 18. März 2020
- ↑ Markus Hoffmann, Hannah Kleine-Weber, Simon Schroeder, Christian Drosten, Stefan Pöhlmann et al.: SARS-CoV-2 Cell Entry Depends on ACE2 and TMPRSS2 and Is Blocked by a Clinically Proven Protease Inhibitor. In: Cell. 4. März 2020, doi:10.1016/j.cell.2020.02.052 (englisch).
- ↑ Therapieschema der italienischen Fachgesellschaft AdET (italienisch), abgerufen am 21. März 2020
- ↑ Robert E. Fowelr: Care for Criticall Ill Patients With COVID-19. Journal of the American Medical Association, 11. März 2020 doi:10.1001/jama.2020.3633
- ↑ WHO rät von Einnahme von Ibuprofen bei Coronaverdacht ab. Die Welt, 17. März 2020.
- ↑ Lei Fang, George Karakiulakis, Michael Roth: Are patients with hypertension and diabetes mellitus at increased risk for COVID-19 infection? In: The Lancet Respiratory Medicine. 11. März 2020, doi:10.1016/S2213-2600(20)30116-8 (englisch).
- ↑ VIRUS/WHO-Rückzieher – keine Warnung vor Ibuprofen bei Covid-19-Verdacht. Focus Online, 19. März 2020.
- ↑ Roxanne Liu, John Miller: China approves use of Roche drug in battle against coronavirus complications. In: reuters.com. 4. März 2020, abgerufen am 22. März 2020 (englisch).
- ↑ 3 patients get better on arthritis drug. In: ansa.it. 13. März 2020, abgerufen am 22. März 2020 (englisch).
- ↑ Coronavirus, via libera dell'Aifa al farmaco anti-artrite efficace su 3 pazienti e a un antivirale: test in 5 centri. In: ilmessaggero.it. 22. März 2020, abgerufen am 22. März 2020 (italienisch).
- ↑ Randy Cron, W. Winn Chatham: How doctors can potentially significantly reduce the number of deaths from Covid-19. In: vox.com. 12. März 2020, abgerufen am 22. März 2020 (englisch).
- ↑ RoActemra - tocilizumab Committee for Medicinal Products for Human Use (CHMP), vom 28. Juni 2018
- ↑ Häusliche Isolierung bei bestätigter COVID-19-Erkrankung. In: Merkblatt für Patienten und Angehörige. Robert Koch-Institut, 2020, abgerufen am 25. März 2020.
- ↑ Jörn Seidel: Coronavirus in NRW: Wer ist gefährdet und wer nicht? In: WDR. 5. März 2020, abgerufen am 14. März 2020. nach Daten der China CDC Weekly
- ↑ Cosa dice il nuovo rapporto dell’Istituto Superiore di Sanità sul coronavirus. In: Il Post. 11. März 2020, abgerufen am 14. März 2020 (italienisch).
- ↑ The updates on COVID-19 in Korea as of 22 March. In: Press Release. Korea CDC, 22. März 2020, abgerufen am 22. März 2020.
- ↑ Novel Coronavirus (2019-nCoV). (PDF; 0,9 MB) Situation Report – 18. Weltgesundheitsorganisation (WHO), 7. Februar 2020, abgerufen am 8. Februar 2020.
- ↑ Nanshan Chen, Min Zhou, Xuan Dong et al.: Epidemiological and clinical characteristics of 99 cases of 2019 novel coronavirus pneumonia in Wuhan, China: a descriptive study. In: The Lancet. 30. Januar 2020, doi:10.1016/S0140-6736(20)30211-7.
- ↑ Sung-mok Jung, Andrei R. Akhmetzhanov, Katsuma Hayashi et al.: Real time estimation of the risk of death from novel coronavirus (2019-nCoV) infection: Inference using exported cases. In: medRxiv. 2. Februar 2020, doi:10.1101/2020.01.29.20019547 (englisch).
- ↑ Guillaume Favre: Real estimates of mortality following COVID-19 infection. Lancet Inf Dis, doi:10.1016/S1473-3099(20)30195-X
- ↑ Joseph T. Wu, Kathy Leung, Mary Bushman, Nishant Kishore, Rene Niehus, Pablo M. de Salazar, Benjamin J. Cowling, Marc Lipsitch, Gabriel M. Leung et al.: Estimating clinical severity of COVID-19 from the transmission dynamics in Wuhan, China. In: Nature Medicine. 19. März 2020, doi:10.1038/s41591-020-0822-7 (englisch).
- ↑ Chuan Qin et al.: Reinfection could not occur in SARS-CoV-2 infected rhesus macaques. In: bioRxiv. 14. März 2020, doi:10.1101/2020.03.13.990226 (archive.org [PDF]).
- ↑ Keine Mehrfachansteckung mit SARS-CoV-2 bei Affen. In: Deutsches Ärzteblatt. Deutscher Ärzteverlag, 18. März 2020, archiviert vom am 19. März 2020; abgerufen am 19. März 2020.
- ↑ Bundesministerim für GesundheitWie lange bleibt das Virus in der Luft aktiv?
- ↑ Prof. Dr. Christian Drosten Direktor des Instituts für Virologie, Charité – Universitätsmedizin Berlin: „Wie gefährlich wird das neue Coronavirus?“
- ↑ Bei Corona-Verdacht nicht zum Arzt: Wie Sie sich richtig verhalten
- ↑ Coronavirus disease (COVID-19) advice for the public. Weltgesundheitsorganisation (WHO), 2020, archiviert vom am 15. März 2020; abgerufen am 15. März 2020 (englisch).
- ↑ Hygiene beim Husten & Niesen. Bundeszentrale für gesundheitliche Aufklärung, archiviert vom am 13. März 2020; abgerufen am 15. März 2020.
- ↑ Antworten auf häufig gestellte Fragen zum Coronavirus SARS-CoV-2. In: Website des Robert Koch-Instituts. 13. März 2020, abgerufen am 13. März 2020.
- ↑ Jon Cohen: Scientists are moving at record speed to create new coronavirus vaccines—but they may come too late. In: Science. 27. Januar 2020, doi:10.1126/science.abb0612 (englisch).
- ↑ Sechste Infektion bestätigt: Kind in Bayern an Coronavirus erkrankt. In: Website tagesschau.de. 31. Januar 2020, abgerufen am 9. Februar 2020.
- ↑ Donald Trumps Test auf Coronavirus negativ ausgefallen. In: Der Spiegel – Politik. Abgerufen am 15. März 2020.
- ↑ Florian Schumann: Deutscher Coronavirus-Experte: „Wir müssen uns auf eine Pandemie einstellen“. In: Website Der Tagesspiegel. 13. Februar 2020, abgerufen am 15. Februar 2020.
- ↑ www.rki.de: Lieferengpässe.
- ↑ Lieferengpass Pneumokokken.
- ↑ Gesundheitssenatorin begrüßt Ausweitung des Risikogebiets durch Robert-Koch-Institut. In: berlin.de. 26. Februar 2020, abgerufen am 29. Februar 2020.
- ↑ Coronavirus: Wann gilt der Katastrophenfall – und was folgt? In: rbb24.de. 26. Februar 2020, abgerufen am 29. Februar 2020.
- ↑ Empfehlungen des Robert Koch-Instituts zur Meldung von Verdachtsfällen von COVID-19. Robert Koch-Institut, 24. März 2020, abgerufen am 26. März 2020.
- ↑ Epidemiegesetz 1950. Bundesrecht konsolidiert, Gesamte Rechtsvorschrift. In: RIS. 14. Juni 2018, abgerufen am 6. März 2020: „Der Anzeigepflicht unterliegen: […] (2) Der Bundesminister für Gesundheit und Frauen kann, […], durch Verordnung weitere übertragbare Krankheiten der Meldepflicht unterwerfen oder bestehende Meldepflichten erweitern.“
- ↑ 15. Verordnung des Bundesministers für Arbeit, Soziales, Gesundheit und Konsumentenschutz betreffend anzeigepflichtige übertragbare Krankheiten 2020. In: Bundesgesetzblatt für die Republik Österreich. 26. Januar 2020, abgerufen am 4. März 2020: „Der Anzeigepflicht nach dem Epidemiegesetz1950 unterliegen Verdachts-, Erkrankungs- und Todesfälle an 2019-nCoV (‚2019 neuartiges Coronavirus‘).“
- ↑ Absonderungsverordnung. Bundesrecht konsolidiert: Gesamte Rechtsvorschrift für Absonderung Kranker, Krankheitsverdächtiger und Ansteckungsverdächtiger und Bezeichnung von Häusern und Wohnungen, Fassung vom 6. März 2020. In: RIS, Bundesrecht konsolidiert. 31. Januar 2020, abgerufen am 6. März 2020: „Bei Masern oder Infektion mit 2019-nCoV (‘2019 neuartiges Coronavirus‚) sind die Kranken und Krankheitsverdächtigen abzusondern oder nach den Umständen des Falles lediglich bestimmten Verkehrsbeschränkungen zu unterwerfen.“
- ↑ Verordnung vom 31. Jänner 2020. 21. Verordnung des Bundesministers für Soziales, Gesundheit, Pflege und Konsumentenschutz, mit der die Verordnung des Ministers des Innern im Einvernehmen mit dem Minister für Kultus und Unterricht vom 22. Februar 1915, betreffend die Absonderung Kranker, Krankheitsverdächtiger und Ansteckungsverdächtiger und die Bezeichnung von Häusern und Wohnungen geändert wird. In: Bundesgesetzblatt für die Republik Österreich. 31. Januar 2020, abgerufen am 6. März 2020: „In § 4 3. Satz wird nach dem Wort ‚Masern‘ die Wortfolge ‚oder Infektion mit 2019-nCoV (‘2019 neuartiges Coronavirus‚)‘ eingefügt.“
- ↑ Neues Coronavirus: Informationen für Gesundheitsfachpersonen. Verdachts- und Meldekriterien sowie Meldeformular. Bundesamt für Gesundheit, 5. März 2020, abgerufen am 5. März 2020.
- ↑ Bundesgesetz über die Bekämpfung übertragbarer Krankheiten des Menschen. Epidemiengesetz, EpG. Bundeskanzlei, 1. Januar 2017, abgerufen am 6. März 2020.
- ↑ Verordnung über die Bekämpfung übertragbarer Krankheiten des Menschen. (Epidemienverordnung, EpV) vom 29. April 2015 (Stand am 1. März 2019). Bundeskanzlei, abgerufen am 6. März 2020.
- ↑ Verordnung des EDI über die Meldung von Beobachtungen übertragbarer Krankheiten des Menschen. vom 1. Dezember 2015 (Stand am 1. Februar 2020). Bundeskanzlei, abgerufen am 6. März 2020.
- ↑ Meldeformulare. COVID-19 Meldung Update 4. März 2020. Bundesamt für Gesundheit, 4. März 2020, abgerufen am 5. März 2020.
- ↑ ICD-10 (WHO und GM): U07.1 kodiert COVID-19, Coronavirus-Krankheit-2019. Deutsches Institut für Medizinische Dokumentation und Information (DIMDI), 17. Februar 2020, abgerufen am 29. Februar 2020.
- ↑ ICD-10 (WHO und GM): U07.2 kodiert Verdacht auf COVID-19. Deutsches Institut für Medizinische Dokumentation und Information (DIMDI), 23. März 2020, abgerufen am 26. März 2020.
- ↑ Coronaviren können für Haustiere gefährlich werden. 6. März 2020, abgerufen am 6. März 2020.
- ↑ a b Q&A on coronaviruses (COVID-19). Abgerufen am 6. März 2020 (englisch).
- ↑ Covid-19: Können Haustiere das Coronavirus übertragen? 6. März 2020, abgerufen am 6. März 2020.
- ↑ a b c Coronavirus: Nein, Hunde erkranken nicht an Covid-19. In: Der Spiegel – Wissenschaft. Abgerufen am 6. März 2020.
- ↑ Weltorganisation für Tiergesundheit (OIE): Immediate notification. Tai Hang, Islands District, Hong Kong. Auf: oie.int vom 29. Februar 2020.