„Depression“ – Versionsunterschied
| [gesichtete Version] | [gesichtete Version] |
→Hormone und Kultur: Abschnittstitel präzisiert, Reihenfolge angepasst, erst Schwangerschaft, dann Geburt |
→Biologische Einflüsse: Neuer Abschnitt "Hormonelle Verhütung" + Kernaussage |
||
| Zeile 200: | Zeile 200: | ||
Das Auftreten eines depressiven [[Syndrom]]s als [[Entzugssyndrom|Entzugserscheinungen]] nach ''Drogenkonsum'', ermöglicht es Forschern, diesen Effekt gezielt zu nutzen, um bei Tieren Depression und Möglichkeiten ihrer Behandlung zu untersuchen.<ref name="PMID22037449">T. Renoir, T. Y. Pang, L. Lanfumey: ''Drug withdrawal-induced depression: serotonergic and plasticity changes in animal models.'' In: ''Neuroscience and biobehavioral reviews.'' Band 36, Nummer 1, Januar 2012, S. 696–726, [[doi:10.1016/j.neubiorev.2011.10.003]]. PMID 22037449 (Review).</ref> |
Das Auftreten eines depressiven [[Syndrom]]s als [[Entzugssyndrom|Entzugserscheinungen]] nach ''Drogenkonsum'', ermöglicht es Forschern, diesen Effekt gezielt zu nutzen, um bei Tieren Depression und Möglichkeiten ihrer Behandlung zu untersuchen.<ref name="PMID22037449">T. Renoir, T. Y. Pang, L. Lanfumey: ''Drug withdrawal-induced depression: serotonergic and plasticity changes in animal models.'' In: ''Neuroscience and biobehavioral reviews.'' Band 36, Nummer 1, Januar 2012, S. 696–726, [[doi:10.1016/j.neubiorev.2011.10.003]]. PMID 22037449 (Review).</ref> |
||
===== Hormonelle Verhütung ===== |
|||
Mädchen und Frauen, die [[Hormonelle Kontrazeption|hormonelle Verhütungsmittel]] verwenden haben je nach Alter und Präparat ein 1.2 bis 3.0-fach erhöhtes Risiko an Depressionen zu Erkranken. <ref>{{Literatur |Autor=Charlotte Wessel Skovlund, Lina Steinrud Mørch, Lars Vedel Kessing, Øjvind Lidegaard |Titel=Association of Hormonal Contraception With Depression |Sammelwerk=JAMA Psychiatry |Band=73 |Nummer=11 |Datum=2016-11-01 |ISSN=2168-622X |DOI=10.1001/jamapsychiatry.2016.2387 |Seiten=1154 |Online=http://archpsyc.jamanetwork.com/article.aspx?doi=10.1001/jamapsychiatry.2016.2387 |Abruf=2020-12-08}}</ref> |
|||
==== Schwangerschaft ==== |
==== Schwangerschaft ==== |
||
Version vom 8. Dezember 2020, 07:12 Uhr

| Klassifikation nach ICD-10 | |
|---|---|
| F06.3 | Organische affektive Störungen |
| F20.4 | Postschizophrene Depression |
| F25.– | Schizoaffektive Störungen |
| F31.– | Bipolare affektive Störung |
| F32.– | Depressive Episode |
| F33.– | Rezidivierende depressive Störung |
| F34.- | Anhaltende affektive Störungen |
| F41.2 | Angst und depressive Störung, gemischt |
| F53.0 | Leichte psychische und Verhaltensstörungen im Wochenbett, anderenorts nicht klassifiziert |
| F92.0 | Störung des Sozialverhaltens mit depressiver Störung |
| ICD-10 online (WHO-Version 2019) | |
Die Depression (lateinisch depressio von lateinisch deprimere „niederdrücken“) ist eine psychische Störung bzw. Erkrankung. Typische Symptome einer Depression sind gedrückte Stimmung, Grübeln, das Gefühl von Hoffnungslosigkeit und ein verminderter Antrieb. Häufig gehen Freude und Lustempfinden, Selbstwertgefühl, Leistungsfähigkeit, Einfühlungsvermögen und das Interesse am Leben verloren. Lebensfreude und Lebensqualität sind dadurch oft beeinträchtigt.
Diese Beschwerden treten auch bei gesunden Menschen im Rahmen der Trauer nach einer Verlusterfahrung auf und müssen sich im Erscheinungsbild nicht von einer Depression unterscheiden; sie gehen jedoch in der Regel von allein wieder vorüber. Krankheit liegt vor, wenn die Symptomatik unverhältnismäßig lang anhält bzw. in Schwere und Dauer in keinem angemessenen Verhältnis zu den symptomauslösenden Faktoren steht.
In der Psychiatrie wird die Depression den affektiven Störungen zugeordnet. Die Diagnose wird nach Symptomen und Verlauf (z. B. einmalige oder wiederholte depressive Episode) gestellt. Die Standardbehandlung einer Depression beinhaltet Psychotherapie und ab einem gewissen Schweregrad zusätzlich die Einnahme von Antidepressiva.
Im alltäglichen Sprachgebrauch wird der Begriff depressiv häufig für eine normale traurig-niedergeschlagene Stimmungslage ohne Krankheitswert verwendet[1] (der richtige Fachbegriff dazu wäre deprimiert). Im medizinischen Sinne ist die Depression jedoch eine ernste, behandlungsbedürftige und oft folgenreiche Erkrankung, die sich der Beeinflussung durch Willenskraft oder Selbstdisziplin des Betroffenen entzieht. Sie stellt eine wesentliche Ursache für Arbeitsunfähigkeit oder Frühverrentung dar und ist an rund der Hälfte der jährlichen Selbsttötungen in Deutschland beteiligt.
Epidemiologie
Die Lebenszeitprävalenz einer depressiven Erkrankung (alle Formen) beträgt zwischen 16 und 20 %. Frauen erkranken etwa doppelt so häufig wie Männer.[2]. In Ländern mit höheren Einkommen werden höhere Prävalenzen beobachtet, als in Ländern mit niedrigeren Einkommen. [3]
Bei Kindern (unter 13 Jahre) sind ca. 2,8%, bei Jugendlichen (13–18 Jahre) 5,6 % betroffen (Mädchen 5,9 %, Jungen 4,6 %).[4]
Die Krankheitslast durch Depressionen, etwa in Form von Arbeitsunfähigkeiten, stationären Behandlungen und Frühverrentungen, ist in Deutschland in den letzten Jahren stark angestiegen.[5][6][7] Es wird angenommen, dass sich die tatsächliche Krankheitshäufigkeit weniger gravierend verändert hat und die beobachtete Zunahme teilweise auf eine bessere Erkennung und geringere Stigmatisierung psychischer Erkrankungen zurückzuführen ist.[8] Auch die mit der Zeit niedrigschwelliger gewordenen Diagnose-Kriterien für Depressionen werden als Teilursache diskutiert.[9] Andererseits sprechen Ergebnisse von Langzeitstudien eher für einen tatsächlichen Anstieg der Erkrankungsfälle, der mit verschiedenen gesellschaftlichen Einflussfaktoren in Zusammenhang gebracht wird.[10][11][12]
Auch in Deutschland scheinen nach Krankenkassendaten jüngere Generationen gefährdeter zu sein, im Laufe ihres Lebens an einer psychischen Störung zu leiden.[13] Die durchschnittliche Arbeitsunfähigkeitsdauer der versicherten Erkrankten belief sich im Jahr 2014 laut Angaben der Techniker Krankenkasse auf 64 Tage (im Vergleich: bei allen Diagnosen durchschnittlich 13 Tage). Von den zehn Gruppen mit den höchsten Erkrankungsraten gehören sieben dem Berufsbereich Gesundheit, Soziales, Lehre und Erziehung an. Mit Abstand führen Mitarbeiter in Callcentern die Liste an; gefolgt von Alten- und Krankenpflegern, Erziehern und Kinderbetreuern, Mitarbeitern der öffentlichen Verwaltung und Beschäftigten im Bewachungsgewerbe. Vergleichsweise wenig anfällig sind Hochschullehrer, Software-Entwickler und Ärzte. Frauen sind fast doppelt so oft betroffen wie Männer. Von 2000 bis 2013 hat sich die Zahl der verordneten Tagesdosen von Antidepressiva fast verdreifacht. In regionaler Hinsicht führen Hamburg (1,4 Arbeitsunfähigkeitstage pro versichertem Arbeitnehmer), Schleswig-Holstein und Berlin (je 1,3 Tage) die Liste an. In Hamburg sind 9,2 Prozent der gesamten Arbeitsunfähigkeitstage durch Depression bedingt. In Süd- und Ostdeutschland sind die Raten im Durchschnitt geringer.[14] Bei Studierenden, die bisher als relativ gesunde Gruppe galten, sind inzwischen nach Angaben der Barmer GEK 17 Prozent (etwa 470.000 Menschen), vor allem ältere, von einer psychiatrischen Diagnose betroffen.[15]
Anzeichen
Symptome
Im Jahre 2011 wurde von mehreren Fachgesellschaften wie der Deutschen Gesellschaft für Psychiatrie und Psychotherapie, Psychosomatik und Nervenheilkunde (DGPPN) eine Versorgungsleitlinie zum Thema Depression erarbeitet. Sie empfiehlt, zur Diagnose nach ICD-10 zwischen drei Haupt- und sieben Zusatzsymptomen zu unterscheiden.[16]
Diagnostische Symptome
Die Hauptsymptome sind:[16]
- Gedrückte, depressive Stimmung: Die Depression ist charakterisiert durch Stimmungseinengung oder bei einer schweren Depression (englisch major unipolar depression) das „Gefühl der Gefühllosigkeit“ bzw. das Gefühl anhaltender innerer Leere.
- Interessensverlust und Freudlosigkeit: Verlust der Fähigkeit zu Freude oder Trauer; Verlust der affektiven Resonanz, das heißt, die Stimmung des Patienten ist durch Zuspruch nicht aufzuhellen
- Antriebsmangel und erhöhte Ermüdbarkeit: Ein weiteres typisches Symptom ist die Antriebshemmung. Bei einer schweren depressiven Episode können Betroffene in ihrem Antrieb so stark gehemmt sein, dass sie auch einfachste Tätigkeiten wie Körperpflege, Einkaufen oder Abwaschen nicht mehr verrichten können.[17]
Die Zusatzsymptome sind:[16]
- verminderte Konzentration und Aufmerksamkeit
- vermindertes Selbstwertgefühl und Selbstvertrauen (Insuffizienzgefühl)
- Schuldgefühle und Gefühle von Minderwertigkeit
- negative und pessimistische Zukunftsperspektiven (hoffnungslos): Charakteristisch sind übertriebene Sorge um die Zukunft, unter Umständen übertriebene Beunruhigung durch Bagatellstörungen im Bereich des eigenen Körpers (siehe Hypochondrie), das Gefühl der Hoffnungslosigkeit, der Hilflosigkeit oder tatsächliche Hilflosigkeit
- Suizidgedanken oder -handlungen: Schwer Betroffene empfinden oft eine völlige Sinnlosigkeit ihres Lebens. Häufig führt dieser qualvolle Zustand zu latenter oder akuter Suizidalität.[18]
- Schlafstörungen
- verminderter Appetit
Mögliche weitere Symptome
Ferner kann zusätzlich noch ein somatisches Syndrom vorliegen:
- Interessenverlust oder Verlust der Freude
- mangelnde Fähigkeit, emotional auf die Umwelt zu reagieren
- frühmorgendliches Erwachen: Der Schlaf ist gestört in Form von vorzeitigem Erwachen, mindestens zwei Stunden vor der gewohnten Zeit. Diese Schlafstörungen sind Ausdruck eines gestörten 24-Stunden-Rhythmus. Die Störung des chronobiologischen Rhythmus ist ebenfalls ein charakteristisches Symptom.
- Morgentief: Häufig geht es dem Kranken vormittags besonders schlecht. Bei einer seltenen Krankheitsvariante verhält es sich umgekehrt: Es tritt ein sogenanntes „Abendtief“ auf, das heißt, die Symptome verstärken sich gegen Abend und das Einschlafen ist erschwert oder erst gegen Morgen möglich.
- psychomotorische Hemmung oder Agitiertheit: Die Hemmung von Bewegung und Initiative geht häufig mit innerer Unruhe einher, die körperlich als ein Leidgefühl wahrgenommen wird und sehr quälend sein kann (stumme Exzitation, lautlose Panik).[17]
- deutliche Appetitlosigkeit,
- Gewichtsabnahme, Gewichtszunahme („Kummerspeck“),
- auch kann sich das sexuelle Interesse vermindern oder erlöschen (Libidoverlust).
Depressive Erkrankungen gehen gelegentlich mit körperlichen Symptomen einher, sogenannten Vitalstörungen, Schmerzen in ganz unterschiedlichen Körperregionen, am typischsten mit einem quälenden Druckgefühl auf der Brust. Während einer depressiven Episode ist die Infektionsanfälligkeit erhöht. Beobachtet wird auch sozialer Rückzug, das Denken ist verlangsamt (Denkhemmung), sinnloses Gedankenkreisen (Grübelzwang), Störungen des Zeitempfindens. Häufig bestehen Reizbarkeit und Ängstlichkeit. Hinzukommen kann eine Überempfindlichkeit gegenüber Geräuschen.[19]
Wie eine Übersichtsarbeit von 2019 hervorhebt, können zu den Beeinträchtigungen bei Depression zusätzlich zu affektiven Merkmalen auch kognitive Merkmale betroffen sein wie Exekutivfunktionen, Lernen, Gedächtnis, Verarbeitungsgeschwindigkeit und Aufmerksamkeit. Der Fokus bei der Auseinandersetzung mit Depressionen liege jedoch in der Regel auf affektiven Merkmalen, obwohl insbesondere Aufmerksamkeitsstörungen sich sehr negativ auf das Funktionieren im Alltag auswirke. Im Gegensatz zu anderen Symptomen der Depression verbessere sich die Aufmerksamkeit bei den meisten Patienten durch aktuelle Behandlungsformen, insbesondere SSRIs, nicht. Medikamente, die hingegen auf Katecholamine abzielen (z. B. Dopamin, Noradrenalin), können einer verbesserten Aufmerksamkeitsspanne zugutekommen.[20]
Schweregrad
Der Schweregrad wird nach ICD-10 gemäß der Anzahl der Symptome eingeteilt:[16]
- leichte Depression: zwei Hauptsymptome und zwei Zusatzsymptome
- mittelschwere Depression: zwei Hauptsymptome und drei bis vier Zusatzsymptome
- schwere Depression: drei Hauptsymptome und fünf oder mehr Zusatzsymptome
Geschlechtsunterschiede
Die Symptomatik einer Depression kann sich je nach Geschlecht auf unterschiedliche Weise ausprägen. Bei den Kernsymptomen sind die Unterschiede gering. Während bei Frauen eher Phänomene wie Mutlosigkeit und Grübeln verstärkt zu beobachten sind, gibt es bei Männern deutliche Hinweise darauf, dass eine Depression sich auch in einer Tendenz zu aggressivem Verhalten niederschlagen kann. In einer Studie von 2014 wurden die unterschiedlichen Ausprägungen bei Frauen und Männern mit Unterschieden bei den biologischen Systemen der Stressreaktion in Verbindung gebracht.[21]
Bei Kindern und Jugendlichen
Das Erkennen von Depressionssymptomen bei Vorschulkindern ist inzwischen relativ gut erforscht, erfordert jedoch die Beachtung einiger Besonderheiten. Entsprechendes gilt für Schulkinder und Jugendliche.[22] Bei Kindern liegt die Prävalenz von Depression etwa bei drei Prozent, bei Jugendlichen bei etwa achtzehn Prozent.[23] Die Symptome sind bei Kindern und Jugendlichen oft nur schwer zu erkennen, da sie von alterstypischen Verhaltensweisen überlagert werden. Dies erschwert die Diagnostik.
Für Kinder und Jugendliche gelten die gleichen Diagnoseschlüssel wie für Erwachsene. Allerdings können bei Kindern eine ausgesprochene Verleugnungstendenz und große Schamgefühle vorliegen. In einem solchen Fall kann Verhaltensbeobachtung und die Befragung der Eltern hilfreich sein. Auch die familiäre Belastung in Hinblick auf depressive Störungen sowie anderen Störungen sollte in den Blick genommen werden. Im Zusammenhang mit Depression wird oft eine Anamnese des Familiensystems nach Beziehungs- und Bindungsstörungen sowie frühkindlichen Deprivationen oder auch seelischen, körperlichen und sexuellen Misshandlungen erstellt.[24]
Zu den weiteren diagnostischen Schritten kann auch eine Befragung der Schule oder des Kindergartens hinsichtlich der Befindlichkeit des Kindes oder Jugendlichen zählen. Häufig wird auch eine orientierende Intelligenzdiagnostik durchgeführt, welche eine eventuelle Über- oder Unterforderung aufdecken soll. Spezifische Testverfahren für Depression im Kindes- und Jugendalter sind das Depressions-Inventar für Kinder und Jugendliche (DIKJ) und der Depressions-Test für Kinder (DTK).
Diagnose
| Klassifikation nach ICD-10 | |
|---|---|
| F32.0 | Leichte depressive Episode (Der Patient fühlt sich krank und sucht ärztliche Hilfe, kann aber trotz Leistungseinbußen seinen beruflichen und privaten Pflichten noch gerecht werden, sofern es sich um Routine handelt.) |
| F32.1 | Mittelgradige depressive Episode (Berufliche oder häusliche Anforderungen können nicht mehr oder – bei Tagesschwankungen – nur noch zeitweilig bewältigt werden). |
| F32.2 | Schwere depressive Episode ohne psychotische Symptome (Der Patient bedarf ständiger Betreuung. Eine Klinik-Behandlung wird notwendig, wenn das nicht gewährleistet ist). |
| F32.3 | Schwere depressive Episode mit psychotischen Symptomen (Wie F.32.2, verbunden mit Wahngedanken, z. B. absurden Schuldgefühlen, Krankheitsbefürchtungen, Verarmungswahn u. a.). |
| F32.8 | Sonstige depressive Episoden |
| F32.9 | Depressive Episode, nicht näher bezeichnet |
| ICD-10 online (WHO-Version 2019) | |
Da die Depression eine sehr häufige Störung ist, sollte sie bereits vom Hausarzt erkannt werden, was aber nur in etwa der Hälfte aller Fälle gelingt. Manchmal wird die Diagnose erst von einem Psychiater, von einem Arzt für psychosomatische Medizin und Psychotherapie oder von einem psychologischen Psychotherapeuten gestellt. Wegen der besonderen Schwierigkeiten der Diagnostik und Behandlung von Depressionen im Kindesalter sollten Kinder und Jugendliche mit einem Verdacht auf eine Depression grundsätzlich von einem Facharzt für Kinder- und Jugendpsychiatrie und -psychotherapie oder von einem Kinder- und Jugendlichenpsychotherapeuten untersucht werden.
Verbreitete Verfahren zur Einschätzung des Schweregrades einer depressiven Episode sind die Hamilton-Depressionsskala (HAMD), ein Fremdbeurteilungsverfahren, das Beck-Depressions-Inventar (BDI), ein Selbstbeurteilungsverfahren, und das Inventar depressiver Symptome (IDS), welches in einer Fremd- und einer Selbstbeurteilungsversion vorliegt.
Mitunter wird eine Depression von einer anderen Erkrankung überdeckt und nicht erkannt.
In der ICD-10 fallen Depressionen unter den Schlüssel F32.–- und werden als „depressive Episode“ bezeichnet. Im Falle sich wiederholender Depressionen werden diese unter F33.– klassifiziert, bei Wechsel zwischen manischen und depressiven Phasen unter F31.–. Die ICD-10 benennt drei typische Symptome der Depression: depressive Stimmung, Verlust von Interesse und Freude sowie eine erhöhte Ermüdbarkeit. Entsprechend dem Verlauf unterscheidet man im gegenwärtig verwendeten Klassifikationssystem ICD-10 die depressive Episode und die wiederholte (rezidivierende) depressive Störung.
Fragebogen
Laut S3-Leitlinie für unipolare Depression werden als Screening folgende Fragebögen empfohlen:[25]
- Fragebogen zum Wohlbefinden (WHO-5)
- Gesundheitsfragebogen für Patienten (PHQ-D)
- Allgemeine Depressionsskala (ADS).
- Eine weitere Möglichkeit der schnellen Erfassung einer möglichen depressiven Störung ist der so genannte Zwei-Fragen-Test.
Folgende Fragebögen werden in der Leitlinie zur Verlaufsdiagnostik empfohlen, also um zu ermitteln, inwiefern die Therapie anspricht und die Symptomatik sich verbessert:[25]
Fragebögen zur Selbstbeurteilung:
- PHQ-D mit dem Depressionsmodul PHQ-9;
- der Depression Screening Questionnaire (DIA-DSQ);
- das Beck-Depressions-Inventar (BDI oder BDI-II);
- die Hospital Anxiety and Depression Scale (HADS);
- Geriatrische Depressionsskala (GDS);
- Fragebogen zur Depressionsdiagnostik nach DSM-IV (FDD-DSM-IV).
Fragebögen zur Fremdbeurteilung:
- Hamilton-Depression-Rating-Skala (HDRS);
- Bech-Rafaelsen-Melancholie-Skala (BRMS);
- Montgomery–Åsberg Depression Rating Scale (MADRS).
Differentialdiagnostik
Durch eine Differentialdiagnose wird versucht, eine mögliche Verwechslung mit einer der folgenden Krankheiten oder Störungen auszuschließen:
- Dysthymie
- Bipolare Störung
- Borderline-Persönlichkeitsstörung
- Anpassungsstörung
- chronisches Erschöpfungssyndrom
- Abhängigkeitssyndrom durch psychotrope Substanzen
- Perniziöse Anämie, Vitamin-B12-Mangel
- Erkrankung der Schilddrüse
- sonstige Anämie[26][27]
- Fruktosemalabsorption[28]
Unterschiedliche Formen
Gegenwärtig ist das Diagnose-Schema nach ICD-10 in der medizinischen Praxis verbindlich. Die Schwere der Depression wird dort durch die Begriffe leichte, mittelgradige und schwere depressive Episode unterschieden, bei letzterer noch mit dem Zusatz mit oder ohne psychotische Symptome (siehe auch: Diagnose).
Nach dem ICD-10 Diagnose-Schema wird die chronische Depression nach Schwere und Dauer eingestuft in Dysthymie oder rezidivierende (wiederholte) Depression. Hier ist das DSM-5 genauer, da zu bestehenden chronischen depressiven Verstimmungen noch phasenweise zusätzliche Depressionen hinzukommen können. Innerhalb der DSM-5 wird dies dann „double depression“ genannt. Dort wurde jedoch auch der Ausschluss von Trauerreaktionen als Diagnosekriterium aufgehoben.[29]
Organische Depression (ICD-10 F06.3 – „Organische affektive Störungen“) nennt man ein depressives Syndrom, das durch eine körperliche Erkrankung hervorgerufen wird, beispielsweise durch Schilddrüsenfunktionsstörungen, Hypophysen- oder Nebennierenerkrankungen, Schlaganfall oder Frontalhirnsyndrom. Nicht zur organischen Depression zählten hingegen Depressionen im Gefolge von hormonellen Umstellungen, z. B. nach der Schwangerschaft oder in der Pubertät. „Eine depressive Episode muss … von einer organischen depressiven Störung unterschieden werden. Diese Diagnose ist (vorrangig) zu stellen, wenn die Störung des Affekts sehr wahrscheinlich als direkte körperliche Folge eines spezifischen Krankheitsfaktors (z. B. Multiple Sklerose, Schlaganfall, Hypothyreose) angesehen wird.“[2] Dies gibt dem weiterbehandelnden Arzt Hinweise, dass eine somatische Erkrankung als Ursache der Depression zugrunde liegt und bei der Diagnostik und Behandlung zu berücksichtigen ist (und nicht die Depression die Ursache funktioneller oder psychosomatischer Beschwerden ist).
Historische Formen
Die reaktive Depression wird als Reaktion auf ein aktuell belastendes Ereignis verstanden und heute als mögliches Symptom einer Anpassungsstörung (ICD-10: F43.2) diagnostiziert.
Der Begriff endogene Depression umfasst ein depressives Syndrom ohne erkennbare äußere Ursache, das meist auf veränderte Stoffwechselvorgänge im Gehirn und genetische Veranlagungen zurückgeführt wurde (endogen bedeutet innen entstanden). Heute wird sie im klinischen Alltag als eine Form der affektiven Psychose bezeichnet.
Die neurotische Depression oder Erschöpfungsdepression soll durch länger andauernde belastende Erfahrungen in der Lebensgeschichte verursacht sein.
Als Sonderform der Depression wurde die anaklitische Depression (Anaklise = Abhängigkeit von einer anderen Person) bei Babys und Kindern angesehen, wenn diese allein gelassen oder vernachlässigt wurden. Die anaklitische Depression äußere sich durch Weinen, Jammern, anhaltendes Schreien und Anklammern und könne in psychischen Hospitalismus übergehen.
Die somatisierte (≠ somatische) Depression (auch maskierte bzw. larvierte Depression genannt) ist eine Depression, bei der körperliche Beschwerden das Krankheitsbild prägten. Die depressive Symptomatik bleibt unterschwellig. Beschwerdeschilderungen in Form von Rückenschmerzen, Kopfschmerzen, Beklemmungen in der Brustregion, Schwindelempfindungen und vieles mehr sind beschrieben. Die unterschiedlichsten körperlichen Empfindungen fungierten als „Präsentiersymptome“ einer Depression. Die Häufigkeit der gestellten Diagnose „maskierte Depression“ betrug in der Hausarztpraxis bis zu 14 % (jeder siebte Patient).[30][31] Das Konzept, das in den 1970er bis 1990er Jahren große Verbreitung fand, wurde inzwischen aufgegeben, wird aber von einigen Ärzten, entgegen der Empfehlung, noch heute verwendet.[32]
Die zur depressiven Symptomatik gehörende innere Unruhe führte zu Erscheinungsformen, die unter agitierter Depression subsumiert wurde. Dabei werde der Patient von einem rastlosen Bewegungsdrang, der ins Leere lief, getrieben, wobei zielgerichtete Tätigkeiten nicht möglich seien. Der Kranke gehe umher, könne nicht still sitzen und auch Arme und Hände nicht still halten, was häufig mit Händeringen und Nesteln einher gehe. Auch das Mitteilungsbedürfnis sei gesteigert und führe zu ständigem, einförmigen Jammern und Klagen. Die agitierte Depression wurde bei älteren Menschen vergleichsweise häufiger beobachtet als in jüngerem und mittlerem Alter.
Etwa 15–40 % aller depressiven Störungen wurden als „atypische Depressionen“ bezeichnet. „Atypisch“ bezog sich auf die Abgrenzung zur endogenen Depression und nicht auf die Häufigkeit dieses Erscheinungsbildes einer Depression. In einer deutschen Studie aus dem Jahr 2009 betrug der Anteil atypischer Depressionen 15,3 %. Bei Patienten mit atypischer Depression wurde im Vergleich zu den anderen depressiven Patienten ein höheres Risiko ausgemacht, auch an somatischen Angstsymptomen, somatischen Symptomen, Schuldgedanken, Libidostörungen, Depersonalisation und Misstrauen zu leiden.[33]
Als Spät-/Involutionsdepression galt eine Depression, die erstmals nach dem 45. Lebensjahr auftrat und deren Prodromalphase deutlich länger war als bei den Depressionen mit früherem Beginn. Frauen seien von der Spätdepression häufiger betroffen (gewesen) als Männer. Sie grenze sich u. a. von früher auftretenden Depressionen durch ihre längere Phasendauer, mehr paranoide und hypochondrische Denkinhalte, eine relative Therapieresistenz sowie eine erhöhte Suizidgefahr ab.
Hiervon zu unterscheiden sei die Altersdepression, die nach dem 60. Lebensjahr erstmals auftrete. Die Bezeichnung Altersdepression allerdings sei irreführend, da sich eine depressive Episode im Alter nicht von der in jungen Jahren unterscheide, jedoch bei Älteren häufiger Depressionen als bei Jüngeren auftreten.
Ursachen
Die Ursachen depressiver Störungen sind komplex und nur teilweise verstanden. Es existieren sowohl anlagebedingte als auch erworbene Anfälligkeiten (Prädispositionen) zur Ausbildung einer Depression. Erworbene Anfälligkeiten können durch biologische Faktoren und durch lebensgeschichtliche soziale oder psychische Belastungen ausgelöst werden.
Biologische Einflüsse
Genetik
Eine Studie von 2015 auf der Grundlage von Familiendaten von 20.198 Personen in Schottland ergab eine Erblichkeit von 28 bis 44 %, wobei die gemeinsamen Umwelteinflüsse einer Familie nur einen kleinen Einflussfaktor von sieben Prozent bildeten.[34] Zwillingsstudien zeigten, dass die genetische Komponente nur ein Faktor ist. Selbst bei identischer genetischer Ausstattung (eineiige Zwillinge) erkrankt der Zwillingspartner des depressiven Patienten in weniger als der Hälfte der Fälle. Inzwischen konnten auch bei der nachträglichen (epigenetischen) Veränderung der genetischen Information Unterschiede zwischen betroffenen und nicht betroffenen Zwillingspartnern festgestellt werden, also Einflüsse der Lebensgeschichte auf die Steuerung der Erbinformation.[35] Ferner besteht zwischen genetischen Faktoren und Umweltfaktoren eine Gen-Umwelt-Interaktion, engl. gene–environment interaction (GxE). So können genetische Faktoren z. B. bedingen, dass ein bestimmter Mensch durch eine große Risikobereitschaft sich häufig in schwierige Lebenssituationen manövriert.[36] Umgekehrt kann es von genetischen Faktoren abhängen, ob ein Mensch eine psychosoziale Belastung bewältigt oder depressiv erkrankt.
Ein wesentlicher genetischer Vulnerabilitätsfaktor für das Auftreten einer Depression wird in einer Variation in der Promotorregion des Serotonin-Transportergens 5-HTTLPR vermutet. 5-HTTLPR steht dabei für Serotonin (5-HT) Transporter (T) Length (L) Polymorphic (P) Region (R). Das Gen befindet sich auf dem Chromosom 17q11.1–q12. Es kommt in der Bevölkerung in unterschiedlichen Formen vor (sogenannter „unterschiedlicher Längenpolymorphismus“ mit einem sogenannten „kurzen“ und einem „langen Allel“). Träger des kurzen Allels reagieren empfindsamer auf psychosoziale Stressbelastungen und sollen damit ein bis zu doppelt so großes Risiko (Disposition) an einer Depression zu erkranken haben wie die Träger des langen Allels. In zwei Meta-Analysen von 2011 wurde der Zusammenhang zwischen kurzem Allel und Entwicklung von Depression nach Stress bestätigt.[37][38] In einer Meta-Analyse von 2014 wurden im Zusammenhang mit Depression für insgesamt sieben Kandidatengene signifikante Daten festgestellt: 5HTTP/SLC6A4, APOE, DRD4, GNB3, HTR1A, MTHFR, und SLC6A3.[39] Bestimmte Abweichungen, die für die Entstehung von Depression ausschlaggebend sind, konnten jedoch bislang (Stand Dezember 2015) trotz extrem umfangreicher Suche noch nicht gefunden werden.[40]
Neurophysiologie
Nach der Einführung von Reserpin als Arzneimittel in den 1950er Jahren wurde die Beobachtung gemacht, dass einige Patienten depressive Symptome zeigten, nachdem sie damit behandelt worden waren. Dies wurde auf die Senkung von Neurotransmittern im Gehirn zurückgeführt.[41] Als gesichert gilt, dass die Signalübertragung insbesondere der monoaminergen Neurotransmitter Serotonin, Dopamin und Noradrenalin beteiligt ist. Auch weitere Signalsysteme sind involviert, und ihre gegenseitige Beeinflussung ist hochkomplex. Obwohl monaminerg beeinflussende Medikamente (Antidepressiva) depressive Symptome verändern können, bleibt unklar, inwieweit diese Transmittersysteme ursächlich an der Entstehung von Depressionen beteiligt sind.[42][43] So spricht auch etwa ein Drittel der Patienten nicht oder nur unzureichend auf Medikamente an, die monoaminerge Systeme beeinflussen.[44]
Jahreszeit
Die sogenannte Winterdepression wird als eine unzureichende Anpassung an Jahresrhythmen und an die jahreszeitlichen Veränderungen des Tagesrhythmus aufgefasst. Daran beteiligt sind mehrere Faktoren, unter anderem die jahreszeitlichen Schwankungen bei der Bildung von Vitamin D durch Sonnenlicht.[45]
Infektionen
Auch chronische Infektionen mit Krankheitserregern wie Streptokokken (früher auch das Virus der Bornaschen Krankheit) stehen in Verdacht, Depressionen auslösen zu können.[46] Die depressiven Syndrome bei schweren Infektionen oder anderen schweren Erkrankungen können nach heutigem Kenntnisstand durch Entzündungsprozesse und die dabei wirksamen Zytokine vermittelt und als „sickness behaviour“ bezeichnet werden.[47]
Medikamente und Drogen
Depressive Syndrome können durch die Einnahme oder das Absetzen von Medikamenten oder psychotropen Substanzen verursacht werden. Die Unterscheidung zwischen einer substanzinduzierten Depression und einer von Medikamenteneinnahme unabhängigen Depression kann schwierig sein. Grundlage der Unterscheidung ist eine durch einen Psychiater erhobene, ausführliche Krankengeschichte.[48]
Medikamente, die am häufigsten depressive Symptome verursachen können, sind Antikonvulsiva, Benzodiazepine (vor allem nach Entzug), Zytostatika, Glucocorticoide, Interferone, Antibiotika, Statine, Neuroleptika, Retinoide, Sexualhormone und Betablocker. Als Medikamente mit potentiell depressionsauslösender Wirkung wurden z. B. Diazepam, Cimetidin, Amphotericin B und Barbiturate identifiziert.[49]
Seit den 1980er Jahren hat die Verwendung von Anabolika im Kraftsport deutlich zugenommen. Da dies als Doping gilt, ist die Bereitschaft von Sportlern gering, sich beim Absetzen einem Arzt anzuvertrauen. Das Absetzen der Anabolika führt jedoch zu Entzugserscheinungen, die ähnlich sind wie bei anderem Drogenentzug. Bei geringerer Dosierung ist der Abfall des körpereigenen Steroidniveaus vergleichbar mit dem Rückgang, wie er bei älteren Menschen häufig anzutreffen ist. Nach einer Querschnittstudie von 2012 traten Depressionen bei Kraftsportlern mit einer Anabolika-Abhängigkeit doppelt so häufig auf wie bei Kraftsportlern mit Anabolika-Gebrauch aber ohne Abhängigkeit. Der Unterschied war hoch signifikant.[50]
Das Auftreten eines depressiven Syndroms als Entzugserscheinungen nach Drogenkonsum, ermöglicht es Forschern, diesen Effekt gezielt zu nutzen, um bei Tieren Depression und Möglichkeiten ihrer Behandlung zu untersuchen.[51]
Hormonelle Verhütung
Mädchen und Frauen, die hormonelle Verhütungsmittel verwenden haben je nach Alter und Präparat ein 1.2 bis 3.0-fach erhöhtes Risiko an Depressionen zu Erkranken. [52]
Schwangerschaft
Nach einer groß angelegten britischen Studie sind etwa zehn Prozent aller Frauen von Depressionen während der Schwangerschaft betroffen. Nach einer anderen Studie sind es in der 32. Schwangerschaftswoche 13,5 Prozent. Die Symptome können extrem unterschiedlich sein. Hauptsymptom ist eine herabgesetzte Stimmung, wobei dies nicht Trauer im engeren Sinn sein muss, sondern von den betroffenen Patienten auch oft mit Begriffen wie „innere Leere“, „Verzweiflung“ und „Gleichgültigkeit“ beschrieben wird. Psychosomatische körperliche Beschwerden sind häufig. Es dominieren negative Zukunftsaussichten und das Gefühl der Hoffnungslosigkeit. Das Selbstwertgefühl ist niedrig. Die depressive Symptomatik in der Schwangerschaft wird oft von schwangerschaftstypischen „Themen“ beeinflusst. Dies können etwa Befürchtungen in Bezug auf die Mutterrolle oder die Gesundheit des Kindes sein.[53][54]
Wochenbett und Kultur
Postpartale Depressionen (Depression der Mutter nach der Geburt eines Kindes, „Baby-Blues“) gelten als häufig und werden auf verschiedene neuroendokrinologische Ursachen zurückgeführt.[55] Vergleiche von Daten aus 40 Staaten zeigen, dass die Häufigkeit dieser Depressionsform zwischen verschiedenen Ländern sehr stark schwankt (0 bis 60 %). Dies wird auf große sozioökonomische Unterschieden zurückgeführt. So war die Häufigkeit in Singapur, Malta, Malaysia, Österreich und Dänemark sehr gering, dagegen in Brasilien, Guyana, Costa Rica, Italien, Chile, Südafrika, Taiwan und Südkorea sehr hoch.[56]
Psychologische Einflüsse
Erlernte Hilflosigkeit
Nach Seligmans Depressionsmodell werden Depressionen durch Gefühle der Hilflosigkeit bedingt, die auf unkontrollierbare, aversive Ereignisse folgen. Entscheidend für die erlebte Kontrollierbarkeit von Ereignissen sind die Ursachen, auf die die Person ein Ereignis zurückführt. Nach Seligman führt die Ursachenzuschreibung unangenehmer Ereignisse auf interne, globale und stabile Faktoren zu Gefühlen der Hilflosigkeit, die wiederum zu Depressionen führen. Mittels Seligmans Modell lässt sich die hohe Komorbidität zu Angststörungen erklären: Für alle Angststörungen ist es charakteristisch, dass die Personen ihre Angst nicht oder sehr schlecht kontrollieren können, was zu Hilflosigkeits- und im Verlauf der Störung auch zu Hoffnungslosigkeitserfahrungen führt. Diese wiederum sind, laut Seligman, ursächlich für die Entstehung von Depressionen.[57]
Kognitionen als Ursache
Im Zentrum von Aaron T. Becks kognitiver Theorie der Depression stehen kognitive Verzerrungen der Realität durch den Depressiven. Ursächlich dafür sind, laut Beck, negative kognitive Schemata oder Überzeugungen, die durch negative Lebenserfahrungen ausgelöst werden. Kognitive Schemata sind Muster, die sowohl Informationen beinhalten als auch zur Verarbeitung von Informationen benutzt werden und somit einen Einfluss auf Aufmerksamkeit, Enkodierung und Bewertung von Informationen haben. Durch Benutzung dysfunktionaler Schemata kommt es zu kognitiven Verzerrungen der Realität, die im Falle der depressiven Person zu pessimistischen Sichtweisen von sich selbst, der Welt und der Zukunft führen (negative Triade). Als typische kognitive Verzerrungen werden u. a. willkürliche Schlüsse, selektive Abstraktion, Übergeneralisierungen und Über- oder Untertreibungen angesehen. Die kognitiven Verzerrungen verstärken rückwirkend die Schemata, was zu einer Verfestigung der Schemata führt. Unklar ist jedoch, ob kognitive Fehlinterpretationen, bedingt durch die Schemata, die Ursache der Depression darstellen oder ob durch die Depression kognitive Fehlinterpretationen erst entstehen.[57]
Emotionale Intelligenz
Die Vertreter des Konzepts der emotionalen Intelligenz stehen Aaron T. Beck nahe, gehen aber über ihn hinaus. Daniel Goleman sieht bei depressiven Teenagern zwei folgenreiche emotionale Defizite: Erstens zeigen diese, wie auch Beck beschreibt, eine Tendenz, Wahrnehmungen negativ, also depressionsverstärkend, zu interpretieren. Zweitens fehlt ihnen aber auch ein solides Können in der Handhabung zwischenmenschlicher Beziehungen (Eltern, Peergroup, Sexualpartner). Kinder, die depressive Neigungen haben, ziehen sich bereits in sehr jungem Alter zurück, weichen Sozialkontakten aus und verpassen dadurch soziales Lernen, das sie später nur noch schwer nachholen können.[58] Goleman beruft sich u. a. auf eine Studie, die Psychologen der University of Oregon in den 1990er Jahren an einer High School in Oregon durchgeführt haben.[59]
Verstärkerverlust
Nach dem Depressionsmodell von Lewinsohn, das auf der operanten Konditionierung der behavioristischen Lerntheorie beruht, entstehen Depressionen aufgrund einer zu geringen Rate an unmittelbar mit dem Verhalten verbundener Verstärkung. Nach Lewinsohn hängt die Menge positiver Verstärkung von der Anzahl verstärkender Ereignisse, von der Menge verfügbarer Verstärker und von den Verhaltensmöglichkeiten einer Person ab, sich so zu verhalten, dass Verstärkung möglich ist.[57] Im weiteren Verlauf kann es zu einer Depressionsspirale kommen, wenn Betroffene sich aufgrund der Interessenlosigkeit sozial zurückziehen und der Verlust an Verstärkern wiederum zu einer weiteren Verschlechterung der Stimmung beiträgt.[60] Dieser Entwicklung müsse dann durch Verhaltensänderungen im Sinne einer „Anti-Depressionsspirale“ entgegen gewirkt werden.[61] Das entsprechende Konzept ist die Grundlage für die Verhaltensaktivierung in der Behandlung.[62]
Stressoren und Traumata
Anhaltende Stressbelastungen wie etwa Armut können Depressionen auslösen.[63] Auch frühe Traumata können spätere Depression bedingen. Da die Hirnreifung bei Kindern noch nicht abgeschlossen ist, können traumatische Erlebnisse das Entstehen einer schweren Depression im Erwachsenenalter begünstigen.[64]
Brown und Harris (1978) berichteten in ihrer als Klassiker geltenden Studie an Frauen aus sozialen Brennpunkten in London, dass Frauen ohne soziale Unterstützung ein besonders hohes Risiko für Depressionen aufweisen. Viele weitere Studien haben seitdem dieses Ergebnis gestützt. Menschen mit einem kleinen und wenig unterstützenden sozialen Netzwerk werden besonders häufig depressiv. Gleichzeitig haben Menschen, die erst einmal depressiv geworden sind, Schwierigkeiten, ihr soziales Netzwerk aufrechtzuerhalten. Sie sprechen langsamer und monotoner und halten weniger Augenkontakt, zudem sind sie weniger kompetent beim Lösen interpersonaler Probleme.[65]
Mangelnde soziale Anerkennung
Der Medizinsoziologe Johannes Siegrist hat auf der Grundlage umfangreicher empirischer Studien das Modell der Gratifikationskrise (verletzte soziale Reziprozität) zur Erklärung des Auftretens zahlreicher Stresserkrankungen (wie Herz-/Kreislauf-Erkrankungen, Depression) vorgeschlagen.
Gratifikationskrisen gelten als großer psychosozialer Stressfaktor. Sie können vor allem in der Berufs- und Arbeitswelt, aber auch im privaten Alltag (z. B. in Partnerbeziehungen) als Folge eines erlebten Ungleichgewichtes von wechselseitigem Geben und Nehmen auftreten. Sie äußern sich in dem belastenden Gefühl, sich für etwas engagiert eingesetzt oder verausgabt zu haben, ohne dass dies gebührend gesehen oder gewürdigt wurde. Oft sind solche Krisen mit dem Gefühl des Ausgenutztseins verbunden. In diesem Zusammenhang kann es zu heftigen negativen Emotionen kommen. Dies wiederum kann bei einem Andauern auch zu einer Depression führen.
Folgen von elterlichen Depressionen
Eine Depression bei einem Familienmitglied wirkt sich auf Kinder aller Altersgruppen aus. Elterliche Depression ist ein Risikofaktor für zahlreiche Probleme bei den Kindern, jedoch insbesondere für Depressionen. Viele Studien haben die negativen Folgen der Interaktionsmuster zwischen depressiven Müttern und ihren Kindern belegt. Bei den Müttern wurde mehr Anspannung und weniger verspielte, wechselseitig belohnende Interaktion mit den Kindern beobachtet. Sie zeigten sich weniger empfänglich für die Emotionen ihres Kindes und weniger bestätigend im Umgang mit dessen Erlebnissen. Außerdem boten sich den Kindern Gelegenheiten zum Beobachten depressiven Verhaltens und depressiven Affektes.[66] André Green (1983) beschreibt in seinem Konzept der emotional „toten Mutter“, dass eine Depression die Folge davon sein könnte, dass in wichtigen Entwicklungsphasen eine emotionale Antwort der Eltern fehlte.[67][68] Zugleich weist er auf die Gefahr hin, durch Schweigen während einer klassischen Psychoanalyse (Abstinenz) diese Beziehung zu wiederholen.[68]
Unterdrückung eigener Interessen (Aggressionshemmung)
Karl Abraham (1912) beobachtete bei Depressionen eine Aggressionshemmung, was auch von Melanie Klein aufgenommen wurde.[68] Daraufhin wurde zunächst angenommen, diese Aggressionshemmung könnte ursächlich für die Depression sein. Zum Teil wurde sowohl innerhalb als auch außerhalb der Psychoanalyse das Auftreten von Aggression als positives Zeichen interpretiert.[69] Stavros Mentzos geht jedoch davon aus, dass nicht eine sinnlose aggressive Entladung die Depression mildern kann, sondern eine die eigenen Interessen berücksichtigende Lösung eines inneren Konflikts.[69]
Evolutionsbiologische Theorien
Das Risiko einer Depression ist weltweit so beträchtlich, dass für manche eine evolutionäre Anpassung (adaptive Funktion) wahrscheinlicher erscheint als ein isoliertes Krankheitsgeschehen. Eine früher vorteilhafte Reaktionsweise kann unter heutigen Lebensbedingungen unbedeutend sein, d. h. die jeweilige Veranlagung nur noch als Krankheit oder Störung zu Tage treten.[70][71] In der Diskussion ist ferner, ob Depressionen nicht auch heute noch eine Funktion haben, die evtl. zu wenig wahrgenommen wird.[72][9]
Stevens und Price sehen aufgrund von Häufigkeit, Symptomatik und sozialem Kontext verschiedene psychische Störungen als einstmals adaptive soziale Reaktionsweisen.[73] Depressionen werden in diesem Zusammenhang als Unterordnungsreaktion auf eine Niederlage betrachtet.[74][75] Der zu beobachtende Anstieg der Krankheitslast durch Depressionen wird daher mit unseren Lebensbedingungen, speziell gesellschaftlichen Faktoren und Konkurrenz in Verbindung gebracht.[76][77][12] Andere Autoren sehen den wesentlichen adaptiven Aspekt in der Handlungshemmung, die mit Depressionen verbunden ist, da diese unter verschiedensten Umweltbedingungen funktional sein kann.[78] Diese weitere Interpretation beruft sich darauf, dass Depressionen ganz unterschiedliche Auslöser haben, d. h. als psychische Reaktion, als Reaktion auf körperliche Erkrankung sowie als Lichtmangelreaktion auftreten können.
Die evolutionsbiologischen Theorien zur Depressionsentstehung werden wissenschaftlich diskutiert, sind aber bisher nicht in Konzepten für die Prävention und/oder Therapie von Depressionen berücksichtigt worden.
Behandlung
Depressionen können bei der Mehrheit der Patienten erfolgreich behandelt werden. In Frage kommen eine medikamentöse Behandlung mit Antidepressiva, Psychotherapie oder eine Kombination aus medikamentöser und psychotherapeutischer Behandlung, die zunehmend auch durch Online-Therapieprogramme ergänzt und unterstützt wird. Weitere Therapieverfahren, z. B. Elektrokonvulsionstherapie, Lichttherapie oder Wachtherapie, Sport- und Bewegungstherapie ergänzen die Behandlungsmöglichkeiten.
Die aktuelle nationale Behandlungsleitlinie wertet bei mittelschweren bis schweren depressiven Perioden Antidepressiva als gleichwertig mit einer Psychotherapie. Bei schweren Depressionen wird eine Kombination von Psychotherapie und antidepressiver Medikation empfohlen.[2]
Es gibt verschiedene psychotherapeutische Verfahren. Durchgeführt wird die Psychotherapie von Ärzten mit entsprechender Zusatzqualifikation (ärztlichen Psychotherapeuten), von psychologischen Psychotherapeuten, von Kinder- und Jugendlichenpsychotherapeuten, von Heilpraktikern oder von Heilpraktikern für Psychotherapie gemäß § 1 Heilpraktikergesetz (HeilprG). Häufig erfolgt parallel dazu die Gabe von Antidepressiva durch den Hausarzt oder Psychiater.
Eine Kombination von Psychotherapie und medikamentöser Behandlung kann von Ärzten (i. d. R. von Fachärzten für Psychiatrie oder Psychosomatik, teilweise auch von Allgemeinmedizinern und anderen Fachrichtungen) mit psychotherapeutischer Weiterbildung, oder durch eine Kooperation von Ärzten und Psychotherapeuten ambulant oder in psychiatrischen Kliniken bzw. Fachkrankenhäusern durchgeführt werden.
Stationäre Behandlung

Bei hohem Leidensdruck und einem nicht zufriedenstellenden Ansprechen auf ambulante Therapie und Psychopharmaka – insbesondere jedoch bei drohendem Suizid – ist eine Behandlung in einer psychiatrischen Klinik in Erwägung zu ziehen. Eine solche Behandlung bietet dem Patienten eine Tagesstruktur und die Möglichkeit intensiverer psychotherapeutischer und medizinischer Maßnahmen, auch solche, die ambulant nicht abrechenbar und somit insbesondere in der kassenärztlichen Versorgung nicht möglich sind. Häufig ist auch die medikamentöse Einstellung, z. B. bei Lithiumtherapie, ein Grund für einen Krankenhausaufenthalt. Dabei ist es auch möglich, sich in einer Tagesklinik tagsüber intensiv behandeln zu lassen, die Nacht aber zu Hause zu verbringen. Psychiatrische Kliniken haben in der Regel offene und geschlossene Stationen, wobei Patienten auch auf geschlossenen Stationen in der Regel Ausgang haben.
Stationäre Depressionsbehandlungen sind in den letzten Jahren sehr viel häufiger geworden, als extremes Beispiel ist etwa die Häufigkeit von Krankenhausbehandlungen aufgrund wiederholter (rezidivierender) Depressionen zwischen 2001 und 2010 auf mehr als das 2,8fache angestiegen.[79] Der Anstieg der Zahl an Krankenhausbehandlungen spiegelt jedoch nicht den der Behandlungstage wider, da sich die durchschnittliche Verweildauer im Krankenhaus gleichzeitig verkürzte. Depressionen verursachten nach Daten der Barmer GEK im Jahre 2010 über sechs Prozent aller Krankenhaustage und liegen damit mit großem Abstand an der Spitze aller Diagnosen. Die Erfolgsraten sind jedoch ernüchternd, so sind mehr als die Hälfte der Entlassenen auch ein Jahr nach Entlassung noch depressiv.[5]
Psychotherapie
Zur Behandlung der Depression kann ein breites Spektrum psychotherapeutischer Verfahren wirksam eingesetzt werden (Übersicht über evaluierte Therapieverfahren bei Hautzinger, 2008[80]). Hierzu gehören die kognitive Verhaltenstherapie, tiefenpsychologisch fundierte Psychotherapie und die analytische Psychotherapie.[81] Auch die Gesprächspsychotherapie sowie die Gestalttherapie können zur Behandlung eingesetzt werden. Neuere integrative Ansätze zur Behandlung chronischer bzw. rezidivierender Depressionen sind das Cognitive Behavioral Analysis System of Psychotherapy (CBASP) sowie die Achtsamkeitsbasierte Kognitive Therapie (englisch Mindfulness Based Cognitive Therapy, MBCT).[82] Seit einigen Jahren kommen auch zunehmend Online-Therapieprogramme (Onlineberatung) zum Einsatz[83] (z. B. deprexis24[84] oder iFightDepression.[85]).
Die verhaltenstherapeutische Behandlung der Depression wird heutzutage auf der Grundlage der Kognitiven Verhaltenstherapie durchgeführt. In der Therapie sollen die depressionsauslösenden Denkmuster und Verhaltensmuster herausgearbeitet werden, um sie anschließend Schritt für Schritt zu verändern. Zusätzlich wird der Patient zu größerer Aktivität motiviert, um seine persönlichen Verstärkermechanismen wieder zu aktivieren und um die erwiesen positiven Wirkungen größerer körperlicher Aktivität auf die Stimmung zu nutzen.
In der tiefenpsychologischen Behandlung sollen durch die Aufdeckung und Bearbeitung unbewusster psychischer Konflikte und verdrängter Erfahrungen die zugrundeliegenden Ursachen für die Erkrankung bewusst gemacht werden. Die im Laufe der Therapie für den Patienten wahrnehmbar werdenden zu Grunde liegenden Motive, Gefühle und Bedürfnisse sollen dadurch in das aktuelle Leben integrierbar werden.
Hinsichtlich der Unterschiede in der Wirksamkeit verschiedener Psychotherapien lassen sich keine pauschalen Empfehlungen geben, sodass hier die Präferenzen, Hauptbeschwerden und auslösende oder aktuell belastende Faktoren des Patienten bei der Auswahl des Therapeutischen Verfahrens berücksichtigt werden sollten.[86] Auch die aktuelle nationale Behandlungsleitlinie beinhaltet keine Empfehlung zu spezifischen Psychotherapieverfahren, sondern verweist auf Evidenztabellen mit unterschiedlichen Forschungsergebnissen.[2]
Medikamente
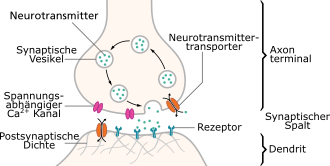
Die Wirksamkeit von Antidepressiva ist stark abhängig vom Schweregrad der Erkrankung. Während bei mildem und mäßigem Schweregrad die Wirksamkeit fehlend oder gering ist, ist sie bei schwerer Depression deutlich.[87] Bei den schwersten Formen profitieren bis zu 30 % der behandelten Patienten über die Placeborate hinaus von Antidepressiva.[2] Metastudien weisen darauf hin, dass antidepressive Medikamente in ihrer Wirksamkeit von Patient zu Patient große Unterschiede zeigen und in manchen Fällen eine Kombination verschiedener Medikamente Vorteile haben kann.[88][89] In der Wahrnehmung der (Fach-)Öffentlichkeit wird die Wirksamkeit von Antidepressiva eher überschätzt, da Studien, in denen das Antidepressivum besser als Placebo abschnitt, sehr viel häufiger in Fachjournalen publiziert werden, als solche, in denen das Antidepressivum Placebo nicht überlegen war.[2]
Unerwünschte Nebenwirkungen sind seit Einführung der Serotonin-Wiederaufnahmehemmer (SSRI, siehe unten) in den 80er Jahren deutlich zurückgegangen, jedoch weiterhin zu beachten.[90]
Die Therapietreue (Compliance) der Patienten bei der Anwendung der Medikamente ist wie bei anderen psychiatrischen Medikamenten relativ gering. Nur etwa die Hälfte bleibt in der akuten Phase dabei, und hiervon wiederum nur etwa die Hälfte auch in der Nachfolgephase.[91] Verschiedene Strategien zur Verbesserung dieser Situation wurden wissenschaftlich verglichen. Aufklärende Gespräche alleine waren nicht effektiv. Umfangreiche begleitende Maßnahmen, z. B. auch über Telefon, waren hier erforderlich.[92]
Die bekanntesten Antidepressiva lassen sich in drei Gruppen einteilen (siehe unten). Weitere Antidepressiva einschließlich Phytopharmaka wie Johanniskraut finden sich im Artikel Antidepressiva. Im Falle schwerer Depressionen ohne Ansprechen auf einzelne Antidepressiva werden teilweise Augmentationen mit weiteren Antidepressiva, Neuroleptika, Stimulanzien oder Phasenprophylaktika verordnet.[93] Neuere Studien weisen auf eine geeignete Einsatzmöglichkeit von Ketamin, aufgrund seiner schnellen therapeutischen Wirkung, für die Akutbehandlung von therapieresistenten und vor allem suizidgefährdeten depressiven Patienten hin (siehe unten).
Selektive Wiederaufnahmehemmer
Diese Wirkstoffe hemmen die Wiederaufnahme der Neurotransmitter Serotonin, Noradrenalin oder Dopamin in die Präsynapse. Direkte Wirkungen auf andere Neurotransmitter sind bei diesen selektiven Wirkstoffen deutlich schwächer ausgeprägt als bei trizyklischen Antidepressiva.
Die selektiven Serotonin-Wiederaufnahmehemmer (SSRI) werden bei Depressionen heute am häufigsten eingesetzt. Sie wirken ab einer Einnahmedauer von zwei bis drei Wochen. Sie hemmen (weitgehend) selektiv die Wiederaufnahme von Serotonin an der präsynaptischen Membran, wodurch eine „relative“ Vermehrung des Botenstoffs Serotonin bei der Signalübertragung erzielt wird. Ähnlich wirken Serotonin-Noradrenalin-Wiederaufnahmehemmer (SNRI), welche zusätzlich die Wiederaufnahme von Noradrenalin in die Präsynapse vermindern. Von vergleichbarem Wirkmechanismus sind Noradrenalin-Dopamin-Wiederaufnahmehemmer und selektive Noradrenalin-Wiederaufnahmehemmer, welche die Wiederaufnahme von Noradrenalin, bzw. Noradrenalin und Dopamin hemmen. SSRI und SNRI (z. B. Reboxetin) unterscheiden sich in ihrem Nebenwirkungsprofil.[94]
Die Pathogenese von Depressionen, aber auch von Manien und Obsessionen (Zwangshandlungen), wird von Forschern u. a. mit serotonerg vernetzten Neuronen in Verbindung gebracht. Daher werden SSRI und SNRI auch gegen (komorbide) Zwangs- und Angstzustände eingesetzt, oft mit Erfolg. Da Serotonin auch bei anderen neural vermittelten Prozessen im ganzen Körper eine Rolle spielt, wie zum Beispiel bei Verdauung und Gerinnung des Blutes, resultieren daraus auch die typischen Nebenwirkungen, durch Interaktion mit anderen neural gesteuerten Prozessen.
SSRIs werden seit ca. 1986 eingesetzt; seit 1990 sind sie die am häufigsten verschriebene Klasse von Antidepressiva. Wegen des nebenwirkungsärmeren Profils, vor allem in Bezug auf Kreislauf und Herz, sind sie sehr beliebt. Relativ häufige Nebenwirkungen sind jedoch sexuelle Dysfunktion und/oder Anorgasmie.[90] Diese bilden sich zwar einige Wochen nach Absetzen oder Wechsel des Medikaments fast immer vollständig zurück, können jedoch zu zusätzlichen (Beziehungs-)Problemen führen.
Trizyklische Antidepressiva
Die trizyklischen Antidepressiva (z. B. Trimipramin, Amitriptylin) wurden bis zum Aufkommen der Serotonin-Wiederaufnahmehemmer am häufigsten verschrieben. Es handelt sich um eine relativ große Gruppe von Substanzen, die sich in ihren Wirkungen und vor allem in ihren Kombinationsmöglichkeiten mit anderen Klassen von Antidepressiva markant unterscheiden und daher fundiertes Wissen erfordern.[95] Hauptnachteil sind deren ausgeprägte auftretende Nebenwirkungen (z. B. Mundtrockenheit, Verstopfung, Müdigkeit, Muskelzittern und Blutdruckabfall), wobei es besser verträgliche Ausnahmen gibt (z. B. Amoxapin, Maprotilin). Bei älteren und bei durch Vorerkrankungen geschwächten Menschen ist daher Vorsicht geboten. Zudem wirken einige Trizyklika häufig zunächst antriebssteigernd und erst danach stimmungsaufhellend, wodurch es zu einem höheren Suizidrisiko in den ersten Wochen der Einnahme kommen kann. In den USA müssen aber auch SSRI einen diesbezüglichen Warnhinweis tragen.
Monoaminooxidase-Hemmer (MAO-Hemmer)
MAO-Hemmer wirken durch Blockieren der Monoaminoxidase-Enzyme. Diese Enzyme spalten Monoamine wie Serotonin, Noradrenalin und Dopamin – also Neurotransmitter (Botenstoffe zwischen den Nervenzellen im Gehirn) – und verringern dadurch deren Verfügbarkeit zur Signalübertragung im Gehirn. Die MAO-Hemmer hemmen diese Enzyme, wodurch sich die Konzentration der Monoamine und damit der Neurotransmitter erhöht und die Signalübertragung zwischen den Nervenzellen verstärkt wird.
MAO-Hemmer werden in selektiv oder nichtselektiv sowie reversibel oder irreversibel unterteilt. Selektive Inhibitoren der MAO-A (z. B. Moclobemid, reversibel) hemmen nur den Typ A der Monoaminoxidase und zeigen eine antidepressive Wirkung. Sie sind im Allgemeinen gut verträglich, unter anderem mit deutlich weniger Störungen bei Verdauungs- und Sexualfunktionen als bei SSRI.[96] Selektiv MAO-B-hemmende Wirkstoffe (z. B. Selegilin, irreversibel) werden in erster Linie in der Parkinson-Behandlung eingesetzt. Nichtselektive MAO-Hemmer (z. B. Tranylcypromin, irreversibel) hemmen MAO-A und MAO-B und sind von hoher Wirksamkeit in der Behandlung von (therapieresistenten) Depressionen und Angststörungen. Irreversible MAO-Hemmer binden die MAO-A bzw. MAO-B dauerhaft. Um die Wirkung aufzuheben, muss das betroffene Enzym vom Körper erst neu gebildet werden, was Wochen dauern kann. Reversibilität besagt, dass das Medikament nur schwach an die MAO bindet und MAO-A bzw. MAO-B spätestens mit dem Abbau des Medikaments wieder intakt freigibt.
Monoaminoxidasehemmer gelten als gut wirksam. Allerdings müssen Patienten, die nichtselektive, irreversible MAO-Hemmer einnehmen, eine strenge, tyraminarme Diät halten. In Verbindung mit dem Verzehr bestimmter Lebensmittel, wie z. B. Käse und Nüssen, kann die Einnahme von nichtselektiven irreversiblen MAO-Hemmern zu einem gefährlichen Blutdruckanstieg führen.
Ketamin
Bei depressiven Notfällen (Suizidgefährdung) bestätigten mehrere Studien eine schnelle antidepressive Wirkung von Ketamin, einem Antagonisten am Glutamat-NMDA-Rezeptorkomplex.[97][98][99][100] Studienergebnisse zeigten bei einmaliger Gabe eine signifikante Besserung über einen Zeitraum von bis zu sieben Tagen.[101] Es gibt Empfehlungen zur niedrigdosierten Verordnung, welche im Gegensatz zum Gebrauch als Anästhetikum oder Dissoziativum kaum Nebenwirkungen zeigt.[102][103] Die pharmakologische Wirkung bei Depressionen wird durch (2R,6R)-Hydroxynorketamin, einem Metaboliten des Ketamins ausgelöst.[104] Im Gegensatz zu Ketamin und Norketamin ist Hydroxynorketamin als Anästhetikum und Dissoziativum inaktiv und produziert keine Rauschzustände.[105][106] Im März 2019 hat die Food and Drug Administration ein Nasenspray mit dem Ketamin-Derivat Esketamin zur Behandlung von behandlungsresistenten Depressionen zugelassen.[107] Seit Dezember 2019 ist das Mittel (Spravato) auch in der europäischen Union zur Behandlung der behandlungsresistenten Depression zugelassen.[108]
Kombinationstherapie
Bei Patienten, deren Depression sich nicht durch Pharmakotherapie verbessert, und die bereit sind, mögliche Nebenwirkungen in Kauf zu nehmen, kann eine Kombination von Antidepressiva sinnvoll sein. Allerdings wird die Kombination nur für ganz bestimmte Wirkstoffe empfohlen. Dies gilt für die Kombinationen von Mianserin oder Mirtazapin einerseits mit einem SSRI oder einem trizyklischen Antidepressivum andererseits.[2]
Lichttherapie
Die aktuelle Behandlungsleitlinie empfiehlt Lichttherapie bei Depressionen, die einem saisonalen Muster folgen.[2] Etwa 60–90 % der Patienten profitierten von einer Lichttherapie nach etwa zwei bis drei Wochen.[109] Nach früheren Ergebnissen war Lichttherapie ebenfalls bei nicht jahreszeitlich bedingten Depressionen wirksam.[110] Dabei sollten die Patienten – um einen Effekt zu gewährleisten – täglich für mindestens 30 Minuten in eine spezielle Lichtquelle schauen, die weißes Vollspektrumlicht von mindestens 10.000 Lux abgibt.[111] Es werden 10.000 Lux für 30–40 Minuten als anfängliche Dosis empfohlen, wenigstens zwei bis vier Wochen jeden Morgen und zwar so rasch wie möglich nach dem Erwachen.[112] Nach einer von der Cochrane Collaboration veröffentlichten systematischen Übersichtsarbeit von 2015 können keine Schlussfolgerungen zur Wirksamkeit von Lichttherapie zur Prävention (Verhütung) neuer depressiver Episoden gezogen werden.[113]
Solche saisonalen Depressionen (als Untergruppe aller saisonal auftretender Störungen, zusammengefasst englisch Seasonal Affective Disorders – SAD) stehen in Korrelation mit einem circadianen Rhythmus (Tageslängenabhängigkeit) des Menschen. Die Organismen auf der Erde haben sich an Tageslängenwechsel angepasst und entsprechende circadiane innere Uhren entwickelt, um Aktivitäten, Vermehrung und Stoffwechselvorgänge auf biologisch vorteilhafte Zeiten zu legen.[114] Es ist dabei noch nicht geklärt, ob ein gestörtes circadianes System die Depression verursacht oder die Depression Ursache des geänderten circadianen Systems ist oder andere Kombinationen verantwortlich sind. Zumindest könnten Einflüsse auf dieses circadiane System auch zu Therapien gegen saisonale Depressionen führen. Beispielsweise lassen sich mit Schlafentzug oder Lithium solche circadianen Systeme beeinflussen und auch Depressionen behandeln.[114][115][116]
Stimulationsverfahren
Insbesondere bei schweren und über lange Zeit gegen medikamentöse und psychotherapeutische Behandlung resistenten Depressionen kommen gerade in jüngerer Zeit wieder stärker Stimulationsverfahren zum Einsatz, deren Wirkmechanismen jedoch noch weitgehend unklar sind.
Das häufigste diesbezüglich eingesetzte Verfahren ist die Elektrokonvulsionstherapie (EKT). In der Epilepsie-Behandlung war aufgefallen, dass bei Patienten, die gleichzeitig an einer Depression litten, nach einem epileptischen Anfall auch eine Verbesserung der Stimmung auftrat. Die Elektrokonvulsionstherapie wird in Narkose durchgeführt und stellt dann, wenn Medikamente und Psychotherapie bei schweren Depressionen nicht wirken, eine mögliche Alternative dar. Signifikante Kurzzeiteffekte konnten nachgewiesen werden.[117] Im Einzelnen noch ungeklärte Wirkungen bei schwerer Depression werden auch mit einem Rückgang der Neigung zum Suizid und verminderten Selbsttötungen in Zusammenhang gebracht.[118][119] Es gibt Hinweise auf die Beeinflussung neuroendokrinologischer Mechanismen.[120][121]
Im Versuchsstadium befinden sich weitere Stimulationsverfahren wie die Magnetkrampftherapie (ein Krampf wird mittels starker Magnetfelder induziert),[122] die Vagusnerv-Stimulation (ein Schrittmacher sendet elektrische Impulse an den Vagusnerv; in den USA als Therapieverfahren zugelassen)[123][124], dieTranskranielle Magnetstimulation (Gehirnstimulation durch ein Magnetfeld außerhalb des Kopfes)[125][126][127], die Transkranielle Gleichstromapplikation (tDCS) (schwachelektische Gehirnstimulation durch den Schädelknochen).[128] Nachweise zur Wirksamkeit dieser Verfahren liegen bislang (Stand Dezember 2015) noch nicht vor.
Bewegung
Eine Form der unterstützenden therapeutischen Maßnahmen ist die Sporttherapie. Wenn Sport im gesellschaftlichen Zusammenhang stattfindet, erleichtert er eine Wiederaufnahme zwischenmenschlicher Kontakte. Ein weiterer Effekt der körperlichen Betätigung ist das gesteigerte Selbstwertgefühl und die Ausschüttung von Endorphinen. Positive Effekte des Joggings bei Depressionen sind empirisch durch Studien nachgewiesen; 1976 wurde das erste Buch unter dem Titel The Joy of Running zu diesem Thema veröffentlicht.[129]
Krafttraining beispielsweise konnte in einer Studie für alte Patienten (70+ Jahre) als wirksam erwiesen werden. Nach 10 Wochen angeleiteten Trainings war ein Rückgang der depressiven Symptome im Vergleich zu einer Kontrollgruppe (die nicht trainiert, sondern angeleitet gelesen hatte) feststellbar. Der Effekt war für einen Teil der Testpersonen auch zwei Jahre nach Ende des geführten Trainings noch nachweisbar.[130]
Es existiert eine Vielzahl von methodisch robusten Studien über den Nutzen von Sport und Bewegung bei Depression. Diese zeigen beispielsweise, dass Sport (unter Anleitung, zuhause) gegen Depression gleich wirksam ist wie eine medikamentöse Therapie (Sertralin) oder Placebo-Medikation.[131][132] Eine Metastudie von 2013 bewertet den Effekt zurückhaltender, unterstreicht aber den präventiven Effekt, da „moderate Bewegung im aeroben Bereich von mindestens 150 Minuten pro Woche […] mit einem merklich geringeren Risiko für die Entwicklung einer Depression in Zusammenhang“ steht.[133] Ist das Ziel nicht die Prävention, sondern die Behandlung der Depression, ist laut einer Metastudie von 2019 einen Monat lang jede Woche dreimal 45 min Sport notwendig für eine Stimmungsverbesserung.[134]
Ernährung
Eine ausgewogene und gesunde Ernährung ist für gesunde Menschen wichtig und für Menschen mit Erkrankungen, ob physisch oder psychisch, umso wichtiger. Bei einer Depression mit Appetitverlust gilt es, diese besonders zu beobachten.[135]
Es gibt bis heute widersprüchliche Ergebnisse zu der Wirkung von Omega-3-Fettsäuren im Bezug auf die Depression, unter anderem wird hierfür der Publikationsbias verantwortlich gemacht.[136][137][138]
Eine Supplementierung mit Omega-3-Fettsäuren wird deshalb in keiner Leitlinien-Behandlung empfohlen. Nahrungsergänzungsmittel unterliegen keinen standardisierten Kontrollen, weshalb die Qualität und Zusammensetzung nicht geprüft ist und von Hersteller zu Hersteller schwankt. Omega-3-Fettsäuren sind lange im Fokus der Wissenschaft für verschiedenste Krankheiten, insbesondere für postpartale Stimmungskrisen (PPA) und depressive Symptomatik während der Schwangerschaft, da sie für die Entwicklung vom Gehirn des Fötus wichtig sind. Häufig besteht während und nach der Schwangerschaft ein Mangel von Omega-3-Fettsäuren.[136][138]
Bei Menschen mit einer Depression wurde post mortem ein DHA-Mangel im Gehirn festgestellt. Daher wird vermutet, dass ein DHA-Mangel in Kombination mit anderen Ursachen einen Risikofaktor darstellt.[136]
Aufgrund von Studien mit Antidepressiva und Omega-3-Fettsäuren wird ein Effekt auf die Neurotransmitter vermutet, da die Supplementierung einen verstärkenden Effekt auf die Antidepressiva hat.[136][137][138] Es gibt verschiedene Hinweise, dass unterschiedliche Gruppen, zum Beispiel Kinder im Alter von 6–12 Jahren und ältere Frauen im Alter von 66–95 Jahren, mit einer Depression von einer Monotherapie profitieren.[137][138] Bei der rezidivierenden Depression und der sogenannten Major Depression können keine Effekte als Monotherapie bestätigt werden.[138] Weiterhin wird vermutet, dass Eicosapentaensäure (EPA) und Docosahexaensäure (DHA) Potential als Monotherapie haben. Hierfür werden weitere randomisierte kontrollierte Studien benötigt, bei denen größere Stichproben über einen längeren Zeitraum und eine gewisse Herstellungsqualität der Omega-3-Fettsäuren sichergestellt werden. Es bedarf ebenfalls einer Klärung, weshalb eine niedrigere Dosierung von Eicosapentaensäure (EPA) zu besseren Ergebnissen führt als höhere Dosierungen.[138]
Die alternativmedizinische „orthomolekulare Medizin“ versucht außerdem über die Aminosäuren Tyrosin, Phenylalanin und Tryptophan bzw. 5-HTP (Oxitriptan) Depressionen günstig zu beeinflussen. Ihre Vertreter postulieren, dass diese Aminosäuren im Körper in Noradrenalin, Dopamin und Serotonin umgewandelt werden. Die Erhöhung des Spiegels dieser Neurotransmitter im Gehirn kann stimmungsaufhellend sein. Jedoch fehlen wissenschaftliche Belege für eine positive Wirkung gerade von Tryptophangaben (z. B. in Form von Nahrungsergänzungsmitteln).[139]
Schlafhygiene
Depression wirkt sich auf die Qualität des Schlafes aus (s. o.). Umgekehrt gilt, dass eine Verbesserung des Schlafes (Schlafhygiene) sich bessernd auf eine Depression auswirken kann.[140] Dazu gehören regelmäßige Zu-Bett-geh-Zeiten, der Verzicht auf Monitor-Licht am Abend, angepasste Beleuchtung, Abdunklung der Schlafräume und weitere Maßnahmen.
Schlafentzug
Partieller (teilweiser) Schlafentzug in der zweiten Nachthälfte oder gar vollständiger Schlafentzug in einer Nacht ist die einzige antidepressive Therapie mit positiven Wirkungen bei ca. 60 % der Patienten noch am gleichen Tag. Der antidepressive Effekt ist jedoch selten anhaltend. Meistens kehren die depressiven Symptome bereits nach der nächsten Erholungsnacht wieder. Bis zu 15 % der Patienten in klinischen Studien zeigten jedoch eine anhaltende Verbesserung nach völligem Schlafentzug. Die nationale Behandlungsleitlinie empfiehlt, dass die Wachtherapie auf Grund ihrer relativ leichten Umsetzbarkeit, Nichtinvasivität, Kosteneffizienz und raschen Wirkung in bestimmten Fällen als ergänzendes Therapieelement erwogen werden sollte.[2]
Meditation
Klinische Studien zeigen, dass achtsamkeitsbasierte Meditation in der Behandlung von Depression der psychiatrischen Leitlinientherapie (kognitiv-behaviorale Therapie und antidepressive Medikation) gleichwertig ist.[141][142] Spezifische Krankheitssymptome wurden durch achtsamkeitsbasiertes Training besser beeinflusst, als durch andere aktive psychotherapeutische Verfahren.[141]
Meditation wirkt dem für Depression typischen Grübelzwang entgegen, indem die bewusste Aufmerksamkeitssteuerung trainiert wird. Weiterhin werden Veränderungen in der Emotionswahrnehmung, Emotionssteuerung, kognitiven Bewertung und Belohnungsverarbeitung als antidepressive Wirkmechanismen diskutiert.[142][143] Dies geht einher mit durch Meditationsübungen veränderter Hirnaktivität in Amygdala, Präfrontalem Cortex und Hippocampus, Regionen, die mit Emotionsverarbeitung in Verbindung stehen.[144] [145]
Die Wirksamkeit der Achtsamkeitsbasierten Kognitiven Therapie (MBCT) zur Rückfallprävention von Depressionen ist durch aktuelle Metaanalysen[146][147][148] ausreichend belegt und wurde deshalb als Therapieempfehlung in die S3-Leitlinie/NVL Unipolare Depression aufgenommen.[2] Durch Übungen zur Achtsamkeit (mindfulness) wird die Aktivierung depressionsfördernder Gedanken, Gefühle und Körperempfindungen rechtzeitig erkannt, so dass die Betroffenen sich bewusst hilfreichen Maßnahmen zuwenden können, die einen Rückfall verhindern.[2]
Obsolete Behandlungsansätze
In Anlehnung an die Facial-Feedback-Hypothese kam 2012 die Vermutung auf, eine Verminderung der vertikalen Hautfalten zwischen den Augenbrauen (Glabella-Region) durch Botox-Injektion sei wirksam gegen Depression. Dies konnte wissenschaftlich jedoch nicht bestätigt werden.[149]
Prognose
Depressive Grunderkrankung
Depressive Episoden klingen oft im Laufe der Zeit ab, unabhängig davon, ob sie behandelt werden oder nicht.[150] Ambulante Patienten auf einer Warteliste zeigen innerhalb weniger Monate eine 10–15%ige Reduktion der Symptome, wobei etwa 20 % nicht mehr die Kriterien für eine depressive Störung erfüllen. Die mediane Dauer einer Episode wurde auf 23 Wochen geschätzt, wobei in den ersten drei Monaten die Erholungsrate am höchsten war.[151]
Die meisten behandelten Patienten berichten über Restsymptome trotz scheinbar erfolgreicher Behandlung. Restsymptome, die bei vorübergehendem oder dauerhaftem Nachlassen der Erkrankung auftreten, haben einen starken prognostischen Wert. Es scheint einen Zusammenhang zwischen diesen Restsymptomen und Vorzeichen einer erneuten Erkrankung zu geben. Es wird daher für behandelnde Ärzte empfohlen, dass das Konzept der Genesung auch psychisches Wohlbefinden beinhalten sollte.[152]
Das gleichzeitige Auftreten einer Persönlichkeitsstörung bei einer Depression hat einen negativen Einfluss auf das Behandlungsergebnis. Eine Persönlichkeitsstörung steht etwa doppelt so häufig mit einem schlechten Behandlungsergebnis für die Depression in Verbindung wie bei einer Person ohne Persönlichkeitsstörung.[153]
Suizidgefahr
Man geht davon aus, dass rund die Hälfte der Menschen, die einen Suizid begehen, an einer Depression gelitten haben. Im Jahre 2010 verübten in Deutschland rund 7000 Menschen mit Depression Suizid.[154] Bei der Depression handelt es sich daher um eine sehr ernste Störung, die umfassender Therapie bedarf.[155][156]
Begleitende Gesundheitsrisiken
Durch häufig ungesünderen Lebensstil leiden Patienten mit Depressionen vermehrt an Folgen von Rauchen, Bewegungsmangel, Ernährungsfehlern und Übergewicht. Zudem gibt es Hinweise darauf, dass unregelmäßige Medikamenteneinnahmen auch ein kardiovaskuläres Risiko darstellen, wodurch eine höhere Anfälligkeit für Schlaganfälle besteht. Dies trifft vor allem für Frauen im mittleren Alter zu.[157]
Die Depression selbst ist ein Risikofaktor für die Entwicklung einer koronaren Herzkrankheit.[158] Als Ursachen hierfür kommen Einflüsse der Depression auf die Steuerung der Hormonregulation in der Nebenniere, Einflüsse auf Immunsystem und Hämostase, aber auch ein ungesünderer Lebensstil oder Nebenwirkungen von Antidepressiva in Frage.[159] Bei einem Patienten mit koronarer Herzkrankheit erhöht die Depression wiederum das Risiko auf einen Myokardinfarkt auf das Drei- bis Vierfache.[160] Weiterhin ist das Risiko eines tödlichen Herzinfarkts erhöht.[161] Studien zeigen, dass trotzdem bei Patienten mit Myokardinfarkt die Depression vielfach unbehandelt bleibt.[162] Eine Behandlung der Depression würde günstige Effekte auf die Heilungsaussichten der Patienten haben.[163]
Gesellschaftliche Dimension
Volkswirtschaftliche Relevanz
Im Jahr 2015 sind im Gesundheitswesen 8,7 Milliarden Euro Kosten entstanden (5,8 Milliarden für Frauen und 2,9 Milliarden für Männer).[164] Schätzungen aus dem Jahr 2008 ergeben Kosten in Deutschland von insgesamt zwischen 15,5 Milliarden Euro und 22,0 Milliarden Euro. Diese Kosten setzen sich aus den Direkten Kosten im Gesundheitssystem und den Indirekten Kosten wie „Verlust an Produktivitätspotential infolge von Morbidität und Mortalität“ zusammen.[165] Im Jahr 2018 waren nur 12,1 % der Betroffenen, die sich in ambulanter Behandlung befanden, krankheitsbedingt arbeitsunfähig. Frauen und Männer sind im Mittel gleichhäufig betroffen. Menschen mit einer depressiven Episode fallen eher langfristig aus (mehr als sieben Kalenderwochen), wodurch die durchschnittliche Falldauer bei 12,9 Tagen pro Fall liegt und somit teilweise die Diagnosen bösartige Neubildungen (Krebs) und Herz-Kreislauf-Erkrankungen übertreffen.[166]
Stigmatisierung
Bei der Stigmatisierung von Depressiven wurden in empirischen Studien sowohl kulturell übergreifende Muster als auch kulturelle Unterschiede festgestellt. So war im Vergleich von Australien und Japan das Stigma bei Depressionen im Allgemeinen geringer als bei Schizophrenie. Das Vorhandensein von Suizidgedanken hatte keinen großen zusätzlichen Einfluss. In Australien war jedoch fast ein Viertel der Befragten der Meinung, dass eine Person mit Depressionen „sich wieder einkriegen“ könne, wenn sie dies möchte. Die japanischen Zahlen waren weit höher als die von Australien. Fast die Hälfte der Befragten in Japan war der Meinung, dass eine Person mit Depressionen „sich wieder einkriegen kann“. Eine weiteres Ergebnis war, dass 17 % der Australier und 27 % der Japaner sagten, dass sie niemandem erzählen würden, wenn sie an Depressionen leiden, und 30 % der Australier und 58 % der Japaner meinten, dass sie nicht jemanden wählen würden, der eine Depression hat.[167]
Staatliche Maßnahmen
Zur Verbesserung der Rahmenbedingungen hat das Gesundheitssystem seit den 1990er Jahren verschiedene Modellprojekte initiiert. Das Bundesministerium für Arbeit und Soziales hat den „Schutz der Gesundheit bei arbeitsbedingter psychischer Belastung“ zu einem Hauptziel der Gemeinsamen Deutschen Arbeitsschutzstrategie ab 2013 erhoben. Das Bundesministerium für Gesundheit (BMG) hat 2012 das Forschungsprojekt Deprexis zu den Möglichkeiten der Online-Therapie in Auftrag gegeben, was möglicherweise einen Weg darstellen könnte, um Versorgungslücken und lange Wartezeiten auf einen Therapieplatz zu überbrücken.
Die Behandlung depressiver Erkrankungen wurde 2006 als Gesundheitsziel verankert. Zu den Teilzielen gehören Aufklärung, Prävention und Rehabilitation.
Gesetzliche Krankenkassen sind verpflichtet, gemeinnützige Organisationen im Bereich Selbsthilfe zu fördern, im Jahr 2011 betrug diese Förderung insgesamt rund eine halbe Million Euro.
Private Organisationen
Vereine, gemeinnützige GmbH (gGmbH) und Stiftungen befassen sich mit dem Thema Depression. Die Angebote setzen an folgenden Punkten an:
- Aufklärung, Interessensvertretung und Vernetzung – hierfür setzen sich beispielsweise das Deutsche Bündnis gegen Depression e. V. oder die Deutsche Depressionsliga ein. 2011 führten diese Organisationen zusammen mit der Stiftung Deutsche Depressionshilfe den Patientenkongress Depression ein. Patientenkongresse gibt es für unterschiedlichste Themen, beispielsweise auch Demenz oder Krebs – Ziele sind in der Regel Information und Austausch zwischen Patienten, Wissenschaftlern und Interessensvertretern.
- Individuelle Beratung – wird u. a. von lokalen Bündnissen gegen Depression oder Selbsthilfeorganisationen angeboten. Betroffene und Angehörige können sich bei diesen Organisationen informieren, sich mit Menschen in ähnlichen Situationen austauschen oder auch in Akutsituationen um Hilfe bitten, beispielsweise bei der Telefonseelsorge oder dem SeeleFon.
- Selbsthilfe – Selbsthilfegruppen sind kein Ersatz für Therapien, aber sie können eine begleitende Hilfe darstellen. Selbsthilfegruppen können als lebenslange Begleitung und Rückzugsorte dienen. Einige Gruppen erwarten keine Voranmeldung, so dass Betroffene spontan bei akuten depressiven Phasen Hilfe suchen können. Als niedrigschwelliges Angebot haben sich Selbsthilfegruppen im ambulanten Bereich etabliert und leisten einen wichtigen Beitrag. In Krankenhäusern und Reha-Kliniken helfen sie Betroffenen, ihre Eigenverantwortung zu stärken und Selbstvertrauen zu erlangen.
Rezeption
- Das dunkle Gen, Dokumentarfilm (2015)
Siehe auch
- E-Mental-Health
- NotJustSad, ein Hashtag, unter dem Betroffene auf Twitter über ihre Depressionserkrankungen berichten
- Onlineberatung
- Acedia
- Dysphorie
Literatur
Einführungen
- Michael Bauer, Anne Berghöfer, Mazda Adli (Hrsg.): Akute und therapieresistente Depressionen. Pharmakotherapie – Psychotherapie – Innovationen 2., vollständig überarbeitete und erweiterte Auflage. Springer, Berlin 2005, ISBN 3-540-40617-4.
- Tom Bschor (Hrsg.): Behandlungsmanual therapieresistente Depression: Pharmakotherapie – somatische Therapieverfahren – Psychotherapie. Kohlhammer, Stuttgart 2008, ISBN 978-3-17-019465-6.
- Martin Hautzinger: Kognitive Verhaltenstherapie bei Depressionen. 7. Auflage. Beltz, Weinheim 2013, ISBN 978-3-621-28075-4.
- Piet C. Kuiper: Seelenfinsternis. Die Depression eines Psychiaters. Fischer-Taschenbuch-Verlag, Frankfurt am Main 1995, ISBN 3-596-12764-5 (niederländisch: Ver heen. Übersetzt von Marlis Menges).
- Rainer Tölle, Klaus Windgassen: Psychiatrie: Einschließlich Psychotherapie. 16. Auflage. Springer, Berlin/Heidelberg 2011, ISBN 978-3-642-20416-6.
Psychoanalytische Schriften
- Joachim Küchenhoff: Depression (= Analyse der Psyche und Psychotherapie. Band 16). Psychosozial-Verlag, Gießen 2017, ISBN 978-3-8379-2705-4 (Inhaltsverzeichnis und Leseprobe [PDF; abgerufen am 21. August 2018]).
- Marianne Leuzinger-Bohleber, Ulrich Bahrke, Alexa Negele (Hrsg.): Chronische Depression. Verstehen - Behandeln - Erforschen (= Schriften des Sigmund-Freud-Instituts. Band 3, Nr. 1). Vandenhoeck & Ruprecht, Göttingen/Bristol, Conn. 2013, ISBN 978-3-525-45168-7.
Ratgeberliteratur
- Barbara Bojack: Depressionen im Alter: ein Ratgeber für Angehörige. Psychiatrie-Verlag, Bonn 2003, ISBN 3-88414-359-X.
- Depression erkennen und behandeln. Informationsbroschüre für Patienten und Angehörige, herausgegeben vom Bundesverband für Gesundheitsinformation und Verbraucherschutz – Info Gesundheit. medcom, Bonn 2013, ISBN 978-3-931281-50-2 (Kostenlose Publikation, online bestellbar[168])
- Pia Fuhrmann, Alexander von Gontard: Depression und Angst bei Klein- und Vorschulkindern: Ein Ratgeber für Eltern und Erzieher. Hogrefe, Göttingen 2015, ISBN 978-3-8017-2627-0.
- Gunter Groen, Wolfgang Ihle, Maria Elisabeth Ahle, Franz Petermann: Ratgeber Traurigkeit, Rückzug, Depression: Informationen für Betroffene, Eltern, Lehrer und Erzieher. Hogrefe, Göttingen 2012, ISBN 978-3-8017-2382-8.
- Ulrich Hegerl, Svenja Niescken: Depressionen bewältigen: Die Lebensfreude wiederfinden. 3. Auflage. TRIAS, Stuttgart 2013, ISBN 978-3-8304-6781-6.
- Ruedi Josuran, Verena Hoehne, Daniel Hell: Mittendrin und nicht dabei: Mit Depressionen leben lernen. Ullstein-Taschenbuch, Berlin 2002, ISBN 3-548-36428-4.
- Anke Rohde: Postnatale Depressionen und andere psychische Probleme: Ein Ratgeber für betroffene Frauen und Angehörige. Kohlhammer, Stuttgart 2014, ISBN 978-3-17-022116-1.
- Larissa Wolkenstein, Martin Hautzinger: Ratgeber Chronische Depression. Informationen für Betroffene und Angehörige. Hogrefe, Göttingen 2015, ISBN 978-3-8444-2516-1.
- Marion Jettenberger: Sprechstunde Depression – 111 Fragen & Antworten . Manuela Kinzel Verlag, Göppingen 2016, ISBN 978-3-95544-062-6.
S3-Leitlinien
- Nationale Versorgungsleitlinie Unipolare Depression. Programm für Nationale Versorgungsleitlinien (NVL), Stand 16. November 2015 awmf.org.
- Behandlung von depressiven Störungen bei Kindern und Jugendlichen. Deutsche Gesellschaft für Kinder- und Jugendpsychiatrie, Psychosomatik und Psychotherapie (DGKJP), Stand 1. Juli 2013, gültig bis 30. Juni 2018 awmf.org
- Psychosoziale Therapien bei schweren psychischen Erkrankungen. Deutsche Gesellschaft für Psychiatrie und Psychotherapie, Psychosomatik und Nervenheilkunde (DGPPN), Stand 25. Oktober 2012, gültig bis 25. Oktober 2017, awmf.org
Weblinks
- Depression – redaktionell betreute Linksammlung im Gemeinschaftsprojekt Psychlinker des Leibniz-Zentrum für Psychologische Information und Dokumentation und der Saarländischen Universitäts- und Landesbibliothek
- Was ist eine Depression? Informationsportal Neurologen und Psychiater im Netz, herausgegeben von mehreren deutschen und schweizerischen Berufsverbänden und Fachgesellschaften.
- Aufklärung hilft Depressionen zu erkennen und Suizide zu vermeiden. Weiterführende Informationen in der Rubrik Wissen auf der Website der Stiftung Deutsche Depressionshilfe.
- Leitliniensynopse für ein DMP Depressionen. Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen, IQWiG-Berichte, Nr. 502, 4. April 2017.
- Heike Le Ker: Körper und Psyche: Wie Entzündungen Depressionen auslösen. In: Spiegel Online, 17. April 2015.
Einzelnachweise
- ↑ Duden | depressiv | Rechtschreibung, Bedeutung, Definition, Synonyme, Herkunft. Abgerufen am 23. Juli 2018.
- ↑ a b c d e f g h i j k S3-Leitlinie/Nationale Versorgungs-Leitlinie Unipolare Depression, 2015, gültig bis 2020, letzte Bearbeitung 03/2017. (PDF) DGPPN, BÄK, KBV, AWMF, abgerufen am 27. August 2017.
- ↑ E. Bromet, L. H. Andrade, I. Hwang, N. A. Sampson, J. Alonso, G. de Girolamo, R. de Graaf, K. Demyttenaere, C. Hu, N. Iwata, A. N. Karam, J. Kaur, S. Kostyuchenko, J. P. Lépine, D. Levinson, H. Matschinger, M. E. Mora, M. O. Browne, J. Posada-Villa, M. C. Viana, D. R. Williams, R. C. Kessler: Cross-national epidemiology of DSM-IV major depressive episode. In: BMC Medicine. Band 9, 2011, S. 90, doi:10.1186/1741-7015-9-90. PMID 21791035, PMC 3163615 (freier Volltext) (Review).
- ↑ E. Jane Costello, A. Erkanli, A. Angold: Is there an epidemic of child or adolescent depression? In: Journal of child psychology and psychiatry, and allied disciplines. Band 47, Nummer 12, Dezember 2006, S. 1263–1271, doi:10.1111/j.1469-7610.2006.01682.x. PMID 17176381 (Review).
- ↑ a b E. M. Bitzer, T. G. Grobe u. a.: Barmer GEK Report Krankenhaus 2011. (= Schriftenreihe zur Gesundheitsanalyse. Band 9). Barmer GEK, 2011, ISBN 978-3-537-44109-6.
- ↑ DRV: Statistik des Rentenzugangs. Deutsche Rentenversicherung Bund (Hrsg.), Statistisches Bundesamt, 2012. www.gbe-bund.de
- ↑ AOK: Arbeitsunfähigkeit bei erwerbstätigen AOK-Mitgliedern. Statistisches Bundesamt, 2013. www.gbe-bund.de
- ↑ D. Richter, K. Berger u. a.: Nehmen psychische Störungen zu? Eine systematische Literaturübersicht. In: Psychiatr Prax. 35, 2008, S. 321–330.
- ↑ a b A. V. Horwitz, J. C. Wakefield: The Loss of Sadness. How Psychiatry Transformed Normal Sorrow Into Depressive Disorder. Oxford University Press, Oxford/ New York 2007.
- ↑ H. Spiessl, F. Jacobi: Nehmen psychische Störungen zu? In: Psychiatr Prax. 35, 2008, S. 318–320.
- ↑ J. M. Twenge, B. Gentile u. a.: Birth cohort increases in psychopathology among young Americans, 1938–2007: A cross-temporal meta-analysis of the MMPI. In: Clin Psychol Rev. 30, 2010, S. 145–154.
- ↑ a b B. H. Hidaka: Depression as a disease of modernity: explanations for increasing prevalence. In: Journal of affective disorders. Band 140, Nummer 3, November 2012, S. 205–214, doi:10.1016/j.jad.2011.12.036. PMID 22244375, PMC 3330161 (freier Volltext) (Review).
- ↑ DAK: DAK-Gesundheitsreport 2011. Deutsche Angestellten-Krankenkasse, Hamburg 2011.
- ↑ Daten nach Depressionsatlas der TK 2014; siehe Florian Staeck: Immer mehr Fehltage wegen Depressionen. Ärzte Zeitung online, 28. Januar 2015.
- ↑ Depressionen: Vor allem ältere Studierende sind gefährdet. Ärzteblatt, 22. Februar 2018.
- ↑ a b c d DGPPN u. a.: Nationale VersorgungsLeitlinie – Unipolare Depression. Springer Verlag, 2011, ISBN 978-3-642-13103-5. ( Langfassung ( vom 31. März 2017 im Internet Archive)).
- ↑ a b Rainer Tölle: Psychiatrie. 2012, ISBN 978-3-662-22357-4, S. 238–239, Online.
- ↑ Psychologie: Depression – die Krankheit mit dem Mangel an Sinn. Welt online, abgerufen am 19. Februar 2012.
- ↑ Birgit Borsutzky: Schmerzhaft laut: Wenn Geräusche zur Qual werden. Bericht zur Sendung Odysso auf swr.de
- ↑ Arielle S. Keller, John E. Leikauf, Bailey Holt-Gosselin, Brooke R. Staveland, Leanne M. Williams: Paying attention to attention in depression. In: Translational Psychiatry. Band 9, Nr. 1, Dezember 2019, ISSN 2158-3188, S. 279, doi:10.1038/s41398-019-0616-1, PMID 31699968, PMC 6838308 (freier Volltext) – (nature.com [abgerufen am 21. September 2020]).
- ↑ D. A. Bangasser, R. J. Valentino: Sex differences in stress-related psychiatric disorders: neurobiological perspectives. In: Frontiers in neuroendocrinology. Band 35, Nummer 3, August 2014, S. 303–319, doi:10.1016/j.yfrne.2014.03.008. PMID 24726661, PMC 4087049 (freier Volltext) (Review).
- ↑ Christiane Nevermann, Hannelore Reicher: Depressionen im Kindes- und Jugendalter. C. H. Beck, München 2001, ISBN 3-406-47566-3.
- ↑ G. Groen, F. Petermann: Depressive Störungen. In F. Petermann (Hrsg.): Lehrbuch der Klinischen Kinderpsychologie. (6., vollst. überarb. Aufl., S. 427–443) Hogrefe, Göttingen 2008.
- ↑ Annemarie Dührssen: Psychogene Erkrankungen bei Kindern und Jugendlichen, 10. Auflage, Göttingen 1974, Seite 81 f. und Seite 216
- ↑ a b DGPPN, BÄK, KBV, AWMF, AkdÄ, BPtK, BApK, DAGSHG, DEGAM, DGPM, DGPs, DGRW (Hrsg.): S3-Leitlinie/Nationale Versorgungsleitlinie Unipolare Depression – Langfassung (Langfassung Version 5). 2009, S. 67 und 73 (online).
- ↑ MayoClinic.com – Vitamin B12 und Depression
- ↑ Innovations-report – Experten untersuchen Viren als Auslöser psychischer Erkrankungen
- ↑ M. Ledochowski, B. Sperner-Unterweger, B. Widner, D. Fuchs: Fructose malabsorption is associated with early signs of mental depression. In: Eur. J. Med. Res. Band 3, Nr. 6, 1998, S. 295–298, PMID 9620891.
- ↑ Anna M. Ehret: DSM-IV und DSM-5: Was hat sich tatsächlich verändert? (Review). In: Verhaltenstherapie. Band 23, Nr. 4, 2013, S. 258–266, doi:10.1159/000356537 (karger.com [PDF] Für Major Depression siehe S. 262).
- ↑ H.-P. Haack: Häufigkeit der larvierten Depression. In: Die Medizinische Welt. (43|85), 1985, S. 1370–1373.
- ↑ H.-P. Haack, H. Kick: Wie häufig ist Kopfschmerz Ausdruck einer endogenen Depression? In: Deutsche Medizinische Wochenschrift. 111 (16), 05/1986, S. 621–624.
- ↑ T. Bschor: Larvierte Depression: Aufstieg und Fall einer Diagnose. (PDF) In: Psychiatrische Praxis. 29 2002, S. 207–210; abgerufen am 16. Dezember 2015.
- ↑ M. Riedel u. a.: Häufigkeit und klinische Charakteristika von atypisch depressiven Symptomen. ( vom 14. März 2011 im Internet Archive) 2009.
- ↑ A. M. Fernandez-Pujals, M. J. Adams, P. Thomson, A. G. McKechanie, D. H. Blackwood, B. H. Smith, A. F. Dominiczak, A. D. Morris, K. Matthews, A. Campbell, P. Linksted, C. S. Haley, I. J. Deary, D. J. Porteous, D. J. MacIntyre, A. M. McIntosh: Epidemiology and Heritability of Major Depressive Disorder, Stratified by Age of Onset, Sex, and Illness Course in Generation Scotland: Scottish Family Health Study (GS:SFHS). In: PloS one. Band 10, Nummer 11, 2015, S. e0142197, doi:10.1371/journal.pone.0142197. PMID 26571028, PMC 4646689 (freier Volltext).
- ↑ E. M. Byrne, T. Carrillo-Roa, A. K. Henders, L. Bowdler, A. F. McRae, A. C. Heath, N. G. Martin, G. W. Montgomery, L. Krause, N. R. Wray: Monozygotic twins affected with major depressive disorder have greater variance in methylation than their unaffected co-twin. In: Translational psychiatry. Band 3, 2013, S. e269, doi:10.1038/tp.2013.45. PMID 23756378, PMC 3693404 (freier Volltext).
- ↑ K. S. Kendler, L. M. Karkowski, C. A. Prescott: Causal relationship between stressful life events and the onset of major depression. In: The American journal of psychiatry. Band 156, Nummer 6, Juni 1999, S. 837–841, doi:10.1176/ajp.156.6.837. PMID 10360120.
- ↑ K. Karg, M. Burmeister, K. Shedden, S. Sen: The serotonin transporter promoter variant (5-HTTLPR), stress, and depression meta-analysis revisited: evidence of genetic moderation. In: Archives of general psychiatry. Band 68, Nummer 5, Mai 2011, S. 444–454, doi:10.1001/archgenpsychiatry.2010.189. PMID 21199959, PMC 3740203 (freier Volltext) (Review).
- ↑ A. Daniele, R. Divella, A. Paradiso, V. Mattioli, F. Romito, F. Giotta, P. Casamassima, M. Quaranta: Serotonin transporter polymorphism in major depressive disorder (MDD), psychiatric disorders, and in MDD in response to stressful life events: causes and treatment with antidepressant. In: In vivo. Band 25, Nummer 6, 2011 Nov-Dec, S. 895–901, PMID 22021682 (freier Volltext) (Review).
- ↑ J. Flint, K. S. Kendler: The genetics of major depression. In: Neuron. Band 81, Nummer 3, Februar 2014, S. 484–503, doi:10.1016/j.neuron.2014.01.027. PMID 24507187, PMC 3919201 (freier Volltext) (Review).
- ↑ S. Ripke u. a.: A mega-analysis of genome-wide association studies for major depressive disorder. In: Molecular psychiatry. Band 18, Nummer 4, April 2013, S. 497–511, doi:10.1038/mp.2012.21. PMID 22472876, PMC 3837431 (freier Volltext) (Review).
- ↑ Hans Bangen: Geschichte der medikamentösen Therapie der Schizophrenie. Berlin 1992, ISBN 3-927408-82-4. S. 94
- ↑ Monika Pritzel, Matthias Brand, J. Markowitsch: Gehirn und Verhalten: Ein Grundkurs der physiologischen Psychologie. Springer, 2003, ISBN 978-3-8274-2340-5, S. 513.
- ↑ Jeffrey R. Lacasse, Jonathan Leo: Serotonin and Depression: A Disconnect between the Advertisements and the Scientific Literature. In: PLoS Med 2(12): e392. 8. November 2005.
- ↑ M. Hamon, P. Blier: Monoamine neurocircuitry in depression and strategies for new treatments. In: Progress in neuro-psychopharmacology & biological psychiatry. Band 45, August 2013, S. 54–63, doi:10.1016/j.pnpbp.2013.04.009. PMID 23602950 (Review).
- ↑ A. E. Stewart, K. A. Roecklein, S. Tanner, M. G. Kimlin: Possible contributions of skin pigmentation and vitamin D in a polyfactorial model of seasonal affective disorder. In: Medical hypotheses. Band 83, Nummer 5, November 2014, S. 517–525, doi:10.1016/j.mehy.2014.09.010. PMID 25270233 (Review).
- ↑ Hintergrund – Medizin: Wenn harmlose Erreger psychisch krank machen. ( vom 12. Mai 2007 im Internet Archive) wissenschaft.de, 9. Mai 2007.
- ↑ Robert Dantzer, Jason C. O’Connor, Gregory G. Freund, Rodney W. Johnson, Keith W. Kelley: From inflammation to sickness and depression: when the immune system subjugates the brain. In: Nature Reviews Neuroscience. Band 9, Nr. 1, Januar 2008, S. 46–56, doi:10.1038/nrn2297.
- ↑ Frank Block, Christian Prüter (Hrsg.): Medikamentös induzierte neurologische und psychiatrische Störungen. Springer Verlag, Berlin 2006, ISBN 3-540-28590-3.
- ↑ Monika Keller: Depression. In: Eberhard Aulbert, Friedemann Nauck, Lukas Radbruch (Hrsg.): Lehrbuch der Palliativmedizin. Schattauer, Stuttgart (1997) 3., aktualisierte Auflage 2012, ISBN 978-3-7945-2666-6, S. 1077–1095; hier: S. 1083.
- ↑ E. J. Ip, D. H. Lu, M. J. Barnett, M. J. Tenerowicz, J. C. Vo, P. J. Perry: Psychological and physical impact of anabolic-androgenic steroid dependence. In: Pharmacotherapy. Band 32, Nummer 10, Oktober 2012, S. 910–919, doi:10.1002/j.1875-9114.2012.01123. PMID 23033230.
- ↑ T. Renoir, T. Y. Pang, L. Lanfumey: Drug withdrawal-induced depression: serotonergic and plasticity changes in animal models. In: Neuroscience and biobehavioral reviews. Band 36, Nummer 1, Januar 2012, S. 696–726, doi:10.1016/j.neubiorev.2011.10.003. PMID 22037449 (Review).
- ↑ Charlotte Wessel Skovlund, Lina Steinrud Mørch, Lars Vedel Kessing, Øjvind Lidegaard: Association of Hormonal Contraception With Depression. In: JAMA Psychiatry. Band 73, Nr. 11, 1. November 2016, ISSN 2168-622X, S. 1154, doi:10.1001/jamapsychiatry.2016.2387 (jamanetwork.com [abgerufen am 8. Dezember 2020]).
- ↑ Werner Rath, Klaus Friese: Erkrankungen in der Schwangerschaft. Thieme, 2005, S. 347.
- ↑ Jonathan Evans: Cohort study of depressed mood during pregnancy and after childbirth. In: BMJ. 323, 2001, S. 257–260 (4. August 2001)
- ↑ A. Skalkidou, C. Hellgren, E. Comasco, S. Sylvén, I. Sundström Poromaa: Biological aspects of postpartum depression. In: Women’s health. Band 8, Nummer 6, November 2012, S. 659–672, doi:10.2217/whe.12.55. PMID 23181531 (Review).
- ↑ U. Halbreich, S. Karkun: Cross-cultural and social diversity of prevalence of postpartum depression and depressive symptoms. In: Journal of affective disorders. Band 91, Nummer 2–3, April 2006, S. 97–111, doi:10.1016/j.jad.2005.12.051. PMID 16466664 (Review).
- ↑ a b c M. Hautzinger, R. de Jong-Meyer: Depressionen. In: H. Reinecker (Hrsg.): Lehrbuch der Klinischen Psychologie und Psychotherapie. Hogrefe, Göttingen 2003.
- ↑ Daniel Goleman: Emotional Intelligence. Why It Can Matter More Than IQ. Bantam Books, New York 1995, ISBN 0-553-09503-X, S. 240–245.; Maria Kovac, David Goldston: Cognitive and Social Development of Depressed Children and Adolescents. In: Journal of the American Academy of Child and Adolescent Psychiatry. Mai 1991; Daniel Goleman: Childhood Depression May Herald Adult Ills. In: New York Times. 11. Januar 1994.
- ↑ Gregory Clarke: Prevention of Depression in At-Risk High School Adolescents. Konferenzpapier, American Academy of Child and Adolescent Psychiatry, Oktober 1993.
- ↑ eingeschränkte Vorschau in der Google-Buchsuche
- ↑ Annette Schaub, Elisabeth Roth, Ulrich Goldmann: Kognitiv-psychoedukative Therapie zur Bewältigung von Depressionen. 2. Auflage. Hogrefe, 2006, ISBN 3-8017-1999-5. (eingeschränkte Vorschau in der Google-Buchsuche)
- ↑ Dimidjian, Sona., Herman-Dunn, Ruth.: Verhaltensaktivierung bei Depression: eine Methode zur Behandlung von Depression. 1. Auflage. Kohlhammer, Stuttgart 2015, ISBN 3-17-022936-2.
- ↑ James N. Butcher, Susan Mineka, Jill M. Hooley: Klinische Psychologie. Pearson Studium, 2009, S. 296.
- ↑ Interview mit Günter H. Seidler: Syrien: „Ich bezweifle, dass es dort je wieder eine funktionierende Zivilgesellschaft geben kann“. Spektrum.de, 25. September 2015, abgerufen am 20. Oktober 2015.
- ↑ James N. Butcher, Susan Mineka, Jill M. Hooley: Klinische Psychologie. Pearson Studium, 2009, S. 307.
- ↑ James N. Butcher, Susan Mineka, Jill M. Hooley: Klinische Psychologie. Pearson Studium, 2009, S. 309.
- ↑ Gudrun Banck, Herbert Will, Yvonne Grabenstedt: Depression: Psychodynamik und Therapie. W. Kohlhammer Verlag, 2008, ISBN 978-3-17-020122-4, S. 80–81 (eingeschränkte Vorschau in der Google-Buchsuche).
- ↑ a b c Ulrike Lehmkuhl, Heiner Sasse, Pit Wahl: Wozu leben wir? Sinnfragen und Werte heute. Vandenhoeck & Ruprecht, 2007, ISBN 978-3-647-45014-8, S. 62–63 (eingeschränkte Vorschau in der Google-Buchsuche).
- ↑ a b Stavros Mentzos: Depression und Manie: Psychodynamik und Therapie affektiver Störungen. Vandenhoeck & Ruprecht, 2011, ISBN 978-3-525-45775-7, S. 63–64 (google.de).
- ↑ D. R. Wilson: Evolutionary epidemiology: Darwinian Theory in the Service of Medicine and Psychiatry. In: Acta Biotheor. 40, 1993, S. 87–89.
- ↑ R. M. Nesse, G. C. Williams: Warum wir krank werden: Die Antworten der Evolutionsmedizin. Büchergilde Gutenberg, Frankfurt/ Wien 1997.
- ↑ R. M. Nesse: Is depression an adaptation? In: Arch Gen Psychiatry. 57, 2000, S. 14–20.
- ↑ A. Stevens, J. Price: Evolutionary psychiatry: A new beginning. 2. Auflage. Routledge, London u. a. 2000.
- ↑ P. J. Watson, P. W. Andrews: Toward a revised evolutionary adaptationist analysis of depression: the social navigation hypothesis. In: Journal of affective disorders. 72, 2002, S. 1–14.
- ↑ J. S. Price, R. Gardner u. a.: Territory, rank and mental health: the history of an idea. In: Evol Psychol. Band 5, 2007, S. 531–554 (online auf: epjournal.net [PDF]).
- ↑ D. Bhugra, A. Mastrogianni: Globalisation and mental disorders. Overview with relation to depression. In: Br J Psychiatry. 184, 2004, S. 10–20.
- ↑ Elisabeth Summer: Macht die Gesellschaft depressiv? Alain Ehrenbergs Theorie des „erschöpften Selbst“ im Licht sozialwissenschaftlicher und therapeutischer Befunde. Transcript, Bielefeld 2008.
- ↑ R. Nesse: Evolutionary Explanations for Mood and Mood Disorders. In: D. Stein, D. Kupfer u. a. (Hrsg.): The American Psychiatric Publishing Textbook of Mood Disorders. American Psychiatric Publishing, Washington DC/ London 2006, S. 159–175.
- ↑ Statistisches Bundesamt: Das Informationssystem der Gesundheitsberichterstattung des Bundes. Statistisches Bundesamt, Bonn 2012. http://www.gbe-bund.de/
- ↑ Hautzinger: Psychotherapie der Depression. Bundesgesundheitsblatt – Gesundheitsforschung – Gesundheitsschutz. Schwerpunkt Depression, 51 2008, S. 422–429. PMID 18345471
- ↑ Leuzinger-Bohleber et al., 2019. PMID 30384775
- ↑ Vgl. S3-Leitlinie (Langfassung)
- ↑ Depression lässt sich auch online mildern, Ärzte Zeitung online vom 14. Juni 2017, abgerufen am 19. Juni 2017
- ↑ deprexis24, abgerufen am 12. Juni 2017
- ↑ Online-Tool der Deutschen Depressionshilfe, abgerufen am 28. November 2016
- ↑ M. L. van Hees, T. Rotter, T. Ellermann, S. M. Evers: The effectiveness of individual interpersonal psychotherapy as a treatment for major depressive disorder in adult outpatients: a systematic review. In: BMC psychiatry. Band 13, 2013, S. 22, doi:10.1186/1471-244X-13-22. PMID 23312024, PMC 3558333 (freier Volltext) (Review).
- ↑ J. C. Fournier, R. J. DeRubeis, S. D. Hollon, S. Dimidjian, J. D. Amsterdam, R. C. Shelton, J. Fawcett: Antidepressant drug effects and depression severity: a patient-level meta-analysis. In: JAMA. Band 303, Nummer 1, Januar 2010, S. 47–53, doi:10.1001/jama.2009.1943. PMID 20051569, PMC 3712503 (freier Volltext) (Review).
- ↑ D. Santarsieri, T. L. Schwartz: Antidepressant efficacy and side-effect burden: a quick guide for clinicians. In: Drugs in context. Band 4, 2015, S. 212290, doi:10.7573/dic.212290. PMID 26576188, PMC 4630974 (freier Volltext) (Review).
- ↑ F. L. Rocha, C. Fuzikawa, R. Riera, C. Hara: Combination of antidepressants in the treatment of major depressive disorder: a systematic review and meta-analysis. In: Journal of clinical psychopharmacology. Band 32, Nummer 2, April 2012, S. 278–281, doi:10.1097/JCP.0b013e318248581b. PMID 22367652 (Review).
- ↑ a b J. M. Ferguson: SSRI Antidepressant Medications: Adverse Effects and Tolerability. In: Primary care companion to the Journal of clinical psychiatry. Band 3, Nummer 1, Februar 2001, S. 22–27. PMID 15014625, PMC 181155 (freier Volltext).
- ↑ A. Akincigil, J. R. Bowblis, C. Levin, J. T. Walkup, S. Jan, S. Crystal: Adherence to antidepressant treatment among privately insured patients diagnosed with depression. In: Medical care. Band 45, Nummer 4, April 2007, S. 363–369, doi:10.1097/01.mlr.0000254574.23418.f6. PMID 17496721, PMC 2882940 (freier Volltext).
- ↑ W. W. Chong, P. Aslani, T. F. Chen: Effectiveness of interventions to improve antidepressant medication adherence: a systematic review. In: International journal of clinical practice. Band 65, Nummer 9, September 2011, S. 954–975, doi:10.1111/j.1742-1241.2011.02746.x. PMID 21849010 (Review).
- ↑ Brigitte Woggon: Behandlung mit Psychopharmaka. 2. Auflage. Hans Huber, Bern 2005, ISBN 3-456-83538-8.
- ↑ A. A. Crawford, S. Lewis, D. Nutt, T. J. Peters, P. Cowen, M. C. O’Donovan, N. Wiles, G. Lewis: Adverse effects from antidepressant treatment: randomised controlled trial of 601 depressed individuals. In: Psychopharmacology. Band 231, Nummer 15, August 2014, S. 2921–2931, doi:10.1007/s00213-014-3467-8. PMID 24525810, PMC 4099525 (freier Volltext).
- ↑ P. K. Gillman: Tricyclic antidepressant pharmacology and therapeutic drug interactions updated. In: British journal of pharmacology. Band 151, Nummer 6, Juli 2007, S. 737–748, doi:10.1038/sj.bjp.0707253. PMID 17471183, PMC 2014120 (freier Volltext) (Review).
- ↑ U. Bonnet: Moclobemide: therapeutic use and clinical studies. In: CNS drug reviews. Band 9, Nummer 1, 2003, S. 97–140. PMID 12595913 (freier Volltext) (Review).
- ↑ A. C. Nugent, N. Diazgranados, P. J. Carlson, L. Ibrahim, D. A. Luckenbaugh, N. Brutsche, P. Herscovitch, W. C. Drevets, C. A. Zarate: Neural correlates of rapid antidepressant response to ketamine in bipolar disorder. In: Bipolar disorders. Band 16, Nummer 2, März 2014, S. 119–128, doi:10.1111/bdi.12118. PMID 24103187, PMC 3949142 (freier Volltext).
- ↑ A. McGirr, M. T. Berlim, D. J. Bond, M. P. Fleck, L. N. Yatham, R. W. Lam: A systematic review and meta-analysis of randomized, double-blind, placebo-controlled trials of ketamine in the rapid treatment of major depressive episodes. In: Psychological medicine. Band 45, Nummer 4, März 2015, S. 693–704, doi:10.1017/S0033291714001603. PMID 25010396 (Review).
- ↑ L. Reinstatler, N. A. Youssef: Ketamine as a potential treatment for suicidal ideation: a systematic review of the literature. In: Drugs in R&D. Band 15, Nummer 1, März 2015, S. 37–43, doi:10.1007/s40268-015-0081-0. PMID 25773961, PMC 4359177 (freier Volltext) (Review).
- ↑ D. R. Lara, L. W. Bisol, L. R. Munari: Antidepressant, mood stabilizing and procognitive effects of very low dose sublingual ketamine in refractory unipolar and bipolar depression. In: The international journal of neuropsychopharmacology / official scientific journal of the Collegium Internationale Neuropsychopharmacologicum. Band 16, Nummer 9, Oktober 2013, S. 2111–2117, doi:10.1017/S1461145713000485. PMID 23683309.
- ↑ C. M. Coyle, K. R. Laws: The use of ketamine as an antidepressant: a systematic review and meta-analysis. In: Human psychopharmacology. Band 30, Nummer 3, Mai 2015, S. 152–163, doi:10.1002/hup.2475. PMID 25847818 (Review).
- ↑ T. A. Henderson: Practical application of the neuroregenerative properties of ketamine: real world treatment experience. In: Neural regeneration research. Band 11, Nummer 2, Februar 2016, S. 195–200, doi:10.4103/1673-5374.177708, PMID 27073354, PMC 4810965 (freier Volltext) (Review).
- ↑ Roland Seifert, Lutz Hein: Ketamin zur Behandlung von Depression und Suizidalität. (PDF) In: BIOspektrum. 21. Jahrgang, Springer-Verlag, WISSENSCHAFT AKTUELL, 4/2015, S. 419, abgerufen am 19. Dezember 2015.
- ↑ P. Zanos, R. Moaddel, P. J. Morris, P. Georgiou, J. Fischell, G. I. Elmer, M. Alkondon, P. Yuan, H. J. Pribut, N. S. Singh, K. S. Dossou, Y. Fang, X. P. Huang, C. L. Mayo, I. W. Wainer, E. X. Albuquerque, S. M. Thompson, C. J. Thomas, C. A. Zarate, T. D. Gould: NMDAR inhibition-independent antidepressant actions of ketamine metabolites. In: Nature. Band 533, Nummer 7604, Mai 2016, S. 481–486, doi:10.1038/nature17998, PMID 27144355, PMC 4922311 (freier Volltext).
- ↑ Louis Y. Leung, Thomas A. Baillie: Comparative pharmacology in the rat of ketamine and its two principal metabolites, norketamine and (Z)-6-hydroxynorketamine. In: Journal of Medicinal Chemistry. 29, 1986, S. 2396, doi:10.1021/jm00161a043.
- ↑ Irving W. Wainer: Are basal D-serine plasma levels a predictive biomarker for the rapid antidepressant effects of ketamineand ketamine metabolites?. In: Psychopharmacology. 231, 2014, S. 4083, doi:10.1007/s00213-014-3736-6.
- ↑ Auf Ketamin-Basis: USA lassen Nasenspray gegen Depressionen zu. In: Spiegel Online. 6. März 2019 (spiegel.de [abgerufen am 6. März 2019]).
- ↑ Spravato Informationsseite. European Medicines Agency, 18. Dezember 2019, abgerufen am 14. April 2020 (englisch).
- ↑ S. H. Kennedy, R. W. Lam, N. L. Cohen, A. V. Ravindran: Clinical guidelines for the treatment of depressive disorders. In: Can J Psychiatry. IV. Medications and other biological treatments., 46 Suppl 1, 2001, S. 38S-58S.
- ↑ R. N. Golden, B. N. Gaynes, R. D. Ekstrom, R. M. Hamer, F. M. Jacobsen, T. Suppes, K. L. Wisner, C. B. Nemeroff: The efficacy of light therapy in the treatment of mood disorders: a review and meta-analysis of the evidence. In: The American journal of psychiatry. Band 162, Nummer 4, April 2005, S. 656–662, doi:10.1176/appi.ajp.162.4.656. PMID 15800134 (Free Summary) (Review).
- ↑ Siegfried Kasper, Hans-Jürgen Möller: Herbst-/Winterdepression und Lichttherapie. Springer-Verlag, 2011, ISBN 978-3-7091-0592-4, S. 168 (eingeschränkte Vorschau in der Google-Buchsuche).
- ↑ Nationale VersorgungsLeitlinie – Unipolare Depression. S. 132 (eingeschränkte Vorschau in der Google-Buchsuche).
- ↑ B. Nussbaumer, A. Kaminski-Hartenthaler, C. A. Forneris, L. C. Morgan, J. H. Sonis, B. N. Gaynes, A. Greenblatt, J. Wipplinger, L. J. Lux, D. Winkler, M. G. Van Noord, J. Hofmann, G. Gartlehner: Light therapy for preventing seasonal affective disorder. In: The Cochrane database of systematic reviews. Band 11, 2015, S. CD011269, doi:10.1002/14651858.CD011269.pub2. PMID 26558494 (Review).
- ↑ a b Wolfgang Engelmann: Lithiumionen gegen Depressionen: Ist die Tagesuhr an endogenen Depressionen beteiligt? Experimente auf Spitzbergen; Publikation der Universität Tübingen, Tübingen, Dezember 2010, PDF-Datei (PDF)
- ↑ Mendels, J.:Lithium in the treatment of depression. The American Journal of Psychiatry, 1976, 133 (4), S. 373–378.
- ↑ P. C. Baastrupa, J. C. Poulsen, M. Schoub, K. Thomsen, A. Amdisen: [Prophylactic Lithium: Double blind discontinuation in manic-depressive and recurrent-depressive disorders], The Lancet, Bd. 296, Nr. 7668, 15. August 1970, S. 326–330.
- ↑ UK Electroconvulsive Therapy (ECT) Review Group: Efficacy and safety of electroconvulsive therapy in depressive disorders: a systematic review and meta-analysis. In: Lancet. Band 361, Nummer 9360, März 2003, S. 799–808, doi:10.1016/S0140-6736(03)12705-5. PMID 12642045 (Free Summary) (Review).
- ↑ M. Fink, C. H. Kellner, W. V. McCall: The role of ECT in suicide prevention. In: The journal of ECT. Band 30, Nummer 1, März 2014, S. 5–9, doi:10.1097/YCT.0b013e3182a6ad0d, PMID 24091903, (Review).
- ↑ G. Turecki, D. A. Brent: Suicide and suicidal behaviour. In: The Lancet. Band 387, Nummer 10024, März 2016, S. 1227–1239, doi:10.1016/S0140-6736(15)00234-2, PMID 26385066, PMC 5319859 (freier Volltext) (Review).
- ↑ T. G. Bolwig: How does electroconvulsive therapy work? Theories on its mechanism. In: Canadian journal of psychiatry. Revue canadienne de psychiatrie. Band 56, Nummer 1, Januar 2011, S. 13–18. PMID 21324238 (Review).
- ↑ K. Ishihara, M. Sasa: Mechanism underlying the therapeutic effects of electroconvulsive therapy (ECT) on depression. In: Japanese journal of pharmacology. Band 80, Nummer 3, Juli 1999, S. 185–189. PMID 10461762 (Freier Volltext) (Review).
- ↑ T. Zyss, A. Zieba, R. T. Hese, D. Dudek, B. Grabski, P. Gorczyca, R. Modrzejewska: Magnetic seizure therapy (MST)–a safer method for evoking seizure activity than current therapy with a confirmed antidepressant efficacy. In: Neuro endocrinology letters. Band 31, Nummer 4, 2010, S. 425–437. PMID 20802450 (Review).
- ↑ S. J. Rizvi, M. Donovan, P. Giacobbe, F. Placenza, S. Rotzinger, S. H. Kennedy: Neurostimulation therapies for treatment resistant depression: a focus on vagus nerve stimulation and deep brain stimulation. In: International review of psychiatry. Band 23, Nummer 5, Oktober 2011, S. 424–436, doi:10.3109/09540261.2011.630993. PMID 22200132 (Review).
- ↑ J. L. Martin, E. Martín-Sánchez: Systematic review and meta-analysis of vagus nerve stimulation in the treatment of depression: variable results based on study designs. In: European psychiatry: the journal of the Association of European Psychiatrists. Band 27, Nummer 3, April 2012, S. 147–155, doi:10.1016/j.eurpsy.2011.07.006. PMID 22137776 (Review).
- ↑ K. K. Kedzior, H. M. Gellersen, A. K. Brachetti, M. T. Berlim: Deep transcranial magnetic stimulation (DTMS) in the treatment of major depression: An exploratory systematic review and meta-analysis. In: Journal of affective disorders. Band 187, November 2015, S. 73–83, doi:10.1016/j.jad.2015.08.033. PMID 26321258 (Review).
- ↑ C. Rapinesi, F. S. Bersani, G. D. Kotzalidis, C. Imperatori, A. Del Casale, S. Di Pietro, V. R. Ferri, D. Serata, R. N. Raccah, A. Zangen, G. Angeletti, P. Girardi: Maintenance Deep Transcranial Magnetic Stimulation Sessions are Associated with Reduced Depressive Relapses in Patients with Unipolar or Bipolar Depression. In: Frontiers in neurology. Band 6, 2015, S. 16, doi:10.3389/fneur.2015.00016. PMID 25709596, PMC 4321576 (freier Volltext) (Review).
- ↑ B. N. Gaynes, S. W. Lloyd, L. Lux, G. Gartlehner, R. A. Hansen, S. Brode, D. E. Jonas, T. Swinson Evans, M. Viswanathan, K. N. Lohr: Repetitive transcranial magnetic stimulation for treatment-resistant depression: a systematic review and meta-analysis. In: The Journal of clinical psychiatry. Band 75, Nummer 5, Mai 2014, S. 477–489, doi:10.4088/JCP.13r08815. PMID 24922485 (Review).
- ↑ D. Meron, N. Hedger, M. Garner, D. S. Baldwin: Transcranial direct current stimulation (tDCS) in the treatment of depression: Systematic review and meta-analysis of efficacy and tolerability. In: Neuroscience and biobehavioral reviews. Band 57, Oktober 2015, S. 46–62, doi:10.1016/j.neubiorev.2015.07.012. PMID 26232699 (Review).
- ↑ Thaddeus Kostrubala: The Joy of Running. Lippincott, 1976, ISBN 0-397-01169-5.
- ↑ N. A. Singh, K. M. Clements u. a.: The efficacy of exercise as a long-term antidepressant in elderly subjects a randomized, controlled Trial. In: The Journals of Gerontology. 2001. doi:10.1093/gerona/56.8.M497
- ↑ J. A. Blumenthal u. a.: Exercise and pharmacotherapy in the treatment of major depressive disorder. In: Psychosomatic Medicine. Band 69, Nr. 7, 2007, S. 587–596. PMC 2702700 (freier Volltext).
- ↑ Sport gegen die Depression. auf: thieme.de
- ↑ Umstrittener Nutzen: Bewegung und Sport als Antidepressiva. ( vom 23. April 2014 im Webarchiv archive.today) auf: medscapemedizin.de
- ↑ Stimmungsaufheller: Die richtige Dosis Sport bei Depressionen. Abgerufen am 21. Februar 2019.
- ↑ Camille Lassale, G. David Batty, Amaria Baghdadli, Felice Jacka, Almudena Sánchez-Villegas: Healthy dietary indices and risk of depressive outcomes: a systematic review and meta-analysis of observational studies. In: Molecular Psychiatry. Band 24, Nr. 7, Juli 2019, ISSN 1476-5578, S. 965–986, doi:10.1038/s41380-018-0237-8 (nature.com [abgerufen am 26. September 2020]).
- ↑ a b c d Omega-3 Fatty Acids. Springer International Publishing, Cham 2016, ISBN 978-3-319-40456-1, S. 267 ff., doi:10.1007/978-3-319-40458-5 (springer.com [abgerufen am 26. September 2020]).
- ↑ a b c Paola Bozzatello, Elena Brignolo, Elisa De Grandi and Silvio Bellino: Journal of Clinical Medicine. S. 95ff, abgerufen am 26. September 2020 (englisch).
- ↑ a b c d e f Ta-Wei Guu, David Mischoulon, Jerome Sarris, Joseph Hibbeln, Robert K. McNamara: International Society for Nutritional Psychiatry Research Practice Guidelines for Omega-3 Fatty Acids in the Treatment of Major Depressive Disorder. In: Psychotherapy and Psychosomatics. Band 88, Nr. 5, 2019, ISSN 0033-3190, S. 263–273, doi:10.1159/000502652 (karger.com [abgerufen am 26. September 2020]).
- ↑ Jana Meixner: Wirkung nicht belegt: Tryptophan gegen Depression. In: Medizin transparent. 25. Mai 2020, abgerufen am 7. Juli 2020.
- ↑ M. E. Thase: Depression and sleep: pathophysiology and Treatment. In: Dialogues in clinical neuroscience. 2006, Band 8, Nr. 2, S. 217–226 Depression and sleep: pathophysiology and treatment ( vom 24. August 2015 im Webarchiv archive.today) (Volltext-Link)
- ↑ a b S. B. Goldberg, R. P. Tucker, P. A. Greene, R. J. Davidson u. a.: Mindfulness-based interventions for psychiatric disorders: A systematic review and meta-analysis. In: Clin Psychol Rev. Band 59, Februar 2018, S. 52-60 doi:10.1016/j.cpr.2017.10.011. PMID 29126747 PMC 5741505 (freier Volltext)
- ↑ a b J. Wielgosz et al.:Mindfulness Meditation and Psychopathology In: Annual Review of Clinical Psychology Vol. 15, pp 285-316, 2019 doi:10.1146/annurev-clinpsy-021815-093423
- ↑ Y.-Y. Tangm B. Hölzel, M. Posner: The neuroscience of mindfulness meditation In: Nature Reviews Neuroscience Vol. 16, pp 213-225, 2015 doi:10.1038/nrn3916
- ↑ K.C.R. Fox, et al.: Functional neuroanatomy of meditation: A review and meta-analysis of 78 functional neuroimaging investigations In: Neuroscience & Biobehavioral Reviews 2016 doi:10.1016/j.neubiorev.2016.03.021
- ↑ J.A. Brewer, et al.: Meditation experience is associated with differences in default mode network activity and connectivity In: Proceedings of the National Academy of Sciences of the United States of America, 2011 doi:10.1073/pnas.1112029108
- ↑ Jacob Piet, Esben Hougaard: The effect of mindfulness-based cognitive therapy for prevention of relapse in recurrent major depressive disorder: A systematic review and meta-analysis. In: Clinical Psychology Review. 31. Jahrgang, August 2011, S. 1032–1040, doi:10.1016/j.cpr.2011.05.002 (elsevier.com [abgerufen am 6. November 2011]).
- ↑ Alberto Chiesa, Alessandro Serretti: Mindfulness based cognitive therapy for psychiatric disorders: A systematic review and meta-analysis. In: Psychiatry Research. 187. Jahrgang, Mai 2011, S. 441–453, doi:10.1016/j.psychres.2010.08.011 (elsevier.com [abgerufen am 6. November 2011]).
- ↑ W. Kuyken, R. Hayes, B. Barrett, R. Byng, et al.: Effectiveness and cost-effectiveness of mindfulness-based cognitive therapy compared with maintenance antidepressant treatment in the prevention of depressive relapse or recurrence (PREVENT): a randomised controlled trial In: Lancet vol. 386, Jul 2015 doi:10.1016/S0140-6736(14)62222-4
- ↑ R. Milev: Response of depression to botulinum toxin treatment: agitation as a predictor. In: Frontiers in psychiatry. Band 6, 2015, S. 55, doi:10.3389/fpsyt.2015.00055. PMID 25941497, PMC 4403301 (freier Volltext).
- ↑ Michael A. Posternak, Ivan Miller: Untreated short-term course of major depression: a meta-analysis of outcomes from studies using wait-list control groups. In: Journal of Affective Disorders. Band 66, Nr. 2-3, Oktober 2001, ISSN 0165-0327, S. 139–146, doi:10.1016/s0165-0327(00)00304-9 (elsevier.com [abgerufen am 27. November 2018]).
- ↑ Michael A. Posternak, David A. Solomon, Andrew C. Leon, Timothy I. Mueller, M Tracie Shea: The Naturalistic Course of Unipolar Major Depression in the Absence of Somatic Therapy. In: The Journal of Nervous and Mental Disease. Band 194, Nr. 5, Mai 2006, ISSN 0022-3018, S. 324–329, doi:10.1097/01.nmd.0000217820.33841.53 (ovid.com [abgerufen am 27. November 2018]).
- ↑ Carlotta Belaise, Chiara Ruini, Giovanni A. Fava: The concept of recovery in major depression. In: Psychological Medicine. Band 37, Nr. 3, 2007, ISSN 1469-8978, S. 307–317, doi:10.1017/S0033291706008981 (cambridge.org [abgerufen am 30. Januar 2019]).
- ↑ Giles Newton-Howes, Peter Tyrer, Tony Johnson: Personality disorder and the outcome of depression: Meta-analysis of published studies. In: British Journal of Psychiatry. Band 188, Nr. 1, Januar 2006, ISSN 0007-1250, S. 13–20, doi:10.1192/bjp.188.1.13 (cambridge.org [abgerufen am 3. Juni 2020]).
- ↑ Allianz Deutschland AG (Hrsg.): Depression – Wie die Krankheit unsere Seele belastet. München 2011.
- ↑ Suizidalität ( vom 6. September 2009 im Internet Archive) auf: buendnis-depression.de, abgerufen am 1. August 2012.
- ↑ Depression/Suizid. Einleitung. ( vom 23. Juli 2012 im Webarchiv archive.today) Stiftung Berner Gesundheit, abgerufen am 19. Februar 2012.
- ↑ C. A. Jackson, G. D. Mishra: Depression and risk of stroke in midaged women: a prospective longitudinal study. In: Stroke; a journal of cerebral circulation. Band 44, Nummer 6, Juni 2013, S. 1555–1560, doi:10.1161/STROKEAHA.113.001147. PMID 23686976 (freier Volltext).
- ↑ Y. W. Leung, D. B. Flora, S. Gravely, J. Irvine, R. M. Carney, S. L. Grace: The impact of premorbid and postmorbid depression onset on mortality and cardiac morbidity among patients with coronary heart disease: meta-analysis. In: Psychosomatic medicine. Band 74, Nummer 8, Oktober 2012, S. 786–801, doi:10.1097/PSY.0b013e31826ddbed. PMID 23001393, PMC 4461377 (freier Volltext) (Review).
- ↑ L. Kuehl, B. Penninx, C. Otte: Depression: Risikofaktor für kardiovaskuläre Erkrankungen. In: Der Nervenarzt. 2012, S. 1–5. doi:10.1007/s00115-012-3584-8
- ↑ K. E. Joynt, D. J. Whellan, C. M. O’Connor: Depression and cardiovascular disease: mechanisms of interaction. In: Biol Psychiatry. 2003 Aug 1; 54 (3), S. 248–261.
- ↑ P. Alboni, E. Favaron, N. Paparella, M. Sciammarella, M. Pedaci: Is there an association between depression and cardiovascular mortality or sudden death? In: Journal of cardiovascular medicine. Band 9, Nummer 4, April 2008, S. 356–362, doi:10.2459/JCM.0b013e3282785240. PMID 18334889 (Review).
- ↑ S. Luutonen, H. Holm, J. K. Salminen, A. Risla, R. K. Salokanga: Inadequate treatment of depression after myocardial infarction. In: Acta Psychiatr Scand. 106(6), Dez 2002, S. 434–439.
- ↑ L. F. Berkman u. a.: Enhancing Recovery in Coronary Heart Disease Patients Investigators (ENRICHD). Effects of treating depression and low perceived social support on clinical events after myocardial infarction: the Enhancing Recovery in Coronary Heart Disease Patients (ENRICHD). Randomized Trial. In: JAMA. 289 (23), 18. Jun 2003, S. 3106–3016.
- ↑ Statistisches Bundesamt: Statistisches Jahrbuch 2019. (PDF) Statistisches Bundesamt (Destatis), Oktober 2019, S. S. 154, abgerufen am 22. Juni 2020.
- ↑ Florian Holsboer, Allianz Deutschland (Hrsg.): rwi-essen.de (PDF) S. 24–29
- ↑ F. Knieps: BKK Gesundheitsreport 2019. (PDF) H. Pfaff (Hrsg.), November 2019, S. S. 147, abgerufen am 22. Juni 2020.
- ↑ Claire M. Kelly, Anthony F. Jorm: Stigma and mood disorders:. In: Current Opinion in Psychiatry. Band 20, Nr. 1, 2007, ISSN 0951-7367, S. 13–16, doi:10.1097/YCO.0b013e3280113cf5 (wkhealth.com [abgerufen am 5. November 2019]).
- ↑ gratis Broschüre oder PDF, 28 Seiten